Аритмия при беременности что делать
Как сохранить здоровье будущей маме и ребенку при аритмия во время беременности?
Аритмия характеризуется нарушением сердечного ритма. При этом состоянии изменяется частота сердечных сокращений. В период ожидания ребёнка аритмия может привести к возникновению серьёзных проблем с кровообращением, поэтому будущей матери следует внимательнее относиться к своему здоровью.
Влияние на беременность и развитие плода
При наличии у женщины, ожидающей ребёнка, синусовой аритмии возникает опасность формирования тромбов, способных закупорить стенки сосудов. В итоге повышается вероятность развития тромбоза коронарных артерий и мозга. Кроме того, значительно ухудшается кровообращение, что может отрицательно сказаться на развитии плода.
Такой вид болезни, как мерцательная аритмия, также негативно влияет на нормальное течение беременности. В отдельных случаях недуг становится причиной возникновения плацентарной недостаточности или выкидыша вследствие кислородного голодания.
При наличии пароксизмальной тахикардии могут нарушаться функции миокарда у плода.
Виды и симптомы
При мерцательной аритмии возникают перечисленные ниже симптомы:
- тремор;
- появление одышки;
- возникновение страха смерти.
При наличии у беременной женщины мерцательной аритмии нередко возникают болевые ощущения в районе сердца. Одним из признаков патологии является возникновения ощущения «кома» в груди.
Пароксизмальная аритмия зачастую сопровождается перечисленными ниже симптомами:
- головокружение;
- возникновение болевых ощущений в области груди;
- слабость;
- увеличение частоты сокращений сердца;
- тошнота.
При возникновении этой формы аритмии применяются специальные лекарственные средства, проводятся сеансы дыхательной гимнастики.
Симптомы синусовой аритмии усиливаются при длительном нахождении в душном помещении, волнении, интенсивной физической нагрузке. Одним из характерных признаков патологии выступает сильное сердцебиение.
Следует выделить и следующие разновидности аритмии:
- синусовая тахикардия. При этой патологии наблюдается учащение сокращений сердца более 90 ударов в минуту. При этом синусовый ритм остается нормальным;
- синусовая брадикардия. При этой форме аритмии частота сердечных сокращений становится редкой (менее 60 ударов в минуту).
Причины развития
Существуют различные причины возникновения аритмии. Данная патология нередко провоцирует возникновение гипоксии у плода. Нарушения функций сердца нередко возникают при органическом поражении соответствующих тканей. В таком случае дальнейший прогноз при отсутствии своевременного лечения может быть неблагоприятным.
Вероятность возникновения аритмии повышается под воздействием следующих факторов:
- ишемическая болезнь сердца;
- хроническая сердечная недостаточность;
- миокардит;
- порок сердца;
- гипертоническая болезнь;
- нарушение функций щитовидной железы;
- повышенное содержание сахара в крови;
- отравление токсичными веществами;
- приём отдельных лекарств.
В отдельных случаях выявить точную причину возникновения болезни не удаётся — будущей матери ставится диагноз «идиопатическая аритмия».
Состояние беременной женщины ухудшается под влиянием таких факторов, как стресс, нарушение функций органов пищеварения.
Безопасная диагностика сердца
При подозрении на наличии у беременной женщины аритмии применяются такие диагностические методы:
- электрокардиограмма — данная диагностическая процедура помогает выявить частоту сердечного ритма;
- эндокардиальная кардиограмма — при проведении процедуры применяются специальные электроды;
- холтеровское мониторирование, помогающее исследовать скорость сокращений сердца в течение суток.
Для установления точного диагноза применяют и такие диагностические методы, как чреспищеводное электрофизиологическое исследование, общий анализ крови, ультразвуковое исследование щитовидной железы.
Лечение будущей мамы
Женщинам, страдающим аритмией, следует соблюдать строгую диету, которая основывается на следующих принципах:
- ограничение количества соли в рационе (до 5 граммов в сутки);
- включение в рацион продуктов, которые обогащены калием. К их числу принадлежат: чёрная смородина, картофель, капуста, мёд, бананы, сухофрукты. Полезны при наличии аритмии и продукты, в составе которых присутствует большое количество магния (творог, бобовые, молоко, блюда из гречневой крупы, авокадо, тыквенные семена, орехи);
- нужно максимально ограничить потребление сахара;
- при наличии разрешения врача следует регулярно проводить разгрузочные дни.
Таким образом, женщине необходимо придерживаться принципов правильного питания.
Из рациона рекомендуется жирную и солёную пищу, продукты с большим содержанием жира. В ежедневном меню должно присутствовать достаточное количество овощей и свежих фруктов.
Женщине рекомендуется избегать переедания. Оно провоцирует усиленную нагрузку на сердце. Будущей матери рекомендуется отказаться от употребления спиртных напитков, крепкого кофе. Также полезными будут полноценный сон и прогулки на свежем воздухе.
При мерцательной аритмии может проводиться радиочастотная абляция. Данная операция выполняется с применением современных компьютерных технологий.
Радиочастотная абляция — сравнительно новая методика лечения болезни. Её не рекомендуется проводить при наличии следующих противопоказаний:
- тяжёлые патологии почек;
- эндокардит, сопровождающийся воспалительным процессом в области сердечной оболочки;
- наличие сердечной недостаточности (на стадии декомпенсации);
- гипертоническая болезнь;
- появление тромбов в полости сердца;
- гипокалиемия;
- индивидуальная непереносимость рентгеноконтрастного вещества.
При наличии у беременной женщины мерцательной аритмии применяют и перечисленные ниже препараты:
- «Верапамил»;
- «Дигоксин»;
- «Панангин»;
- препараты из группы антикоагулянтов. Подобные медикаменты препятствуют формированию тромбов.
При экстрасистолической аритмии могут применяться приведённые ниже лекарства:
При синусовой аритмии применяют настойки, изготовленные на основе пустырника или боярышника. При появлении признаков сердечной недостаточности могут назначаться перечисленные ниже лекарства:
В промежуток между приступами для нормализации сердечного ритма могут применяться β-адреноблокаторы.
В отдельных случаях в комплексном лечении аритмии применяются народные методы. Эффективны средства, изготовленные на основе фиалки трехцветной. В составе лекарственного растения содержатся:
- салициловая кислота;
- дубильные вещества;
- аскорбиновая кислота;
- фитонциды;
- гликозиды.
Фиалка трехцветная обладает выраженными противовоспалительными и антисептическими свойствами. Средства, изготовленные на основе лекарственного растения, способствуют нормализации сердечного ритма. Фиалка трехцветная помогает при нервном перенапряжении, нарушении сна. Средства, в составе которых содержится это растение, способствуют нормализации обмена веществ. Фиалка трехцветная способствует повышению прочности сосудов.
Средства с горицветом позволяют улучшить кровообращение. Растение способствует нормализации сердечной проводимости.
Полезное видео
Подробнее об аритмии при беременности можно узнать из лекция врача-кардиолога.
Кроме того, полезно будет узнать какие нагрузки испытывает сердце при беременности.
Заключение
Правильное питание и соблюдение других профилактических мероприятий позволяет уменьшить риск развития болезни. Дозировка лекарственных средств устанавливается в индивидуальном порядке: с учётом формы аритмии и наличия сопутствующих осложнений.
Аритмия и беременность: правильный подход
Аритмия – это состояние, при котором нарушается координированное сокращение всего сердца или его отдельных частей, меняется регулярность и частота сердцебиений. Некоторые разновидности аритмии неопасны и встречаются у здоровых людей, другие требуют обязательного врачебного контроля. Определить характер нарушений сердечного ритма можно после прицельного обследования.
Аритмия – одно из частых состояний во время беременности. Нарушение ритма объясняется физиологическими перестройками гестационного периода. Давайте разберемся, как проявляется аритмия при беременности и какими последствиями для плода грозит это состояние.
Причины возникновения
Беременность – это фактор риска сбоя сердечного ритма. Этому есть объяснения:
- Гормональные изменения. Естественный рост прогестерона и эстрогена оказывает проаритмическое действие на ткани миокарда.
- Увеличение объема циркулирующей крови на 20-30%. Это ведет к растяжению предсердий, и ритм нарушается.
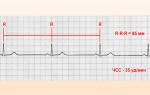
- Физиологическое увеличение частоты сердечных сокращений. В среднем ЧСС растет на 15-20 ударов в минуту по сравнению с исходными данными. На фоне естественной тахикардии увеличивается объем сердечного выброса, и развивается аритмия.
Нарушения сердечного ритма выявляются у 10-12% всех беременных (по данным некоторых авторов – до 20%). Распространенность патологии среди будущих мам выше, чем у женщин вне периода гестации. Аритмия может быть впервые выявленной или сформировавшейся до зачатия. Нередко точную причину выяснить не удается.
Важно понимать: далеко не все нарушения сердечного ритма у беременных связаны с органическим поражением миокарда. На практике мы нередко видим, что сбой в работе сердца обусловлен различными состояниями, в том числе эндокринной патологией, болезнями нервной системы и др. В медицинской литературе указывается, что до 45% гестационных аритмий имеют функциональное происхождение и встречаются даже у здоровых женщин.
Выделяют такие причины аритмии:
- функциональные состояния: употребление некоторых продуктов (чай, кофе), курение, стресс, физические нагрузки;
- органическое поражение сердечной мышцы: ИБС, пороки сердца, миокардит, перикардит, новообразования;
- аутоиммунные заболевания;
- бронхиальная астма, бронхит;
- нарушение мозгового кровообращения;
- патология щитовидной железы, надпочечников;
- интоксикация алкоголем, наркотиками.
Аритмия у беременных женщин чаще развивается при вынашивании крупного плода, многоплодии и многоводии.
- изменение частоты сердечных сокращений;
- перебои в работе сердца;
- немотивированная усталость;
- одышка;
- шум в ушах;
- тремор (дрожь) конечностей;
- тошнота, рвота;
- головокружение;
- нарушение зрения;
- потеря сознания.
Обычно симптомы впервые наблюдаются после 20 недель, когда возрастает нагрузка на сердце. Осложнения чаще выявляются в III триместре. При предшествующих заболеваниях сердца состояние будущей мамы ухудшается с ранних сроков гестации.
Какие виды аритмии встречаются при беременности
Аритмия – это серьезная медицинская проблема. Нарушения сердечного ритма создают угрозу формированию плода и течению гестации. Возможно развитие осложнений:
- самопроизвольный выкидыш;
- гестоз;
- преждевременные роды;
- хроническая гипоксия и гипотрофия плода.
Практика показывает, что риск развития осложнений выше при предшествующей сердечно-сосудистой патологии.
Рассмотрим подробнее, какие формы аритмии выявляются при гестации. и как распознать их по характерным признакам.
Экстрасистолия
Экстрасистолическая аритмия – самый частый вид нарушений работы сердца у беременных. Возникает преимущественно в III триместре, нередко протекает бессимптомно. Сопровождается перебоями сердечной деятельности и иными неспецифическими признаками.
Кратковременная экстрасистолия неопасна для здоровья матери и плода. Возникающие гемодинамические нарушения не препятствуют течению беременности. При прогрессировании патологии развивается гипоксия плода. Риск осложнений выше при сопутствующих болезнях сердца.
Синусовая аритмия
При этом варианте нарушается нормальный ритм сердцебиений, становится хаотичным. Сначала он может учащаться, далее – замедляться с последующей нормализацией. Интервалы между отдельными сокращениями приобретают разную по времени протяженность.
Причина патологии – сбой в работе синусового узла. Именно через него проходит импульс с определенной периодичностью. Но если ритм нарушается, узел посылает сигналы через различные промежутки времени. Все отделы сердца сокращаются последовательно, но без четкого ритма. Так развивается синусовая аритмия.
В клинической кардиологии отдельно принято выделять дыхательную аритмию. Здесь нарушения связаны с движениями грудной клетки при вдохе и выдохе.
Синусовая аритмия во время беременности обычно неопасна для матери и плода. Такие приступы не влияют на общее состояние организма и имеют незначительную продолжительность. Но, если самочувствие женщины ухудшается, страдает плод, показана консультация кардиолога и подбор терапии. Прогрессирующая синусовая аритмия грозит при беременности развитием гипоксии плода, преждевременными родами.
Синдром Вольфа-Паркинсона-Уайта
Синдром WPW – это одна из форм наджелудочковой тахикардии. Наблюдения показывают, что такая форма аритмии у беременных встречается редко и обычно связана с предшествующей патологией сердца. Анатомический субстрат болезни – это формирование дополнительных предсердно-желудочковых проводящих путей («мостиков»). Биоэлектрический импульс из синусового узла распространяется аномально быстро и может двигаться по кругу.
Симптомы WPW неспецифичны. Патология выявляется на ЭКГ. Во время приступа ЧСС достигает 200 уд./мин. Возможна фибрилляция предсердий и остановка сердца.
Пароксизмальная тахикардия
Пароксизмальные состояния редко возникают во время беременности без предшествующего фона. Обычно они осложняют ишемию миокарда. По локализации могут быть предсердными и желудочковыми.
Приступ пароксизмальной тахикардии возникает внезапно. Учащается сердцебиение до 200 уд./мин. Могут быть жалобы на шум в ушах, головокружение. У беременных приступ часто протекает на фоне тошноты. Возможно обратимое нарушение речи.
Длительный приступ пароксизмальной тахикардии опасен для матери и плода. Не исключено прерывание беременности.
Случай из практики
Пациентка E., 29 лет, поступила в кардиологическое отделение с жалобами на учащенное сердцебиение, одышку, потемнение в глазах. Из анамнеза известно, что беременность первая, протекала без особенностей. Ранее на учете у кардиолога не состояла, на работу сердца не жаловалась. По данным предыдущей ЭКГ – признаки синусовой аритмии.
За три дня до госпитализации женщина почувствовала резкое сердцебиение. Обратилась к участковому гинекологу. Врач направил пациентку на ЭКГ, где была зафиксирована наджелудочковая тахикардия. Женщина была госпитализирована, осмотрена кардиологом и дежурным гинекологом. На момент осмотра осложнений беременности не было выявлено.
При поступлении в стационар на ЭКГ у пациентки регистрировались признаки наджелудочковой тахикардии с ЧСС 200 уд./мин. Проводилась консервативная терапия: Верапамил, калиево-магниевая смесь. Проведено дообследование, на эхоКГ патологии сердца не выявлено. В течение суток состояние пациентки улучшилось, приступ удалось снять. При контрольном КТГ отмечались признаки гипоксии плода (7 баллов по Фишеру). Далее женщина оставалась под наблюдением кардиолога и гинеколога.
На сроке 37-38 недель пациентка была переведена в отделение патологии беременности для подготовки к родоразрешению. Роды прошли путем операции кесарева сечения, без особенностей. На третьи сутки после рождения ребенка сердечный ритм восстановился. Рецидива в послеродовом периоде не было.
Мерцательная аритмия
Мерцательная аритмия – это нарушение работы предсердий. При этом мышечные волокна сокращаются очень часто – до 600 уд./мин. Принято выделять две формы такого состояния:
- трепетание – последовательное сокращение мышц, ЧСС до 400 уд./мин.;
- фибрилляция – хаотичное сокращение кардиомиоцитов, ЧСС до 600 уд./мин.
Мерцательная аритмия во время беременности не остается незамеченной. Женщины жалуются на учащенное сердцебиение, чувство нехватки воздуха. При прогрессировании болезни растет риск развития инфаркта миокарда, инсульта. Такое состояние может привести к прерыванию беременности на любом сроке.
Схема диагностики
При подозрении на патологию сердца мы направляем пациентку к профильному специалисту – кардиологу. Схема обследования включает:
- Сбор анамнеза. Важно выяснить, есть ли у пациентки заболевания сердца и сосудов, эндокринные нарушения и иные состояния – возможная причина аритмии.
- Физикальное обследование. Акцентируем внимание на состоянии кожных покровов, оцениваем ЧСС, измеряем артериальное давление. Проводим аускультацию сердца и магистральных сосудов.
- Инструментальные методы: ЭКГ и эхоКГ. По показаниям проводится суточное мониторирование ЭКГ. Эти методы признаны безопасными для плода и назначаются на любом сроке гестации. При выявлении сопутствующей патологии показана консультация профильных специалистов.
Принципы лечения
Умеренные нарушения ритма сердца у беременных мы лечим амбулаторно. Госпитализация показана при прогрессировании патологии, развитии неотложных состояний, появлении признаков сердечной недостаточности. Наблюдают за женщиной кардиолог и гинеколог. При развитии осложнений беременности проводится соответствующая терапия.
Аритмия, возникшая при гестации, может стать основанием для искусственного аборта. Поводом для прерывания беременности становится прогрессирующая патология, неподдающаяся коррекции и угрожающая жизни женщины. По медицинским показаниям аборт проводится до 22 недель.
Лечение аритмии у беременных – непростая задача. Выбор тактики определяется сроком гестации и сопутствующими заболеваниями. При разработке схемы ведения пациентки стоит учитывать следующие факторы:
- лечение аритмии должно быть комплексным. Важно не только нормализовать ритм, но и устранить причину развития патологии;
- при подборе медикаментозных средств следует учитывать срок беременности. Многие привычные препараты запрещены в I триместре как опасные для эмбриона. Некоторые средства не применяются на всем протяжении гестации. При выборе препарата также стоит учитывать его влияние на миометрий – некоторые медикаменты провоцируют гипертонус матки и ведут к прерыванию беременности;
- плановые операции при нарушениях сердечного ритма проводятся на сроке 16-22 недели. Экстренное вмешательство – в любое время.
Важно понимать: не существует абсолютно безопасных антиаритмических средств. Все они могут воздействовать на плод. Поэтому медикаменты назначаются только в том случае, если без них справиться нельзя. Возможно применение некоторых средств в уменьшенных дозировках. Так мы, с одной стороны, помогаем организму женщины справиться с нарушениями ритма, а с другой – уменьшаем негативное воздействие лекарственного препарата на течение гестации.
В лечении аритмии у беременных особое внимание уделяется немедикаментозным методам. Рекомендуется:
- правильно питаться. В рационе будущей матери должно быть красное мясо и молочные продукты, овощи и фрукты. Готовить пищу следует на пару, отваривать. Жареные блюда – под запретом;
- больше двигаться. Фитнес для беременных, йога, аквааэробика – все пойдет на пользу;
- избегать стрессов. Любые эмоциональные переживания – это путь к болезням сердца;
- не перенапрягаться. Серьезные физические нагрузки, тяжелая работа во время беременности запрещены.
Беременность на фоне предшествующей аритмии должна быть запланированной. Если у женщины есть заболевания сердца, ей следует получить консультацию кардиолога до зачатия. По показаниям проводится лечение до беременности, подбираются препараты, корригирующие ритм сердца в дальнейшем. Такое планирование снижает риск развития осложнений и повышает шансы на благополучное вынашивание плода.
Совет эксперта: как проводится скрининг беременных с аритмией
Беременные женщины с жалобами на работу сердца, а также с бессимптомным течением аритмии при выявленных изменениях на ЭКГ должны наблюдаться у кардиолога. Для уточнения диагноза проводится суточное мониторирование ЭКГ в динамике:
- при первичном выявлении проблемы;
- в 30 недель;
- в 37-39 недель;
- через 6 недель после родов.
Беременные с аритмией находятся в группе высокого риска по развитию акушерских осложнений. Для своевременного выявления отклонений нужно проходить ультразвуковые скрининги (12-14, 18-21 и 32-34 недели). Состояние плода оценивается объективно на каждом приеме, с 32 недель – на КТГ. При выявлении отклонений показана госпитализация в отделение патологии беременных или терапевтический стационар.
Для подготовки материала использовались следующие источники информации.
Методы лечения аритмии во время беременности, профилактика патологии
Что делать если при беременности был поставлен диагноз «аритмия»? Что способствует возникновению перебоев в сердце при беременности? Эти и многие другие вопросы беспокоят будущих мамочек, которые столкнулись с данной проблемой. Ответы на них далее в статье.
Что такое аритмия
Аритмия при беременности – патологические изменения в сердечном ритме и проводимости волокон миокарда. Сопровождается нарушением силы мышечных сокращений, частоты.
Аритмия у беременных возникает вследствие следующих причин:
- наличие структурных и функциональных пороков сердца у женщины;
- наличие операций на миокарде в прошлом;
- патологии вегетативной нервной системы;
- увеличенный тонус симпатического отдела нервной системы;
- неправильная работа желудка и пищеварительного тракта;
- изменения в работе эндокринной системы;
- нарушения метаболизма;
- патологии дыхательной системы;
- неправильное питание, которое включает большое количество жирных и жаренных продуктов;
- употребление спиртосодержащих напитков;
- анемия беременных;
- острые формы токсикоза.
Спровоцировать изменение в сокращения сердечной мышцы может практически любой внешний фактор.
Женщины с врожденными патологиями сердца более склонны к отклонению и относятся к группе риска.
Во время беременности аритмия чаще всего возникает из-за изменений, которые происходят в гормональной системе.
Виды аритмии
В кардиологической практике выделяют несколько видов данной патологии. Аритмия бывает:
- экстрасистолия;
- синусовая;
- мерцательная;
- пароксизмальная тахикардия;
- синдром Вольфа-Паркинсон-Уайта;
- блокадная.
- Экстрасистолия сопровождается увеличение электрической активности отдельных клеток миокарда. Часто данная разновидность сопровождается другими патологиями сердца.
- Синусовая аритмия при беременности – состояние, при котором сокращения сердечной мышцы происходят спустя разные временные промежутки. Осложнения часто возникает на фоне инфекционных заболеваний и нарушениях работы вегетативной нервной системы. Данный вид аритмии при беременности часто встречается на ранних сроках.
- Мерцательный вид характеризуется тем, что нервные импульсы не доходят от предсердия к желудочку. При этом наблюдается резкое увеличение количества сердечных сокращений. Может достигать 300 ударов в минуту.
- Пароксизмальная тахикардия – наиболее распространенный вид аритмии при беременности на поздних сроках. В течение дня неоднократно может увеличиваться частота сокращений сердечной мышцы, что может спровоцировать повышение маточного тонуса.
- Синдром Вольфа-Паркинсон-Уайта возникает только при наличии других заболеваний сердца. Эта разновидность не имеет характерной симптоматики и очень плохо диагностируется.
- Блокада – это вид аритмии, при которых нервный импульс не проходит к участкам сердца из-за некроза тканей.
Каждый вид аритмии при беременности имеет характерные симптомы.
Симптоматика экстрасистолии:
- ощущение головокружения;
- чувство боли в области грудной клетки;
- физиологическое ощущение неправильной частоты сокращений.
Проявления синусовой аритмии:
- ощущение сильного биения сердца;
- одышка и дыхательная недостаточность;
- потеря сознания и потемнения в глазах.
Симптоматика мерцательной аритмии:
- головокружение;
- тремор рук и ног;
- внезапная потеря сознания;
- психоэмоциональное напряжение.
Симптомы пароксизмальной тахикардии:
- возникновение приступов несколько раз за сутки;
- головокружение;
- учащение сердечного ритма до 150 ударов в минуту;
- сильная слабость и потемнение в глазах;
- неприятные ощущения в области грудной клетки.
Синдром Вольфа-Паркинсон-Уайта не имеет характерных симптоматических проявлений.
Если будущая мама обнаружила у себя один или несколько из перечисленных симптомов, то необходимо как можно скорее проконсультироваться с врачом и пройти обследование у кардиолога.
Методы диагностики
Поводом для обращения к врачу может стать любое недомогание беременной, характерное для той или иной разновидности аритмии. Изучив жалобы, врач назначает комплексное обследование.
Диагностика аритмии при беременности включает в себя:
- ЭКГ – метод диагностики, при котором электрическая активность сердца фиксируется при помощи специальных электродов;
- ЭКГ по методу Холтер – исследование активности сердца производится на протяжении суток;
- ЭХО–КГ – ультразвуковое исследование функционирования сердца беременной;
- проба с физической нагрузкой – ЭКГ проводится в процессе активных физических действий женщины;
- тест с наклонным столом – сначала сердечный ритм исследуется горизонтальном положении, затем в вертикальном. Используется при частых потерях сознания;
- электрофизиологическое исследование – методика, при которой электроды вводятся в полость сердца;
- общие клинические анализы крови и мочи;
- консультация кардиолога.
Методы лечения
Выбор лечения аритмии при беременности зависит от ее вида. Экстрасистолия, как правило, лечится регулирование образа жизни, правильным питанием и адекватными физическими нагрузками, которые допустимы в перинатальный период. Однако если патология сильно выражена, могут назначить адреноблокаторы.
Синусовый вид аритмии требует приема специальных лекарственных препаратов, которые нормализуют сердечный ритм. Помимо этого, женщина должна контролировать прибавку веса и пить витаминно-минеральные комплексы, которые ей назначит врач.
Мерцательная аритмия требует обязательного радикального лечения. Будущей маме вводят Новокаинамид. Затем проводят специальные процедуры по защите плода в матке. Затем женщине проводят экстраимпульсную терапию.
Пароксизмальная тахикардия часто лечится приемом седативных препаратов и стабилизацией эмоционального фона беременной.
Синдром Вольфа-Паркинсон-Уайта лечится введением Новокаинамида. В большинстве случаев не требует специфического лечения, его нужно просто держать под контролем.
Блокады у беременных требуют установки кардиостимулятора. Так же таким мама запрещено рожать самостоятельно, поэтому им назначается операция кесарева сечения.
Профилактика
Мероприятия по профилактики аритмии во время беременности основываются на правила здорового образа жизни.
- Будущей маме необходимо придерживаться правильного питания. Для этого из рациона необходимо исключить жаренные, копченые, соленые продукты. Помимо этого, рекомендуется ограничить употребления кофеинсодержащих напитков, таких как чай и кофе. Кондитерские изделия также должны быть в рационе в минимальном количестве.
- В период вынашивания ребенка очень важно соблюдать питьевой режим. Достаточное количество воды нормализует работе сердечно-сосудистого аппарата.
- Женщина должна регулярно заниматься физическими упражнениями, которые разрешены в период беременности.
- Необходимо регулярно гулять на свежем воздухе.
- По рекомендации врача принимать витамины и минеральные комплексы.
Соблюдая рекомендации по профилактики данной патологии, женщина значительно снижает вероятность ее возникновения и поддерживает работу сердца в условиях возросшей нагрузки.
Аритмия – частая патология беременных женщин. При соблюдении рекомендаций по ведению здорового образа жизни будущая мама значительно снижает риск ее возникновения.
Если же тревожные симптомы все-таки появились, о них необходимо как можно скорее рассказать врачу.
Своевременная диагностика и правильное лечение снижают риск развития осложнений для ребенка.
Частые головокружения и потери сознания – это серьезный повод для обращения к врачу.
Познавательное видео: методы лечения аритмии
Аритмия во время беременности: симптомы и лечение
При беременности в организме женщины наблюдаются физиологические изменения. Все системы начинают усиленно выполнять свои функции, направленные на сохранение плода. На определенном этапе такая работа нарушается. Нередко это происходит с сердечно-сосудистой системой. Если у женщины выявляется аритмия при беременности, то она должна находиться под наблюдением. Совместно с акушером-гинекологом составляется план ведения пациентки и ее родоразрешения.
Причины возникновения аритмии при беременности
К нарушению ритма сердечной деятельности приводят различные состояния. Некоторые из них имеют органическое происхождение. Аритмия у беременных, не связанная с заболеваниями, протекает доброкачественно. Лечение чаще всего назначается симптоматическое. Нарушенный сердечный ритм имеет следующие причины:
- пороки;
- ишемическая болезнь;
- кардиомиопатия;
- миокардит;
- сердечная недостаточность;
- артериальная гипертензия;
- патология щитовидной железы;
- дисфункция нервной системы (вегетососудистая дистония);
- сахарный диабет;
- заболевания надпочечников;
- нарушенный обмен веществ;
- патология дыхательной системы;
- недостаток солей калия, магния и натрия;
- прием некоторых групп лекарственных препаратов;
- наследственная предрасположенность;
- интоксикация алкоголем и другими токсинами.
Эмоциональные и чрезмерные физические нагрузки относят к предрасполагающим факторам такого состояния. При несоблюдении режима может появиться аритмия у беременных женщин. В легкой степени тяжести многие из них чувствуют себя удовлетворительно. Отклонения обнаруживают впервые при плановом обследовании, на приеме у гинеколога.
Сердечный порок нередко впервые обнаруживается у беременных при прохождении планового обследования. Патология сопровождается анатомическими изменениями в строении органа. При врожденном происхождении заболевания чаще отмечаются нарушения в перегородках, соединяющих предсердия и желудочки. Встречаются сосудистые пороки, при которых сужается просвет и нарушается кровоток.
Аритмия во время беременности часто спровоцирована врожденной патологией – это тетрада Фалло. Она сочетает в себе стеноз легочной артерии, аномальное положение аорты, дефект в перегородке между желудочками и гипертрофию (увеличение кардиомиоцитов в размере) миокарда в левой полости.
Порок, приобретенный в течение жизни, чаще связан с поражением клапанного аппарата или сосудов. Девушка может заболеть после перенесенного ревматизма. Для беременных постарше, основная причина аритмии – атеросклеротическое поражение.
Большая часть женщин, еще до зачатия плода, уже знает о своем заболевании. Диагноз устанавливается в детстве, если патология имеет врожденное происхождение. Девочка с раннего возраста состоит на диспансерном наблюдении. При планировании беременности она проходит ряд исследований. Это дает возможность выбрать тактику ведения для каждой пациентки индивидуально.
Артериальная гипертензия
Практически у 8% женщин отмечается аритмия сердца при беременности, в сочетании с артериальной гипертензией. Диагноз может стать основной причиной для нарушения мозгового кровообращения, гибели плода или отслойки сетчатки. Заболевание опасно и для матери, и для ребенка. В ранние сроки физиологические процессы в плаценте нарушаются. Дефицит кислорода, питательных веществ и накопление токсинов приводит к гипоксии и замедлению развития плода.
Симптомы и опасные признаки
Беременная женщина в этом периоде наиболее восприимчива к негативным воздействиям. Сердце и другие органы работают, испытывая большую нагрузку. Синусовый ритм длительное время сохраняется, и орган самостоятельно выполняет свои функции. Через определенный период появляются первые изменения различной степени выраженности.
При отсутствии помощи, женщины отмечают у себя следующие симптомы:
- учащенное сердцебиение, которое ощущается в покое;
- головокружение;
- ускоренный пульс;
- одышка.
В норме сердечные сокращения не ощущаются. Под воздействием различных факторов появляются перебои. Пациенты описывают их в виде чувства замирания. После кратковременной паузы первый удар может быть сильным. Более наблюдательные будущие мамы между ними отмечают внеочередные сокращения.
Такой ритм называется экстрасистолическим, и это является нормой. Патологическим считается состояние, когда нарушается самочувствие женщины. Отсутствие помощи может привести к последствиям, опасным для развития плода.
Влияние аритмии на плод
Нарушение в работе миокарда легкой степени тяжести не представляет опасности для ребенка. За состоянием малыша и будущей мамы ведется контроль. При прогрессировании женщину необходимо лечить в стационаре.
Аритмия при беременности приводит к нарушению кровообращения плода. В процессе поступления питательных веществ, кислорода и выведения токсических соединений, возникают сбои. Это создает угрозу для развития ребенка и его жизни.
В ранний или более поздний срок беременности такое состояние опасно. Нарушение сердечного ритма при отсутствии лечения приводит к следующим исходам:
- Угроза выкидыша.
- Гипоксия плода.
- Поздний токсикоз.
- Осложненные роды (кровотечение, нарушение сократимости матки).
Ранняя терапия позволяет своевременно избежать осложнений и выявить риски для развития малыша.
Диагностика аритмии
Некоторые женщины еще до беременности знают о наличии сбоев в работе своего сердца. Совместно с кардиологом составляется индивидуальный план ведения пациенты и определенный перечень диагностических процедур.
Сложности появляются с теми женщинами, которые редко наблюдаются у врача в течение всего периода вынашивания ребенка, или не придерживаются назначений. Важно уже в ранний срок пройти необходимые исследования. Диагноз «аритмия» устанавливается после получения результатов следующих процедур:
- Осмотр и опрос. Оцениваются жалобы, их динамика, состояние женщины при объективном обследовании.
- Информация, полученная из анамнеза жизни. Важно проследить наследственную предрасположенность, перенесенные заболевания, уровень труда и отдыха.
- Показатели биохимического анализа. Сделать исследование женщина должна натощак. Для получения развернутого результата сдается кровь и моча.
- ЭКГ (электрокардиография).
- Суточное мониторирование ЭКГ. При необходимости женщине устанавливается портативный аппарат. В течение всего дня и ночи он регистрирует данные, которые затем оценивает врач.
- ЭхоКГ (эхокардиография). Облегчает кардиологу задачу в поиске причины появления аритмии. Исследование дает полную картину о состоянии миокарда, кровотока. Выраженные или незначительные нарушения удается обнаружить при возникновении сложностей в постановке диагноза.
- МРТ (магнитнорезонансная томография). К такому методу диагностики обращаются при невозможности выполнения перечисленных выше. Последний вариант считается наиболее современным и простым в применении.
После проведения исследования врач назначает лечение. По возможности используется немедикаментозная терапия. Наличие фибрилляции или мерцательной аритмии является показанием для комплексного подхода на весь период беременности. По необходимости она продолжается и после родов.
Нельзя заниматься самолечением, когда женщине поставлен диагноз «аритмия у беременных». Что делать дальше – решит врач. Тактика ведения имеет определенные отличия, по сравнению с пациентками вне периода вынашивания плода. При любой степени тяжести назначается диетотерапия. Будущей матери необходимо соблюдать следующие рекомендации:
- Употреблять в пищу ежедневно свежие фрукты и овощи.
- Ограничить сладкую, жирную пищу. Полностью исключают из рациона острые, копченые блюда.
- Соблюдать режим труда и отдыха. Физические нагрузки должны быть дозированными.
- Употреблять витамины только после разрешения врача.
Положительный эффект дают физиотерапевтические процедуры, иглоукалывание. При необходимости назначается медикаментозное лечение (антиаритмические и седативные средства на растительной основе). До 8 недели беременности риск развития осложнений выше, чем в поздние сроки. Важно учитывать причины появления аритмии.
Каждая пациентка должна делать весь комплекс исследований. У большинства из них обнаруживается анемия, и на ее фоне высок риск возникновения нарушений сердечного ритма. Назначение терапии оказывает благоприятное воздействие и на миокард.
При тяжелой степени требуется хирургическая коррекция (абляция). Оптимальный срок для проведения терапии – 25-30 недель беременности. По жизненным показаниям пациентка может быть направлена на любом сроке в операционную.
При раннем обращении женщины к врачу и проведения всего комплекса исследований удается состояние стабилизировать. Неэффективность терапии считается показанием для хирургического лечения. Такой способ коррекции позволяет сохранить здоровье пациентки и избежать негативного влияния на развивающийся плод.
Аритмия при беременности требует внимательного отношения. Девушка должна находиться на постоянном контроле. Лечение начинают с немедикаментозного подхода. По показаниям назначаются лекарства. Сначала вводят минимально допустимые дозировки, чтобы избежать риска присоединения осложнений.
Проявления аритмии у беременных
Аритмия при беременности, которая возникла в первый раз у женщины, не имеющей до этого проблем со здоровьем, свидетельствует о нарушении функций нервно-мышечного аппарата. Это происходит под воздействием гормональных изменений в организме или может быть вызвано другими причинами. В любом случае необходимо обследоваться, чтобы выяснить форму аритмии и ее причины.
При наличии этой проблемы до беременности женщину должен постоянно наблюдать врач. Он составляет план обследования ее и подбирает оптимальный вид родоразрешения. Будущая мать должна находиться в условиях стационара на протяжении длительного времени.
Что такое аритмия
Сердце сокращается под воздействием электрических импульсов более ста тысяч раз в сутки. Эти импульсы генерируют и проводят специальные клетки. Благодаря этому процессу сердце ритмично сокращается и поддерживает работу организма.
Аритмией называют нарушения проводимости и ритма органа. При этом меняется частота и сила сокращений сердца. Могут наблюдаться преждевременные, внеочередные сокращений или меняется последовательность сокращения желудочков и предсердий.
Аритмия может возникать по самым разным причинам, но она всегда свидетельствует о сбое в работе сердца. Поэтому ее нельзя оставлять без внимания. Особенно если проблема возникла в период вынашивания ребенка.
Почему возникает
Аритмия во время беременности не всегда свидетельствует о патологии.
Риску развития нарушений в больше степени подвержены женщины:
- с пороками сердца;
- перенесшие оперативные вмешательства на органе;
- с врожденными патологиями проводящей системы, при которых повышается тонус симпатического отдела и перегружается вегетативная нервная система.
В большинстве случаев, если нет никаких проблем со здоровьем, сбои ритма сердца возникают вследствие:
- нарушений работы желудочно-кишечного тракта;
- сбоев в функциях нервной и эндокринной систем;
- патологий верхних дыхательных путей;
- нарушения обменных процессов в организме;
- чрезмерных физических и эмоциональных нагрузок;
- употребления большого количества жареной, жирной и высококалорийной пищи;
- злоупотребления жидкостью. Она накапливается в организме и перегружает работу сердца;
- употребления спиртных напитков и курения во время вынашивания плода;
- анемии;
- тяжелой формы токсикоза, беспокоящей на протяжении всей беременности.
Виды, симптомы и лечение
Аритмия имеет разные виды. Их отличие в частоте ударов, местах расположения в органе патологического очага. В тяжелых случаях нарушение ритма представляет серьезную опасность для жизни женщины и ребенка. С развитием плода риск осложнений повышается, поэтому необходимо лечение.
Экстрасистолия
Аритмия у беременных женщин может протекать в виде экстрасистолии.
В нормальном состоянии все импульсы, вызывающие сокращения сердца, генерируются в синусовом узле. Это обеспечивает слаженную работу желудочков и предсердий.
Но под влиянием патологических процессов формируются экстрасистолы в определенных участках органа в связи с повышением электрической активности клеток. Различают единичные и групповые импульсы.
При первых проявлениях необходимо пройти обследование. Экстрасистолия не сопровождается яркими проявлениями, но большинство пациентов отмечают наличие:
- перебоев в работе сердца;
- ощущения замирания органа;
- болезненных ощущений в грудной клетке;
- головокружений.
При аритмии, вызванной вредными привычками, чтобы стабилизировать работу сердца, необходимо составить правильный режим, употреблять полезную пищу, ежедневно гулять на воздухе пешком, избегать тревог и полностью отказаться от пагубных пристрастий.
При экстрасистолах, которые диагностировали во время прохождения электрокардиографии, назначают дополнительное обследование, чтобы исключить наличие врожденных или приобретенных пороков, ревмокардита, кардиомиопатии, ишемических поражений миокарда.
В зависимости от заболевания проведут лечение. Применение антиаритмических препаратов разрешено, только если существует вероятность нарушения нормального ритма и развития фибрилляции.
Назначить такое лечение могут по показаниям ЭКГ, в ходе исследования определяют фракцию выброса крови в аорту. Если показатели не выше 40%, то необходимы адреноблокаторы.
Синусовая аритмия
При этом промежутки между сокращениями миокарда неодинаковы и чередуются неправильно. Это приводит к периодическим замедлениям и ускорениям работы сердца. Развитие синусовой аритмии у беременных может быть связано с:
- перестройкой основных систем;
- тяжелыми патологиями инфекционного происхождения;
- нарушениями функций вегетативной нервной системы;
- сильным увеличением массы тела, что приводит к повышению нагрузки на сердце.
Будущая мать в таком состоянии может ощущать:
- Чувство биения сердца и его замирание.
- Одышку.
- Потемнение в глазах.
- Внезапные обмороки.
Выраженные формы требуют серьезного лечения. Такая аритмия при беременности на ранних сроках не лечится антиаритмическими препаратами. Женщина должна строго следовать рекомендациям врача.
Чтобы улучшить самочувствие, необходимо привести в норму массу тела, принимать витаминные комплексы, вести умеренно активный образ жизни.
Важно каждый день делать зарядку, гулять на свежем воздухе. Полезна йога.
Мерцательная аритмия
Это серьезное нарушение ритма сердца, при котором от предсердий к желудочкам доходят не все импульсы. Это сопровождается изменением частоты и ритма. Проблема может проявляться в форме трепетания, при котором ЧСС может превышать 300 ударов, мерцания. Сердце в этом случае бьется хаотично и чаще, чем при трепетании.
Беременная может ощущать периодические приступы или страдать от аритмии постоянно. Женщина испытывает головокружения, тремор тела, тревоги и страх, может терять сознание. Известны также случаи бессимптомного течения.
Лечить эту патологию нужно очень срочно, так как она может стать причиной формирования тромбов, вызывающих легочную эмболию, тромбоз сосудов мозга и коронарных артерий. Чтобы стабилизировать ритм, предпринимают такие меры:
- Парентерально струнным методом вводят Новокаинамид.
- Проводят радиочастотную абляцию с обеспечением защиты эмбриона.
- Электроимпульсную терапию.
Вариант лечения подбирают в индивидуальном порядке.
Пароксизмальная тахикардия
Аритмия при беременности на поздних сроках возникает в виде пароксизмальной тахикардии. Она может развиваться независимо от заболеваний сердца. Приступы могут появляться несколько раз на протяжении суток. Они длятся от нескольких секунд до трех дней.
В случае длительного течения пароксизмальной тахикардии повышается тонус матки и возможен выкидыш.
Во время приступа внезапно учащается пульс до 150 ударов, кружится голова, ощущается дискомфорт в грудной клетке, возникает слабость.
Если имеются патологии миокарда, то к основным симптомам присоединяется тошнота с рвотой.
Для устранения приступа, если нет патологий сердечно-сосудистой системы, применяют успокоительные препараты в виде настойки валерианы. Если этот медикамент не помогает, то прибегают к Пропранололу.
При патологиях сердца, чтобы нормализовать сокращения, применяют сердечные гликозиды. Если наблюдается снижение артериального давления, внутримышечно вводят Новокаинамид.
Синдром Вольфа-Паркинсона-Уайта
Патология развивается у беременных, имеющих в анамнезе болезни сердца. В этом случае наблюдают проявления пароксизмальной тахикардии и других аритмий. При сочетании болезни с трепетанием предсердий возрастает вероятность фибрилляции желудочков и летального исхода.
Синдром не сопровождается специфическими симптомами, поэтому выявить его можно на электрокардиограмме.
Проблема не представляет опасности для жизни в большинстве случаев, но важно контролировать свое состояние и наблюдаться у врача, так как в случае гормонального сбоя ситуация может резко ухудшиться.
Терапия назначается при наличии аритмии. При наджелудочковой тахикардии вводят Новокаинамид. В тяжелых случаях применяют электроимпульсную терапию.
Если лечение не дает результата, то необходима имплантация искусственного водителя ритма.
Блокады у беременных
Прохождение импульсов происходит по нервным волокнам. Но при некоторых воспалениях, сопровождающихся некрозом тканей, слаженная регуляция нарушается, что приводит к развитию блокад.
Опасность представляют патологии второй и третьей степени тяжести. Они сопровождаются головокружением и потерей сознания.
Чтобы восстановить нормальный ритм, нужна установка кардиостимулятора. С его помощью можно улучшить прогноз для жизни матери и плода.
Естественным путем родить ребенка женщина не сможет, так как сердце не выдержит нагрузки. Поэтому проводят кесарево сечение.
Лечат аритмии в условиях стационара, так как реакцию организма предсказать нельзя.
Нарушение ритма у ребенка
Аритмия у плода вызывается заболеваниями или нарушениями обмена веществ.
Проблема может иметь доброкачественный характер и злокачественный, при котором развивается сердечная недостаточность.
Может наблюдаться замедление сокращений в результате анемии, низкого давления у матери, передавливания пуповины, то есть, недостаточного поступления кислорода.
Чтобы избежать этой проблемы, необходимо:
- Отказаться от сна в положении лежа на спине. Это снимет компрессию полой вены.
- Соблюдать специальную витаминизированную диету.
- Заниматься легкой физкультурой на воздухе и каждый день гулять пешком.
- Обязательно наблюдаться у врача.
Вызвать аритмию у плода могут внутриутробные инфекции, хромосомные нарушения, анемия, гипоксия. Своевременная диагностика и правильное лечение позволят устранить проблему в течение первого года жизни.
Определить патологию у ребенка могут с помощью:
- ультразвукового исследования;
- аускультации;
- кардиотокографии;
- эхокардиографии.
Прослушать работу сердца с помощью УЗИ можно уже на восьмой неделе беременности. Чтобы обнаружить патологии в строении сердца, применяют четырехкамерную проекцию. Женщина также должна пройти эхокардиографию, чтобы исследовать ток крови в отделах органа ребенка.
На 20-й неделе прослушать, как бьется сердце, могут и через пластиковую трубочку. Это помогает также выявить, насколько правильно расположен плод.
Кардиотокография позволяет оценить состояние сосудов матки и ребенка и выявить отклонения в развитии.
Подобные проблемы у малыша не всегда говорят о серьезных патологиях. Часто состояние нормализуется само по себе. Но женщина должна находиться под наблюдением врачей.