Варикоз пищевода лечение
Все о варикозе: симптомы, диагностика, лечение
Как ухаживать за ногами
Флебэктазия (варикоз) пищевода: причины, лечение и как избежать болезни
Пищевод является частью пищеварительного канала, обладает моторной функцией и обеспечивает продвижение пищи в желудок. Заболевания пищевода значительно ухудшают качество жизни пациента, могут привести к многочисленным осложнениям, а в запущенных стадиях и к летальному исходу. Одной из таких патологий является варикоз пищевода.
Патологическое расширение вены пищевода или медицинским термином флебэктазия — заболевание, проявляющееся нарушением работы венозной системы. Как следствие, наблюдается повышение давления (гипертензия) в полой и воротной вене. Зачастую первопричиной становится гипертензия печени, которая влечет за собой не только варикоз пищевода, но и варикоз желудка, а также увеличение селезенки. По сути, это цепная реакция, поскольку сосудистая система пищевода взаимосвязана с печеночной артерией и сосудами ЖКТ.
Причины развития варикоза пищевода
Если кровь не может протекать через портальную вену или ткань печени, она накапливается под давлением в воротной системе и пытается найти альтернативные пути. Такой путь представляет собой системные пищеводные вены, которые соединяют портальную систему с полой веной. При портальной гипертензии кровь течет через данную пищеводную артерию, что приводит ее к расширению — варикозу.
Конечно, наиболее частая причина, влияющая на развитие варикоза пищевода — цирроз печени, вследствие хронического употребления алкоголя.
Признаки варикоза пищевода: на что нужно обратить внимание
Первым клиническим симптомом выступает кровотечение из патологически измененной вены. Иногда пациенты отмечают появление, так называемой грудной жабы — симптома, который сопровождается чувством тяжести и давления загрудиной. Данное явление развивается за 2-4 дня до геморрагического синдрома.
В отдельных случаях, причиной кровотечения становится эзофагит — воспалительное поражение слизистой пищевода. Больной отмечает появление отрыжки, кислого привкуса во рту, изжоги, сложности в момент проглатывания плотной пищи.
Наиболее опасной ситуацией является разрыв варикозной вены, что приводит к массовому кровоизлиянию, рвоте с примесью кровяных сгустков и мелене — опорожнения, черного смолистого цвета, с характерным неприятным запахом. Без неотложной медицинской помощи пациенту такое состояние может привести к летальному исходу.
Методики диагностирования заболевания
При подозрении на данную патологию следует обратиться к профильному специалисту — гастроэнтерологу. Врач после очной консультации и сбора анамнеза назначает ряд диагностических мероприятий. Проводится лабораторное исследование крови, и, как правило, можно выявить стремительное снижение гемоглобина, наблюдается острая анемия.
Параллельно назначается ультразвуковое исследование органов брюшной полости и МРТ печени (для максимальной информативности с контрастирующим препаратом). Также проводится рентгенологическое исследование пищевода с контраст-веществом, что позволяет выявить патологически измененную вену, деформацию стенки, состояние слизистой органа.
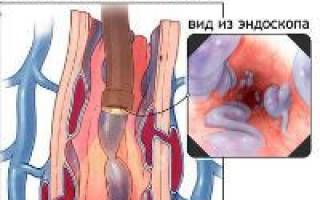
Наиболее информативной методикой обследования пищевода при варикозе является эзофагогастродуоденоскопия (гастроскопия).
Это эндоскопическое обследование пищеварительного тракта, которое позволяет исследовать пищевод, желудок и двенадцатиперстную кишку.
Камера, которой оснащен эндоскоп, проецирует изображение слизистой оболочки на экран, что дает возможность специалисту тщательно изучить состояние пищевода. Диагностическая визуализация может быть дополнительно улучшена с помощью применения рентгеноэндоскопических методов.
Кроме того, эндоскопия пищевода, при необходимости позволяет провести взятие биологического образца любого подозрительного поражения. Такой биоматериал может быть отправлен на дальнейшее гистологическое исследование.
Также, технические возможности эзофагогастродуоденоскопии позволяют проводить удаление полипов и ликвидировать источники острого кровотечения (пептическая язва, варикоз пищевода и т. д.).
Необходимо уделить внимание подготовительному этапу перед проведением обследования. Пациент не должен употреблять пищу, пить жидкости или курить минимум 6 часов до процедуры. Перед началом манипуляции в ротовую полость и глотку пациента распыляют местный анестетик, для снижения рвотного рефлекса. Поэтому, выраженного дискомфорта больной не почувствует.
Эзофагогастродуоденоскопия является ценным для гастроэнтерологической диагностики методом выявления патологий, и в некоторых случаях для лечения патологий верхних отделов желудочно-кишечного тракта. Кроме того, эндоскоп можно использовать для извлечения инородных предметов (главным образом, у детей или пациентов психиатрических отделений).
Как проводится лечение варикоза пищевода
Терапевтическая тактика напрямую зависит от состояния пациента и клинических признаков. Лечение может проводиться в отделении гастроэнтерологии или хирургии. Задача врача-гастроэнтеролога — терапия основной патологии и предупреждение развития кровотечения. С этой целью проводится консервативное лечение, пациент получает список препаратов, зачастую — прямые антикоагулянты (гемостатики), антацидные средства, витаминные комплексы. В обязательном порядке проводится назначение диетического рациона питания и профилактика пищеводного рефлюкса (гастроэзофагеальная рефлюксная болезнь). Любые физические нагрузки сводятся к минимуму.
При обнаружении развития кровотечения пациент должен быть госпитализирован и направлен в отделение хирургии для стабилизации состояния. Чтобы предотвратить развитие шокового состояния может применяться переливание крови и инфузии препаратов для снижения портального давления.
Разрыв варикозной вены потребует проведения эндоскопической склеротерапии, что позволит остановить кровотечение и стабилизировать состояние пациента. При отсутствии эффекта от вышеперечисленных методов прибегают к более радикальному способу остановки кровотечения — эндоваскулярный трансъюгулярный метод наложения шунта (можно встретить под названием TIPS), предполагающий доступ через яремную вену.
Это современный и достаточно безопасный метод малоинвазивного хирургического вмешательства, который предотвращает внезапную смерть от кровоизлияния в пищевод. Тем не менее, данный вид вмешательства не улучшает общий прогноз для пациентов с циррозом печени.
В ходе проведения процедуры могут возникнуть несколько осложнений. Первое — перегрузка правой части сердца и развитие сердечной недостаточности. Второе, более опасное — печеночная энцефалопатия. В портальной крови, поступающей из кишечника, содержится ряд токсичных веществ, а также соединений азота, продуцируемых кишечными бактериями. При нормальных обстоятельствах клетки печени собирают эти вредные вещества и детоксифицируют их. Однако в ходе шунтирования снижается тесный контакт между кровью и клетками печени. Все токсические вещества проходят через клетки печени, поступают прямо в сердце и далее в мозг. Все это сопровождается токсическим поражением ЦНС — изменение личности, слабоумие, нарушение памяти, развивается печеночная энцефалопатия.
Профилактики патологии и прогноз лечения
К сожалению, варикоз пищевода не сопровождается благоприятным прогнозом — заболевание не поддается полному излечению. Основная терапия направлена на предотвращение прогрессирования болезни ( развития кровотечения). Даже единожды возникшая геморрагия сокращает продолжительность жизни до 5 лет.
Как предупредить патологию, в чем заключается профилактика? Довольно часто задаваемый вопрос, к огромному сожалению, от варикоза мало кто застрахован. На сегодня доступным и наиболее адекватным способом профилактики считается предупреждение развития патологий, способных вызвать повышение портального давления. В частности идет речь о патологиях печени. Так, у пациентов с гепатитами, в 99% случаев имеется расширение вен пищевода в той или иной стадии развития.
Особое внимание следует уделить состоянию печени, так как именно на фоне печеночных заболеваний чаще всего наблюдается расширение вены пищевода. Необходимо свести к минимуму употреблению алкоголя, в том числе и того, который содержит небольшое количество этанола. Полностью исключается употребление алкогольных напитков во избежание развития цирроза печени.
При наличии подтвержденного диагноза варикоз пищевода, следует соблюдать строгую диету, которая будет включать в себя только продукты, приготовленные на пару, в частности назначается диета «стол №4», которая является максимально щадящей для желудка и кишечника. Исключается прием слишком холодной и горячей пищи, а также твердой по структуре. Следует избегать повышенной физической активности, любая нагрузка должна быть минимальной, что снизит риск развития кровотечения.
На заметку пациенту
При диагностировании варикоза пищевода первой степени, имеется высокий шанс предупреждения кровотечения. С данной целью необходимо регулярно посещать врача-гастроэнтеролога, проводить мониторинг состояния пищевода, селезенки и печени. При наличии заболеваний органов ЖКТ и сердечно-сосудистой системы следует прибегнуть в лечебным мероприятиям по их ликвидации.
Варикоз вен пищевода
Варикозное расширение вен пищевода — серьезная патология, спровоцированная заболеваниями печени, сердца, органов пищеварения и значительно реже венозных стенок. Чаще наблюдается в нижних отделах вместе с поражением вен желудка у мужчин после 50 лет.
Массивное кровотечение может быть неожиданным и единственным признаком. Своевременно поставить диагноз необходимо для принятия профилактических мер. Чтобы устранить варикоз пищевода, в сосудистой хирургии разработаны специальные оперативные подходы.
В Международной классификации болезнь учитывается под разными кодами:
- I85.9 — без кровотечения;
- I85.0 — с кровотечением;
- I98.2 — на фоне другой патологии.
Как происходит отток крови по венам пищевода?
Пищевод кровоснабжением связан со многими органами грудной и брюшной полости. Артериальные ветки к нему идут от грудного отдела аорты. Венозный аппарат развит неравномерно. Кровь по венам пищевода стекает в сосуды непарной и полунепарной вены, затем проходит по анастомозам через вены диафрагмы в нижнюю полую вену, а по венозной сети желудка — в воротную вену печени.
Из верхних отделов пищевода венозный отток идет в сосуды верхней полой вены. Анатомическое расположение и связи формируют венозный аппарат пищевода, как посредник между тремя системами оттока: воротной веной, нижней и верхней полой.
Эта особенность провоцирует возникновение компенсаторного варикозного расширения вен на уровне пищевода за счет открытия вспомогательных сосудов (коллатералей) при заболеваниях селезенки, кишечника, сопровождающихся блоком их собственных вен.
Причины расширения
Варикозное расширение вен пищевода обеспечивается двумя механизмами. Происходит либо затруднение оттока из-за механического препятствия в нижележащих отделах венозной системы (повышенное давление, тромбоз, флебит), либо потеря тонуса венозной стенки в связи с нарушенным синтезом коллагеновых волокон (варикозная болезнь вен ВБВ).
Причиной застоя в верхних отделах чаще служит злокачественный зоб. В нижней части пищевода венозный кровоток задерживается из-за:
- портальной гипертензии, вызванной циррозом печени;
- тромбоза портальной вены.
Редкими причинами формирования варикозного расширения вен пищевода (ВРВП) считают сосудистую опухоль (ангиому) и венозные изменения при синдроме Рандю-Ослера.
Цирроз печени — длительное хроническое заболевание, осложняющее гепатиты (на первом месте — вирусный гепатит В), алкогольную болезнь с жировой дистрофией. Патологические изменения выражены в нарушении структуры печеночных долек и окружающего пространства.
Происходит разрастание плотной рубцовой (соединительной) ткани, замена функционирующих клеток на бугры с формированием печеночной недостаточности. В этих условиях сдавливаются сосуды как артериальные, так и венозные. Снижение поступления кислорода усугубляет ситуацию, вызывая ишемию органа.
Цирроз печени способны вызвать:
- медикаменты (Метотрексат, Изониазид);
- застойная сердечная недостаточность при пороках, осложнении обширного инфаркта, миокардиодистрофии, кардиопатиях;
- наследственные заболевания с изменениями метаболизма (галактоземия, гепатоцеребральная дистрофия, гемохроматоз);
- фетальный гепатит у новорожденных малышей возникает при перенесенной матерью инфекции (краснуха, герпес, цитомегаловирус), когда возбудитель передается плоду через плацентарный барьер.
Синдром Банти — нарушение циркуляции в венах селезенки (спленогепатомегалия) протекает у молодых женщин на фоне анемии, тромбоцито- и лейкопении, застойных явлений в печени с портальной гипертензией и циррозом. Его вызывают инфекционные заболевания (бруцеллез, малярия, сифилис, лейшманиоз).
Синдром Рандю – Ослера (наследственная телеангиэктазия), кроме поражений кожи и слизистых, вызывает множественные ангиоматозные изменения во внутренних органах со склонностью к кровотечениям. Локализация в пищеводе создает условия для расширения вен. Для предупреждения кровотечения из расширенной венозной сети пищевода требуется лечить заболевание-причину.
Действующая классификация
Существует несколько предложенных классификаций заболевания. Признаки выявляют при эзофагогастроскопическом исследовании. Наиболее приемлемой считается подразделение варикоза пищевода по степени изменения вен.
- 1 степень — максимальный диаметр сосудов 5 мм, они вытянуты, локализуются в нижней части пищевода;
- 2 степень — определяется извитость вен, диаметр увеличен до 1 см, доходят до средней трети органа;
- 3 степень — обращает внимание истончение и напряженности стенок венозных сосудов, диаметр свыше 10 мм, идут рядом, на поверхности имеются характерные маркеры красного цвета из мельчайших капилляров.
Согласно другой классификации (Витенасома и Тамулевичюте) предлагается учитывать 4 стадии течения заболевания:
- 1 — допускается диаметр вен 2–3 мм, они по цвету синеватые, по форме прямые;
- 2 — вены становятся извилистыми, узловатыми, в диаметре увеличиваются свыше 3 мм;
- 3 — отчетливо различаются варикозные узлы, значительна извитость, появляется выпячивание в просвет пищевода;
- 4 — узлы вырастают до гроздевидной формы, существенно суживают просвет пищевода, на наружной поверхности просматривается тонкая сетка из мелких капилляров.
Кроме того, диагностика учитывает:
- врожденную форму, протекающую на фоне патологий неясного происхождения;
- приобретенную — вызванную разными заболеваниями.
Как проявляется варикозная болезнь пищевода?
Симптомы заболевания зависят от патологии, вызвавшей варикоз вен пищевода. Начальный период протекает без клинических проявлений, пациенты не подозревают о развитии патологии. Но нередки случаи прогрессирующего течения с внезапным кровотечением.
Ухудшение состояния возникает за 4–5 дней. Больные ощущают нарастающую тяжесть за грудиной, сдавление. Этот признак считается предвестником массивного кровотечения и требует проведения неотложных мер, поскольку наблюдения хирургов связывают его с летальным исходом.
Все симптомы варикоза определяются угрожаемыми проявлениями кровопотери. При хроническом течении с малым количеством выделенной крови организм постепенно ослабевает. Формируется гипохромная анемия. Пациент отличается бледностью, худеет, с трудом передвигается, его беспокоит одышка. Иногда наблюдается жидкий черный кал.
Предвестниками кровотечения и начальными признаками варикоза могут быть:
- неясные боли в грудной клетке;
- выраженная изжога;
- отрыжка после еды;
- трудности при проглатывании сухой пищи.
Изжога и отрыжка объясняются нарушением функции сфинктеров пищевода, обратным (рефлюксным) забросом из желудка. Некоторые пациенты ощущают перед началом кровотечения «щекотание в горле», першение, солоноватый привкус во рту.
При остром кровотечении появляются:
- нарастающая бледность кожи;
- рвота с кровью («кофейной гущей»);
- постоянное головокружение;
- жидкий дегтеобразный стул;
- потемнение в глазах;
- резкая слабость.
Кровотечение провоцируется поднятием тяжести, физической работой, повышенной температурой тела, приемом антикоагулянтов, процедурой фиброгастроскопии. Но иногда возникает спонтанно на фоне общего здоровья. Дифференцировать кровотечение необходимо от распадающейся опухоли пищевода и желудка, прорастания опухоли в крупный сосуд и его прорыв, травмирования сосудов инородным телом.
Диагностика
Диагноз можно заподозрить, но нельзя подтвердить без эзофагогастродуоденоскопии. Это практически единственный способ установить связь кровотечения с варикозом пищевода, часто одновременно обнаруживают варикозное расширение вен желудка.
Процедура позволяет установить степень деформации вен, стадию заболевания, визуально определить состояние сосудистых стенок, прогнозировать разрыв. Проводить исследование во время кровотечения практически невозможно.
В плановом порядке назначается контрастная рентгенография пищевода, перед снимком пациенту дают выпить смесь бария. По серии рентгенограмм отслеживают движение контраста и растекание его в просвете пищевода.
- необходимо установить наличие анемии по содержанию эритроцитов, тромбоцитов, цветному показателю;
- при остром кровотечении подсчитывают гематокрит;
- обязательно делают анализ показателей свертываемости;
- определяют функцию печени по ферментным тестам, уровню белка, глюкозы, билирубина, отклонения результатов дают возможность заподозрить влияние печеночной патологии на изменение в венозной системе пищевода;
- при наличии признаков кровотечения определяют группу крови и резус-фактор на случай необходимого переливания крови.
Как лечат патологию вен пищевода?
Лечение варикозного расширения вен пищевода отличается плановым вариантом и схемой, зависящей от возникновения экстренной проблемы, опасного для жизни кровотечения.
При отсутствии массивного кровотечения пациент нуждается в терапии основного заболевания, усиленном введении кровоостанавливающих средств. Больного необходимо госпитализировать в профильное отделение. Режим — постельный, головной конец кровати приподнимают.
Требования к диете
Лечебное питание предусматривает отсутствие раздражающих продуктов (острых приправ, жареных и копченых мясных изделий, грубых овощей, цельных фруктов, корок хлеба, костей, газированной воды). Категорически запрещен алкоголь, шоколад.
Диета строится из достаточно калорийной, но жидкой остывшей пищи. Рекомендуются чуть теплые бульоны, проваренные жидкие каши, молочная лапша, творог, сладкий кисель из фруктов, остывший чай, мякоть белого хлеба, мясо в виде проваренного фарша.
Лечение медикаментами
С целью снижения активности цирротических изменений в печени в схему лечения включают:
- противовирусные препараты (при вялотекущем гепатите);
- стероидные гормоны;
- антибиотики при бактериальном поражении;
- мочегонные средства для снижения давления в системе нижней полой вены;
- сердечные гликозиды, если цирроз вызван декомпенсацией миокарда;
- гепатопротекторы;
- витаминные препараты в высоких дозах для восстановления всех видов метаболизма.
Особое значение в терапии варикоза придается витаминам К, С, D, Е. Викасол вводится внутримышечно или внутривенно. Если у пациента выявлена анемия с нарушенной свертываемостью, то назначается переливание свежезамороженной одногруппной плазмы (1–2 дозы), эритроцитарной или тромбоцитарной массы.
Для остановки кровотечения широко практикуется внутривенное введение Октреотида. Препарат способен подавить выход в кровь гормонов, расширяющих сосуды. Еще применяются Вазопрессин и Терлипрессин, но по сравнению с Октреотидом у них наблюдается больше побочных эффектов. Внутривенно вводится раствор кальция хлорида.
При продолжении кровотечения используют: промывание пищевода горячей водой (40–45 градусов) через зонд, установку резинового раздувающегося зонда — существуют стандартные гофрированные изделия (зонды-обтураторы) для прижатия кровоточащего сосуда в пищеводе и в язве желудка.
Чем помогает хирургия?
Неблагополучное клиническое течение служит показанием для проведения эндоскопического лигирования. Методика заключается в прошивании вен пищевода при использовании эндоскопа. Хирурги считают ее более эффективной, чем введение в вены склерозирующих средств (склеротерапия), которая требует повторения не менее четырех раз в год.
Лечение варикоза пищевода при неустраненном терапевтическими способами кровотечении требует операции по экстренным показаниям. Цель хирургического вмешательства — снижение давления в воротной вене путем создания шунтов и сброса в нижнюю полую.
Создание искусственного анастомоза (установка металлического стента) между портальной и печеночной венами называется трансъюгулярным внутрипеченочным портосистемным шунтированием. Операция сложна технически. Специалисты считают, что ее можно удачно выполнить в 95% случаев.
Сопровождается не только техническими трудностями, но и ранним рецидивом кровотечения, воспалением. У 1/3 больных требуется повторная установка, поскольку стент быстро тромбируется, перекрывая просвет. В течении месяца погибают до 13% больных. Это относит операцию к чрезвычайным мерам выбора.
Другой метод улучшения портокавального кровотока — создание анастомоза между селезеночной и левой почечной веной. Техника операции сложна и рискована для пациента, сопровождается высокой летальностью. Операция деваскуляризации заключается в иссечении и удалении пораженных вен и их замене протезами.
Можно ли лечиться народными средствами?
Применение народных средств при наличии кровотечения безрезультатно. Но можно их использовать в терапии основной причины варикоза — поражения печени. Для этого подходит длительный прием отваров:
- из расторопши;
- корня цикория;
- кукурузных рыльцев;
- японской софоры;
- овса;
- плодов рябины;
- шиповника.
Прогноз заболевания
В начальных стадиях варикоза пищевода при постоянном лечении, достаточном функциональном состоянием печени, соблюдении рекомендаций по режиму и диете удается добиться остановки кровотечения у 80% пациентов. У 2/3 больных после однократного повторяются кровотечения в течение 1–2 лет. Они постоянно находятся в группе высокого риска. Выживаемость лиц с выраженным циррозом низкая.
Варикозное расширение вен пищевода относится к болезням-осложнениям. Оно само по себе уже является признаком тяжелого поражения организма. Поддержку можно обеспечить только своевременным выявлением с помощью метода эндоскопии и наблюдением за пациентом.
Варикоз пищевода лечение
Варикозное расширение вен пищевода развивается из-за нарушения оттока крови в воротной и верхней полой венах. Наблюдается такая патология в дистальном отделе пищевода или проксимальном отделе желудка. По характеру появления может быть врожденной и приобретенной. Последняя, причем, зависит не от возраста больного, а от возникающего состояния и препятствий к нормальному кровотоку в системе воротной вены.
Варикозным расширением пищеводных вен сопровождается портальная гипертензия различного происхождения. При этом выделяют:
- внутрипеченочную портальную блокаду кровотока;
- внепеченочную блокаду;
- смешанную форму блокады.
Варикозные поражения вен пищевода в молодом возрасте чаще бывают вызваны внепеченочной блокадой, у взрослых – внутрипеченочной.
Причины варикозного расширения вен пищевода
Причины заболевания вызваны анатомическим соединением вен пищевода с системой воротной вены, вен органов брюшной полости, в особенности, селезенки. При внутрипеченочной форме блокады кровотока патология охватывает нижние отделы пищевода, причинами этого являются застойные процессы в воротной вене печени, которые возникают при:
- циррозах;
- тромбозах;
- гепатитах;
- опухолях;
- ангиомах;
- спленомегалии;
- перитонитах.
Внепеченочная блокада кровотока объясняется тромбозами воротной вены, сдавливанием ее опухолями, лимфоузлами, кистами или камнями в желчных протоках. Варикозное расширение вен в верхних отделах бывает также при злокачественном зобе или ангиоме пищевода, а также сосудистых изменениях при болезни Рандю-Ослера.
Более редко заболевание развивается при повышении давления в системном кровотоке, что отмечается в случае хронической сердечно-сосудистой недостаточности. Типичным признаком является то, что сосудистые узлы при печеночных заболеваниях в 2-3 раза крупнее.
Существуют также врожденная форма варикозного поражения пищевода, причины которой не выяснены.
Симптомы варикозного расширения вен пищевода
При затрудненном оттоке крови из вен пищевода в них начинают развиваться расширение, извилистость и удлинение. Стенки сосудов при этом истончаются и могут разорваться, что влечет за собой развитие кровотечения. Просветы венозных сосудов не сбалансированно увеличиваются, образуются локальные расширения в виде узлов.
Эволюция болезни может быть стремительной, а может протекать чрезвычайно медленно. Очень часто появившееся заболевание в течение нескольких лет может никак не проявлять себя. Больного беспокоят лишь некоторые неопределенные жалобы, среди них:
- тяжесть в груди;
- отрыжка;
- изжога;
- явления эзофагита.
Примерный возраст больных составляет около 50 лет, мужчин среди больных в два раза больше, чем женщин.
Осложнения
Развитие кровотечения является наиболее грозным осложнением варикозного расширения вен пищевода. Оно может проходить незаметно для больного, а может представлять угрозу для его жизни. Основным признаком является рвота алой кровью. Даже не опасные с виду, незаметно протекающие, но регулярные кровопотери могут стать причиной возникновения железодефицитной анемии.
Причиной развития подобного кровотечения могут стать:
- натуживание;
- подъем артериального давления;
- поднятие тяжестей;
- лихорадочные состояния.
Иногда такое кровотечение может возникнуть внезапно среди полного здоровья и, приняв обильный характер, привести к смерти. Предвестниками его являются легкое щекотание в горле, характерный солоноватый привкус во рту. Вскоре после их появления неожиданно возникает рвота алой либо напоминающей кофейную гущу кровью. Иногда к кровотечениям приводит выполнение фиброэзофагоскопии, что говорит о необходимости как можно более ранней диагностики заболевания.
Варикоз пищевода и цирроз печени
Варикозное расширение вен пищевода можно наблюдать у 70% больных циррозом печени. Такое явление объясняется тем, что при циррозе в печени происходит образование рубцовых тканей, вытесняющих здоровые клетки. Это замедляет движение крови и вызывает застойные явления, которые служат причиной развития данной патологии в нижних отделах пищевода. Варикозные кровотечения являются причиной смерти страдающих циррозом в 10-15% случаев. Наиболее грозным диагностическим признаком являются ранние рецидивы.
По этой причине больные циррозами печени должны подвергаться регулярным эндоскопическим обследованиям на предмет выявления варикозных вен. При отсутствии расширения пищеводных вен частота таких осмотров должна составлять один раз в 2 года, в случае наличия – один или 2 раза в год. Частота и степень обнаруживаемого расширения вен обычно бывает пропорциональна тяжести цирроза.
В лечении таких больных большое значение придается профилактике повторных кровотечений. Она основана на применении лекарственных средств, понижающих портальное давление, эндоскопической склеротерапии и хирургических приемов. Следует отметить, что профилактика рецидивов имеет более худшие результаты, чем профилактика первого эпизода кровотечения.
Диагностика
Для постановки диагноза применяются следующие виды исследований:
- лабораторные анализы;
- УЗИ печени;
- эзофагоскопия;
- рентгенологические исследования.
Основным здесь является выполнение фиброэзофагоскопии, которая дает возможность установить причины кровотечения, определить состояние венозных стенок и степень дилатации вен, а также спрогнозировать разрыв очередной аневризмы. Если кровотечение уже началось, его причину бывает трудно установить из-за сложностей в проведении эффективной эзофагоскопии.
Часть сведений о состоянии пищевода и характере варикозного расширения вен можно получить на основании рентгенографии пищевода, выполняемой с контрастированием.
Так как состояние варикозных вен обычно связано с тяжелыми заболеваниями печени, важно оценить степень возможной коагулопатии. Для этого выполняют общие анализы крови с определением тромбоцитов и протромбинового индекса, а также печеночные пробы. При наличии кровотечения должны быть определены группа крови, резус-фактор и перекрестная проба на совместимость эритроцитарной массы.
При дифференциальной диагностике нужно исключать возможность многих других заболеваний, таких как:
- язвенная болезнь;
- рак;
- полипоз;
- грыжи;
- заболевания сердца;
- геморрагический диатез.
Лечение варикозного расширения вен пищевода
Лечение варикозного расширения вен пищевода нацелено на устранение заболеваний, которые привели к повышению давления в системе воротной и полой вен, а также на устранение угрозы возможного кровотечения. К таким мерам также относятся профилактика эзофагита, щадящий образ жизни, прием медикаментозных средств – антацидов, витаминов, слабительных.
При возникновении кровотечения принимаются следующие меры:
- введение сосудосуживающих препаратов;
- сдавливание сосудов пищевода тампонирующими приспособлениями;
- применение специального зонда для криовоздействия;
- электрокоагуляция.
Для компенсации потерь крови больным выполняют ее переливание, вливание эритроцитарной массы или плазмозамещающих растворов.
При массивных кровотечениях бывает необходимо более серьезное хирургическое вмешательство, что позволяет существенно снизить смертность. Замечено, что при консервативном лечении летальность в 3 раза выше по сравнению с хирургическим. Выделяют паллиативные и радикальные хирургические операции для устранения пищеводного кровотечения.
Эндоскопические методы лечения
В настоящее время существует значительный опыт использования малоинвазивных эндоскопических вмешательств для устранения кровотечений из расширенных пищеводных вен.
Эндоскопическое склерозирование впервые было описано в 1939 году. Лишь в 70-х годах прошлого века в связи с развитием и усовершенствованием эндоскопических установок было начато интенсивное внедрение метода в практику. В ходе него применяются склерозанты с различным механизмом действия. Существуют 2 способа проведения эндоскопического склерозирования пищевода:
Интравазальный способ введения склерозанта предусматривает развитие соединительной ткани по месту локализации тромбированного варикозного узла. В последние годы большинство исследователей отказываются от его проведения, поскольку он обладает значительным числом тяжелых осложнений. Среди них перфорация пищевода, некротический и гнойный тромбофлебит.
При паравазальном способе, когда склерозант вводят в субмукозный слой, происходит рубцевание паравазальной клетчатки и последующее сдавливание расширенных вен пищевода. Такой способ считается более щадящим и имеет меньшее количество осложнений.
Улучшить результаты склеротерапии помогает применение баллонной тампонады.
Хороших результатов позволяет достичь метод эндоскопического легирования, который был предложен в 1985 году. Соответственно ему прекращение кровотока в расширенных венах пищевода выполняется при помощи легирующих колец. Рецидивы после такого вмешательства наблюдались лишь у 17% пациентов, что почти вдвое меньше, чем после склерозирования.
Баллонная тампонада
Этот метод помогает остановить кровотечение путем сдавливания кровоточащего узла. Он является достаточно опасным и должен выполняться только опытным специалистом. Основным инструментом является специальный зонд, снабженный баллоном. Остановка кровотечения достигается при помощи раздувания желудочного баллона и вытяжением без разд
увания пищеводного баллона. Благодаря этому производится тампонада варикозно-расширенных вен и уменьшается интенсивность кровотечения из венозного сплетения. Раздувание пищеводного баллона выполняется очень редко, что объясняется риском возможных осложнений.
Эффективность использования баллонной тампонады составляет 90%.
Хирургические методы лечения
Для лечения данного заболевания применяют следующие хирургические методы:
- трансъюгулярного внутрипеченочного портосистемного шунтирования (TIPS);
- шунтирования;
- деваскуляризации.
Методика TIPS состоит в создании внутрипеченочного искусственного канала между печеночной и воротной венами и установке в его протоках металлического стента. Благодаря ей практически всегда удается остановить кровотечение, в том числе не поддающееся другим видам терапии. Основной недостаток методики состоит в ее высокой сложности и обязательном последующем развитии печеночной энцефалопатии.
Эффективность шунтирования приближена к эффективности TIPS при гораздо большей травматичности. Возникновение печеночной энцефалопатии также представляет собой серьезную проблему.
Деваскуляризирующие операции состоят в пересечении пищевода и последующем наложении анастамоза. Разновидностью являются пересечение пищевода со спленэктомией и перевязкой периэзофагиальных и перигастральных вен. Такого рода операции эффективно помогают остановить кровотечение, не устраняя причин портальной гипертензии, что приводит к быстрым рецидивам развития данной патологии.
Прогноз определяется тяжестью основного заболевания печени. В целом варикозное расширение вен характеризуется высокой смертностью, которая превышает 50%. Летальность определяется не тяжестью кровотечения, а характером заболеваний печени, приведших к нему.
Хотя у 80% пациентов кровотечения останавливаются самостоятельно, выздоравливают при этом преимущественно больные, которых отличает хорошее функциональное состояние печени, но для пациентов с тяжелой гепатоцеллюлярной недостаточностью оно часто оказывается фатальным.
У выживших после кровотечения больных в 75% случаев в течение ближайших 1-2 лет наблюдается рецидив. Снижает риск этого регулярное медикаментозное и эндоскопическое лечение варикозного расширения вен.
В целом прогноз долговременной выживаемости больных при этом заболевании остается низким, чему, главным образом, служит виной основное тяжелое заболевание печени.
Варикозное расширение вен пищевода
Варикозное расширение вен пищевода – патология эзофагеальных вен, характеризующаяся их извитостью и мешотчатым расширением за счет формирования флебоэктазов. Причиной данного заболевания может служить поражение печени, сердца и других органов. Чаще всего варикоз пищевода никак не проявляется до возникновения самого грозного осложнения – кровотечения. Основной метод диагностики варикоза – ЭГДС, в процессе которой производится лечебный гемостаз. Также лечение включает в себя консервативные мероприятия: терапию основного заболевания, медикаментозную остановку кровотечения. При неэффективности терапевтических мероприятий проводится шунтирующая операция.
Общие сведения
Варикозное расширение вен пищевода (ВРВ пищевода) – патология его венозной системы, развивающаяся вследствие повышения давления в системе воротной или полой вены. Сосуды пищевода тесно связаны с венозной системой органов брюшной полости и, в первую очередь, с системой воротной вены. Повышение давления в портальной вене приводит к нарушению оттока и застою крови в эзофагеальных венах, провоцируя развитие варикоза. В последние годы частота выявления портальной гипертензии значительно возросла, что связано с широкой распространенностью вирусных гепатитов, других заболеваний печени, алкоголизма. Опасность данной патологии заключается в том, что примерно половина больных погибает уже при первом кровотечении. Риск повторных геморрагий очень высок, а смертность доходит до 80%. Заболевание неизлечимо, увеличить продолжительность жизни возможно только при регулярном обследовании и проведении мероприятий по предупреждению кровотечений. При появлении первых признаков заболевания последующая выживаемость составляет обычно не более нескольких лет.
Причины ВРВ пищевода
Причины варикоза пищевода зачастую связаны с повышением давления в системе портальной вены, гораздо реже флебоэктазии развиваются на фоне системной гипертензии (гипертонической болезни) или врожденной патологии. Чаще всего давление в v.portae повышается при циррозе или другой тяжелой печеночной патологии, опухолях печени или поджелудочной железы, которые сдавливают воротную вену, портальном тромбозе или аномалиях развития. При этом кровь сбрасывается из системы воротной вены по коллатералям через сосуды желудка в вены пищевода, вследствие чего давление в них значительно повышается. Так как пищеводные вены расположены в рыхлой клетчатке, а стенки их очень тонкие, при перегрузке объемом крови они растягиваются с образованием варикоза. При поражении печени варикозные узлы чаще всего располагаются в нижнем отделе пищевода и при входе в желудок, в то время как при системной гипертензии узлы более мелкие и расположены обычно по всей длине органа. Также варикоз может сформироваться при сдавлении верхней полой вены, при тяжелом поражении щитовидной железы, синдроме Киари. Более подвержены ВРВ пищевода мужчины после 50 лет.
Симптомы ВРВ пищевода
Первым симптомом болезни зачастую бывает кровотечение из флебоэктазов пищевода Изредка больные могут отмечать появление чувства давления и тяжести за грудиной за несколько дней до начала геморрагических осложнений. Иногда кровотечению предшествует эзофагит – из-за близости сосудистой стенки слизистая становится рыхлой, легко повреждается твердой пищей, воспаляется. При этом пациента может беспокоить чувство жжения, изжога и отрыжка кислым, затруднения при глотании плотной пищи.
Нормальное давление в пищеводных венах обычно не превышает 15 мм.рт.ст., при варикозе оно может значительно повышаться. Достижение уровня 25 мм.рт.ст. является критичным. При этом значение имеет не столько цифра давления, сколько выраженные колебания этого показателя. Кровотечение может быть незначительным, но примерно у 60% больных оно массивное, приводит к значительному ухудшению состояния или смерти. Чаще всего геморрагические проявления возникают на фоне колебаний давления – после физической нагрузки, переедания, часто во сне. Постоянные незначительные кровопотери могут не проявляться выраженной симптоматикой, но приводить к истощению и железодефицитной анемии. Такие кровотечения сопровождаются рвотой с прожилками крови, тошнотой, слабостью, меленой (черный стул из-за примеси свернувшейся крови), снижением веса. Если же кровотечение массивное, у пациента возникает обильная кровавая рвота, сильная слабость, нарушения сознания, потливость, давление понижается одновременно с повышением частоты сердечных сокращений.
Диагностика ВРВ пищевода
Обследование по поводу заболеваний печени позволяет обнаружить снижение уровня гемоглобина на фоне кровотечения. УЗИ органов брюшной полости, МРТ печени помогают выявить фоновое заболевание, которое привело к формированию варикозного расширения вен пищевода. Рентгенография пищевода с введением контрастного вещества дает возможность определить его сужение и деформацию стенок, вызванную выпячиванием варикозных узлов в просвет пищеводной трубки.
Наиболее информативным методом диагностики варикоза пищевода является эзофагогастродуоденоскопия – при осмотре просвета органа через эндоскоп видны синеватые узловые выпячивания вен. При обследовании на фоне профузного кровотечения определить его источник бывает затруднительно. ЭГДС позволяет выставить правильный диагноз, определить степень варикоза и опасность разрыва флебоэктаза, провести лечебные мероприятия. Следует помнить и о том, что кровотечение на фоне флебоэктазии пищевода может развиваться из других отделов ЖКТ (например, желудочно-кишечное кровотечение) и из-за других причин: опухолей ЖКТ, язвенной болезни, патологии свертывающей системы крови (тромбоцитопений, болезни Виллебранда, гемофилии, тромбоцитопенической пурпуры), синдрома Меллори-Вейса и др.
Лечение ВРВ пищевода
В зависимости от симптомов заболевания пациент может находиться под наблюдением в отделении гастроэнтерологии или хирургии. Задачей гастроэнтеролога является лечение основного заболевания и предупреждение развития кровотечения. Для этого пациент получает гемостатические препараты, антациды, витамины. В обязательном порядке осуществляют профилактику пищеводного рефлюкса. Рекомендуют строгое соблюдение правильного режима питания, отдыха и физических нагрузок.
При развитии кровотечения проводят гемостатическую терапию – назначают препараты кальция, витамин К, свежезамороженную плазму. Производят экстренную эзофагоскопию для установления источника геморрагии и эндоскопического клипирования кровоточащей вены, нанесение клеевой пленки и тромбина, электрокоагуляцию сосуда. Для остановки кровотечения применяют введение зонда Блэкмора – он имеет специальные баллоны, которые при надувании перекрывают просвет пищевода и сдавливают сосуды. Однако даже после этих манипуляций в 40-60% случаев положительный эффект не достигается.
После остановки кровотечения и стабилизации состояния применяют хирургические методы лечения – их эффективность намного выше, чем у консервативных методов. Обычно оперативное лечение заключается в наложении шунтов между портальной веной и системным кровотоком, благодаря которым давление в воротной вене снижается и вероятность кровотечения становится минимальной. Наиболее безопасным и популярным методом является эндоваскулярный трансъюгулярный метод наложения шунта (доступ через яремную вену), также накладывают портокавальные и спленоренальные анастомозы, практикуют удаление селезенки, перевязку непарной и воротной вен, селезеночной артерии и прошивание или удаление вен пищевода.
Прогноз и профилактика ВРВ пищевода
Прогноз заболевания неблагоприятный – варикоз пищевода неизлечим, при появлении этого заболевания должны предприниматься все меры для предотвращения прогрессирования патологии и фатальных кровотечений. Даже впервые возникшее кровотечение существенно отягощает прогноз, сокращая продолжительность жизни до 3-5 лет.
Единственным методом профилактики варикозного расширения пищеводных вен является предупреждение и своевременное лечение заболеваний, провоцирующих данную патологию. Если в анамнезе имеется заболевание печени, которое может приводить к циррозу и повышению давления в портальной вене, пациент должен регулярно проходить обследование у гастроэнтеролога для своевременного выявления расширения сосудов пищевода.
При сформировавшемся варикозе следует соблюдать строгую диету: пища должна быть приготовлена на пару или сварена, желательно протирать еду и не употреблять плотные продукты в виде больших кусков. Не следует принимать блюда слишком холодными или горячими, грубую и твердую пищу для предотвращения травматизации слизистой пищевода. Для профилактики рефлюкса содержимого желудка в пищевод изголовье кровати приподнимают во время сна. Чтобы избежать кровотечений, рекомендуют исключить тяжелые физические нагрузки и подъем тяжестей.
Симптомы и лечение варикозного расширения вен пищевода 1, 2, 3 степени
Варикозное расширение вен пищевода (ВРВП) – флебэктазия – это не отдельная нозология, а синдром, являющийся проявлением многих патологий. ВРВП принципиально отличается от других форм варикоза. Этиология, лечение, прогноз – все это отличает флебэктазии пищевода от других заболеваний, протекающих с расширением вен.
Оглавление
Расширение вен пищевода. МКБ I85.0 (I85.9)
Стенки вен пищевода – тонкие, легко растяжимые, поэтому повышение давления в них быстро приводит к дилатации, деформации и мешкообразному выбуханию части сосуда. Этому способствует и то, что вены пищевода окружает рыхлая, податливая соединительная ткань.
Анатомия венозной системы пищевода достаточно сложная. Кровь от этого органа оттекает к трем самым важным венам организма. Нарушение кровотока в любой из них может вызвать появление флебэктазий в пищеводе. Чаще всего флебэктазии возникают в нижних отделах трубчатого органа, в результате нарушений в системе v. рortae (портальной вены).
Различные заболевания печени (гепатиты, тромбоз, склероз, цирроз печени), приводят к тому, что кровоток замедляется и повышается давление в вене (портальная гипертензия). Отток венозной крови из внутренних органов, в том числе из пищевода, резко замедляется, в результате возникает застой в венозной системе.
Венозные сосуды пищевода, не приспособленные к такому объему крови и давлению, растягиваются, стенки их истончаются, просвет вен становится неравномерным, вены теряют эластичность, мешкообразно выбухают. Возникают варикозные узлы. Слизистая оболочка пищевода, над пораженными сосудами истончается, воспаляется. Все это создает условия для повреждения целостности венозной стенки и возникновения кровотечения – самого опасного осложнения ВРВП, ставящего под угрозу жизнь пациента.
Классификация ВРВП
Все флебэктазии пищевода делят на врожденные и приобретенные.
- Врожденные флебэктазии пищевода – это редкая патология, сопровождающаяся многими другими тяжелыми отклонениями. Заболевание связывают с генетической предрасположенностью и нарушениями, возникающими во время беременности в момент закладки органов.
- Приобретенные – это результат нарушения кровотока в крупных венах и, как следствие этого, флебэктазий в венах пищевода. Часто встречается варикозное расширение вен пищевода при циррозе печени.
В зависимости от величины вариксов (варикозных узлов) и тяжести заболевания, различают четыре степени ВРВП.
Причины ВРВП
Причиной возникновения ВРВП является застой в эзофагальных венах и повышение давления в них. Главным фактором этого является нарушение кровотока, и повышение давления в одной из трех магистральных вен.
Наиболее часто возникают патологии в системе v. portae. Это связано с тем, что практически любое нарушение кровотока в системе этой вены, ведет к портальной гипертензии. Причем препятствие для кровотока может возникнуть на любом участке v. portae:
- нижние – это тромбоз селезеночной вены, врожденное сужение портальной вены;
- печеночные – цирроз печени, активные гепатиты, гепатоцеллюлярная карцинома, шистосомоз;
- верхние – констриктивный перикардит, правожелудочковая недостаточность.
При портальной гипертензии при начальных степенях развития ВРВП флебэктазии локализуются в дистальной части органа, и лишь по мере прогрессирования заболевания в процесс вовлекаются вены желудка, и вены средней части пищевода.
ВРВП может сформироваться при сдавливании верхней полой веной (гипертрофированным органом, увеличенными лимфоузлами, опухолью). В этом случае варикозное расширение вен пищевода будет развиваться в верхней части органа.
В редких случаях ВРВП возникает в результате нарушений во всей системе кровообращения (тяжелые степени сердечной недостаточности). При этом нарушается кровообращение всех органов. В результате нарушения оттока крови из пищевода, наблюдается деформация вен по всей длине органа, хотя размеры узлов будут значительно меньше, чем при портальной гипертензии.
Расширение вен пищевода: симптомы
Длительное время патология никак себя не проявляет. Первым симптомом ВРВП часто становится кровотечение. Иногда геморрагическим проявлениям предшествуют неприятные ощущения в ретростернальной области (за грудиной). Чаще за несколько суток появляются симптомы эзофагита (отрыжка кислым, изжога, затруднения при проглатывании твердой пищи).
Чаще непосредственно геморрагии предшествует переедание, резкие физические усилия. Хотя иногда кровотечение возникает и во время сна.
Выраженность геморрагического синдрома может быть весьма различной, от незначительного кровотечения до массивной кровопотери, угрожающей жизни больного. Но даже незначительное, постоянно существующее кровотечение, может привести к тяжелым последствиям. Больных постоянно беспокоит:
- слабость;
- тошнота;
- рвота с прожилками крови;
- мелена.
Результатом этого является истощение, резкая потеря веса, железодефицитная анемия.
При массивной кровопотере, когда кровь из поврежденных сосудов вытекает струйно, состояние сразу же становится критическим, с быстро нарастающей симптоматикой:
- внезапно больной ощущает резкую слабость, сопровождающуюся полуобморочным или обморочным состоянием;
- выраженной потливостью;
- тошнотой, сменяющущейся рвотой большим количеством крови со сгустками;
- АД резко падает, появляется тахикардия, нередко сопровождающаяся различного рода аритмиями, больной теряет сознание.
Диагностика
Диагностические мероприятия направлены на выявление причины, вызвавшей ВРВП, а также на определение стадии варикозного поражения, что определяет тактику лечения больного.
Обязательные диагностические мероприятия.
- исследование периферической крови (гемоглобин, эритроциты, гематокрит);
- исследование венозной крови (сахар крови, билирубин и его фракции, АСТ и АЛТ, амилаза, креатинин, общий белок);
- коагулограмма.
- Ультразвуковое исследование печени
- рентгенологическое обследование с контрастированием пищевода (позволяет определить характер расширения вен и варикозных узлов).
- фиброэзофагоскопия (основной метод диагностики, позволяющий определить, насколько изменены вены, присутствие повреждений и геморрагий, состояние венозных узлов).
Если установлен диагноз ВРВП, то в зависимости от степени флебэктазий в органе сразу же назначается соответствующее лечение.
Основные принципы ведения больных с варикозным расширением вен пищевода:
- лечение заболевания, вызвавшего варикоз;
- как можно дольше задержать прогрессирование варикозного процесса;
- максимально затормозить возникновение геморрагических осложнений;
- быстро остановить начавшееся кровотечение и в возможной полной мере реабилитировать пострадавшего;
- использовать все средства, предотвращающие рецидив геморрагий.
Варикозное расширение вен пищевода I степени
Клинических проявлений, предполагающих варикоз вен пищевода на этом этапе заболевания нет. Вены расширены незначительно, просвет их свободен. Узлы только начинают образоваться, их может быть 1-2. Единственным методом, позволяющим выявить заболевание на этом этапе, является эзофагоскопия.
На этой стадии основным методом является консервативное лечение, курирует больного гастроэнтеролог, терапия в основном направлена на лечение заболевания, вызвавшего ВРВП. Кроме того больному назначают:
- диетотерапию со строгим соблюдением режима питания;
- разрабатывают режим труда и отдыха с исключением тяжелых физических нагрузок;
- предупреждают о необходимости исключить вредные привычки;
- профилактику эзофагита: антациды (гевискон, фосфалюгель), ИПП (омепразол, рабепразол), ИГР (фамотидин, низатидин), прокинетики (домеперидол, итоприд).
Варикозное расширение вен пищевода 2 степени
При второй степени патологии вены расширены и извиты, однако просвет их свободен. Слизистая изменена незначительно, либо вовсе интактна (не затрагивается). На этой стадии, заболевание можно обнаружить не только с помощью эндоскопии, но и рентгенографии с контрастированием пищевода. Клинические проявления определяются, в основном, клиникой эзофагита:
- отрыжка с горьким или кислым послевкусием, изжога;
- неприятные ощущения в ретростернальной области;
- в различной степени выраженные симптомы дисфагии.
Кровотечений при 2 степени ВРВП не бывает.
Больному на этой стадии заболевания обычно назначают:
- препараты, повышающие рН желудочного сока;
- гемостатические препараты;
- витаминные комплексы, содержащие рутин и токоферол для укрепления сосудистой стенки;
- железосодержащие и сосудосуживающие препараты.
Варикозное расширение вен пищевода 3 степени
При этой стадии флебэктазии вены изменены, змеевидной формы, просвет их сужен, тонус стенок венозных сосудов снижен, отчетливо видны множественные узлы, определяются ангиоэктазии. Слизистая изменена, целостность нарушена, на поверхности появляются множественные очаги воспаления, эрозии. Желудочно-пищеводный рефлюкс выражен. При 3 степени ВРВП риск возникновения кровотечения очень высок. Геморрагию могут вызвать самые разные причины:
- поднятие тяжестей;
- натуживание;
- лихорадочные состояния;
- внезапный подъем АД.
Главная цель медикаментозного лечения – не допустить развития кровотечений при помощи:
- медикаментозной терапии рефлюкс-эзофагита (диета, антациды, ИПП, ИГР, витамины);
- переливания плазмы, эритроцитарной массы, крови;
- введения сосудосуживающих препаратов.
Если кровотечение началось, необходимо как можно скорее его остановить и провести восстановительную терапию:
- тампонада кровоточащих вен пищевода с помощью двухбаллонного зонда Блэкмора – это временная мера, чаще используемая при массивных кровотечениях, раздутые баллоны прижимают кровоточащий сосуд, в результате кровотечение останавливается;
- лигирование варикозных вен пищевода – это перевязка кровоточащих вен (иногда выполняется электрокоагуляция кровоточащих сосудов);
- восстановление ОЦК, больным сразу же назначают переливание кровезаменителей, а в случае необходимости – крови;
- принимаются меры, чтобы не допустить инфицирования поврежденной слизистой и сосудов.
После того как кровотечение остановлено и показатели гемодинамики стали стабильными, для профилактики рецидивов назначают оперативное лечение.
Существует множество способов оперативного лечения варикозного расширения вен пищевода:
- наложение анастомозов для снижения давления в пораженном сосуде;
- протезирование венозных сосудов;
- прошивание и удаление пораженных вен пищевода.
Для каждого больного индивидуально подбирается способ хирургического лечения и объем операции.
Остановка массивного кровотечения, а тем более профилактика повторных кровотечений – очень нелегкая задача. Все усложняется, если причиной ВРВП является цирроз печени – тяжелое, постоянно прогрессирующее заболевание. Приостановить его прогрессирование при современном уровне медицинских знаний невозможно, а значит невозможно снизить уровень постоянно прогрессирующей портальной гипертензии. Даже такой радикальный метод как пересадка печени, далеко не всегда приводит к желаемым результатам. А с прогрессированием портальной гипертензии, прогрессирует варикоз, именно поэтому больные циррозом печени часто умирают от кровотечения из пищевода.
Прогноз ВРВП при циррозе печени
Прогноз при ВРВП очень серьезный, однако, если заболевание выявлено на ранних стадиях (I стадия, а в ряде случаев и II стадия), то появляется возможность не только продлить жизнь пациента, но, при условии соблюдения больным всех врачебных рекомендаций и правильном лечении, длительно сохранить трудоспособность. В случае, когда патология выявлена на III-IV стадиях, прогноз неутешительный, особенно в случаях, когда начались геморрагические осложнения. Главная причина этого состоит в том, что заболевания, вызывающие ВРВП, особенно печеночная патология, в настоящее время лечатся плохо, а значит, варикозное расширение вен пищевода все время будет прогрессировать.