Брадикардия при сильном стрессе
Может ли быть брадикардия на нервной почве
Мысли материальны: психосоматическая аритмия на нервной почве при стрессе
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В современных реалиях сложно прожить и день, не испытав стресс на работе или дома. На этой почве у человека могут развиться нарушения сердечного ритма. Распространенные отклонения: тахикардия и экстрасистолы при неврозе имеют свои особенности и способы лечения.
Из-за чего возникает аритмия на нервной почве
В нормальном состоянии у человека слаженно функционируют различные органы, важнейший среди которых – сердце. Пульсируя, оно нагнетает кровь по всему организму, обогащая другие органы кислородом.
В спокойном состоянии здоровый человек имеет нормальный ритм сердцебиения, который увеличивается при физических нагрузках. Если у человека тахикардия (форма нарушения сердечного ритма), то учащение ритма наблюдается независимо от влияния внешних факторов.
Важно! Даже у абсолютно здорового человека в день возникает несколько неритмичных сокращений, которые он не способен заметить.
Причины возникновения тахикардии разные. К ней приводят заболевания сердечно-сосудистой системы, при которых нарушается кровообращение, что несет угрозу и для других органов. Возможны нарушения ритма сокращений при стрессовых ситуациях.
Когда человек испытывает сильное потрясение (в особенности страх), то он может почувствовать сильное биение сердца, словно оно выскочит из груди.
Но если подобные ситуации возникают редко, даже в случае частых стрессовых ситуаций, то беспокоиться о нарушениях ритмах не нужно. Аритмию можно считать неврологической в том случае, когда даже малейший стресс вызывает трепетание в груди.
Проследить связь между психологическим состоянием и ритмом сердца можно простым способом. Если диагностировать пульс в состоянии эмоционального покоя, то можно увидеть, как он учащается при чувстве радости или отрицательных эмоциях.
Отсюда можно сделать вывод, что для нормального самочувствия важно, чтобы сердце функционировало в умеренном ритме независимо от эмоционального состояния. Конечно, чувствовать радость в сопровождении нежного биения в груди – приятно, но в экстремальных ситуациях подобное нарушение способно усугубить положение человека.
За нормальный ритм считают ЧСС в пределах 60-80 ударов в минуту. Чтобы проверить ритм, можно использовать тонометр или посчитать пульс за определенный промежуток времени.
Неврологическая аритмия классифицируется следующим образом:
- Тахикардия. В данном случае при эмоциональных потрясениях ритм учащается (более 80 ударов в минуту).
- Брадикардия. Происходит замедление ритма (менее 60 ударов в минуту).
- Экстрасистолия. При данной патологии ритм не изменяется, но время от времени появляются внеочередные сокращения, выбивающиеся от общего ритма.
Психосоматические симптомы
Психосоматическая аритмия сердца имеет те же признаки, что и другие виды данного заболевания. В большинстве случаев отклонения можно выявить даже без участия врача. Вот какие признаки будут говорить об этом недуге:
- Аритмичный пульс на запястье.
- Скачки артериального давления.
Чтобы окончательно установить аритмию врачи проводят электрокардиографию.
В первую очередь, отметим, что симптомы нервной аритмии имеют особенности. Данное явление нельзя считать заболеванием, хотя оно и патологично, так как изменения ритма проявляются под влиянием эмоционального состояния, а не отклонений в здоровье.
Можно отметить следующие симптомы, подтверждающие психосоматическое нарушение ритма:
- Реакция ритма даже на незначительные эмоции и в момент возникновения тревожных мыслей. Наиболее часто периоды нарушения ритма происходят после пробуждения или перед засыпанием.
- Резкий испуг или неожиданность способны вызвать резкие скачки сердцебиения. К примеру, если упомянуть какую-либо болезнь, пациент пугается, и его пульс учащается до 140-160.
- В половине случаев наблюдается нарушение восприятия действительности. Например, тонометр или ЭКГ не выявляют нарушения ритма, а человек при этом чувствует, что у него учащенное сердцебиение. В некоторых ситуациях наблюдается медленный пульс, притом, что пациент говорит о тахикардии.
- Внезапное чувство страха. Из-за учащенного сердцебиения у пациента способен возникнуть страх перед смертью, вследствие чего пульс еще более увеличивается.
- Иные внешние факторы. Часто изменение пульса наблюдается при приливах жара или холода, онемение и дрожь конечностей могут вызвать ускоренное сердцебиение.
На осмотре у врача больные аритмией на нервной почве могут ярко рассказывать о своих симптомах и нарушении ритма, подробно останавливаясь на деталях и активно жестикулируя. Объясняется это тем, что у них наблюдается постоянный стресс, в том числе страх стресса, который вызывает бурную эмоциональность даже у людей, не имеющих подобной черты. Отметим, что среди пациентов с нарушенным ритмом на нервной почве больше всего меланхоликов.
Некоторые пациенты жалуются, что у них присутствуют моменты остановки сердца, которые нельзя выявить в течение нескольких минут. Даже подобное может вызвать стресс, несмотря на отсутствие иных серьезных симптомов.
Внимание! У некоторых пациентов наблюдается стойкая тахикардия, которая не реагирует даже на серьезную дозу антиаритмических препаратов. Нормализация ритма наступает только после того, как человек ощущает себя в безопасности.
Это достаточно сложный диагноз, потому как не всегда удается установить причины возникновения нарушения ритма. Диагностирование нарушения ритма на нервной почве становится трудной задачей, потому что требуется отклонить все возможные иные факторы.
Лечение аритмии
Первым делом стоит довести до пациента, что причина его проблем – психосоматика, и при данном диагнозе никакой угрозы здоровью нет, потому как все изменения ритма вызываются его же страхами. Поняв это и осознав, пациент способен пересмотреть свое отношение к нарушению ритма и предпринять меры по ведению безбоязненной жизни.
Но ни в коем случае нельзя отклонять жалобы пациента с психосоматическим недугом, потому как при сохранении боязни и стресса качество жизни будет ухудшаться.
Главные правила терапии
Стрессовая аритмия относится к психогенным недугам, а не проблемам с сердечно-сосудистой системой. Потому и методы лечения заболевания на фоне стресса выбираются соответственно. Антиаритмические препараты могут быть заменены на антидепрессанты, чтобы устранить у пациента чувство дискомфорта и тревоги. Для избавления от стрессов больному нужно действовать следующим образом:
- Работать с психотерапевтом. Это важно даже в том случае, если финансы ограничены или жизненные принципы больного не допускают вмешательство психотерапевта в свой «мозг». Некоторые больные могут посчитать, что трата денег на устранение психосоматической тахикардии или брадикардии излишняя, так как это не болезнь. Но не только хирурги и другие практики лечат серьезные заболевания. Лишать заслуженной похвалы психотерапевтов не стоит.
- Поменять образ жизни. Изменения в повседневной жизни помогут познать что-то новое, преодолеть свои страхи и улучшить эмоциональное состояние. Рекомендуется заняться спортом, чтобы развеять иллюзии о своей болезни. С помощью занятий в зале или бассейне пациент поймет, что его недуги не имеют физиологической основы, а весь дискомфорт исходит лишь от неуверенности.
- Избегать стрессов и смотреть на жизнь позитивно. При этом рекомендуют навести порядок не только в уме, но и в жизни. Можно убрать шкаф или рабочее место, чтобы и мысли были соответствующими. Если после нескольких дней нет улучшения самочувствия, то можно вернуться к прежнему творческому беспорядку. Помимо этого, важно фильтровать получаемую каждодневно информацию. Не стоит загружать себя лишними проблемами. Важно уметь расставлять приоритеты при выполнении нескольких задач. Это позволит избежать неприятных ситуаций, когда не хватает времени, чтобы успеть решить всё.
- Отказаться от вредных привычек. Некоторые не смогут полностью бросить пить или курить, потому им можно пожелать хотя бы свести до минимума негативные факторы. Смысл отказа от вредных привычек заключается в том, чтобы не быть зависимым от чего-либо. Когда не получается удовлетворить свои потребности, человек невольно чувствует ухудшение настроения.
Внимание! Занятия физкультурой – отличная терапия для мозгов, потому как в это время забываешь про все проблемы, чувствуешь успокоение и физическое удовлетворение.
При нарушениях ритма рекомендуется больше отдыхать, но при этом не лежать в кровати или у экрана телевизора, где невольно задумываешься о семейных заботах или проблемах на работе. Часто активный отдых позволяет произвести эмоциональную разгрузку. Каждый сам выбирает, как ему провести отдых: на даче, рыбалке или в кругу друзей и родных. Если вовремя не делать эмоциональные передышки, то депрессия неминуема.
Невроз и сопутствующая экстрасистолия – очень специфичные отклонения, которые устраняются особыми методами. Причем успокоение нервов приведет к устранению симптомов нарушения сердечного ритма.
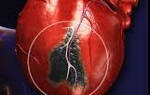
Брадикардия
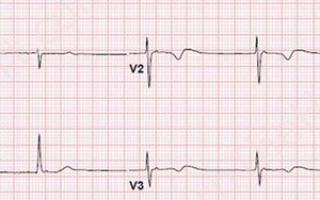
Брадикардия – это нарушение ритма сердца, при котором частота сердечных сокращений уменьшается. При этом промежутки между сокращениями сердца остаются постоянными. Брадикардией называют состояние, при котором частота сердечных сокращений меньше 60 ударов в минуту.
Проявления брадикардии: головокружение, слабость, усталость, боль в груди. Человеку трудно дается физическая работа, ему трудно сконцентрироваться на чем-либо. Дышать становится тяжело, появляется одышка, возможны обмороки. Артериальное давление понижено.
Однако, бывает, брадикардия никак не проявляется.
В норме сердце сокращается 60-80 раз в минуту. Это происходит под действием импульсов, которые генерируют особые клетки миокарда. Эти клетки находятся неравномерно по всему миокарду, а сгруппированы в несколько водителей ритма. Главный из них – водитель ритма первого порядка – синусовый узел. Он находится а правом предсердии. Водители ритма второго порядка – атриовентрикулярный узел, пучок Гиса и волокна Пуркинье – проводят импульсы по всему миокарду. То есть, сердце сокращается постепенно, но так как это происходит очень быстро, в доли секунды, то разница во времени между сокращением, например, правого предсердия и левого желудочка почти незаметно.
Однако в результате каких-либо нарушений импульсы могут генерироваться либо слишком часто, тогда говорят о тахикардии, либо слишком редко, тогда говорят о брадикардии. И тахикардия, и брадикардия не самостоятельные заболевания, а симптомы.
Брадикардия может развиваться в результате:
В некоторых случаях брадикардия развивается при длительном нахождении в положении стоя, при боли, кашле, рвоте.
У спортсменов пульс часто бывает менее 60 ударов в минуту. Это происходит потому, что сердце приучается в результате длительных тренировок работать в полную силу, и даже того небольшого для обычного человека количества сокращений достаточно для кровоснабжения всех органов и тканей. Также брадикардия возможна и у людей с «сильным» от природы сердцем.
Брадикардия опасна тем, что в результате слишком редких сердечных сокращений к органам и тканям не поступает достаточное количество кислорода. А кислородное голодание может стать не только причиной обморока, но и травм, полученных вследствие этого обморока.
Диагностика
Чтобы диагностировать брадикардию, нужно пройти осмотр у терапевта и кардиолога. Также нужно сдать общий анализ крови, биохимический анализ крови, анализ на гормоны щитовидной железы. Обязательно нужно сделать электрокардиографию.
Для выяснения причины брадикардии необходимы данные холтеровского мониторирования сердечной деятельности, стресс-теста, ортостатических проб.
В некоторых случаях может понадобиться журнал выявленных симптомов. Пациент должен записывать симптомы и дела, которыми он занимался, когда появился симптом. Обычно этот журнал ведется вместе с холтеровским мониторированием.
Лечение брадикардии чаще всего заключается в лечении основного заболевания. То есть, при гипотиреозе назначают необходимые гормоны, при нарушении электролитного баланса назначают соответствующие препараты. Если брадикардия вызвана лекарственными средствами, то, по усмотрению врача, нужно либо заменить этот препарат, либо просто снизить дозировку.
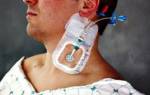
В некоторых случаях при брадикардии требуется кардиостимулятор. Он нужен, если нарушена работа синусового узла или не проходят импульсы между предсердиями и желудочками.
Образ жизни
Пациент с кардиостимулятором должен регулярно измерять частоту пульса, регулярно проходить медосмотр, регулярно сообщать врачу данные о работе кардиостимулятора. Обычно батареи этого прибора хватает на 5-15 лет.
Бытовые электроприборы не влияют на работу кардиостимулятора, так как у них слабое электромагнитное поле. Однако пациенты с кардиостимулятором не могут работать с промышленной электротехникой. С осторожностью нужно находиться возле сильных магнитов и магнитных детекторов, например, тех, которые стоят в аэропортах, дуговых сварочных аппаратов, промышленных генераторов мощности. Не стоит таким пациентам гулять вблизи линий электропередач, находиться вблизи любительских радиоприемников. Нельзя делать им и магнитно-резонансную томографию. Однако компьютерная томография для таких пациентов безопасна.
Профилактика
Для предотвращения брадикардии врачи рекомендуют заниматься спортом и поддерживать хорошую физическую форму, отказаться от курения, правильно питаться и следить за артериальным давлением и уровнем холестерина. Очень важно поддерживать нормальный вес, а также избегать стрессов.
Нейрогенная брадикардия
Нейрогенная брадикардия представляет собой симптоматическую патологию, которая развивается на фоне экстракардиальных заболеваний. Если основная болезнь не представляет угрозы здоровью человека, тогда можно не беспокоиться за отдаленные последствия. Единственное, важно с самого начала проводить правильное лечение.
При брадикардии определяется частота сердечных сокращений ниже 60 уд/мин у взрослых. У детей ЧСС определяется в зависимости от возраста, например, до года снижение пульса ниже 110 уд/мин считается ненормальным.
В процессе диагностики применяются стандартные способы, в первую очередь электрокардиография. Дополнительно проводятся лабораторные анализы, нагрузочные тесты, УЗИ сердца, а также специфические методы исследования, которые помогут установить точную причину патологического состояния.
Видео Брадикардия | Что делать
Описание нейрогенной брадикардии
В ходе развития патологического состояния могут наблюдаться следующие формы замедленного ритма: синусовая и несинусовая. Для последней разновидности свойственно образование блокады проведения импульсов, поэтому подобное нарушение ритма в клинической практике считается неявной брадикардией.
Синусовая брадикардия характеризуется снижением активности синусового узла. Подобная форма зачастую развивается на фоне различных вегетативных расстройств, особенно при повышении тонуса парасимпатического отдела нервной системы. Если наблюдаются расстройства других органов и систем, тогда может возникать синоаурикулярное нарушение проводимости.
Симптомы нейрогенной брадикардии
Определить развитие брадикардии можно по таким признакам, как повышенная утомляемость, выраженное чувство слабости, недостаток внимания и снижение памяти. Также больной начинает хуже справляться с привычными обязанностями, в некоторых случаях становится сложно выполнять физические упражнения.
Умеренная и незначительная брадикардия не вызывает, как правило, гемодинамических нарушений, в результате чего клиника при этих состояний слабо выражена.
В зависимости от основного заболевания могут наблюдаться следующие симптомы:
- выделение холодного пота;
- болевые ощущения в области сердца;
- резкие скачки артериального давления;
- сложности во время дыхания;
- незначительные расстройства со зрением.
Во время приступа могут прослеживаться различные периоды замедления сократительности. Если возникает сильное беспокойство, резко возникшее головокружение, полуобморочное состояние, тогда следует немедленно обратиться к врачу.
Причины появления нейрогенной брадикардии
В развитии патологии нередко задействованы различные патологические состояния, не связанные с заболеваниями сердца и сосудов. Чаще всего нейрогенная брадикардия возникает на фоне следующих патологий:
- Неврозоподобные состояния, которые характеризуются хроническим течением и преобладанием психогенных факторов воздействия.
- Вагоинсулярные кризы, связанные с расстройством деятельности вегетативного отдела нервной системы.
- Кровотечение в субарахноидальное пространство, нередко возникающее по причине травматических поражений головного мозга.
- Воспаление лабиринта во внутреннем ухе.
- Колики различного происхождения (печеночные, почечные, кишечные).
- Язвенные заболевания желудка и двенадцатиперстной кишки.
- Грыжа пищеводно-диафрагмального отверстия.
- Рефлекторные реакции, влияющие на сердечную деятельность (сильное переохлаждение, выраженная боль).
- Реконвалесценции, проводимые после тяжелых затяжных заболеваний.
Развитие нейрогенной брадикардии связано с частыми стрессовыми ситуациями. Если человек эмоционально лабилен, тогда намного тяжелее проводить лечение патологии. Такая же ситуация обстоит с наличием вредных привычек и других подобных факторов риска.
Диагностика нейрогенной брадикардии
В ходе врачебного обследования больного при нейрогенной брадикардии выясняется процент снижения частоты сердечных сокращений. Для уточнения диагноза обязательно проводится электрокардиография, на которой определяются следующие изменения:
- ненарушенный зубец Р с нормальной атриовентрикулярной проводимостью (соответствует синусовой аритмии);
- снижение частоты сердечных сокращений.
В уточнении диагноза помогает холтеровский мониторинг. С его помощью на протяжении суток-двух регистрируется ЭКГ, после чего данные анализируются на наличие не выраженных нарушений ритма. Если основное заболевание связано с гормональными нарушениями или расстройствами желудочно-кишечного тракта и других органов, кроме сердца, тогда используются методы диагностики по типу лабораторных анализов.
Лечение и профилактика нейрогенной брадикардией
Специфическая терапия проводится только в случае определения тяжело протекающей патологии. В зависимости от тяжести процесса лечение может приписываться амбулаторно, либо проводится в профильном кардиологическом отделении.
Часто используемые методы лечения нейрогенной брадикардии:
- Медикаментозная терапия — направлена на устранение основного заболевания, для чего назначаются соответствующие препараты. Для устранения симптомов замедленного ритма применяются лекарства по типу алупента, атропина, изадрина. Если имеются противопоказания к двум последним препаратам, тогда используется ипратропиум эфедрин.
- Хирургическое лечение — проводится в крайнем случае, когда больному не помогают медикаменты или же имеются серьезные противопоказания к их приему. В результате больному назначается имплантация кардиостимулятора, которая позволяет предотвратить внезапную остановку сердца.
При проведении профилактики должны учитываться следующие рекомендации:
- отсутствие вредных привычек в виде приема алкоголя и курения;
- правильно спланированный режим дня;
- полноценное питание с содержанием нужных сердцу продуктов;
- проведение лечебных мероприятий по ликвидации сопутствующих заболеваний;
- принимать препараты нужно только после врачебной консультации.
Брадикардия при ВСД – чего стоит опасаться?
«Нам не угодишь!» – шутят дистоники о своих проблемах. Действительно, как только сердце разгоняется до 90-100, уже начинается паника, хоть ничего критичного доктора бы не увидели. ВСДшник же ведёт себя так, будто сердце вот-вот и разорвется. Но обратная сторона проблемы пугает не меньше, тем более, что брадикардия при ВСД случается реже, чем тахикардия. И больной, уверенный, что его сердечная мышца может в любой момент остановиться, боится лечь спать.
Привычный образ жизни на диване или у монитора тоже становится трудным в связи с редким пульсом. Тем более, при нейроциркуляторной дисфункции, снабженной вечной ипохондрией, человек остро чувствует работу практически каждого своего органа. Моментально обнаруживает все неполадки. Особенно, если дело касается сердца, чья работа фактически «налицо». В любой момент мы можем прислушаться и почувствовать его ритм, либо приложить пальцы к пульсирующему запястью. Опасен ли низкий пульс при вегето-сосудистой дистонии?
Мифы и реальность
Бытует мнение, что быстро бьющееся сердце изнашивается быстрее, и потому брадикардия при ВСД – своеобразное везение. Но стоит развеять данный миф. Во-первых, низкая частота пульса является нормой лишь для тренированного сердца, обладатели которого в основном спортсмены. 40-50 ударов в минуту для таких людей абсолютная норма, и ничего патологического их организмы при этом не ощущают. Во-вторых, плохой сердечный выброс чреват гипоксией органов, в частности, головного мозга. Это может привести к судорогам, потере сознания, остановке сердца – в случае, если брадикардия ярко выражена и долгое время ничем не лечится.
Не следует думать, что замедленный пульс в любой момент может остановить работу сердца. Дистоники очень часто уделяют своей кардиомышце повышенное внимание, не переставая считать её сокращения. Потому нередко при ВСД образуется кардионевроз, который в свою очередь приводит к депрессии. К тому же, не следует бояться пониженного пульса в ночное время, это естественный процесс. Есть больные, чей сердечный ритм ночью составляет до 35 ударов, и это не приводит к летальному исходу – при условии, что сердце здорово.
Низкий пульс при ВСД обычно не грозит какими-либо осложнениями, поскольку связан не с органическими заболеваниями, а с вегетатикой. Но иногда, в связи с индивидуальным восприятием больного, сопровождается следующими симптомами:
- головные боли разного характера;
- снижение АД и температуры;
- укачивание (в транспорте);
- дурное самочувствие в духоте;
- спутанность мыслей;
- чувство надвигающегося обморока;
- неприятные ощущения в грудной клетке ( сдавливание, распирание, дискомфорт, покалывания);
- утрата нормальной координации;
- усиленное потоотделение на нервной почве;
- бледность или синюшность кожи;
- страх смерти, повышенная тревожность;
- сонливость, несобранность, рассеянность.
Обострение брадикардии (как и других видов аритмий) ВСДшник претерпевает чаще в демисезонные периоды года. В регионах с неустойчивым климатом и холодным летом больным намного сложнее. Любая смена погоды может отразиться на сердечном ритме.
В чём же причины замедления работы сердца у дистоника?
При редко возникающих приступах брадикардии нет оснований считать себя смертельно больным. Но сердце – незаменимый орган, и для пущей уверенности в его качественной работе необходимо пройти холтеровское обследование и ЭКГ. Получив отличные результаты по перечисленным проверкам, следует заняться лечением ипохондрии.
Что такое брадикардия сердца — чем она опасна. Лечение брадикардии народными средствами и препаратами
Медики считают, что если сердце сокращается с частотой менее 45 ударов в минуту, оно работает в замедленном ритме. Норма сердцебиения – 60 ударов/мин, цифра нижней границы умеренного показателя – 50 ударов/мин, а если пульс приближается к 40 – это уже ярко выраженная патология (bradycardia). Симптомы и лечение бродикардии сердца зависят от причины заболевания. Эта болезнь может развиться на фоне вегетативных отклонений, колебаний кровяного давления, эндокринных заболеваний. Давайте разберемся, как определить такие нарушения сердечного ритма, и как его лечить.
Основные признаки и симптомы брадикардии сердца
Брадикардия – это состояние, когда частота сердечных сокращений (ЧСС) снижается, то есть сердце человека бьется очень медленно. Развивается заболевание не самостоятельно, а является симптомом, как сердечной патологии, так и заболеваний других органов. У людей с признаками брадикар дии нарушается насосная функция сердца, что приводит к застою крови в органах дыхания. Из-за этих симптомов может развиться абсцесс легкого. Но иногда брадикардия представляет собой физиологическую норму, являясь особенностью людей со здоровым сердцем или тренированных спортсменов.
Основные причины развития у человека симптомов брадикардии разделяют по формам:
- Экстракардиальная, которая развивается при неврозах, вегетососудистой дистонии, повышенном артериальном давлении, патологиях мозга, ЖКТ, эндокринных.
- Органическая, развивающаяся на фоне кардиосклероза, миокардиодистрофии, инфаркта миокарда.
- Медикаментозная, возникающая во время лечения такими лекарственными препаратами, как хинин, сердечные гликозиды, симпатолитики, морфин, блокаторы кальциевых каналов.
- Токсическая, которая возникает при крайней степени интоксикации организма во время гепатита, инфекционных заболеваний, уремии, отравления фосфатами.
- Физиологическая, развивающаяся на фоне регулярного курения, непрофессионального массажа грудной клетки, постоянного холода.
- Старческая, являющаяся причиной естественного старения организма.
Выраженная брадикардия вызывает сбои в работе всех систем организма. Во время симптомов происходит нарушение кровообращения, что напрямую связано с кислородным голоданием, которое вызывает у человека недостаток сил для нормальной жизнедеятельности. Зачастую брадикардия сопровождается бледностью слизистых и кожных покровов, судорогами и даже потерей сознания. К основным симптомам заболевания, требующим немедленного лечения, относят:
- хроническую усталость, слабость;
- нехватку воздуха, появление затрудненного дыхания;
- частые головокружения;
- нарушение внимания, памяти;
- повышение или снижение кровяного давления;
- кратковременные расстройства зрения.
Диагностика заболевания
Диагностирует брадикардию терапевт, обращая внимание на жалобы пациента, его сердечные тоны, редкий пульс, дыхательную аритмию. При наличии симптомов сердечной недостаточности пациент будет направлен на обследование и лечение к кардиологу. Основные методы диагностики брадикардии:
- Электрокардиограмма. С ее помощью медики фиксируют урежение частоты сердечного ритма, наличие синоатриальной или атриовентрикулярной блокады. При длительных симптомах брадикардии или при безуспешном лечении требуется суточный мониторинг ЭКГ.
- ЧПЭФИ. Если метод ЭКГ блокад не выявляет, то назначается чреспищеводное электрофизиологическое исследование, при котором обследуются проводящие сердечные пути, выявляющие органическую или функциональную брадикардию.
- Нагрузочная велоэргометрия, которая оценивает частоту ударов сердца при определенной физической нагрузке.
- УЗИ сердца, если определена органическая форма брадикардии. Ультразвуковое исследование определит склеротические и дегенеративные изменения миокарда, увеличение размеров сердца.
Первая помощь при приступе брадикардии
Если вы почувствовали основные симптомы брадикардии (головокружение, слабость), то врачи рекомендуют предпринять следующие меры:
- заварить крепкий кофе;
- выполнить любые физические упражнения или совершить пробежку;
- использовать капли Зеленина при брадикардии, чтобы быстро повысить пульс.
Если тонометр показал сердечный ритм ниже 35 ударов/минуту, вызовите скорую помощь, лягте на спину, положив под голову мелкий валик, а ноги разместите на подушках. Когда при симптомах брадикардии наблюдаются боли в области сердца, желательно положить под язык таблетку нитроглицерина. Если больной потерял сознание, то мероприятия по неотложной помощи следующие:
- Искусственное дыхание. Зажмите пострадавшему нос одной рукой, а вторую положите под шею. Сделайте глубокий вдох, прижмитесь плотно к губам потерпевшего своими губами, произведите выдох в рот больному. Если все сделано правильно, то человек выдох воздуха сделает самостоятельно. Измерьте пульс больного после трех вдуваний, продолжая манипуляции до восстановления способности пострадавшего дышать самостоятельно.
- Непрямой массаж сердца. Если пульс больного не прощупывается, то следует произвести на его грудную клетку в области сердца давление. Это будет благоприятствовать восстановлению дыхания и возобновлению кровообращения. Положите одну ладонь перпендикулярно шее пострадавшего на третью нижнюю долю грудной клетки, а вторую – сверху. Произведите 10-12 быстрых, коротких надавливания, после чего осуществите два искусственных дыхания. Оказывайте помощь до восстановления дыхания больного или до приезда скорой помощи.
Хирургическое лечение заболевания
Полное исцеление от симптомов брадикардии возможно с помощью оперативного вмешательства. Это связано с имплантацией кардиостимулятора, который контролирует работу сердечной мышцы. Стимулятор – это микрокомпьютер, оснащенный генератором электроимпульсов и электродами, благодаря которому больной не испытывает никаких симптомов брадикардии. Программа кардиостимулятора подбирается индивидуально, при которой регулируется периодичность сердечных сокращений, сила импульса и остальные параметры сердца, необходимые для нормального функционирования организма.
Лечение брадикардии с помощью кардиостимулятора назначают в следующих случаях:
- У пациента регулярные обмороки.
- Брадикардия сочетается с тахикардией, что не дает возможности использовать для лечения ряд медикаментов.
- Прогрессирование или хроническая форма сердечной недостаточности.
- Не было плодотворным медикаментозное лечение.
- Симптомы брадикардии развились на фоне приема лекарственных препаратов, которые нельзя исключить при дополнительном заболевании.
Операция по внедрению кардиостимулятора проводится под общим наркозом и длится около часа. Вводится стимулятор в правое предсердие через вены. Для этого кардиохирург делает надрез в районе ключицы, брюшной полости или жировом слое, контролируя все манипуляции при помощи рентгеновского аппарата. После такого хирургического лечения пациент лежит в палате интенсивной терапии на спине в течение двух часов, после чего переводится в обычную палату. Полное выздоровление от симптомов брадикардии происходит через два месяца. Менять кардиостимулятор следует каждые пять лет.
Лекарственные препараты
На ранних стадиях заболевания успешное лечение проводится следующими медикаментозными препаратами:
- «Атропина сульфат». Мгновенно снимает приступ брадикардии, блокируя замедляющие рецепторы, активируя возбуждающие. Вводится препарат внутривенно 1 мл 0,1% раствора. Нужно соблюдать в дозировке осторожность, ведь даже небольшая передозировка вызывает побочные симптомы: расширение зрачков, нарушение зрительного восприятия, сухость во рту, тахикардию, потерю тонуса кишечника, затрудненное мочеиспускание, головокружение.
- «Изадрин». Обладает стимулирующим действием на бета-адренорецепторы. Это лучший препарат, который быстро убирает приступ брадикардии, когда он связан с сократительной функцией сердечной мышцы и повышенной возбудимостью. Его применяют при потере сознания, некоторых формах кардиогенного шока. Вводят препарат внутривенно капельным путем вместе с раствором глюкозы в дозе 0,5-5 мкг/минуту.
- «Ипратропиум бромид». Вызывает длительное и выраженное увеличение частоты сердечных сокращений при симптомах брадикардии. Уменьшает секрецию желез, расширяет бронхи. Не влияет на нервную систему. Доза при симптомах брадикардии для перорального приема составляет 1 таблетка 3 раза/день. Лечение препаратом противопоказано при глаукоме, тахикардии, увеличении предстательной железы, на первом триместре беременности.
- «Эфедрина гидрохлорид». По своему действию препарат близок к адреналину, вызывая при выраженных симптомах брадикардии сужение сосудов, расширение бронхов, торможение перистальтики кишечника, повышение кровяного давления, что приводит к возбуждению проводящей системы сердца. Лекарство выпускается в таблетках и ампулах. Лечение назначают в дозе 30-50 мг, а принимать его нужно каждые 4 часа. Не следует пить «Эфедрин» перед сном, чтобы не произошла бессонница. Лечение препаратом противопоказано при заболеваниях щитовидной железы, атеросклерозе, органических болезнях сердца.
- «Апрессин». Лекарство от давления при симптомах брадикардии, снимающее спазмы мелких артерий, снижающее давление, усиливающее сердечные сокращения. «Апрессин» улучшает мозговой и почечный кровоток, тонус сосудов мозга, оказывает умеренное симпатолитическое и адренолитическое действие. Препарат назначают при симптомах брадикардии в количестве 1 таблетки 2-4 раза/день после еды с постепенным увеличением дозы. Курс лечения врач назначает индивидуально от 2 недель до 1 месяца, с уменьшением дозы к концу терапии.
Народные средства для лечения брадикардии сердца
Нетрадиционная медицина может быть очень эффективной при первых симптомах и для профилактики брадикардии. Народные средства направлены на стимуляцию сердечной мышцы. Самые доступные:
- Лимоны, мед, чеснок. Возьмите 10 некрупных плодов, ошпарьте кипятком, выдавите сок. Измельчите 10 зубчиков чеснока и добавьте к лимонному соку. В полученную смесь вылейте 1 литр меда, а затем выдержите в прохладном темном месте в течение 10 дней. Для устранения симптомов брадикардии средство принимайте в течение 3 месяцев ежедневно по две столовые ложки утром натощак. Для закрепления результата повторяйте курс лечения каждый год.
- Водка, настойка прополиса, чеснок. Измельчите 100 г чеснока, добавьте к нему 25 мл настойки прополиса (аптечной), 250 г водки, настаивайте 10 дней в темном месте. Принимайте средство для лечения брадикардии перед едой 3 раза/день по 1 чайной до тех пор, пока не пройдут симптомы заболевания.
- Шиповник. Плоды полезны для укрепления работы сердца при выявлении симптомов брадикардии. Возьмите 8-10 плодов шиповника, залейте 400 мл воды, отварите в течение 15 минут. Отвар остудите, процедите, добавьте 3 столовые ложки майского меда, перемешайте. Принимайте ежедневно по 50 мл за 30 минут до еды 3 раза/день, до полного исчезновения симптомов брадикардии.
Во время лечения брадикардии и для профилактики ее симптомов желательно вводить в ежедневный рацион льняное или оливковое масло, рыбий жир, морские водоросли, цветочную пыльцу. Эти продукты способствуют укреплению сердечной мышцы и устранению таких симптомов заболевания, как головокружение, повышенная утомляемость, потемнение в глазах. Посмотрите в видео еще несколько полезных народных рецептов для лечения брадикардии в домашних условиях: