Инсульт ишемический что делать
Ишемический инсульт: симптомы, последствия, лечение
Ишемический инсульт – не заболевание, а клинический синдром, который развивается из-за общего или местного патологического поражения сосудов. Этот синдром сопутствует таким заболеваниям, как атеросклероз, ИБС, гипертония, болезни сердца, сахарный диабет, заболевания крови. Ишемический инсульт головного мозга (или его инфаркт) возникает при нарушении мозгового кровообращения и проявляется неврологическими симптомами в течение первых часов от момента возникновения, которые сохраняются более суток и могут привести к смерти.
Из трех разновидностей инсультов: ишемический, геморрагический инсульт и субарахноидальное кровоизлияние, первый вид встречается в 80% случаев.
Формы ишемического инсульта
Появление данного синдрома обусловлено выключением определенного участка мозга из-за прекращения его кровоснабжения. Классификация отражает причину его возникновения:
- тромбоэмболический – появление тромба закупоривает просвет сосуда;
- гемодинамический – длительный спазм сосуда вызывает недополучение мозгом питательных веществ;
- лакунарный – поражение небольшого участка, не более 15мм, вызывает незначительную неврологическую симптоматику.
Существует классификация по поражению:
- Транзиторная ишемическая атака. Поражен незначительный участок мозга. Симптомы исчезают в течение суток.
- Малый инсульт – восстановление функций происходит в течение 21 дня.
- Прогрессирующий – симптомы появляются постепенно. После восстановления функции остаются неврологические остаточные явления.
- Завершенный или обширный ишемический инсульт – симптомы продолжаются длительное время и после лечения остаются стойкие неврологические последствия.
Заболевание классифицируют по тяжести течения: легкая степень, средней тяжести и тяжелая.
Причины возникновения ишемического инсульта
Чаще всего инсульт возникает у курящих мужчин от 30 до 80 лет, постоянно подверженных стрессам. К причинам ишемического инсульта относят такие заболевания: ожирение, гипертоническая болезнь, ИБС, различные аритмии, нарушение свертывающей системы крови, заболевания сосудов (дистонии), сахарный диабет, атеросклероз, патология сосудов шеи и головы, мигрень, болезни почек.
При сочетании этих факторов риск возникновения инсульта значительно повышается. Из истории болезни: ишемический инсульт наступает во время и после сна, и часто этому может предшествовать: психоэмоциональная перегрузка, длительная головная боль, употребление алкоголя, переедание, кровопотеря.
Основные симптомы
Симптомы ишемического инсульта разделяются на общемозговые, свойственные любому инсульту и очаговые – те симптомы, по которым можно определить, какая область мозга пострадала.
При любом инсульте всегда возникают:
- потеря сознания, реже – возбуждение;
- нарушение ориентации;
- головная боль;
- тошнота, рвота;
- жар, потливость.
К этим симптомам присоединяются признаки ишемического инсульта. По выраженности очаговых симптомов определяется степень и объем поражения. Различают нарушения:
- Движения – слабость или невозможность совершить обычные движения верхними и (или) нижними конечностями с одной или обеих сторон – парезы.
- Координации – потеря ориентации, головокружение.
- Речи – невозможность понимания речи (афазия) и пользования речевым аппаратом: невнятность произношения – дизартрия, нарушение при чтении – алексия, «отсутствие» навыков письма – аграфия, невозможность сосчитать до 10 – акалькулия.
- Чувствительности – ощущение ползания «мурашек».
- Зрения – снижение, выпадение зрительных полей, двоение в глазах.
- Глотания – афагия.
- Поведения – трудность в выполнении элементарных функций: причесаться, умыться.
- Памяти — амнезия.
При ишемическом инсульте левого полушария происходит нарушение чувствительности, снижение мышечного тонуса и парализация правой стороны тела. Именно при поражении этой области возможны или отсутствие речи у больных, или неправильное произнесение отдельных слов. Если происходит инсульт в височной доле, больные впадают в депрессивные состояния, не хотят общаться, их логическое мышление нарушено или отсутствует, поэтому иногда возникают трудности в постановке диагноза.
Все эти симптомы появляются в течение некоторого времени, поэтому в развитии инсульта выделяют несколько периодов: острейший – до 6 часов, острый – до нескольких недель, ранний восстановительный – до 3 месяцев, поздний восстановительный – до 1 года, период последствий – до 3 лет и отдаленных последствий – больше 3 лет.
Диагностика инсульта
Своевременная и точная диагностика этого заболевания позволяет оказать правильную помощь в острейшем периоде, начать адекватное лечение и предупредить грозные осложнения, в том числе и летальный исход.
Вначале проводят основные исследования: клинический анализ крови, ЭКГ, биохимическое исследование крови с целью определения мочевины, глюкозы, электролитного и липидного ее состава и свертывающей системы. Обязательно обследование головного мозга и шейного отдела с помощью КТ и МРТ. Наиболее информативным методом является МРТ, которая точно укажет участок поражения и состояние сосудов, питающих эту область. Компьютерная томограмма покажет область инфаркта и последствия инсульта.
Основные принципы лечения
Лечение ишемического инсульта должно быть своевременным и длительным. Только при таком подходе возможно частичное или полное восстановление функциональности головного мозга и предупреждение последствий. К ранним последствиям после ишемического инсульта головного мозга относят: отек мозга, застойные пневмонии, воспаления мочевой системы, тромбоэмболии, пролежни.
Больных в первые 6 часов госпитализируют в специализированные палаты неврологического или реанимационного отделения. Лечение инсульта по ишемическому типу начинается с ликвидации острых нарушений дыхательной и сердечно-сосудистой систем. При необходимости больному интубируют и переводят на искусственное дыхание. Важно восстановление кровоснабжения мозга, нормализация кислотно-щелочного и водно-электролитного баланса. Проводится круглосуточное наблюдение за функцией дыхания, деятельностью сердца и сосудов, гомеостазом – мониторинг АД, ЭКГ, ЧСС, содержания гемоглобина в крови, частоты дыхания, содержания сахара крови, температуры тела. Основные мероприятия направлены на снижение внутричерепного давления и предупреждение отека мозга. Проводится профилактика пневмоний, пиелонефрита, тромбоэмболий, пролежней.
Специфическое лечение ишемического инсульта головного мозга состоит в улучшении микроциркуляции головного мозга, ликвидации причин, которые препятствуют доставке питательных веществ нейронам.
Тромболизис при ишемическом инсульте – самая эффективная методика, если она проведена в первые 5 часов после момента наступления инсульта. Она основана на концепции, что при инсульте только часть клеток поражена необратимо – ишемическое ядро. Вокруг него имеется область клеток, которые выключены из функционирования, но сохраняют жизнеспособность. При назначении препаратов, которые воздействуя на тромб, разжижают и растворяют его, происходит нормализация кровотока и восстановление функции этих клеток. В этом случае используются лекарственное средство: Актилизе. Оно назначается только после подтверждения диагноза ишемический инсульт внутривенно в зависимости от веса больного. Противопоказано применение его при геморрагическом инсульте, опухолях головного мозга, склонности к кровотечениям, снижении свертываемости крови и если недавно больной перенес полостную операцию.
Основными препаратами для лечения ишемического инсульта являются:
- Антикоагулянты – гепарин, фрагмин, надропарин.
- Средства, разжижающие кровь — аспирин, кардиомагнил.
- Вазоактивные препараты – пентоксифиллин, винпоцетин, трентал, сермион.
- Антиагреганты – плавикс, тиклид.
- Ангиопротекторы – этамзилат, продектин.
- Нейротрофики – пирацетам, церебролизин, ноотропин, глицин.
- Антиоксиданты – витамин Е, витамин С, милдронат.
Лечение ишемического инсульта правой стороны не отличается от лечения ишемического инсульта левой стороны, но в терапии должен быть индивидуальный подход и различные комбинации лекарственных средств, которые назначаются только врачом.
Питание после инсульта
Кроме лекарственной терапии и полноценного ухода успех выздоровления зависит от того, какие продукты употребляет больной. Питание после ишемического инсульта должно быть таким, чтобы не спровоцировать очередной приступ и предотвратить возможные осложнения.
Питаться необходимо 4-6 раз в день. Пища должна быть малоокалорийной, но богатой белками, растительными жирами и сложными углеводами. Для профилактики запоров необходимо употреблять большое количество растительной клетчатки. Сырые овощи – шпинат, капуста, свекла улучшают биохимические процессы в организме, поэтому должны быть в меню в достаточном количестве. Необходимо ежедневное употребление черники и клюквы, так как они способствуют быстрому выведению свободных радикалов из организма.
Не разработано специальной диеты после ишемического инсульта. Основные рекомендации: меньше соли, употребление копченостей, жареных, жирных, мучных продуктов исключено. И поэтому основными продуктами для больных являются: нежирные сорта мяса, рыба, морепродукты, молочные продукты, каши, растительные масла, овощи, фрукты.
Реабилитационные мероприятия после инсульта
Инсульт является одной из важных медико-социальных проблем государства в связи с большой летальностью, инвалидизацией больных, сложностью, а иногда и невозможностью их адаптироваться к нормальной жизни. Ишемический инсульт опасен последствиями: парезы и параличи, эпилептические приступы, нарушение движения, речи, зрения, глотания, невозможности больным обслужить себя.
Реабилитация после ишемического инсульта – это мероприятия, направленные на социальную адаптацию больного. Не следует исключать лечение лекарственными препаратами в период реабилитации, поскольку они улучшают прогноз восстановления после ишемического инсульта головного мозга.
Восстановительный период – важный период в лечебных мероприятиях после инфаркта мозга. Поскольку после инсульта большинство функций организма нарушены, необходимо терпение родных и время для полного или частичного их восстановления. Для каждого больного после острого периода разрабатывается индивидуальные мероприятия реабилитации после ишемического инсульта, которая учитывает особенности течения заболевания, выраженность симптомов, возраст и сопутствующие заболевания.
Желательно проводить восстановление после ишемического инсульта в неврологическом санатории. С помощью физиопроцедур, ЛФК, массажа, грязелечения, иглорефлексотерапии восстанавливаются двигательные, вестибулярные нарушения. Неврологи и логопеды помогут в процессе восстановления речи после ишемического инсульта.
Лечение ишемического инсульта народными средствами можно проводить только в восстановительный период. Можно посоветовать включить в рацион финики, ягоды, цитрусовые, пить по столовой ложке смеси меда с луковым соком после еды, настойку из сосновых шишек утром, принимать ванны с отваром шиповника, пить отвары мяты и шалфея.
Лечение после инсульта в домашних условиях иногда более эффективно, чем лечение в стационаре.
Профилактика и прогноз ишемического инсульта головного мозга
Профилактика ишемического инсульта направлена на то, чтобы предотвратить возникновение инсульта и не допустить осложнений и повторной ишемической атаки. Необходимо своевременно лечить артериальную гипертонию, провести обследование при болях в сердце, не допускать резких подъемов давления. Правильное и полноценное питание, отказ от курения и приема алкоголя, здоровый образ жизни – основное в профилактике инфаркта мозга.
Прогноз для жизни при ишемическом инсульте зависит от многих факторов. В течение первых недель умирают 1/4 больных от отека мозга, острой сердечной недостаточности, пневмонии. Половина больных проживает 5 лет, четверть – 10 лет.
Видео про ишемический инсульт:
Ишемический мозговой инсульт: симптомы, последствия, диагностика и лечение
Патологии мозгового кровообращения занимают второе место в статистике смертности после инфарктов. Последние годы инсульты происходят в 2-3 раза чаще сердечных приступов, все больше страдают молодые трудоспособные люди. Практически каждый пятый пациент после инсульта не способен обходиться без помощи посторонних, растет уровень инвалидизации. Раннее оказание помощи пациентам, профилактика заболевания должны стать приоритетными направлениями медицины.
Ишемический мозговой инсульт
Ишемический инсульт относится к острому нарушению мозгового кровообращения, в результате которого поражаются ткани мозга. Недостаток артериальной крови приводит к образованию очагов инфаркта, появлению постишемических расстройств. Нейроны погибают из-за нехватки кислорода и питательных веществ, а на уровне биохимии – из-за нарушения энергообеспечения клеток.
Очаги чаще всего выявляются в области кровоснабжения средней мозговой артерий, базилярных и позвоночных артерий. Величина ишемии мозга зависит от зоны, которую снабжал пораженный сосуд.
У здорового человека стенки артерий реагируют на разницу давления между артериальным и венозным руслом – поступлением и оттоком крови. При увеличении давления на стенки церебральных сосудов, они расширяются, а при снижении – сужаются. При нарушении венозного оттока из головы повышается внутричерепное давление, что влияет на регуляцию кровоснабжения мозга.
Регуляция тонуса сосудов нарушается при гипертонии, атеросклеротическом поражения мозговых сосудов, стрессе. На фоне гипертонии с показателями артериального давления (АД) выше 240 мм рт. ст. мозговой кровоток при резком понижении АД падает на 30%.
При сниженном поступлении крови в мозг артериолы сужаются, чтобы сохранить кровенаполнения тканей. При уменьшении мозгового кровотока ниже 10 мл/100г в минуту за 6-8 минут нейроны и клетки нейроглии погибают необратимо, образуется очаг инфаркта.
Причины ишемического инсульта
Этиология и патогенез инсульта рассматривают факторы ограничения кровотока:
- атеросклероз сонных и позвоночных артерий;
- образование тромбов или закупорка сосуда атеросклеротической бляшкой;
- эмболы – тромбы из сердечных отделов.
Окклюзия артерии развивается внезапно или постепенно, бывает полной или частичной, может быть стойкой или обратимой.
Немодифицируемые факторы риска ишемии: возраст, пол, фибромышечная дисплазия стенок артерий, семейный анамнез инсультов и транзиторных ишемических атак.
Модифицируемые факторы риска включают:
- гипертонию;
- сахарный диабет;
- заболевания сердечно-сосудистой системы: фибрилляция предсердий, поражение клапанов, расширение предсердий и желудочков, сердечная недостаточность, структурные аномалии;
- гиперхолестеринемия;
- стеноз сонных артерий;
- серповидноклеточная анемия;
- избыточный вес;
- прием гормональной заместительной терапии.
Учитываются факторы образа жизни: злоупотребление алкоголем, курение, низкий уровень физической активности, влияние половых отличий. Женщины должны контролировать артериальное давление во время беременности, при приеме оральных контрацептивов.
Атеросклероз сосудов связан не только с отложением холестерина. Это динамическое хроническое воспаление, вызванное ответной реакцией на повреждение эндотелия – внутренней выстилки сосудов. Окисление липопротеидов низкой плотности и курение способствуют их поражению. Рассматривается инфекционная природа эндотелиальных повреждений.
Стресс – один из важных факторов риска инфаркта, так как усиливает влияние симпатической нервной системы на сердце и сосуды. Обнаружена связь между стрессом, повышенной активностью амигдалы, которая стимулирует выработку белых кровяных клеток и воспалительные процессы в артериях.
Мышечный слой артериол спазмирует в ответ на выброс адреналина, выработка которых стимулируется импульсами симпатических нервных волокон. В ответ на их сокращение повышается периферическое сопротивление сосудов, и повышается артериальное давление. Спазм сосудов приводит к ишемии, гипоксии органов и головного мозга, что опять же нарушает регулирующие функции нервной системы.
Механизм возникновения ишемического инсульта
Патогенез ишемического инсульта включает «ишемический каскад». Кровоснабжение нарушается из-за закупорки или спазма одного из сосудов. Без артериальной крови нейроны не могут закрыть ионные каналы – регуляторы притока ионов внутрь клетки. Сначала в клетках формируется избыток натрия, который образует отек в очаге ишемии. Нарушается натриево-кальциевый обмен и образуется избыток кальция. В ответ на это нейроны производят большое количество глутамата, провоцирующего накопление оксида азота. В клетках блокируется защита от разрушительных перекисей, что приводит к апоптозу – запрограммированной гибели нейронов. Наиболее уязвимыми считаются клетки гиппокампа – области, отвечающей за память.
При окклюзии сосудов образуются области ишемии, которые являются ишемическим ядром. Зоны сниженной перфузии называются полутенью, где ткань остается жизнеспособной на протяжении нескольких часов.
Спустя 18- 24 часа в области некроза скапливаются клетки крови – лейкоциты, спустя 48 — 72 часа макрофаги начинают замещение отмерших участков. В месте инфаркта образуется соединительная ткань в виде рубца для малых очагов или кисты – для крупных.
Классификация ишемического инсульта
Инсульт – это многофакторная патология, имеющая несколько типов и проявлений. Симптомы и тяжесть поражения зависит от локализации, темпу развития ишемии и ее объема. Потому инсульты классифицируют по скорости развития и длительность сохранения неврологического дефицита, по тяжести состояния больного и патогенезу.
По темпу формирования неврологического дефицита и его продолжительности
В зависимости от локализации поврежденной артерии, наличия коллатерального кровотока и формирования очага некроза неврологический дефицит может быть временным или стойким.
Транзиторные ишемические атаки
Транзиторная ишемическая атака (ТИА) – очаговая ишемия головного мозга с преходящими неврологическими симптомами без образования очага инфаркта – органического поражения. Признаки исчезают на протяжении 24 часов.
Основные причины ТИА – атеросклеротические бляшки в сонных или позвоночных артериях. Реже ишемия возникает при тяжелых анемиях, повышенной вязкости крови. Симптомы ТИА аналогичны инсульту, но спонтанно проходя на протяжении 30 минут. после ТИА повышается риск ишемического инсульта на протяжении суток.
Малый инсульт
Малый инсульт (на английском — minor stroke) – это затяжная ишемическая атака, после которой неврологический дефицит обратим и не сохраняется длительно. По определению ВОЗ функции нервной системы восстанавливаются на протяжении 2-21 дней. В отличие от ТИА с помощью МРТ с диффузионно-взвешенной визуализацией можно определить очаг поражения.
Прогрессирующий ишемический инсульт
Прогрессирующим называют ремитирующее течение приступа или инсульт в ходу, когда к первичному неврологическому статусу добавляются новые симптомы, характерные для нарушенного исходно участка кровоснабжения, или связанные с повреждением других сосудов.
Прогрессирующий инсульт происходит примерно в 25-40% случаев и повышает вероятность смертельного исхода, ухудшает неврологический дефицит. Риск этой формы патологии возрастает на фоне старческого возраста, ишемической болезни сердца, сахарного диабета, перенесенного ранее инсульта.
Завершённый (тотальный) ишемический инсульт
Завершенный ишемический инсульт – это острое нарушение мозгового кровоснабжения, которое проявляется очаги ишемии мозга с помощью МРТ или КТ, а также развивается стойкий или частично регрессирующий неврологический дефицит.
Признаки завершенного инфаркта мозга сохраняются дольше трех недель, а для восстановления после ишемического инсульта или компенсации последствий неврологического дефицита нужна реабилитация.
По тяжести состояния больных
Состояние больного, перенесшего инсульт, оценивают сразу после госпитализации и в динамике. Применятся множество шкал, но наиболее распространена – шкала NIHSS (Национального института здоровья). Состояние пациента оценивается по нескольким критериям: сознание (реакция, ответы на вопросы, выполнение команд), движение глазных яблок, поля зрения, парез мимических мышц, движения верхних и нижних конечностей, атаксия (пальценосовая проба), чувствительность, афазия, дизартрия, агнозия.
Лёгкой степени тяжести
При легкой степени инсульта не выявляются общемозговые симптомы. Очаговые поражения ЦНС незначительны: монопарезы, частичное снижение чувствительности или незначительная афазия). По шкале NIHSS эта степени соответствует 3-8 баллам или до 8 пунктов из 14.
Пациент может жаловаться на слабость рук или ног, но отвечает на хотя бы один вопрос, реагирует на команду, может плохо произносить слова или жаловаться на изменение зрения.
Средней степени тяжести
При средней степени инсульта отмечается слабая выраженность общемозговых симптомов (головные боли, головокружение, тошнота). Очаговые симптомы проявляются умеренно. По шкале данной степени соответствует 9-12 баллам.
Пациент может испытывать затруднения с речью, обозначением предметов, ощущать слабость в двух конечностях, нарушение чувствительности по одной стороне тела или лица с парезом мускулатуры.
Тяжёлый инсульт
При тяжелом инсульте общемозговые симптомы явно выражены. Пациент находится в состоянии сопора, плохо реагирует на раздражители и не отвечает на вопросы. Наблюдается сильная рвота, паралич зрения. Очаговые симптомы малообратимы и сильно выражены. Обширный ишемический инсульт связан с полным параличом конечности, отсутствием чувствительности, потерей памяти, нарушениями речи.
Патогенетическая
По механизму развертывания ишемии различают тромботические, эмболические, гемодинамические и лакунарные инсульты.
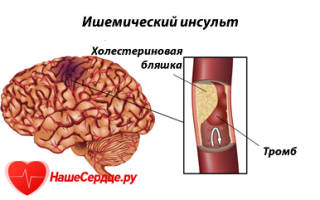
Атеротромботический инсульт
Атеротромботический инсульт возникает при отрыве атеросклеротических бляшек. Стеноз артерии приводит к образованию турбулентного кровотока и тромбов. Нарастание холестериновых бляшек и присоединение к ним тромбоцитов приводит к отрыву тромба, эмболизации артерии. Атеросклероз внутримозговых артерий может быть причиной тромботического инсульта.
Кардиоэмболический инсульт
Кардиогенные эмболии приводят к 20% случаев острых инсультов. Эмболы возникают в камерах сердца, экстракраниальных артериях (чаще в дуге аорты), в клапанах сердца при стенозе, на фоне фибрилляции предсердий или после протезирования клапанов.
Кардиоэмболические инсульты бывают изолированными, множественными. Закупорка артерии развивается в одном полушарии или рассеивается по разным областям мозга. Поражение двух полушарий характерно для кардиоэмболии.
Гемодинамический инсульт
Гемодинамические инсульты развиваются в результате нарушений гемодинамики – баланса между фактическим притоком крови к головному мозгу и его потребностями. Развиваются на фоне стенозов и окклюзий мозговых артерий, а также на фоне пониженного артериального давления или гипертонии, снижения сердечного выброса. Нарушения гемодинамики нарушают церебральную перфузию и вызывают 15% инсультов.
Лакунарный инсульт
Лакунарные инсульты составляют 13-20% ишемических инсультов. Они развиваются из-за окклюзии ветвей средней мозговой артерии, ветвей Виллизиева круга, позвоночной артерии или базилярной артерии. Чаще всего лакунарные инсульты связан с артериальной гипертензией.
Клиническая картина
Клиника ишемического инсульта включает общемозговые и очаговые проявления. Для ишемии не всегда характерны общемозговые признаки: головные боли, тошнота, рвота, нарушение сознания от сопора до комы.
Очаговые симптомы ишемического инсульта зависят от пораженной области и конкретного сосуда.
Ишемический инсульт головного мозга
Под ишемическим инсультом головного мозга (ИИ) врачи обычно подразумевают очаговое нарушение мозгового кровообращения с нарушением части его функций и повреждениями тканей органа. Происходит это из-за частичного или полного прекращения поступления туда крови. Как показывают исследования последних лет, именно ишемический инсульт является самой частой причиной преждевременной смерти человека.
В 21 веке наблюдается стойкая тенденция омоложения ишемического инсульта — если ранее, с данной проблемой сталкивались люди старше шестидесяти лет, то теперь ИИ является типичным случаем у 50-ти и даже 40-ка летних. В тридцати процентах случаях пациент, переживших ишемический инсульт головного мозга, полностью восстанавливается и ведет обычный образ жизни. К сожалению, чаще всего отдельные последствия ИИ существенно влияют на качество жизни и проявляются разнообразными негативными состояниями, от нарушения речи до частичного или даже полного паралича. Прогноз возможных последствий нарушения мозгового кровообращения зависит от локализации проблемы, зоны поражения и эффективности/своевременности лечения.
Причины инсульта
Прямой причиной ишемического инсульта является нарушения прохождения крови в сосудах, вызванные их закупоркой тромбами, холестериновыми бляшками, эмболами или спазмом. Значительно повышают риск формирования ИИ атеросклеротические процессы, проходящие в организме: люди, перенесшие ранее транзиторные ишемические атаки или же, болеющие артериальной гипертензией сталкиваются с вышеозначенной проблемой в пять раз чаще, чем другие.
Дополнительными факторами риска является ряд патологических состояний и хронических болезней, в частности: высокая вязкость крови, эндокардит, врожденные пороки сердечно-сосудистой системы, аневризмы аорты, сердечная недостаточность, гематологические заболевания, гиподинамия, сахарный диабет, аритмии мерцательного спектра, нарушения липидного обмена, а также злоупотребление алкоголем и активное курение.
Инсульт левой и правой стороны
Очаговые нарушения кровоснабжения и симптоматика инсульта зависит от расположения поражения — на левом или правом полушарии мозга. Напомним, что левое полушарие у человека преимущественно отвечает за речь и логику, от правого же зависят чувства, эмоции, восприятие окружающего мира и творчество.
Как показывает практика в 60-ти процентах случаев у пациента диагностируется правополушарный ишемический инсульт. Основными последствия данной проблемы можно считают нарушения речи и её понимание, правосторонний паралич, полностью или частично исчезает умение читать, писать и артикуляция.
В случае правостороннего поражения пациент может не сразу ощутить проблемы, лишь в части случаев происходит паралич левой части тела. Чаще всего нарушается восприятие, появляется психическая пассивность, проявляются провалы в памяти. Больной и ишемическим инсультом правого полушария головного мозга может не ориентировать в пространстве, самостоятельно одеваться.
Симптомы ишемического инсульта
Многие ошибочно считают, что при ишемическом инсульте обязательно должна проявляться острая боль — данный синдром далеко не основной в специфике проблемы, а большинство пациентов его не чувствует вовсе. К сожалению, несвоевременное обращение за квалифицированной помощью, лишь усугубляет проблему, и риски необратимых физиологических процессов возрастают многократно.
Первыми предвестниками ишемического инсульта можно считать повторяющиеся головокружения с потемнением в глазах, кратковременные нарушения работы речевого аппарата, а также сильную слабость в конечностях либо одной из сторон тела вплоть до временного онемения. Появляются они чаще всего утром либо в ночное время. Следует учесть, что при эмболическом типе проблемы, предвестников не возникает вовсе — приступ и инсульт в данной ситуации формируется днём, после сильного волнения, физического напряжения и т.д. Кроме этого вне зависимости от типа ишемического инсульта, человек чувствует тошноту, возникает сильный рвотный рефлекс, двоение в глазах, невозможно улыбнуться, полностью высунуть язык и даже поднять кверху обе руки. Больной чувствует себя словно оглушенным, дезориентация в пространстве сопровождается кратковременными судорогами.
Первая помощь при ишемическом инсульте
К сожалению, ишемический инсульт головного мозга не выбирает место и время — он может застать человека где угодно. До приезда скорой или неотложной помощи, необходимо оказать ему посильную помощь — в подавляющем большинстве случаев пациент не может сделать что-либо самостоятельно.
- Немедленно уложите человека горизонтально, подложите ему под голову, плечи и лопатки подушки. Сама голова приподнята под углом не менее тридцати градусов к уровню горизонтальной поверхности.
- Если вы находитесь в помещении — откройте окна и обеспечьте приток свежего воздуха. Не держите пациента на солнце, унесите его в тень.
- Расстегните человек воротник, снимите пояса, иную стесняющую одежду. Освободите шею от любых стягивающих аксессуаров.
- Удалите из ротовой полости все посторонние предметы — жвачку, вставные челюсти и т. д.
- Измерьте артериальное давление и сообщите его позже прибывшей бригаде медиков.
- Если пациент находится в бессознательном состоянии — поверните голову набок, чтобы слизь и слюна не затекали в дыхательные пути. Если у человека началась рвота — аккуратно переверните его набок и после окончания процесса очистите ротовую полость.
- Укройте больного одеялом, прикладывайте сухой холод к голове, желательно выбирать часть, противоположную параличу стороны тела/конечностей.
- Периодически растирайте парализованную часть тела, массируя его.
- Постоянно мониторьте состояние человека и при наличии признаков клинической смерти, сразу же приступайте к искусственной вентиляции лёгких и непрямому массажу сердца.
- Ни в коем случае не давайте человеку таблетки, воду, еду и т. д. Дожидайтесь прибытия квалифицированной медицинской бригады.
Лечение ишемического инсульта головного мозга
Лечение ИИ — процесс очень длительный, комплексный и зачастую не гарантирует хорошего результата — слишком много факторов влияет на дальнейшее качество жизни пациента. Как показывает практика, своевременное обращение и квалифицированное лечение даёт положительный эффект у половины обратившихся пациентов.
После доставки больного в стационар или больницу, ему производят МРТ или компьютерную томографию, по результатам который определяется тип инсульта, текущее состояние организма и формируется схема дальнейшего лечения. В ряде случаев при отсутствии противопоказаний проводится люмбальная пункция.
Суть лечения — обязательная немедленная базисная терапия и дифференциальная схема с учётом патогеники проблемы.
- Санация дыхательной системы, в отдельных случаях — интубация трахеи и ИВЛ.
- Антиаритмическая терапия антиангинальными препаратами, в частности гепарином, кавинтоном.
- Нормализация насосной функции миокарда — сердечных гликозиды и антиоксиданты.
- Контроль гомеостаза и всех видов баланса (водно-солевого, кислотно-щелочного, проч.) при помощи капельниц с физраствором.
- Нейропротекция — тиоцетам, цераксон, актовегин.
- Симптоматическая терапия психотропами и противосудорожными средствами, применение при необходимости анальгетиков и миорелаксантов.
- Правильное питание — диетический стол или же при отсутствии возможности самостоятельного глотания, внутривенное введение витаминов, глюкозы, зондовое введение жидких смесей.
- Контроль за дефекацией, мочеиспусканием, гигиена слизистых, глаз и кожи, борьба с пролежнями.
- При наличии осложнений — специфическая их терапия, а также применение иных комплексных методик, разрабатываемых консилиумом врачей с учётом текущего состояния пациента.
Восстановление после инсульта
Процесс восстановление после ишемического инсульта занимает длительный период времени. Наиболее важный этап здесь — первые три месяца, ведь именно тогда у 50-ти процентов выживших пациентов восстанавливаются двигательные функции. Если существенно прогресса в данный период достичь не удалось, то, скорее всего, процесс разрушения и дисфункции стал необратим. Чем более тяжелая форма проблемы была у пациента, тем меньше шансов на полное его выздоровление.
Неврологический стационар обычно предлагает ряд комплексных мероприятий для восстановления функций пораженного организма — это разнообразные массажи, занятия с логопедом, эрготерапевтом, кинезиотерапевтом, нейрофизиологом, физиотерапевтом, использование инновационных методов, в частности лечение холодом и т. д., а также комплексную медикаментозную терапию.
Реабилитация в домашних условиях
После больницы и стационарного восстановления, начинается еще один важный этап выздоровления пациента — его реабилитация в домашних условия. Точные её сроки обозначить невозможно, поскольку они зависят не только от эффективности проведенного лечения, но и индивидуальных особенностей организма человека. Обычно базовые мероприятия необходимо проводить на протяжении одного–двух лет. Основа выздоровления — систематическая гимнастика, упражнения и медикаментозные средства, назначенные лечащим врачом.
Абсолютно противопоказаны ударные нагрузки, акцент делается на понижение напряжения и мышечного тонуса, улучшения микроциркуляции, профилактике контактуры, защиты кожных покровов и тканей от пролежней и возобновлении тонких движений. Перед выполнением любой лечебной физкультуры необходимо разогреть мышцы и ткани — лучше всего в данном контексте помогает массаж и грелка. Нижеозначенные процедуры должны проводиться регулярно, 3–4 раза в день по несколько подходов с увеличивающейся амплитудой/количество раз после согласования с физиотерапевтом.
Постельный режим
В данном случае будет уместным простые разгибания и сгибания стоп, коленей, локтей, кистей, пальцев, а также вращательные движения ими. Лежа, можно применять лонгет — он помогает восстанавливать работу руки и кисти.
Эффективны плавные поднятия рук над головой, обхватывания голеней над голеностопом кистями. Также не лишним станут вращательные упражнения для глазных яблок и фиксация взгляда на предметах с целью разработки спазмов аккомодации.
Сидячее положение
Если состояние пациента позволяет проводить упражнения в сидячем положении, то это значительно расширяет набор возможных восстановительных мероприятий. Сидя на краю кровати, опускайте и поднимайте ноги, прогибаясь в спине, а также прижимайте поочередно колени к груди, задерживая дыхание на пике. Кроме этого можно сводить лопатки и запрокидывать голову назад и выполнять другие рекомендации специалиста.
Упражнения стоя
- Поднятия рук над головой и их опускание к коленям с вдохом-выдохом.
- Использование эспандера с разведением рук от туловища.
- Поочередные наклоны туловища в разные стороны.
- Приседания с соединёнными стопами.
- Поднятие с пола спичечного коробка и его фиксация на столе.
- Иные необходимые мероприятия.
Еще раз отметим — восстановительные процедуры назначаются исключительно лечащим врачом, старайтесь не заниматься самолечением и вводить без согласования новые упражнения, которые могут навредить пациенту.
Память и речь
Восстановление двигательной активности должно сопрягаться с упражнениями, направленные на функциональную разработку пострадавшей речи и памяти. С первым обычно рекомендуют ряд упражнений:
- Сворачивание губ в трубочку.
- Выдвижение языка вперед.
- Облизывания краешков губ и их прикусывания нижними/верхними челюстями.
- Оскаливания зубов.
Восстанавливать память — сложнее. Здесь эффективны будут комплексные тренировки способности мозга к запоминанию, от повторения цифр, слов, абзацев книг до использования настольных и логических игр. Кроме этого врач обычно прописывает ноотропы, улучшающие физическую мозговую активность — луцетам, фезам, ноофен.
Последствия инсульта
До восьмидесяти процентов пациентов, переживших ишемический инсульт головного мозга, становятся инвалидами той или иной группы. Нарушения слуха, зрения, двигательной активности, афазия, частичный/полный паралич тела, неврологические и соматические расстройства, парезы — лишь малый спектр последствий данного события.
Профилактика инсульта
- Измените образ жизни, откажитесь от алкоголя и табакокурения.
- Контролируйте и лечите артериальную гипертензию, поскольку в 80-ти процентах случаев она вызывает ишемический инсульт.
- Регулярно измеряйте уровень артериального давления — если окно выше 140/90 мм рт. ст. — это повод немедленного обращения к врачу.
- Откажитесь от пищи, богатой холестерином.
- Сядьте на диету, если у вас имеется лишний вес.
- Проводите регулярные умеренные физические нагрузки.
- Не допускайте постоянных стрессов.
- Обязательно лечите сердечно-сосудистые заболевания и наблюдайтесь у врача, если больны сахарным диабетом.
Жить здорово с Еленой Малышевой! Инсульт
Елена Малышева в передаче «Жить здорово!» Восстанавливаемся после инсульта
Сложный ишемический инсульт: восстановление больного
Реабилитация пациентов после ишемического инсульта может занимать от 3 месяцев до нескольких лет. Степень восстановления утраченных функций определяется местом разрушения головного мозга, тяжестью неврологических и общемозговых нарушений. Пациентам, перенесшим инфаркт мозга, рекомендуется комплекс мероприятий для улучшения движений, чувствительности, речи, памяти, навыков самообслуживания.
Читайте в этой статье
Возможно ли полное восстановление после ишемического инсульта
Успех реабилитации пациентов после острого нарушения мозгового кровообращения зависит от места расположения и протяженности очага поражения мозга, возраста пациента, наличия у него сопутствующей патологии.

Наиболее благоприятным является инсульт с незначительной неврологической симптоматикой – слабость в конечностях с сохраненной или немного сниженной чувствительностью, преходящими нарушениями зрения, головокружением и шаткостью походки. В таких случаях улучшение наступает в среднем на 2 месяц, а достаточно полное восстановление функций к 3 месяцу от начала инсульта.
Большую роль в процессе реабилитации играет избавление от причины развития болезни (курение, прием алкоголя, неправильное питание, избыточный вес), а также компенсация течения гипертонии, сахарного диабета, повышенного содержания холестерина в крови.
Если был обширный
Когда поражение затрагивает значительный объем головного мозга, или есть множество очагов ишемии, то инсульт считается обширным. Он протекает с тяжелыми нарушениями как мозговой деятельности, так и с устойчивым неврологическим дефицитом. Нередко такие заболевания заканчиваются смертью больного. При ранней и достаточной терапии появляется шанс на выживание, но при этом сохраняются нарушения:
- движений в конечностях (слабость, спазм, контрактура);
- чувствительности к боли, температуре, прикосновениям;
- осознания своего тела (рука и нога не ощущаются);
- координации движений, равновесия (шаткость при ходьбе, падения);
- речи (невнятное произношение, трудность построения предложений);
- зрения (двоение предметов, выпадение полей);
- глотания (поперхивание);
- мочевыделения (недержание мочи, цистит);
- половой функции (импотенция).

Как правило, пациенты после обширного инсульта теряют способность к самообслуживанию, самостоятельному передвижению, эффективной коммуникации, адекватному поведению. Это приводит к полной потере трудоспособности, им определяется группа инвалидности. Большинство из них нуждается в помощи посторонних.
Полного восстановления обычно не происходит. Реабилитация занимает один-два года, она считается успешной, если больной может сидеть в кровати и принимать пищу, контролировать процессы мочевыделения и дефекации.
Если правой/левой стороны
Остаточными явлениями полушарных инсультов является мышечная слабость в конечностях или паралич, он может затрагивать и мимическую мускулатуру. Отмечается утрата или снижение чувствительности, а также речевые нарушения. Больной произносит слова медленно, с нарушением артикуляции, в тяжелых случаях может общаться только звуками.
Теряется способность воспринимать свое тело, оценивать ощущения, ориентироваться в пространстве. У многих людей после инсульта изменяется поведение и личностные характеристики – они становятся обидчивыми, раздражительными, фон настроения снижен или отмечаются резкие колебания. Пациенты испытывают затруднения при письме и чтении, запоминании и анализе информации, интеллектуальной деятельности.
На процесс восстановления утраченных функций оказывает влияние, помимо объективных причин, отношение больного к реабилитации. Возможными реакциями является либо полное отрицание необходимости лечения из-за сниженной критики к своему состоянию, либо депрессия, утрата надежды на выздоровление, апатия и пессимизм.

Длительность частичной реабилитации с возвращением способности к самообслуживанию занимает около полугода, в период до года максимально восстанавливаются утраченные функции, полная нормализация состояния сомнительна. В дальнейшем возможен лишь незначительный прогресс или стабилизация неврологических нарушений.
Если инсульт мозжечка
После перенесенного инсульта в зоне мозжечка нарушается равновесие, пациенты жалуются на головокружение, неустойчивость при ходьбе, падения, трудность координации движений. Наиболее сложной для восстановления является мозжечковая атаксия. Она представляет собой такой симптомокомплекс:
- нарушение соразмерности движений – ранее или позднее прекращение;
- неспособность выполнить разнонаправленные действия в ускоренном темпе (например, рука вверх, затем вниз ладонью);
- при письме буквы становятся крупными и искаженными;
- отклонения в сторону при ходьбе и поворотах туловища, походка как у пьяного человека;
- речь становится отрывистой.
Инсульт мозжечка
Реабилитационный период обычно продолжается 9 — 12 месяцев, полноценного возобновления удается достичь в исключительных случаях.
Курс восстановления
Реабилитационная программа включает множество методов воздействия на парализованные конечности, обучение ходьбе, приему пищи, поддержанию личной гигиены, самообслуживанию. В нее входят такие направления, как кинезиотерапия (лечение движением), тренировка речи, памяти, диетическое питание, прием медикаментов, проведение физиопроцедур, массажа.
Смотрите на видео о восстановлении после инсульта:
Двигательная программа
Начинать движения нужно как можно раньше. В первое время это могут быть сгибания и разгибания пальцев, кистей и стоп здоровой стороны тела. Это ускоряет восстановление клеток головного мозга на пораженном участке. В последующем, обычно одновременно с массажем, инструктор по лечебной физкультуре проводит мягкое сгибание и разгибание, вращение последовательно во всех суставах руки и ноги.
 Восстановление движения пальцев рук после инсульта
Восстановление движения пальцев рук после инсульта
Для восстановления функции верхней конечности над кроватью подвешивается полотенце, а пациент его захватывает и совершает движения вперед-назад, в стороны, вверх и вниз. После овладения этими упражнениями полотенце подвешивают выше.
Также в качестве приспособления для тренировки используют резиновый бинт, его связывают в кольцо (длина полоски примерно 80 см) и фиксируют на неподвижном предмете или между руками, ногами, рукой и ногой. В процессе занятий нужно растягивать кольцо.
Нижние конечности в постели можно разрабатывать пассивными движениями в голеностопных, коленных и тазобедренных суставах, а затем больному предлагается скользить пяткой по кровати. Для ликвидации спазма под колено нужно положить жесткий валик.
 Упражнения в постели
Упражнения в постели
Следующим этапом тренировок являются занятия в положении сидя на кровати, а затем стоя на полу. В комплекс реабилитации могут быть включены такие упражнения:
- поднять со стола, а затем с пола коробок спичек;
- встать на носки с поднятыми руками над головой;
- сжатие эспандера;
- наклоны туловища;
- движения руками по типу ножниц;
- приседания.
Специальные тренажеры для восстановления после инсульта значительно ускоряют процесс реабилитации и могут применяться с первых дней
Тренировка речи
Речь восстанавливается позже, чем движения в конечностях, это может даже занимать несколько лет. Для возобновления способности говорить важно, чтобы больной постоянно слышал обращенный к нему разговор, даже если пока он не в состоянии отвечать. Даже восприятие чужой речи активизирует соответствующие центры головного мозга, что способствует их растормаживанию. Если полностью отсутствует речь, то для тренировки могут быть применены такие приемы:
- больной заканчивает слово (ему произносится часть без последней буквы, слога), затем предложение;
- повторение простых фраз;
- общеизвестные стихи;
- скороговорки;
- совместное пение.
Советы логопеда для восстановления речи
Для того чтобы заставить разработать мышцы, задействованные в артикуляции, пациенту предлагается ежедневно двигать нижней челюстью, высовывать вперед язык, облизывать губы в разных направлениях, сворачивать их в трубочку.
Восстановление памяти
На фоне медикаментозной терапии (ноотропные препараты) проводятся и специальные упражнения на развитие запоминания:
- повторение цифрового ряда с закрытыми глазами;
- разучивание пословиц, поговорок, стихов;
- пересказ прочитанного текста или услышанной песни;
- настольные игры.
Настольные игры для восстановления памяти
Наилучшие результаты могут быть получены, если занятия совместить с прежними увлечениями пациента для того, чтобы процесс тренировок сопровождался положительными эмоциями.
Труднее всего кормить больных с нарушением глотания и чувствительности в одной половине ротовой полости. Им приходится учиться принимать пищу заново. Для этого можно использовать упражнения на восстановление утраченных способностей:
- пациент имитирует кашель, глотание и зевание;
- надувает щеки;
- полощет рот и горло.
Упражнение «Надувание щек»
При организации питания пациентов с нарушенными функциями жевания и глотания нужно учитывать такие особенности:
- пища должна быть только теплой и аппетитно пахнуть;
- исключить вязкие и жесткие блюда – рис, сухой творог, подсушенных хлеб, крекер;
- гарнир должен иметь консистенцию густого пюре, а к мясу и рыбе можно добавить суп или сок;
- прием еды занимает не менее 40 минут, нельзя торопить пациента;
- кормить надо таким образом, чтобы пища попадала на здоровую сторону;
- для напитков и воды удобно использовать поильник или трубочку для коктейля.

Легче всего для больных инсультом с проблемами при приеме пищи проглотить следующие блюда:
- отварная морковь, картофель, размятые или кубиками;
- капуста цветная, брокколи;
- рубленое мясо;
- запеченная камбала, сардины;
- омлет;
- авокадо, банан;
- мягкая груша кубиками;
- яблоки печеные или пюре;
- желе, пудинг;
- мягкий сыр;
- каша из хлопьев или зерен (тщательно разваренная).
Протертые супы-пюре из овощей, мяса, рыбы
Недопустимо в рацион включать жирное мясо, навары, жареные и острые блюда, алкогольные и кофеиносодержащие напитки.
Выбор медикаментов для реабилитации проводится исключительно невропатологом. Используют такие группы лекарственных средств:
Сроки восстановления и прогноз после инсульта
Столкнувшись с инсультом, нельзя забывать о лечении и реабилитации, так как последствия, хотя бы минимальные, ждут каждого больного. При этом процесс занимает немало времени, обычно это три-пять месяцев, которые пациент может провести в санатории, дома или в больнице. При этом приходится пройти через несколько основных этапов, которые отличаются по времени, но гарантируют полное восстановление утраченных возможностей.
Инсульт и возможные исходы после удара
Инсульт сопровождается кислородным голоданием нервных клеток мозга, их отмиранием, разрывом сосудов и капилляров, кровоизлиянием и затоплением всех полушарий головного мозга. В среднем, приступ длится от трех часов до суток. Несмотря на то, что симптоматика порой проходит, важно обращаться в больницу, потому что нервные клетки уже начали отмирать, а мозгу грозят непоправимые последствия. После приступа человеку грозит:
- потеря физических возможностей
- речевые и психические расстройства
- потеря памяти
- расстройство координации движений
- трудности с письмом и зрением
- •воспалительные процессы и инфекционные заболевания
Некоторые из последствий проявляются полностью, некоторые частично, от чего различают очаговые и общемозговые проявления. Их лечение занимает различное время, в зависимости от возраста пациента, типа инсульта и степени поражения мозга.
Общие сроки восстановления после инсульта
Для восстановления требуется от трех до пяти месяцев, если говорить о средней, легкой степени тяжести последствий, а также первичном приступе. Но для пенсионеров, людей за 50 показатели немного повышаются: им требуется от шести до восьми месяцев на полное восстановление. Организм пожилых людей дольше борется с последствиями, клетки почти не обновляются, к тому же имеется масса хронических болезней сердца и сосудов. При вторичном приступе восстановление занимает не меньше года, но и тогда некоторые физические или умственные возможности будут возвращены не полностью. Часто второй и третий приступ заканчивается смертью либо комой в течение трех-семи дней.
Когда начинается восстановление после инсульта
После приступа инсульта больной должен провести в больнице не меньше трех недель для диагностики, сбора анализов и получения госпитальной помощи. Это необходимо для установления точного диагноза, обнаружения очагов воспаления и разработки курса лечения.
Но восстановление и реабилитацию начинают уже через два-три дня после инсульта. Это позволяет исключить повторный тромбоз, парезы, судороги, отек и дальнейшее развитие последствий. При этом необходимо использовать массаж, медикаменты, гимнастику, физиотерапию и рефлексотерапию.
Периоды течения заболевания
Сам процесс реабилитации принято делить на несколько этапов, которые различаются по времени, методикам и примерным результатам. Разделяют острейший период, острый, подострый, ранний восстановительный, поздний восстановительный и период отдаленных последствий.
Острейший период
Острейший период – время, когда произошёл сам приступ и началось развитие в острую фазу с поражением мозга. Занимает процесс от трех-десяти часов до суток. Сопровождается ярко выраженной симптоматикой, болезненными ощущениями и поражением левого или правого полушария. Важно оказать помощь сразу после первых проявлений, чтобы избежать острой фазы.
Острый период
Острый период занимает только несколько часов, когда инсульт уже наступил и поразил нервные клетки и нейроны мозга, и врачи начали реабилитацию пациента. В это время важно быстро реагировать и снять общую симптоматику. Если этого не сделать, наступит отек мозга, наступит кома или смерть.
Подострый период
Если врачам удалось купировать заболевание и восстановить жизнедеятельность пациента, его отправляют в больницу для дальнейшего лечения. Первые три дня считаются самыми опасными: их относят к подострому периоду инсульта, когда есть риск развития повторного приступа, тромбоза и даже смертельного исхода. Если больному удалось справиться с болезнью в эти сроки, то можно говорить об успешном начале реабилитации и восстановления.
Ранний восстановительный период
Ранний восстановительный период начинается еще в больнице, когда пациент находится на госпитальной терапии, сдает анализы, проходит осмотры для постановки диагноза. Обычно это длится три недели, иногда месяц-полтора. На этом этапе пациентам прописывают массаж, прием медикаментов, физиотерапию, диету, рефлексотерапию и гимнастику.
Поздний восстановительный период
Следующие три-шесть месяцев пациенту придется провести дома, в санатории или специальном центре, где его восстановление продолжится по индивидуальной программе, согласно поставленному диагнозу. Обычно он включат все тот же массаж, гидротерапию, иглоукалывания, прием лекарств, гимнастку, занятия на тренажерах, посещение логопеда, психолога или афазиолога, выполнения речевых упражнений, тренировку памяти, лазерную коррекцию зрения и купание в минеральных водах.
Физические нарушения
После восстановления основных физических, умственных и психических возможностей пациент может вернуться к обычной жизни, но с выполнением правил профилактики. Дело в том, что даже спустя три-четыре месяца после лечения могут наблюдаться судороги, отечность, проблемы со зрением и памятью. Это период отдаленных последствий, который длится еще четыре-шесть месяцев. Но и тогда пациент не должен отказываться от посещения врача, регулярной сдачи анализов, диеты, медикаментов и массажей.
Сроки восстановления после ишемического инсульта
При ишемическом инсульте последствия не такие страшные, как после геморрагического, но только, если речь идет не о повторном приступе или людях преклонного возраста. При и двигательных и речевых нарушениях в среднем необходимо не меньше пяти месяцев при профессиональном подходе. Если же пациент страдает потерей памяти, зрения или психическими отклонениями, то может потребоваться не меньше восьми-десяти месяцев на излечение последствий.
Сроки восстановления после геморрагического инсульта
Оправиться от геморрагического инсульта достаточно сложно, особенно пожилым людям, так как при его развитии происходит разрыв сосудов, кровоизлияние в головной мозг, от чего некоторые возможности организма утрачиваются полностью. При легкой и средней тяжести последствий на реабилитацию в санатории или больнице может уйти до полугода, иногда десять месяцев. Что касается тяжелой степени последствий, то полное восстановление возможно спустя год-полтора. Хотя некоторые проявления могут мучать пациентов и дальше, приводя к повторному приступу в ближайшие два года.
Как ускорить сроки восстановления?
Чтобы ускорить процесс восстановления, лучше выбрать амбулаторное лечение или санатории, а не домашние условия.
Тогда можно не только отдохнуть и набраться сил, но и пройти весь путь вместе с врачами, диетологами, физиотерапевтами, психологами и логопедами. Они не только разработают курс лечения, но и будут присутствовать на каждом занятии. При этом важно не отказываться от процедур, использовать все рекомендации и комбинировать занятия. Первые результаты могут появиться не сразу, при этом пациент будет страдать болями и депрессиями, и очень важно это перебороть. Систематичность, периодичность и адекватность в курсе восстановления может гарантировать положительный результат уже через месяц занятий. Важно выполнять следующие правила:
- сесть на диету
- принимать медикаменты в указанной дозировке
- постоянно заниматься спортом или гимнасткой под присмотром тренера
- посещать массажиста, психолога и логопеда
- повторять упражнения дома
- избегать стрессов, эмоциональных потрясений
- отказаться от вредных привычек
- сменить обстановку, чаще отдыхать
- разнообразить жизнь, найти стимул к выздоровлению
- пролечить хронические болезни
Стационарное и амбулаторное восстановление
При стационарном лечении больной все время находится в больнице под присмотром врачей, выполняя распорядок дня и разработанный курс. Восстановление наступает уже через пять-семь месяцев. При амбулаторном лечении можно рассчитывать лишь на консультацию, осмотр и помощь в лечении в домашних условиях, так как больница не имеет возможности обеспечивать полноценное лечение. Процесс тогда занимает больше времени, так как большинство процедур придется выполнять дома, а в больницу приходить лишь для проверки результатов и контроля за здоровьем. При лёгкой и средней степени последствий многие пациенты выбирают именно этот вариант, но при тяжелых последствиях лучше отправиться на стационарное лечение для получения полноценной помощи.