Желудочковая тахикардия первая помощь стандарт
Приказ Министерства здравоохранения РФ от 9 ноября 2012 г. N 711н «Об утверждении стандарта первичной медико-санитарной помощи при наджелудочковой тахикардии»
Приказ Министерства здравоохранения РФ от 9 ноября 2012 г. N 711н
«Об утверждении стандарта первичной медико-санитарной помощи при наджелудочковой тахикардии»
О стандартах медицинской помощи см. справку
В соответствии со статьей 37 Федерального закона от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724; 2012, N 26, ст. 3442, 3446) приказываю:
Утвердить стандарт первичной медико-санитарной помощи при наджелудочковой тахикардии согласно приложению.
Зарегистрировано в Минюсте РФ 29 декабря 2012 г.
Регистрационный N 26487
Утвержден стандарт медицинской помощи, определяющий основные требования к диагностике и лечению больных при наджелудочковой тахикардии. Стандарт рекомендован для использования при оказании первичной медико-санитарной помощи.
Приказ Министерства здравоохранения РФ от 9 ноября 2012 г. N 711н «Об утверждении стандарта первичной медико-санитарной помощи при наджелудочковой тахикардии»
Зарегистрировано в Минюсте РФ 29 декабря 2012 г.
Регистрационный N 26487
Настоящий приказ вступает в силу по истечении 10 дней после дня его официального опубликования
Текст приказа опубликован в «Российской газете» от 24 мая 2013 г. N 110/1 (специальный выпуск). Указанный выпуск «Российской газеты» к подписчикам не поступал
Желудочковая тахикардия первая помощь стандарт
• Прекордиальный удар (резкий удар по нижней трети грудины кулаком, занесенным примерно на 20 см над грудной клеткой (на догоспитальном этапе). При возможности — электроимпульсная терапия.
• Провести премедикацию.
• ЭИТ — 100 ДЖ при мономорфной и 200 ДЖ при полиморфной тахикардии.
• При отсутствии эффекта через 1 мин. повторить ЭИТ, увеличив энергию разряда (200 и 300 Дж соответственно).
• При отсутствии эффекта через 1 мин. повторить ЭИТ разрядом максимальной энергии (360 Дж). Интервал между разрядами должен составлять не менее 1 мин.
• При отсутствии эффекта ввести лидокаин 80-120 мг в/в струйно с последующим капельным введением 1-4 мг/мин. После болюсного введения при сохранении фибрилляции показана повторная электрическая дефибрилляция разрядом в 360 Дж.
У больных инфарктом миокарда с аритмической остановкой сердца (фибрилляция желудочков или желудочковая тахикардия с низким выбросом) рефрактерных к электрической дефибрилляции, показано болюсное введение амиодарона в дозе 300 мг (можно вводить по 150 мг каждые 10 мин. до достижения максимальной дозы 24 г). При устойчивости к введению амиодарона- лидокаин. В дальнейшем повторная ЭИТ.
При неосложненной форме желудочковой тахикардии
Наиболее часто применяемым препаратом является лидокаин. Его достоинством является высокая эффективность (при механизме ри-энтри) и меньше, чем у других антиаритмиков гипотензивное и кардиодепрессивное действие. Отрицательным моментом является нередко наблюдаемое учащение тахикардии в процессе купирования, так как препарат воздействует на ри-энтри через улучшение проведения в Йетле с односторонним блоком, а при микрори-энтри — возможно за счет укорочения рефрактерного периода. В некоторых случаях это свойство, видимо, может послужить причиной фибрилляции желудочков на введение препарата.
Лидокаин применяют в дозе 80-120 мг в/в струйно за 30 сек. Поддерживающая терапия — капельное введение 1-4 мг/мин., или 150-200 мг в/м 3-4 раза в сутки.
Если через 2-3 мин. нет эффекта, то:
Новокаинамид 100 мг в течение 2 мин. в/в с повторным введением каждые 5 мин. до достижения эффекта или общей дозы 1000 мг.
Если аритмия развилась в острый период инфаркта миокарда, то вместо новокаинамида предпочтительнее введение амиодарона 300 мг в/в капельно за 30 мин. При эффективности кордарона последующая его инфузия — 900 мг за 24 часа.
При отсутствии эффекта после 2-х препаратов следует применить ЭИТ.
Желудочковая тахикардия на ЭКГ
Все препараты вводятся под контролем ЭКГ и АД.
При желудочковой тахикардии на фоне дигиталисной интоксикации применяется терапия препаратами калия, лидокаином, дифенином. Возможно применение небольших доз b-блокаторов с внутренней симпатомиметической активностью (вискен, корданум и т.п.), а также малых доз аймалина.
При желудочковой тахикардии на фоне синдрома удлиненного QT, в том числе типа «пируэт», препаратами выбора будут лидокаин, мекситил, дифенин (IB группа, укорачивают QT) и соли магния («магнезия»).
Применение сернокислой магнезии в/в виде болюса 2,5-5 г за 1-2 мин. (25%, 10-20 мл) с последующей инфузией 3-20 мг/мин. в течение 2-5 часов эффективно у многих больных с тяжелыми желудочковыми тахиаритмиями, в том числе рефрактерными к лидокаину, бретилию, кордарону и ЭИТ (1). При желудочковой тахикардии типа «пируэт» сернокислая магнезия считается препаратом выбора. Имеются сообщения о высокой эффективности ее при купировании пароксизмальных наджелудочковых тахикардии, полиморфной предсердной тахикардии и пароксизмальной мерцательной аритмии. Кроме того, гипокалиемия часто сочетается с гипомагниемией.
Препараты, удлиняющие QT (IA, некоторые препараты 1С, кордарон), противопоказаны.
Что делать не следует:
При желудочковой тахикардии неэффективны вагусные пробы.
Применение сердечных гликозидов недопустимо!
Не следует применять изоптин, который редко помогает, и оказывает заметное гипотензивное действие.
С большой осторожностью следует отнестись к назначению блокаторов, которые могут быть эффективны, но часто оказывают кардиодепрессивное действие, и могут вызвать падение АД или развитие отека легких.
Во всех случаях желудочковой тахикардии, сопровождающихся нарастанием гемодинамических нарушений, показана экстренная кардиоверсия. В западной литературе экстренная электроимпульсная терапия нередко рекомендуется в каждом случае желудочковой тахикардии.
В последнее время для купирования желудочковой тахикардии стали использовать имплантируемые дефибрилляторы (ИДФ). Их применяют у тех больных, у которых источник желудочковой тахикардии не может быть выявлен и удален хирургически, или у которых желудочковая тахикардия быстро переходит в фибрилляцию желудочков. ИДФ эффективен независимо от механизма развития желудочковой тахикардии. Недостаток ИДФ в том, что они не могут предотвращать развития желудочковой тахикардии, а могут лишь купировать ее. Поэтому их лучше использовать в комбинации с антиаритмическими препаратами. Установлено, что применение ИДФ существенно снижает риск внезапной смерти у больных ИБС с кардиомиопатиями.
Желудочковая тахикардия – протокол оказания помощи на этапе СМП
I47.2 Желудочковая тахикардия
Основные клинические симптомы
Пароксизмальная желудочковая тахикардия (ЖТ)
Чаще на фоне грубых хронических изменений в миокарде (постинфарктный кардиосклероз, ревматизм и др.) или как осложнение острого инфаркта миокарда. Может встречаться на фоне интоксикации сердечными гликозидами, синдроме удлиненного интервала QT (двунаправленная веретенообразная желудочковая тахикардия).
- Как правило — артериальная гипотензия;
- При аускультации сердца – пушечный тон;
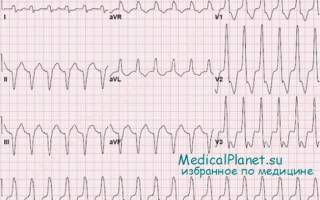
- ЭКГ: ритмичные, расширенные (> 0,12 сек.) и деформированные желудочковые комплексы с частотой 120-180 в минуту, сцепленные или комбинированные сокращения, предсердно-желудочковая диссоциация;
Для дифференциальной диагностики с суправентрикулярными тахикардиями с абберантными комплексами QRS – медикаментозные пробы (АТФ или Лидокаин).
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Мониторирование электрокардиографических данных;
- Пульсоксиметрия;
- Термометрия общая.
При нестабильной гемодинамике:
Для врачей анестезиологов- реаниматологов:
- Контроль ЦВД (при наличии центрального венозного доступа).
Лечебные мероприятия
Пароксизмальная желудочковая тахикардия со стабильной гемодинамикой и отсутствием клинических проявлений отека легких:
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з маску или носовые катетеры;
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа;
- I вариант:
- Амиодарон (Кордарон) — 5 мг/кг в/в (внутрикостно) болюсом медленно за 3 минуты, (максимально 300 мг);
При купировании ЖТ:
- Амиодарон (Кордарон) — 150 мг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 1 мг/мин., на месте и во время медицинской эвакуации;
II вариант:
- Лидокаин – 1,5 мг/кг в/в (внутрикостно) болюсом медленно (до 120 мг) +
- Лидокаин – 1,5 мг/кг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мг/мин., на месте и во время медицинской эвакуации;
При отсутствии эффекта:
Для врачей кардиологов и врачей реаниматологов:
- ЭИТ: энергия начального разряда – 200 Дж (монофазный разряд), 120-150 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно);
- При полиморфной желудочковой тахикардии (по типу пируэт):
- Магния сульфат — 2500 мг в/в (внутрикостно) болюсом медленно;
При отсутствии эффекта через 10 минут:
- Магния сульфат — 2500 мг в/в (внутрикостно) болюсом медленно;
При отсутствии эффекта:
Для врачей кардиологов и врачей реаниматологов:
- ЭИТ: энергия начального разряда – 200 Дж (монофазный разряд), 120-150 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно);
- Дополнительный объем лечебных мероприятий по основному заболеванию;
- Медицинская эвакуация (см. «Объем тактических мероприятий»).
Пароксизмальная желудочковая тахикардия с нестабильной гемодинамикой или при наличии клинических проявлений отека легких:
- Обеспечение лечебно-охранительного режима;
- Горизонтальное или противошоковое положение;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з маску или носовые катетеры, при наличии влажных хрипов в легких: с парами спирта;
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа;
- При отсутствии клинических проявлений отека легких:
- Натрия хлорид 0,9% — в/в (внутрикостно), капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- Для врачей кардиологов и врачей реаниматологов:
- ЭИТ: энергия начального разряда – 200 Дж (монофазный разряд), 120-150 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или, при отсутствии клинических проявлений отека легких Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно);
При отсутствии эффекта:
- ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд);
При отсутствии эффекта:
- ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд);
При отсутствии эффекта от трехкратной ЭИТ:
- Медикаментозная дефибрилляция + ЭИТ,
I вариант:
- Амиодарон (Кордарон) – 300 мг в/в (внутрикостно) (внутрикостно) болюсом медленно + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) + каждые 2 минуты: ЭИТ — 360 Дж (монофазный разряд), 200 Дж (бифазныйразряд);
ч/з 15 минут повторно:
- Амиодарон (Кордарон) — 150 мг в/в (внутрикостно) болюсом медленно + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд), + каждые 2 минуты – ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд);
При купировании ЖТ:
- Амиодарон (Кордарон) — 150 мг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 1 мг/мин., на месте и во время медицинской эвакуации;
II вариант:
- Лидокаин — 1,5 мг/кг в/в (внутрикостно) болюсом медленно + ЭИТ — 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) +
- Лидокаин -1,5 мг/кг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мг/мин. + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) – каждые 2 минуты до эффекта,
При купировании ЖТ:
- Лидокаин -1,5 мг/кг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мг/мин., на месте и во время медицинской эвакуации;
При невозможности проведения ЭИТ:
Для бригад всех профилей:
- Дофамин — 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин., на месте и во время медицинской эвакуации или, и
- Норадреналин — 4 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мкг/мин., на месте и во время медицинской эвакуации или, и
- Адреналин — 1 — 3 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 2 до 10 мкг/мин., на месте и во время медицинской эвакуации;
При повышении АД >100 мм рт.ст.: —
- Медикаментозная дефибрилляция без ЭИТ;
- При наличии клинических проявлений отека легких:
- Дополнительный объем лечебных мероприятий по протоколу «Левожелудочковая недостаточность»;
- Дополнительный объем лечебных мероприятий по основному заболеванию;
- Медицинская эвакуация (см. «Объем тактических мероприятий»).
Общие тактические мероприятия
Для бригад всех профилей, кроме кардиологических и реанимационных:
- Вызвать кардиологическую (реанимационную) бригаду;
- Проводить терапию до передачи пациента кардиологической (реанимационной) бригаде.
Для кардиологических и реанимационных бригад:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Окзание неотложной помощи при желудочковых нарушениях ритма, желудочковой тахикардии
В большинстве случаев как желудочковая, так и наджелудочковая экстрасистолия не является «злокачественным» нарушением ритма и не требует неотложной медицинской помощи (исключение — частая и/или политопная желудочковая экстрасистолия при инфаркте миокарда). В этом случае вариантом выбора могут быть бета-адреноблокаторы для перорального приема. С позиций сегодняшнего дня оптимально назначение селективных препаратов с липофильными свойствами. Наиболее изученный препарат этой группы — метопролол, применение которого в суточной дозе 50–200 мг (в два приема) рекомендуется в первую очередь пациентам, у которых экстрасистолия является проявлением ИБС и/или сопровождает артериальную гипертензию.
При остром инфаркте миокарда препаратом выбора для купирования желудочковых нарушений ритма является лидокаин (рис. 3).
В условиях стабильной гемодинамики средством выбора для купирования желудочковой тахикардии (ЖТ) является лидокаин, вводимый в/в болюсно в дозе 1-2 мг/кг (80-100 мг) в течение 3-5 мин с последующей поддерживающей капельной инфузией длительностью до 24-36 ч со скоростью 20-55 мкг/кг/мин (максимально 4 мг/мин). При необходимости на фоне инфузии допустимо дополнительное струйное введение лидокаина в дозе 40 мг через 10-30 мин после первого болюса. Удлинение интервала QT и увеличение его дисперсии — показания к усилению поддерживающей терапии путем капельного введения кормагнезина (магния сульфата) со скоростью 3-20 мг/мин. В дальнейшем возможен переход на профилактическое в/м введение лидокаина в дозе 2-4 мг/кг (160-200 мг, максимально 600 мг, а при инфаркте миокарда не более 300 мг) каждые 4-6 часов.
В случае неэффективности лидокаина применение других антиаритмиков для купирования ЖТ показано при сохранении стабильной гемодинамики и отсутствии нежелательных реакций (опасность коллапса и потенцирования аритмогенного действия антиаритмических препаратов) либо когда невозможно проведение электроимпульсной терапии. В этих случаях вторым по значимости препаратом является прокаинамид (новокаинамид), вводимый с соответствующими предосторожностями в/в дробными дозами по 100 мг/5 мин до восстановления синусового ритма или достижения насыщающей дозы (500-1000 мг).
Эффективность прокаинамида при всех пароксизмальных тахикардиях делает его препаратом выбора для лечения тахикардии неустановленной природы с широким комплексом QRS (желудочковой или суправентрикулярной с аберрацией проведения).
Препаратом выбора при желудочковой тахикардии типа «пируэт» и дополнительным средством при других видах желудочковой тахикардии (в том числе рефрактерных к терапии лидокаином и новокаинамидом) является сульфат магния (кормагнезин), вводимый в/в в течение 10-15 мин в дозе 400-800 мг магния (20-40 мл 10%-ного или 10-20 мл 20%-ного раствора). При отсутствии эффекта препарат вводится повторно через 30 мин. По достижении эффекта поддерживающая терапия заключается в капельном введении кормагнезина (магния сульфата) со скоростью 3-20 мг/мин в течение 2-5 ч.
Желудочковая тахикардия при нестабильной гемодинамике требует немедленной электроимпульсной терапии (рис. 4).
Желудочковая тахикардия: неотложная помощь
При желудочковой тахикардии больному должна быть незамедлительно оказана грамотная помощь во избежание летального исхода. Ниже описана последовательность действий, а также необходимые препараты, которые облегчат самочувствие человека.
Сердечно-легочная реанимация (СЛР) до подключения ЭКГ монитора.
- При наличии фибрилляции желудочков/желудочковой тахикардии (ФЖ/ЖТ) на мониторе — три последовательных разряда дефибриллятора с постепенно увеличивающейся силой.
- В случае сохранения или рецидива ФЖ/ЖТ — продолжение СЛР, интубация трахеи, доступ к вене.
- Адреналин 1 мг каждые 3—5 минут.
- Повторные разряды дефибриллятора.
- Кордарон 5 мг/кг внутривенно струйно (или лидокаин 1,5 мг/кг) в течение 3—5 мин при отсутствии эффекта после 3 го разряда дефибриллятора.
Тахикардия с широким комплексом QRS
При пароксизме с широким комплексом QRS (более 0,12 с) и невозможности регистрации чреспищеводной ЭКГ нельзя исключить:
• пароксизм наджелудочковой тахикардии с блокадой ножек предсердно-желудочкового пучка (постоянной или преходящей-частотозависимой);
• пароксизм наджелудочковой тахикардии, фибрилляцию и трепетание предсердий с проведением импульса по дополнительным путям.
В сомнительных случаях тахикардию с широким комплексом следует расценивать как желудочковую.
Лечение следует начинать с пробного введения лидокаина 1 мг/кг (80—120 мг) в 20 мл изотонического раствора натрия хлорида в течение 4—5 мин, повторить введение через 5—10 мин в дозе 0,5 мг/кг до достижения дозы 3 мг/кг. Эффект от введения лидокаина обычно свидетельствует в пользу желудочкового происхождения тахикардии.
При отсутствии эффекта, а также с учетом возможного наджелудочкового характера тахикардии рекомендуется введение АТФ — 10 мг внутривенно струйно с повторным введением 10—20 мг. Если тахикардия не купирована, необходимо введение либо прокаинамида 10 % — 10 мл в 10 мл изотонического раствора натрия хлорида, либо амиодарона 5 мг/кг внутривенно струйно в 5 % растворе глюкозы в течение 10 мин.
Начинать купирование тахикардии с широким комплексом можно с парентерального введения прокаинамида или амиодарона (последний показан у пациентов с выраженными структурными изменениями миокарда и сердечной недостаточностью).
В случае, если пароксизм тахикардии сопровождается гемодинамическими нарушениями или отсутствует эффект от медикаментозной терапии, необходимо проведение электрической кардиоверсии.
После успешного купирования тахикардии с широким комплексом QRS неизвестной этиологии больного следует госпитализировать для уточнения диагноза и выбора тактики дальнейшего лечения.
Синдром преждевременного возбуждения желудочков, или синдром преэкситации, заключается в том, что часть миокарда по дополнительным проводящим путям (ДПП) возбуждается раньше, чем при проведении импульса по нормально функционирующей проводящей системе.
У некоторых больных, имеющих ДПП, нет пароксизмальных нарушений ритма, что обусловлено особенностями электрофизиологических свойств этих путей, а также благоприятным соотношением показателей, характеризующих проводимость и рефрактерность нормальных и дополнительных путей проведения.
Феномены WPW и P-Q
В таких случаях речь идет о феномене WPW (пучок Кента) или о феномене укороченного интервала P-Q (пучок Джеймса).
Основные ЭКГ-критерии феномена WPW:
- укорочение интервала Р—Л (менее 0,12 с);
- наличие дельта-волны на начальном подъеме комплекса QRS;
- расширение комплекса QRS, обусловленное наличием дельта-волны;
- изменение конечной части желудочкового комплекса.
Необходимо отметить, что незнание врачом ЭКГ-признаков феномена WPW является причиной неправильной интерпретации этих изменений как признаков:
- острого инфаркта миокарда,
- гипертрофии обоих желудочков
- или блокады ножек предсердно-желудочкового пучка.
Феномен же WPW, как правило, не требует лечения.
ЭКГ-признаки синдрома преэкситации на фоне синусового ритма широко варьируют, что связано со степенью преэкситации и постоянством проведения по ДПП. Возможны следующие варианты:
1) на ЭКГ постоянно имеются признаки преэкситации (манифестный синдром преэкситации);
2) на ЭКГ признаки преэкситации имеют преходящий характер (интермиттирующий или преходящий синдром преэкситации);
3) ЭКГ в обычных условиях нормальная, признаки преэкситации появляются только в период пароксизма (скрытый синдром преэкситации).
Диагноз синдрома WPW устанавливают при наличии сочетания ЭКГ-признаков предвозбуждения желудочков с пароксизмами тахиаритмии.
У большинства пациентов (90 % ) врачи фиксируют такой тип предсердно-желудочковой реципрокной тахикардии, при котором волна возбуждения распространяется антероградно через предсердно-желудочковый узел на желудочки и ретроградно через ДПП к предсердию. Такая тахикардия носит название ортодромной.
Значительно реже (5—10 %) можно наблюдать вариант предсердно-желудочковой реципрокной тахикардии, при котором волна возбуждения совершает круговое движение по той же петле, но в обратном направлении: антероградно по ДПП на желудочки и ретроградно через предсердно-желудочковый узел к предсердию — эта тахикардия называется антидромной.
На ЭКГ регистрируется пароксизм с расширенными ф.й8-комплексами, более 0,1с (по типу максимально выраженной преэкситации, «желудочкового вида») с частотой 150—200 в 1 мин.
Риск фибриллялии и трепетания предсердий
Особую опасность представляет возникновение фибриллялии и трепетания предсердий у пациентов с ДПП и проведением импульсов по аномальным путям антероградно с предсердий на желудочки.
Риск возникновения фибрилляции желудочков может повысить, в том числе, применение препаратов, ускоряющих проведение по ДПП. Прежде всего, это касается вераламила и дигоксина, что исключает их использование при антидромном варианте пароксизмальных тахикардий. В то же время препаратами выбора при лечении пациентов с пароксизмальными тахикардия ми и расширенным комплексом QRS при синдроме WPW являются препараты I класса (прокаинамид, дизопирамид, пропафенон) и III класса (амиодарон).
Нередко приходится дифференцировать тахикардию с широким комплексом QRS при синдроме WPW и пароксизм желудочковой тахикардии, что бывает крайне сложно сделать по наружной ЭКГ и требует проведения чреспищеводной ЭКГ-диагностики.
Очень большая частота желудочкового ритма (более 200 в 1 мин), возникновение пароксизмов тахикардии в детском и юношеском возрасте (часто у пациентов без структурных изменений миокарда), наличие приступов тахикардии у близких родственников могут указывать врачу на возможность существования ДПП.