Арахноидальное кровоизлияние в мозг последствия
Субарахноидальное кровоизлияние в мозг: симптоматика, выбор тактики терапии и последствия
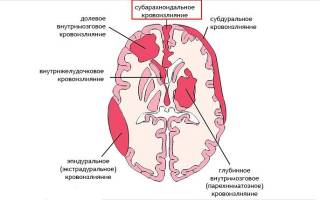
Субарахноидальное кровоизлияние (САК) является формой геморрагического инсульта.
При нем кровь попадает в подпаутинное пространство головного мозга.
Это состояние возникает спонтанно или в результате травматического поражения.
Особенности заболевания
Кровоизлияния в субарахноидальное пространство (щель между мозговыми оболочками) в большинстве случаев происходят спонтанно. Человек при этом чувствует внезапную головную боль и тошноту. У одних людей начинается рвота, другие теряют сознание.
Субарахноидальное кровоизлияние возникает из-за полного разрыва сосудов или частичного надрыва мозговой артерии. Причиной этого становятся различные патологические процессы, чаще всего — аневризмы (выпячивания стенок сосудов) и травматические поражения.
Кровь скапливается в районе базальных цистерн, поэтому заболевание можно назвать базальным субарахноидальным кровоизлиянием. Разрывы аневризмы приводят к тому, что кровь начинает поступать в спинномозговую жидкость. При этом наблюдается выраженный спазм артерий мозга, развивается его отек, и начинают гибнуть нейроны.
Распространенность болезни и этапы ее развития
Среди всех форм нарушений кровообращений в мозгу САК встречается в 1-7% случаев. Спонтанное субарахноидальное кровоизлияние возникает у 8-12 человек из 100 тыс. ежегодно. Травматическая его форма более распространена. В зависимости от ситуаций частота субарахноидальных кровоизлияний при черепно-мозговых травмах варьируется от 8 до 59%.
Практически 85% случаев происходят из-за разрыва артерий мозга, которые расположены в виллизиевом круге. Около половины субарахноидальных кровоизлияний заканчиваются летальным исходом. Из них 15% пациентов не успевают доехать до стационара больницы.
Выделяют 3 стадии развития травматического субарахноидального кровоизлияния.
- Кровь, которая попала в субарахноидальное пространство, начинает распространяться по ликвороносным каналам. При этом объем ликвора возрастает и развивается внутричерепная гипертензия.
- В ликворе кровь начинает сворачиваться, образуются сгустки. Они блокируют ликворные пути. В результате этого состояния ликвороциркуляция нарушается, начинает нарастать внутричерепная гипертензия.
- Растворение крови, которая свернулась, сопровождается появлением менингиального синдрома и признаков начала асептического воспаления.
Классификация тяжести состояний
Врачи пользуются тремя методами, которые позволяют оценить серьезность поражения. При классификации по Хессу и Ханту выделяют 5 уровней:
- Бессимптомное течение или незначительные проявления в виде легкой головной боли и ригидности затылочных мышц. Выживаемость при этом состоянии – 70%.
- Средняя или сильная боль, выраженная ригидность мышц затылка, парез нервов черепа. Шансы выжить не превышают 60%.
- Неврологический дефицит в минимальных проявлениях, оглушение. Выживают лишь 50% пациентов.
- Сопорозное состояние, проявления среднего либо тяжелого гемипареза, вегетативные нарушения, признаки децеребрационной ригидности. Вероятность выжить не превышает 20%.
- Агония, глубокая кома, децеребрационная ригидность. В этом состоянии 90% пациентов умирают.
Шкала Фишера, модифицированная Клаассеном и его соавторами, основывается на результатах компьютерной томографии. По ней выделяют 4 степени поражения:
- Первый уровень присваивается тогда, когда кровоизлияние не визуализируется.
- О втором уровне речь идет в тех случаях, когда толщина поражения менее 1 мм.
- На третьем уровне толщина превышает 1 мм.
- Четвертый уровень САК диагностируется в тех случаях, когда визуализируются внутрижелудочковые кровоизлияния или их распространение на мозговую паренхиму, вне зависимости от толщины.
Всемирная федерация нейрохирургов использует шкалу комы Глазго и оценивает очаговый неврологический дефицит:
- На 1 уровне неврологический дефицит отсутствует, по ШКГ 15 баллов.
- Для присвоения 2 уровня по ШКГ должно быть от 13 до 14 балов и отсутствие неврологического дефицита.
- При признаках поражения центральной или периферической нервной системы и 13-14 балов по ШКГ устанавливается 3 уровень.
- По ШКГ установлено 7-12 балов, наличие очагового неврологического дефицита не важно.
- По ШКГ присвоено меньше 7 балов.
Причины и факторы риска
САК возникает из-за нарушений целостности стенок артерий, которых проходят внутри черепа. Они находятся сверху на полушариях мозга или в его основании. Выделяют такие причины повреждения артерий:
- травматические поражения: черепно-мозговые травмы, при которых диагностируют ушиб головного мозга и повреждение артерий;
- спонтанные нарушения целостности стенок;
- разрывы аневризмов;
- разрывы артериовенозных мальформаций.
К факторам риска специалисты относят:
- употребление алкогольных и наркотических средств;
- высокое артериальное давление;
- атеросклероз сосудов;
- инфекции, при которых повреждаются мозговые артерии (сифилис).
Клиника: симптомы и признаки
Вызывать скорую помощь при субарахноидальном кровоизлиянии нужно, если на фоне нормального самочувствия у человека отмечается:
- боль в голове, которая усиливается при любой активности;
- тошнота и рвота;
- появление психоэмоциональных нарушений: страха, сонливости, повышенной возбудимости;
- судороги;
- расстройство сознания: появляется оглушение, обморок или кома;
- температура повысилась до фебрильных и субфебрильных значений;
- светобоязнь.
Отдельно выделяют признаки, которые возникают при нарушении функционирования коры и нервов мозга. Об этом свидетельствует:
- потеря чувствительности кожных покровов;
- проблемы с речью;
- появление косоглазия.
Через несколько часов после излияния крови появляются симптомы менингита:
- признак Кернига (у человека не получается разогнуть ногу, которую согнули одновременно в коленном и тазобедренном суставах);
- ригидность мышц затылка (пациент не дотягивается подбородком до шеи).
О проблемах с лобной долей будет свидетельствовать:
- нарушение речи;
- судороги на пальцах рук;
- шаткая походка;
- речевые нарушения;
- изменения поведения.
При поражении височной доли теряется слух, появляются нарушения памяти, слуховые галлюцинации и шум в ушах.
Нарушение способности к чтению, утрата тактильных ощущений, способностей ориентироваться свидетельствует о проблемах в теменной доле.
Повреждение затылочной доли проявляется нарушением зрения и появлением зрительных галлюцинаций.
Проведение диагностики и оказание первой помощи
Врач оценивает состояние пациента и назначает проведение компьютерной томографии. С помощью КТ:
- выявляется участок, где произошло излияние крови;
- получаются данные о ликворной системе;
- проверяется, есть ли отек мозга.
Высокоточная КТ-ангиография позволяет выяснить, где источник кровотечения. Отрицательные результаты КТ связывают с незначительными объемами кровоизлияния. Также они бывают при проведении диагностики в поздние сроки.
При получении отрицательных результатов назначают люмбальную пункцию и исследование цереброспинальной жидкости. О САК свидетельствует увеличивающаяся концентрация эритроцитов.
Если заболевание возникло из-за аневризмы, то проводится ангиография сосудов. В них вводят рентгеноконтрастное вещество и делают рентген-снимки. На поврежденных участках проводят эндоваскулярную операцию.
Первая помощь направляется на то, чтобы стабилизировать состояние больного. Его нужно доставить в больницу при появлении первых симптомов.
Проводится лечение, направленное на остановку кровотечения и устранение его источника. Важно предупредить развитие осложнений и появление рецидивов.
Тактика лечения
Пациентам с САК сразу назначают препараты, которые нормализуют внутричерепное и артериальное давление. Если больной без сознания, то ему интубируют трахею и подключают аппарат искусственной вентиляции легких.
Людям с массивными кровоизлияниями делают экстренные операции для извлечения геморрагического содержимого. Остальным проводят терапию, которая должна снизить риск повторных кровотечений.
Перед врачом стоят такие задачи:
- добиться стабилизации состояния;
- предотвратить рецидивы;
- нормализовать гомеостаз;
- минимизировать проявления заболевания, которое привело к поражению;
- провести лечение и профилактику спазмов сосудов и ишемии мозга.
Проверка водного баланса и оценка работы почек осуществляются с помощью мочевого катетера. Кормят людей с САК с использованием назогастрального зонда или парентерально. Предотвратить тромбоз вен помогает компрессионное белье.
Если причиной заболевания стала аневризма, то во время ангиографии могут клипировать проблемный сосуд или закупорить его.
Также проводят симптоматическое лечение:
- больным, у которых начинаются судороги, назначают антиконвульсивные препараты;
- людям с отеком мозга вводят диуретики;
- при повторяющейся рвоте дают противорвотные средства.
Реабилитационные процедуры
С помощью своевременного и адекватного лечения многие добиваются нормализации состояния после мозгового кровоизлияния. Восстановление длится не менее 6 месяцев.
Полноценная реабилитация невозможна без ежедневного приема лекарств, контроля состояния в динамике и постоянных посещений невролога.
Ожидаемый прогноз и возможные осложнения
Последствия субарахноидального кровоизлияния в мозг зависят от причин, которые его вызвали, и того, как быстро была проведена госпитализация пациента, насколько адекватным было лечение. Влияет на прогноз возраст пациентов и обильность кровотечения.
Наиболее серьезным осложнением субарахноидального кровоизлияния головного мозга является вазоспазм. Указанный спазм сосудов приводит к ишемическому повреждению мозга. В тяжелых случаях возможен летальный исход. Отсроченная ишемия проявляется у 1/3 пациентов, у половины из них возникает необратимый неврологический дефицит.
Предотвратить развитие вазоспазма позволяет введение блокаторов кальциевых каналов. Но при травматических поражениях такие препараты не используются.
Возникают и другие последствия:
- Рецидив. Бывает как в раннем периоде, так и спустя определенный промежуток времени.
- Гидроцефалия – цереброспинальная жидкость накапливается в желудочках мозга. Возникает в ранних и отдаленных периодах.
- Отеки легкого, язвенные кровотечения, инфаркт миокарда. Данные осложнения возникают редко.
Среди отдаленных последствий называют:
- нарушение внимания;
- проблемы с памятью;
- утомляемость;
- психоэмоциональные расстройства.
Профилактические меры для предотвращения рецидивов
Для минимизации негативных последствий необходимо помнить о том, как осуществляется профилактика субарахноидальных кровоизлияний:
- Полноценное питание, при котором в организм в больших количествах поступают фрукты и овощи, уменьшается количество жирной и жареной пищи.
- Отказ от наркотиков, алкоголя, сигарет.
- Постепенный ввод умеренной нагрузки (плаванье, спортивная ходьба, бег трусцой).
- Регулярные прогулки.
- Контроль давления (узнайте, как выбрать тонометр для домашнего пользования) и концентрации глюкозы в крови.
Эти профилактические мероприятия снижают риск субарахноидальных кровоизлияний.
Вовремя установленный диагноз и проведенные лечебные мероприятия позволяют пациентам восстановиться. Но негативные последствия субарахноидального кровоизлияния, представляющие опасность для жизни, возникают у 80% больных. Предотвратить это поможет использование профилактических мер.
В этом видео представлена лекция о лечении субарахноидального кровоизлияния:
САК — субарахноидальное кровоизлияние головного мозга
Болезнь субарахноидальное кровоизлияние является клиническим синдромом, при котором состояние головного мозга изменяется в случае аневризмы сосудистых стенок мозга. В наше время нет нужных современных методов диагностики, лечения этого кровоизлияния, поэтому при несвоевременном лечении могут быть серьезные последствия. В статье описаны причины, симптомы, постановка диагноза, способы предотвращения кровоизлияния.
Что такое субарахноидальное кровоизлияние
Заболевание субарахноидальное кровоизлияние (САК) еще называют геморрагическими инсультом. Это острое нарушение мозгового кровообращения. В результате разрыва аневризмы (расширение местного кровеносного сосуда, вследствие чего изменяются или повреждаются их стенки), кровь может излиться в субарахноидальное пространство (подпаутинное пространство, мягкая мозговая оболочка). Это кровоизлияние считается самым тяжелым среди других ОНМК.
Причины субарахноидального кровоизлияния
Причины кровоизлияния разные. Основная из них – нарушение целостности стенки внутричерепной артерии. САК имеет другие причины: внезапный подъем артериального давления, поражение головного мозга при хронической наркомании, алкоголизме, прием или передозировка антикоагулянтов, другие заболевания. Причины кровоизлияния делят на травматические и спонтанные.
Травматическое
Общие травматические причины САК развиваются в результате прямого повреждения поверхности головного мозга. К ним относят перелом костей черепа, ушиб или сдавливание головного мозга. У новорожденного ребенка может развиться субарахноидальное кровоизлияние вследствие таких причин, как: узкий таз, повреждение головы во время деятельности при родах, внутриутробные инфекции, гипоксия плода.
Спонтанное
Частой причиной нетравматического САК является разрыв аневризмы. Развивается вследствие такого фактора, как резкий скачок артериального давления. Происходит это, если поднимать тяжести, натуживаться при дефекации, сильно кашлять или очень сильно переживать за что-то или кого-то. Вследствие этого происходит патологические изменения в сосудах:
- опухоли сосудов;
- мешотчатые или расслаивающиеся аневризмы;
- васкулиты;
- врожденные патологии сосудов (артерия и вена переплетенные или соединенные);
- болезни крови,
- тромбозы вен мозга;
- токсические или грибковые воспаления стенок артерий;
- кровоизлияние в гипофиз;
- метастазы в головном мозге;
- разрыв артерии, которая расположена возле ствола мозга.
Факторы риска
К основным факторам риска развития САК относят многие заболевания, вредные привычки, беременность. Вот список некоторых из них:
- артериальная гипертония;
- гиперхолестеринемия;
- гипертоническая болезнь;
- атеросклероз;
- употребление наркотиков (кокаин);
- прием оральных контрацептивов;
- курение;
- хронический алкоголизм;
- ожирение или избыточный вес;
- роды.
Классификация субарахноидального кровоизлияния
Заболевание субарахноидальное кровоизлияние имеет свою классификацию. Определяют ее с помощью основных данных, полученных с КТ или МРТ. В расчеты берут массивность кровоизлияния, сочетание с паренхиматозным, вентикулярным кровоизлияниями в черепной полости. По результатам проведенной диагностики определяют, какое это субарахноидальное кровотечение: изолированное, паренхиматозное, вентикулярное или паренхиматозно-вентикулярное кровоизлияние.
Шкала Ханта Хесса
Существует три специальные градационные шкалы для оценки САК в неврологии. Они показывают состояние пациента, количество крови в желудочках головного мозга (вентрикулярное кровоизлияние), исходы кровоизлияния. Каждый уровень отражает тяжесть состояния, выживаемость или очагово-неврологический дефицит. Одну из таких шкал предложили в 1968 Хант и Хесс. С помощью этой шкалы, вы сможете сами определить состояние больного, однако при любых симптомах рекомендуем обратиться к лечащему врачу для подробного диагноза. Всего уровней в шкале 5:
- Уровень 1: есть небольшая головная боль, небольшая твердость затылочных мышц. На этом уровне выживают до 70% пациентов;
- Уровень 2: наблюдается средняя или сильная головная боль, средняя твердость затылочных мышц и неврологический дефицит. Выживаемость составляет 60% больных;
- Уровень 3: присутствует оглушение и минимальный неврологический дефицит. На данном уровне выживают до 50% пациентов;
- Уровень 4: наблюдается сильное угнетение сознания, неполный паралич, повышается тонус всех мышц и вегетативные нарушения. Выживаемость составляет до 20% больных;
- Уровень 5: агония, повышение тонуса всех мышц, глубокая кома. Выживают только 10% пациентов.
Симптомы сак головного мозга
Общих симптомов САК много, однако, самый частый из них – приступ сильной и внезапной боли головы. Ее еще называют громоподобной, она приходит быстро и исчезает мгновенно. Многие характеризуют ее как сильнейшую цефалгию за всю их жизнь. Затем головная боль возвращается, и появляются другим признаки кровотечения:
- Боязнь света. Пациент не может спокойно смотреть на любой источник света, ощущается болезненный дискомфорт глазных яблок.
- Отсутствие (потеря) сознания.
- Тошнота, рвота. При этом облегчения никакого нет.
- Судороги.
- Психомоторное возбуждение. Проявляется сильная активность, во время которой пациент может нанести физический вред другим и себе.
- Косоглазие.
- Отек легких.
- Нарушение речи. Пациент не может нормально говорить, иногда не понимает знакомый язык.
- Нарушение чувствительности кожи тела.
Атипичные формы
При САК наблюдаются и атипичные формы. Их всего три – мигренозная, ложногипертоническая и ложновоспалительная. При первой форме наблюдается головная боль без потери сознания. При ложногипертонической форме наблюдают гипертонию, головную боль, высокое артериальное давление (гипертензия), ухудшение состояния и повторное кровоизлияние.
При ложновоспалительной форме наблюдается менингит, головная боль, менингеальные признаки и лихорадка (повышение температуры выше 38 градусов). Может наблюдаться дезориентация, психомоторное возбуждение и нарушение сознания пациента. Это происходит только при разрыве аневризмы передней мозговой артерии, которая снабжает кровью лобные доли мозга.
Субарахноидальный инсульт
Половина пациентов, у которых присутствует аневризма, субарахноидальный инсульт протекает практически без симптомов. У другой половины проявляется головная боль в области лба и глаз, и может длиться пару часов или несколько дней. Субарахноидальный инсульт другие симптомы:
- эпилептические припадки;
- анизокория;
- косоглазие;
- снижение зрения;
- потеря сознания (связана с полным спазмом церебральных сосудов);
- тошнота;
- рвота;
- замедление дыхания;
- брадикардия;
- повышение температуры;
- расстройство памяти, зрения речи и нарушение психики.
Как диагностировать
Субарахноидальное кровотечение диагностировать можно только с помощью комплекса неврологических исследований, которые проводятся в платных клиниках. Сначала врач опрашивает пациента: ставятся вопросы о том, как давно появились симптомы, были ли травмы или скачки давления и есть ли у больного вредные привычки. Затем проводят осмотр больного, для того, чтобы обнаружить признаки неврологических нарушений, а еще для оценки уровня сознания больного.
Далее берут анализ крови для определения свертываемости крови. Затем проводится люмбальная пункция. Для этого берут специальную иглу и делают прокол в области поясницы в несколько миллиметров, добывая несколько миллилитров ликвора. Если в спинномозговой жидкости есть небольшое количество крови (сгустки), значит, в субарахноидальном пространстве произошло кровоизлияние. Чтобы изучить строение мозга и обнаружить место кровоизлияния проводят компьютерную и магнитно-резонансную томографии.
С помощью эхоэнцефалографии можно определить внутричерепное субарахноидальное кровоизлияние, которое может сместить мозг. С помощью транскраниальной допплерографии можно оценить кровоток в артериях головного мозга. Это поможет установить, в каком месте происходит сужение сосудов. С помощью магниторезонансной ангиографии можно оценить целостность мозговых артерий, их проводимость.
Причины и признаки субарахноидального кровоизлияния головного мозга
Одним из видов геморрагического инсульта, который характеризуется попаданием крови в пространство между паутинной и мягкой оболочкой, является субарахноидальное кровоизлияние (САК). Причины такого функционального нарушения бывают разными, а последствия – самыми тяжелыми.
Кроме черепа, который образует костный каркас головы, мозг человека имеет еще три менее плотных оболочки:
- твердая мозговая оболочка, прилегающая к надкостнице черепа;
- паутинная оболочка, занимающая срединное положение;
- мягкая мозговая оболочка, непосредственно облегающая поверхность мозга.
Этиология заболевания
Сразу стоит оговориться, что в каждом пятом случае причины субарахноидального кровоизлияния головного мозга остаются под вопросом. Остальные кровоизлияния провоцируются травмами или патологическими изменениями сосудов мозга.
Генезис заболевания в малой степени зависит от возраста и пола человека. Хотя черепно-мозговые травмы остаются прерогативой молодежи. Они могут быть получены в процессе занятий экстремальными видами спорта, а также вследствие активного, но беспорядочного образа жизни.
Травматическое происхождение
Одна из значимых классификаций черепно-мозговых травм делит полученные повреждения по степени проникающей способности:
- Закрытые травмы, при которых отсутствуют видимые нарушения кожных покровов и сухожильной пластинки надкостницы черепа.
- Открытые раны с рассечением сухожильной пластинки и возможным деформирующим нарушением костного каркаса.
- Повреждения проникающего характера, нарушающие целостность черепной коробки, затрагивающие само вещество мозга.
Однако визуализация травмированного участка головы не дает полной картины развивающихся или потенциальных последствий. Субарахноидальное кровоизлияние может произойти в любом из перечисленных случаев. Тогда более тяжелая по внешнему виду проникающая травма может облегчить возможные последствия свободным оттоком крови через рану.
Нетравматическое происхождение
Кровоизлияния в подпаутинное пространство без внешних механических вмешательств относятся к типу спонтанных, независимо от разнообразия физиологических причин. Таковыми могут являться:
- аневризмы сосудов;
- артериовенозная мальформация;
- воспалительные заболевания стенок сосудистого русла;
- опухолевые образования.
Преобладающая часть случаев, связанных с нарушением структуры сосудов и попаданием крови в цереброспинальную жидкость, циркулирующую в пространстве между паутинной и мягкой оболочкой мозга, приходится на аневризмы. Гораздо реже заболевание находится в причинной зависимости от протекающих в сосудах воспалительных процессов и патологических нарушений соединений артерий, вен и капилляров. Крайне редко провоцирующим фактором становятся опухоли.
Для всех случаев характерно бессимптомное протекание заболевания. Патология чаще всего обнаруживается случайно в ходе обследования по другому поводу. Общее представление о каждом из перечисленных случаев можно оценить по степени опасности главного источника подобных нарушений в сосудистой системе головного мозга – аневризмы.
Любое заключение о происхождении аневризмы кровеносных сосудов носит предположительный характер. Есть вероятность, что в некоторых случаях появление аномальных объемов на артериальной ветви обусловлено:
- наследственной предрасположенностью, связанной с дефицитом коллагена;
- сложной конфигурацией изгибов артериальных разветвлений;
- врожденным пороком с сужением аорты;
- нарушением структуры соединительной ткани сосудов.
Внешне аневризма выглядит как одно- или двусторонняя мешкообразная деформация стенок сосуда. Купольная, наиболее растянутая часть новообразования теряет нормальную структуру и в критических случаях представляет собой лишенную эластичной мембраны и мышечной оболочки интиму сосуда. Такая ситуация грозит повреждением хрупкой преграды и кровоизлиянием в мозг.
Превентивные меры, предупреждающие разрыв аневризмы, осуществляют исключительно с помощью хирургического вмешательства.
- Клипирование пораженного участка с одной или двух сторон. Проникновение происходит через отверстие в черепе (трепанация).
- Эндоваскулярная окклюзия. Тромбирование аневризмы с помощью микроспирали, заполняющей объем деформированной части сосуда. Для доставки блокирующего материала к пораженному участку сосуда используется струнный проводник. Ввод осуществляется через бедренную артерию.
Частота профилактических обследований на предмет обнаружения аневризмы сосудов: в детстве – один раз; по достижению 30-летнего возраста рекомендуется проходить магнитно-резонансную ангиографию хотя бы раз в два – три года.
Факторы, увеличивающие риск разрыва аневризмы и последующее субарахноидальное кровоизлияние:
- артериальная гипертензия;
- пожилой возраст;
- вынашивание ребенка и родовые схватки;
- оральное использование противозачаточных препаратов;
- алкоголь и курение;
- физические нагрузки.
Такое кровоизлияние происходит всегда неожиданно и сопряжено с большой опасностью для жизни больного.
Симптоматика
Симптомы субарахноидального кровоизлияния зависят от степени интенсивности кровотечения из поврежденного сосуда и от локализации поврежденного участка. В любом случае первым сигналом мозгового кровотечения проявляется сильнейшая головная боль.
Если больной остается в сознании, он может ощущать:
- болезненный дискомфорт в глазах при попадании яркого света;
- рвотные позывы;
- судороги конечностей и конвульсивные сокращения мышц всего тела;
Могут появиться внешние признаки нарушений нормальной деятельности коры головного мозга:
- изменение фокусировки глаз (косоглазие);
- онемение различных участков тела;
- слабое восприятие речевых или других звуковых сигналов;
- затрудненность речи;
- потеря сознания с присутствием напряженности и скованности всех мышц.
Уже при появлениях первичной симптоматики необходима срочная медицинская помощь.
Первая помощь и лечение
Субарахноидальное кровоизлияние вызывает симптоматические расстройства функций организма и болевые ощущения, характерные для всех мозговых инсультов. Как при ишемическом инсульте, после первых острых проявлений болевые симптомы могут перейти в умеренную стадию, а рвотные позывы ограничиться легкой тошнотой. В этом коварство болезни, которая дает видимую передышку организму, нанося непоправимый урон мозговой ткани.
С первых минут проявления болезненных признаков начинается борьба за жизнь и здоровье пострадавшего, которая требует неотложного медицинского вмешательства.
Помощь окружающих
Любой человек, оказавшийся рядом, может помочь больному сохранить максимальную стабильность состояния до приезда скорой помощи. Для этого нужно:
- Уложить пострадавшего в позицию набок. Такое положение обеспечит свободный отход рвотных масс. Если состояние больного граничит с потерей сознания, необходимо упрочить положение тела. Ближняя к полу нога сгибается в колене, а свободная рука опирается локтем в поверхность ложа.
- Под голову следует сделать подложку. Это ограничит прилив крови к пораженному участку, а в случае конвульсий защитит голову от усугубляющих положение механических травм.
- Обеспечить пострадавшего хорошим кислородным доступом, что поможет предупредить отек мозга.
- До приезда бригады врачей наблюдать за состоянием больного. Следить, чтобы при рвоте содержимое желудка не перекрыло воздушных проходов. В случае возникновения хаотичной активности конечностей предотвратить случайные повреждения, удерживая их. При необходимости оказать сердечно-легочную реанимацию.
Не следует давать больному обезболивающие препараты. Многие анальгетики усиливают текучесть крови, что усугубит степень тяжести кровоизлияния. Лекарственное вмешательство в таких случаях – незыблемый приоритет специалистов.
Первая медицинская помощь
Бригада скорой, прибывшая на вызов, оказывает неотложную помощь, исходя из ситуации, которая определяется состоянием больного и отсутствием достоверного диагноза. Это могут быть действия, связанные с:
- обеспечением полноценной работы дыхательных функций;
- катетеризацией носового прохода для кислородной ингаляции;
- устранением мышечного перенапряжения и психомоторного возбуждения, вводом транквилизирующего противосудорожного препарата;
- применением лекарственных средств, нормализующих артериальное давление;
- проведением реанимационных мероприятий.
Прилагаются все усилия для скорейшей транспортировки больного в клинику.
Диагностика и медицинская помощь после госпитализации
Больной помещается в неврологический стационар или переводится в него из любого другого отделения после подтверждения диагноза САК. Наиболее точные диагностические данные дают обследования мозга с помощью:
- компьютерной томографии;
- магнитно-резонансной ангиографии;
- люмбальной пункции.
Цереброспинальная жидкость свободно циркулирует в субарахноидальном пространстве головного и спинного мозга. Пункция спинномозговой жидкости из субарахноидального пространства спинного мозга достоверно укажет присутствие или отсутствие частиц крови. Этот метод позволяет устранить риск ошибочного диагноза.
Во избежание последствий и для предупреждения повторного субарахноидального кровоизлияния требуется хирургическое вмешательство, решение о времени и способах проведения которого принимает нейрохирург.
Операции, проведенные в течение первых трех суток после инсульта, относятся к ранним. Все остальные – к отсроченным. Необходимость хирургического вмешательства с целью клипирования поврежденных сосудов диктуется статистикой высокой вероятности повторных кровоизлияний, особенно в первые шесть месяцев.
Однако операции, проводимые в острый период течения болезни, который продолжается три недели, чреваты осложнениями. Большое количество кровяных сгустков затрудняет визуализацию поврежденного участка, а попытки очистки могут повлечь повреждение артерии.
Лечебные меры до операции имеют целью:
- стабилизацию состояния больного;
- профилактику рецидива;
- предупреждение сосудистого спазма и ишемии мозга.
После операции содержание больного в стационаре продолжается до наступления твердой положительной динамики, исключающей вероятность проявления новых негативных реакций организма с риском для жизни.
Последствия САК
Только пятая часть больных, перенесших субарахноидальное кровоизлияние, возвращаются к полноценной жизни. Хотя даже у них наблюдаются нейрокогнитивные расстройства, связанные с нарушением памяти и затрудненностью восприятия новой информации, необоснованным беспокойством и депрессией.
Очень высока вероятность летального исхода в острой стадии заболевания – от 40 до 50 % эпизодов. Нужно отметить, что в последние годы случаи благоприятного завершения реанимационных мероприятий имеют положительную тенденцию.
Наиболее серьезное осложнение САК – спазм артерий головного мозга, который наступает после видимого улучшения состояния больного. Профилактике вазоспазма уделяется много внимания, так как он становится причиной отсроченной ишемии, заканчивающейся неблагоприятным исходом – смертью или инвалидностью пациента.
Другие виды осложнений:
- Гидроцефалия возникает на ранних и поздних этапах заболевания, обуславливается повышением объема спинномозговой жидкости в субарахноидальном пространстве головного мозга, вызывает повышение черепно-мозгового давления.
- Артериальная гипертензия может принимать стойкий характер на протяжении многих лет, а то и всей жизни больного.
- Необратимые повреждения коры головного мозга проявляются нарушением функций опорно-двигательного аппарата, расстройством мимики и речи.
- Судорожный синдром носит генерализованный характер, содержит все признаки эпилептического припадка:
- мышечные конвульсии всего тела;
- потеря сознания;
- пенные выделения изо рта;
- непроизвольное мочеиспускание.
У всех перенесших инсульт людей сохраняется высокая вероятность повторного кровоизлияния, что, несомненно, накладывает отпечаток на образ жизни.
По окончании основного реабилитационного периода пациенты должны:
- регулярно проходить профилактическое обследование;
- следовать всем рекомендациям лечащего врача;
- отказаться от всех вредных привычек;
- согласовать со специалистом необходимое продуктовое меню;
- исключить любые физические нагрузки, особенно связанные с чрезмерным напряжением;
- вести здоровый образ жизни.
Следование этим правилам поможет избежать дополнительных осложнений, ускорит восстановительный период, значительно уменьшит риск летального прогноза.
Жизнь после МСК – не приговор, а новая глава повести.
Субарахноидальное кровоизлияние: причины, симптоматика, лечение
Дата публикации статьи: 23.07.2018
Дата обновления статьи: 26.06.2019
Автор: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Люди, пережившие субарахноидальное кровоизлияние (САК), описывают его как самую страшную боль за всю жизнь.
Оно оставляет после себя проблемы с речью и мышцами, увеличивает возможность инфарктов, а выживаемость больных целиком зависит от своевременности оказания медицинской помощи.
Как понять, что произошло попадание крови в головной мозг, чем оно грозит и как снизить вероятность его возникновения?
Что может его вызвать?
Субарахноидальное кровоизлияние представляет собой разновидность геморрагического инсульта, при котором происходит выброс крови в субарахнодальное пространство мозга (область, между его полостями, которая заполнена спинномозговой жидкостью).
Выброс может возникать в результате развития патологий сосудов, травм головы, нарушения свертывания крови. В этом случае у пациента возникает сильная головная боль. Частое отсутствие других симптомов может затруднять постановку диагноза.
Данное состояние также возникает в результате повреждения паренхимы головного мозга. В этом случае будут наблюдаться специфические неврологические признаки: нарушение работы лицевых мышц (гемипарез).
Полный перечень возможных причин возникновения субарахноидального кровоизлияния (САК) приведен в таблице ниже:
Ушиб головного мозга.
- внутричерепная артериальная аневризма (составляет 75-80% случаев);
- повышенное давление, чрезмерный прием алкоголя или употребление наркотиков;
- разрыв артериовенозных мальформаций;
- курение матери во время беременности, тяжелые роды и неподготовленность родовых путей.
Более редкие причины:
- инфекционные заболевания центральной нервной системы (менингит, энцефалит);
- васкулит;
- фибромышечная дисплазия;
Патогенез кровоизлияния можно описать как сбор жидкости в субарахноидальной полости — пространство между мягкой мозговой и арахноидальной оболочкой. В этой полости находится цереброспинальная жидкость, поднимающаяся от спинного мозга, огибающая оба полушария головного и спускающаяся обратно.
Когда начинается кровотечение, кровь стекает к базальным цистернам (располагаются в основании мозга). И начинает поступать в ликвор, что приводит к спазмам артерий, отмиранию нейронов и отеку головного мозга. Количество ликвора за счет крови увеличивается, что приводит к увеличению давления в полости мозга и может способствовать его смещению.
Классификация
В неврологии используется три классификации тяжести протекания заболевания.
Шкала Hunt — Hess, по которой степень тяжести определяется по проявившимся симптомам:
- 1-я: слабая головная боль и повышенный тонус шейных мышц;
- 2-я: усиливается головная боль. На этой стадии начинают проявляться неврологические симптомы (боль в глазах, косоглазие, парез (частичное нарушение двигательной функции));
- 3-я: проявляется небольшой неврологический дефицит, характеризующийся сонливостью, уменьшением скорости реакции;
- 4-я: серьезный неврологический дефицит — оглушение, потеря реакции, частичный паралич одной стороны тела, отсутствие реакции на внешние раздражители;
- 5-я: глубокая кома, резкое повышение мышечного тонуса.
Шкала Фишера, классифицирует состояние пациента по объему кровоизлияния, проявляющегося на результатах компьютерной томографии или МРТ:
- кровоизлияние не выявляется;
- величина поражения 1 мм;
- поражение более 1 мм;
- внутрижелудочковое кровоизлияние или повреждение паренхимы мозга (величина не имеет значения).
Шкала комы Глазго (ШКГ), определяет тяжесть заболевания по неврологическому дефициту (состояние оценивается баллами, где 15 — ясное сознание и 3 — глубокая кома):
- 15 ШКГ — отсутствие неврологического дефицита;
- 13-14 ШКГ — умеренное или глубокое оглушение;
- 8-10 ШКГ — сопор (оцепенение, вялость);
- 6-7 ШКГ — умеренная кома;
- 4-5 ШКГ — термальная кома;
- 3 ШКГ — глубокая кома.
А также существует классификация, объединяющая некоторые факторы из приведенных выше способов оценки состояния пациента. Шкала Огилви и Картера учитывает возраст больного, степени тяжести больного по шкалам Hunt-Hess и Фишера и размеры аневризмы. Тяжесть оценивается по количеству присутствующих и отсутствующих признаков.
Признаки САК возникают внезапно. Клиника заболевания характеризуется резкой и острой головной болью, которую невозможно терпеть. У большого числа людей, головная боль — единственный признак заболевания. Но боли могут появляться и при других болезнях головного мозга.
Остальные признаки подразделяются следующим образом:
- тошнота/рвота;
- обмороки;
- сильное возбуждение, вплоть до причинения себе вреда;
- судороги и припадки.
- локальные боли, чаще всего, в глазах;
- косоглазие;
- потеря чувствительности кожи;
- проблемы с речью (от заикания до неспособности говорить или непонимания языка).
Чаще всего субарахноидальное кровоизлияние случается на фоне физических или эмоциональных всплесков.
Дифференциальная диагностика
Самым эффективным методом является проведение компьютерной томографии (КТ).
С ее помощью определяются:
- место кровоизлияния;
- данные о ликворной системе;
- наличие отека мозга.
Помимо этого, для того чтобы выявить кровоизлияние могут использоваться следующие методы как частично, так и в комплексе (в каждом конкретном клиническом случае, применяемые методы могут отличаться):
Как проводится лечение?
Неотложная помощь человеку с подобным кровотечением может оказываться только медиками при помощи внутривенных инъекций с целью уменьшения возбуждения и головной боли. Введение любых медикаментов самостоятельно может усугубить ситуацию (например, аспирин больным противопоказан).
При появлении подозрений на кровотечение больной должен быть обязательно доставлен в больницу. Терапевтические действия должна начать осуществлять бригада скорой помощи на догоспитальном этапе. Субарахноидальное кровоизлияние смертельно в 50% случаев, а треть пациентов умирает в карете скорой помощи.
Больного доставляют в неврологическое, нейрохирургическое отделение или реанимацию.
После установки или подтверждения диагноза пациенту назначают препараты, повышающие свертываемость крови и лекарства снижающие артериальное давление.
Медикаментозная терапия
Медикаментозное лечение включает в себя первичный этап (остановка кровотечения) и устранение головной боли.
В случае если протекание болезни сопровождается судорогами или припадками, медикаменты могут использоваться для ослабления этих проявлений заболевания.
Во время медикаментозного лечения назначают препараты:
- уменьшающие спазмы артерий;
- слабительные и мочегонные (способствуют уменьшению водянки головного мозга);
- обезболивающие;
- уменьшающие судороги;
- противорвотные;
- транквилизаторы.
Хирургическое вмешательство
Операции на головном мозге проводятся в случае, если внутримозговое кровоизлияние вызвано аневризмой, а также, при массивном кровоизлиянии в мозг, характеризующемся нарушением сознания, утратой речевой и двигательной функции (в этом случае происходит удаление гематомы).
Существует два вида хирургического вмешательства:
- Нейрохирургическое клипирование. Операция заключается в накладывании на аневризму металлической клипсы, которая будет предотвращать разрастание и разрывы. Операция проводится на открытом мозге под общей анестезией, в случае аневризмы средней мозговой артерии (окклюзия имеет большие риски, так как доступ к артерии затруднен).
- Эндоваскулярная окклюзия. Операция заключается во введении внутрь аневризмы спирали, которая так же, как и скоба, предотвращает разрастание и разрывы. Операция проводится на закрытом мозге (спираль вводят через катетер, который ведут от бедренной артерии через сонную и позвоночную артерии до аневризмы) и под общей анестезией. Данный вид хирургического вмешательства проводится чаще, особенно в случаях, когда состояние пациента нестабильно и операции на открытом мозге могут его ухудшить. Также, предпочтение отдается окклюзии при аневризме базилярной артерии и задней мозговой артерии, так как клипирование в этом случае невозможно.
В случае аневризмы передней мозговой и передней соединительной артерии могут проводиться обе операции.
Хирургическим вмешательством также можно назвать удаление гематомы через отверстия в черепе. Операция производится только в случае, если сгусток крови находится на поверхности.
Реабилитационный период
Время восстановления после субарахноидального кровотечения зависит от степени тяжести его протекания, но занимает не менее 6 месяцев.
Реабилитация проводится под наблюдением врачей в стационаре и напрямую зависит от медикаментозной терапии, а также от:
- гигиены больного;
- лечебной гимнастики и физкультуры;
- занятий с логопедом.
Пациенты, перенесшие кровоизлияние, могут столкнуться с несколькими проблемами, которые могут существенно удлинить период реабилитации:
- постоянная усталость (решается прогулками, с постепенным увеличением времени);
- бессонница (график сна и отдыха);
- постоянные головные боли (они лечатся только медикаментозно);
- проблемы с чувствительностью и двигательной функцией (помогает физиотерапия и лечебная физкультура);
- проблемы со зрением (требуется посещение офтальмолога);
- частичная или полная потеря памяти (ее восстановление проводится медикаментозно).
Все возникающие проблемы решаются с лечащим врачом, который направит больного к другим специалистам (например, офтальмологу). В качестве профилактики, как первого, так и последующего кровоизлияния, рекомендуется полноценно питаться, отказаться от курения/алкоголя/наркотиков, заниматься лечебной физкультурой и следить за уровнем давления.
Возможные осложнения и последствия
Возможность возникновения осложнений и их тяжесть зависит от причин внутримозгового кровоизлияния и своевременности медицинской помощи. Чем быстрее больного доставили в стационар, тем больше у него шансов на выживание и удачное излечение.
Самое тяжелое последствие — церебральный вазоспазм (спазм сосудов, приводящий к ишемии). Развивается это осложнение у трети больных и может привести к инфаркту мозга и летальному исходу.
А также субарахноидальное кровоизлияние может спровоцировать развитие:
- эпилепсии (встречается у 5%);
- неврологических дефектов (проблемы с речью/двигательной функцией)
гидроцефалии; - депрессии/тревожности и другие психических проблем.
Субарахноидальное кровоизлияние — крайне опасное заболевание, смертность при котором равна 50%.
Большая часть пациентов умирает в течение первого месяца в стационаре, чуть меньше в первый день и до оказания медицинской помощи.
Прогноз возникновения осложнений и последствий очень неблагоприятен — большая часть болевших имеют инвалидность и лишь 25% от всех перенесших данное состояние полностью выздоравливает.
Субарахноидальное кровоизлияние в мозг (САК): кто в зоне риска?
1. Этиология и механизм развития патологии 2. Проявление патологии 3. Признаки у новорожденных 4. Диагностика нарушения 5. Терапия 6. Осложнения САК
Головной мозг окружен тремя оболочками, которые создают для него барьер: твердой, паутинной (арахноидальной), мягкой. Паутинная оболочка находится между твердой и мягкой, от последней ее отделяет субарахноидальное пространство, заполненное спинномозговой жидкостью, которая выполняет защитную функцию, участвует в обменных процессах. Мозговые артерии и артериолы этой области находятся в просвете ликвороносных каналов.
Кровотечение, происходящее в этой полости является одной из форм инсульта, грозит тяжелой инвалидностью и в 50% случаев – летальным исходом.
Субарахноидальное кровоизлияние (САК) выступает в качестве последствия черепно-мозговой травмы или разрыва церебральной аневризмы (так называется место с расширенным просветом артерии). В последнем случае чаще всего происходит повреждение небольших аневризм, но наибольший риск представляет нарушение крупных.
Это кровоизлияние может произойти в любом возрасте, но в пожилом риск его появления увеличивается. МКБ-10 классифицирует нарушение в зависимости от локализации кровотечения, которое может происходить из средней мозговой, базилярной, позвоночной и других артерий, характеризоваться множественными поражениями. Основные коды I60.0 – I60.9.
Этиология и механизм развития патологии
Когда поражение возникает вследствие разрыва аневризмы, говорят о том, что кровоизлияние – спонтанное. Основные причины связаны с сердечно-сосудистыми патологиями, болезнями крови:
- аномалии церебральных сосудов;
- гипертоническая болезнь;
- воспаление стенок сосудов (васкулит);
- тромбоз мозговых вен;
- кровоизлияние в гипофиз;
- хронический алкоголизм, интоксикация этиловым спиртом;
- серповидноклеточная анемия;
- миксома сердца (доброкачественное новообразование);
- нарушения свертываемости крови (вследствие заболеваний или приема антикоагулянтов).
При ЧМТ (ушибы, переломы) истечение крови в мозг – а именно в его подпаутинную область – является наиболее частым осложнением. Травматическое субарахноидальное кровоизлияние может произойти как из-за непосредственного повреждения сосудов, так и в качестве последствия их спазма, который сопровождает травму.
У болеющих хроническим алкоголизмом, которые входят в зону риска, САК нередко происходит после того, как был травмирован головной мозг: падения человека, находящегося в состоянии сильного алкогольного опьянения, случаются часто.
У ребенка после появления на свет субарахноидальное кровоизлияние может произойти вследствие травмирующих и/ или преждевременных родов. Оно случается чаще других внутричерепных кровоизлияний у новорожденных детей.
Проявление патологии
Главный признак, характеризующий излитие крови в ткани мозга, – сильная резкая головная боль, которая также может «пульсировать» затылке. Другие симптомы, сопровождающие развитие кровотечения:
- тошнота и неоднократная рвота (иногда рвота может возникать без предшествующей тошноты);
- судорожный синдром;
- потеря сознания, кома;
- повышение артериального давления;
- ригидность затылочных мышц и ограниченные движения головой;
- опущение верхних век (птоз);
- снижение зрения;
- двоение в глазах, косоглазие;
- обильные потливость и слюноотделение;
- повышенная температура тела;
- аритмия, тахикардия;
- стереотипные движения, психомоторная возбудимость.
Перечисленные симптомы не встречаются у пациента одновременно: может проявиться большая их часть, только головная боль, иногда они вообще полностью отсутствуют.
Повышение артериального давления после кровоизлияния может расцениваться в качестве компенсаторного механизма, который позволяет избежать инфаркта мозга. В случаях отсутствия поражения органов может быть рекомендовано избегание применения гипотензивных средств в острой стадии кровотечения в подпаутинную область.
Последствия, которыми грозит субарахноидальное кровоизлияние, тяжелые и наступают быстро: в 15% случаев больному не успевают оказать реанимационное пособие, остальные 30–35% умирают из-за повторного излияния крови в первый месяц после первой САК. Обычно смерть наступает из-за ишемии и последующей остановки кровообращения.
Неблагоприятными факторами, которые ухудшают прогноз, являются:
Признаки у новорожденных
Субарахноидальное кровоизлияние у новорожденных вследствие родовой травмы предполагает следующие симптомы, которые проявляются сразу после рождения или в первые дни жизни:
- судороги;
- гипертонус;
- нарушения сознания, остановка дыхания (апноэ);
- усиленные врожденные рефлексы;
- повышенная двигательная активность, возбуждение;
- спонтанный, так называемый мозговой, крик (свидетельствующий о боли);
- трудности с принятием пищи (ребенку тяжело сосать);
- выбухание родничка;
- расхождение черепных швов и увеличенный объем головы;
- повышенная чувствительность к раздражителям (например, к прикосновениям).
Вследствие этого у ребенка могут развиться: гидроцефалия, менингит, детский церебральный паралич. Наличие и выраженность осложнений зависят от тяжести основного заболевания: в некоторых случаях последствия могут полностью отсутствовать или быть минимальными и поддаваться корректировке у невролога в первый год жизни.
Диагностика нарушения
Основным методом, который позволяет диагностировать кровоизлияние в мозг – в подпаутинное пространство – является компьютерная томография. Впоследствии высокочувствительным становится МРТ, но в первые дни предпочтение должно отдаваться КТ.
Несмотря на то что для новорожденных детей доступно обследование с помощью УЗИ – нейросонографии – позволяющее оценить головной мозг через родничок, для постановки диагноза САК также показано прохождение компьютерной томографии.
Дополнительным способом постановки диагноза (или основным, когда томография недоступна) является люмбальная пункция. Она также должна проводиться обязательно в тех случаях, когда КТ не дает увидеть признаки нарушения, но клинические симптомы указывают на него (такое, например, может происходить через несколько дней от начала головных болей). Ее проводят трижды, и по результатам оценивается присутствие в ликворе эритроцитов и билирубина.
Важно провести дифференциальную диагностику, которая позволит исключить другое кровоизлияние в мозг – геморрагический инсульт, а также менингит, мигрень и тромбоз синусов твердой оболочки.
Могут встречаться случаи, когда субарахноидальное кровоизлияние принимается за мигрень. Это происходит тогда, когда присутствует только основной признак – сильная головная боль, а сознание остается сохранным. Такие ошибки негативно влияют на прогноз заболевания и увеличивают риск повторных кровотечений в течение трех недель.
Кровоизлияние, во время которого кровь истекает непосредственно в мозг – геморрагический инсульт – встречается чаще САК, что ведет к постановке неправильного диагноза. По МКБ-10 его и САК относят к цереброваскулярным болезням, но они являются разными нарушениями.
Как следствие ошибочной диагностики назначается некорректное лечение, которое направлено не на устранение основной причины, что ведет к осложнениям.
В некоторых случаях проводится классическая ангиография – рентгенологическое исследование сосудов с введением контрастного вещества для лучшей визуализации. Ее могут проводить одновременно с эндоваскаулярным хирургическим вмешательством.
Лечение должно осуществляться по нескольким направлениям. Оно включает в себя:
- стабилизацию больного;
- устранение источника течения крови (хирургическим путем);
- санацию ликвора;
- коррекцию осложнений;
- предотвращение риска повторного кровоизлияния.
Пациенту показано реанимационное пособие с подключением к аппарату ИВЛ (искусственной вентиляции легких) или направление в палаты интенсивной терапии – в зависимости от тяжести поражения.
Для остановки кровотечения и снижения риска его повторного появления часто выполняют экстренное хирургическое лечение: с помощью клипирования или эндоваскулярной окклюзии. Метод выбирается исходя из локализации аневризмы и состояния больного. Клипирование предполагает наложение специальной клипсы на место аневризмы. При эндоваскулярной окклюзии с помощью катетера к месту поражения доставляется кольцо, создающее тромб и обеспечивающее прекращение истечения крови.
В первые 3 суток необходимо проведение санации церебральной жидкости во избежание развития воспаления, а также для облегчения состояния в острый период. Она осуществляется с помощью люмбальных пункций: производится выведение пораженного ликвора и замещение его специальными растворами.
Появление сильных упорных головных болей должно насторожить: затянутая диагностика и отсутствующее лечение негативно сказываются на течении основного заболевания, что грозит тяжелыми осложнениями и летальным исходом.
Осложнения САК
Относительно успешное прохождение острой фазы не всегда означает, что головной мозг не пострадал вследствие кровоизлияния. Могут наблюдаться разнообразные последствия.
- Спазм сосудов может привести к отсроченной ишемии, которая, в свою очередь, грозит смертельным исходом или инвалидностью. По статистике это осложнение возникает в трети случаев. Если субарахноидальное кровоизлияние диагностировано спонтанное – для предотвращения спазма показано специальное медикаментозное лечение (с применением нимодипина). В некоторых случаях это средство может доставляться непосредственно к месту аневризмы с помощью катетеризации.
- Гидроцефалия часто является сопровождающим явлением кровоизлияний в мозг (в любые структуры). Она может появиться в первые дни или в восстановительный период. В острой фазе САК уменьшению водянки способствуют люмбальные пункции, которые выполняются с диагностической и санационной целями. Впоследствии показано инвазивное лечение этой патологии (с помощью дренирования, шунтирования или эндоскопии).
У некоторых больных возможно развитие пневмонии, артериальной гипертензии, сердечной декомпенсации, судорожного синдрома, язвы желудка и двенадцатиперстной кишки.
Отсроченные последствия касаются когнитивных функций, эмоциональных реакций, гормонального фона. Наблюдаются:
Субарахноидальное кровоизлияние – тяжелая форма нарушения мозговых сосудов, которая в половине случаев заканчивается летальным исходом. К нему приводят различные сосудисто-сердечные патологии, болезни крови. В зону риска входят новорожденные, пережившие травмирующие роды и/ или родившиеся раньше срока, пожилые люди, а также те, кто злоупотребляет алкоголем. Это поражение необходимо разграничивать от других заболеваний – кровоизлияния в мозг (геморрагического инсульта) и мигрени, с которыми его часто путают в начальной фазе. Своевременная тщательная диагностика и правильно выбранное лечение повышают шансы на выживаемость