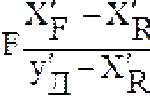Гипотония противопоказания к физкультуре
Календарь мероприятий
Пониженное артериальное давление может наблюдаться не только при патологических состояниях (длительное психоэмоциональное напряжение, действие неблагоприятных производственных факторов, наличие хронических очагов инфекции), но и у здоровых людей, например в подростковом возрасте, в условиях жаркого климата, у лиц, занимающихся физкультурой и спортом.
Клиническими проявлениями гипотонии могут быть давящие боли в височной или затылочной области, тяжесть в голове, головокружение, чувствительность к перемене погоды, слабость, вялость, апатия, снижение работоспособности, нарушения сна и др. Симптомы гипотонии могут развиваться постепенно, а могут возникнуть в форме резкого приступа.
Гипотония чаще встречается у женщин, в возрастной категории от 20 до 40 лет, и требует обязательного обследования и наблюдения у терапевта или кардиолога.
Помимо медикаментозной терапии, пациенту рекомендуется заниматься физическими упражнениями, такими, как утренняя гигиеническая гимнастика, оздоровительная ходьба, плавание, процедуры закаливания, придерживаться здорового образа жизни.
Действие комплекса лечебной физкультуры при гипотонии направлено:
· на улучшение работы сердечно-сосудистой, дыхательной систем,
· на тренировку сосудов и повышение их тонуса,
· на повышение мышечного тонуса,
· на улучшение течения метаболических процессов;
· на повышение работоспособности, улучшения качества жизни
Пациенту при выполнении комплекса лечебной физкультуры необходимо следовать следующим правилам: регулярность, систематичность, этапность, дозирование физических нагрузок, самоконтроль. Для получения положительных результатов комплексы лечебной физкультуры необходимо выполнять длительно.
Примерный комплекс упражнений при гипотонии (исходное положение – лежа на спине):
1. Повороты головы влево, вправо, наклоны головы к груди.
2. Покрутите стопами и кистями, зажатыми в кулаки.
3. Поднятие и опускание прямых ног с задерживанием их в воздухе на несколько секунд.
4. Упражнение «велосипед».
5. Упражнение «ножницы» поочередно руками и ногами. Приподнимаем конечности вверх, выполняем перекрещивающие движения.
6. Плавно поднимаем руки вверх и опускаем. Это упражнение можно выполнять с гантелями весом до 500 г или утяжелителями, которые надеваются на запястья.
7. Резкое «боксирование» в положении лежа.
8. Руки вытянуть над головой, ноги вместе. Потянитесь, сильно выпрямляя колени, ступни, руки и напрягаясь. Затем расслабьтесь. Повторите 2–3 раза.
Примерный комплекс упражнений при гипотонии (исходное положение – стоя):
1. Ходьба на месте в течение 1 минуты.
2. Руки разводим в стороны. В таком положении выполняем ходьбу – средний темп, дыхание равномерное (в течение полминуты).
3. Руки на талии. Приподнимаемся на носочки. Держим осанку, выполняем ходьбу в среднем темпе (полминуты), затем выполняем ходьбу на пятках (полминуты).
4. Колени полусогнуты, руки на талии, ходьба в полуприседе в течение секунд.
Важно при выполнении упражнений следить за дыханием.
Курсы лечебной физкультуры необходимо включать в комплексное лечение артериальной гипотонии, так как данный способ восстановительного лечения практически не имеет противопоказаний.
Лечебная физкультура при артериальной гипотензии
Артериальную гипотензию диагностируют при уровне АД ниже 100/60 мм рт.ст. для лиц в возрасте 25 лет и ниже 105/65 мм рт.ст. для лиц старше 30 лет. Более точно нижнюю границу нормального систолического АД определяют по формуле: у мужчин — 65 + возраст, у женщин — 55 + возраст (Davis R., 1974).
Различают физиологическую и патологическую артериальную гипотензию, хотя границу между ними не всегда можно четко провести:
• Физиологическая артериальная гипотензия встречается нередко у здоровых людей, выполняющих обычную физическую и умственную работу; она не сопровождается какими-либо жалобами и патологическими изменениями в организме. Выделяют также физиологическую артериальную гипотензию высокой тренированности (преходящего характера), возникающую у спортсменов.
• Патологическая артериальная гипотензия может быть острой и хронической. Острая артериальная гипотония чаще всего — следствие острой сердечно-сосудистой или сосудистой недостаточности при шоке различного генеза. Особое место занимает гипотензия положения, или ортостатическая, возникающая у больных после хирургических вмешательств (прежде всего на органах брюшной полости) или в стадии реконвалесценции после острых инфекционных заболеваний и др.
Хроническая гипотония подразделяется на: а) первичную (эссенциальную) и б) вторичную (симптоматическую). Жалобы больных неоднородны: отмечаются вялость, апатия, ощущение общей слабости и утомленности по утрам, отсутствие бодрости даже после длительного сна; ухудшение памяти, рассеянность и неустойчивость внимания, пониженная работоспособность.
Лечение патологических состояний, сопровождающихся хронической артериальной гипотензией, включает, кроме этиологической терапии, выполнение ряда профилактических мероприятий: ночной сон не менее 8 ч, утренняя гигиеническая гимнастика, водные тонизирующие процедуры после физических упражнений, систематическое чередование труда и активного отдыха (туризм, лыжные или велосипедные прогулки, плавание и спортивные игры, не требующие интенсивных физических усилий, сложной координации движений и напряженного внимания); правильная организация труда.
Определенное положительное действие в большинстве случаев оказывают психотерапия и лечение электросном, физиотерапевтические процедуры и средства лечебной физкультуры (физические упражнения, массаж, трудотерапия, двигательный режим и др.).
Непосредственное влияние различных средств ЛФК выражается в достоверном повышении АД и мышечного тонуса. Это свидетельствует о преобладании возбудительного процесса в ЦНС. В частности, физические упражнения вызывают поток проприоцептивных импульсов, который устремляется в ЦНС, изменяя ее функциональное состояние. Это приводит к рефлекторному, через сосудодвигательные центры, повышению АД. В то же время увеличивающийся при занятиях ЛФК скелетно-мышечный тонус обусловливает и вторую рефлекторную цепь воздействия на АД: усиливающаяся при повышении мышечного тонуса проприоцепция рефлекторно также оказывает стимулирующее влияние на АД.
Можно предположить, что повышение АД при занятиях ЛФК — интегральный результат основных механизмов: непосредственно самих физических упражнений (моторика), повышающегося при них мышечного тонуса и сдвига лабильности ЦНС (Темкин И.Б., 1974). Поэтому закономерно применение специально подобранных и дозированных физических упражнений в качестве оздоравливающих и тренирующих, профилактических и терапевтических средств (рефлекторная терапия). Систематическая тренировка физическими упражнениями ведет к повышению функционального состояния сердечно-сосудистой системы у здорового человека и нормализует различные отклонения функций аппарата кровообращения в патологии и при детренированности (Мошков В.Н., 1977; Журавлева А.И., 1995).
Задачи ЛФК:
1. Нормализация равновесия торможения и возбуждения в кора головного мозга (прежде всего путем усиления возбуждения), выработка и упрочение новых безусловных и условно рефлекторных моторных связей, а также прессорной напряженности регуляции кровообращения.
2. Тренировка центральной нервной, сердечно-сосудистой систем и локомоторного аппарата, повышение мышечного тонуса — мощного регулятора АД.
3. Совершенствование ряда качеств, умений и навыков — произвольная регуляция правильного полного дыхания в процессе статических напряжений, произвольное расслабление мышц, координация движений,
4. Уменьшение субъективных проявлений заболевания (головные боли, общая слабость, головокружение и др.).
С целью улучшения функции дыхания в занятия лечебной гимнастикой (ЛГ) вводятся изотонические упражнения, направленные на увеличение силы дыхательной мускулатуры, увеличение подвижности диафрагмы и ЖЕЛ улучшение легочной вентиляции, увеличение максимальной легочной вентиляции и др. Упражнения рекомендуется проводить в и.п. лежа на спине (на животе), что способствует, во-первых, повышению тонуса и силы мышц брюшного пресса, во-вторых, увеличению подвижности диафрагмы, в-третьих, активации кровообращения в брюшной полости, конечностях и сосудах головного мозга.
Улучшение функционального состояния аппарата внешнего дыхания приводит к лучшей переносимости как стандартных, так и бытовых физических нагрузок, уменьшает утомление в течение дня. В дальнейшем, наряду с дыхательными упражнениями, в занятиях широко используют общеукрепляющие упражнения, способствующие укреплению мускулатуры и, следовательно, нормализации тонуса сосудистой системы. По мере улучшения состояния больного и его переносимости физических нагрузок занятия дополняют специальными упражнениями, способствующими более высокому и длительному возрастанию АД (прессорное действие). При этом заболевании применяют статические упражнения в медленном и среднем темпе, включающие крупные мышечные группы, и скоростно-силовые упражнения.
Наиболее выраженное благоприятное влияние на организм больных оказывают упражнения в изометрическом режиме малой интенсивности, средней и большой продолжительности или большой и средней интенсивности, но малой продолжительности. Их выполняют из различных исходных положений с гимнастическими предметами, на снарядах и без них.
Интенсивность разливаемого статического усилия принято выражать в процентах от максимально возможного. Применяемые в ЛФК упражнения в изометрическом режиме так же, как и вообще силовые упражнения в методике спортивной тренировки (В.В.Кузнецов), можно разделить на следующие группы: а) малой интенсивности (20—30% от максимального усилия); б) умеренной интенсивности (30—40%); в) средней интенсивности (50%); г) большой интенсивности (60—70%); д) высокой интенсивности (70—80%); е) околопредельной интенсивности (90—95%); з) предельной интенсивности (100%).
По продолжительности развиваемого статического усилия упражнения в изометрическом режиме делятся на три основные группы: а) малой продолжительности (до 5 с); б) средней продолжительности (6—30 с); в) большой продолжительности (свыше 30 с).
Следует учитывать, что максимум вегетативных сдвигов наблюдается не непосредственно после выполнения упражнений в изометрическом режиме, а через 1—3 мин после их окончания (феномен Линдгарда).
Статические упражнения после снижения нагрузки упражнениями в произвольном расслаблении мышц и дыхательными упражнениями следует включать сразу же за силовыми и скоростно-силовыми упражнениями.
Методические рекомендации применения упражнений в изометрическом режиме (И.Б. Темкин):
• На протяжении одного занятия ЛГ рекомендуется включать 1—5 упражнений силового характера.
• Напряжение мышц при выполнении статических усилий чаще составляет 20—40% максимальных возможностей, значительно реже — 60-70%. Упражнения более высокой интенсивности — противопоказаны.
• Продолжительность статического усилия в каждом из упражнений зависит от его интенсивности и находится с ней в обратной пропорции.
Упражнения малой интенсивности выполняются 30—60 с, умеренной и средней интенсивности — 5—25 с, более высокой интенсивности — не более 2—5 с.
• Каждое упражнение повторяется 2—5 раз с паузами между повторениями от 10 до 30 с.
• В процессе выполнения упражнений в изометрическом режиме малой интенсивности дыхание должно быть равномерным, глубоким, с некоторым удлинением фазы выдоха; кратковременные упражнения значительной интенсивности выполняются на выдохе или при задержке дыхания на фазе выдоха. При выполнении упражнений в статическом усилии совершенно недопустимы непроизвольные задержки дыхания на фазе вдоха.
• После каждого повторения упражнений в изометрическом режиме обязательны упражнения в произвольном расслаблении мышц, дыхательные упражнения и паузы для отдыха.
• Упражнения в изометрическом режиме «рассеиваются» в основном разделе процедуры ЛГ и чередуются с упражнениями изотонического характера.
• Общая продолжительность статических усилий в процедуре ЛГ зависит от функционального состояния больного, периода курса восстановительного лечения и, естественно, от мощности мышечных групп, принимающих участие в выполнении упражнения, и интенсивности напряжения.
В курсовое лечение включается и массаж, цель которого — регулирующее влияние на динамику основных корковых процессов и функциональное состояние ангиорецепторов, усиление рефлекторных связей коры головного мозга с сердечно-сосудистой системой, улучшение обшей гемодинамики и сосудистого тонуса, улучшение функции вспомогательных экстракардиальных факторов кровообращения, ликвидация застойных явлений в органах брюшной полости.
Рекомендуется легкий массаж, методика и дозировка которого зависят от состояния, клинического проявления болезни и переносимости процедуры.
При проведении общего массажа особое внимание обращается на пояснично-крестцовую область, нижние конечности и область живота.
Методика массажа: массаж паравертебральных зон — от нижележащих сегментов к вышележащим, области крестца, ягодичных мышц и подвздошных костей (поглаживание плоскостное и обхватывающее, растирание, штрихование и пиление, пересекание, растирание, разминание и вибрация). Курс массажа: 10-12 процедур.
Гипотония противопоказания к физкультуре
Стентирование: что это такое?
Сужение просвета кровеносных сосудов может приводить к целому ряду тяжелых заболеваний сердечно-сосудистой системы, которые не всегда возможно лечить при помощи консервативной терапии. Нарушения мозгового кровообращения, ишемическая болезнь сердца, атеросклероз сосудов нижних конечностей приводят к существенному ухудшению качества жизни больного и могут становиться причиной смерти. Чаще данные патологии встречаются у людей старше 50 лет, но ухудшение экологической обстановки и современный ритм жизни приводят в группу риска развития этих болезней людей и более молодого возраста.
Вначале суженный сосуд практически не влияет на самочувствие больного, но при перекрытии просвета артерии более чем на 50% развивается ишемия тканей того или иного органа, и его функции нарушаются. Одним из способов устранения стеноза артерии и кислородного голодания является малоинвазивный эндоваскулярный вид хирургического вмешательства: стентирование. О том, что это такое и кому показана такая процедура, поговорим в данной статье.Впервые концепция этой методики по разблокированию пораженных кальцинированием или атеросклерозом сосудов была предложена около 50 лет назад американским сосудистым радиологом Чарльзом Доттером. В 1964 году ним были разработаны катетеры-стенты и методика, по которой могла проводиться малоинвазивная операция по восстановлению кровотока при заболеваниях периферических артерий. Дальнейшая разработка этой методики и расширение ее применения заняли длительное время. В 1993 году была доказана эффективность стентирования коронарных артерий.
Для лечения ГИПЕРТОНИИ наши читатели успешно используют Норматен. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Суть стентирования
Стент представляет собой миниатюрный каркас цилиндрической формы, выполненный из тонкой титановой проволоки. Он вводится в просвет кровеносного сосуда через специальный зонд, на конце которого располагается насос, и доставляется к участку стеноза. В месте сужения баллон накачивается воздухом и расширяет стенки артерии, после этого в пораженный сосуд вводится стент. В расширенном виде стент удерживается специальным каркасом. При необходимости для расширения просвета сосуда может использоваться несколько стентов. Правильность установки таких конструкций контролируется при помощи рентгена.
Для имплантации в настоящее время может применяться около 400 типов стентов, которые отличаются друг от друга составом сплава, конструкцией отверстий, длиной, системой доставки в сосуд и покрытием поверхности, которая контактирует со стенками артерий и кровью.
Стенты, применяемые для расширения коронарных сосудов, могут быть:
- проволочные: изготавливаются из одной проволоки;
- кольцевые: изготавливаются из отдельных звеньев;
- сетчатые: изготавливаются из сплетенной сетки;
- тубулярные: изготавливаются из трубок.
Стенты могут раскрываться самостоятельно или при помощи баллонов. Для расширения просвета периферических сосудов преимущественно используются самораскрывающиеся стенты из нитинола (сплав никеля и титана), а для коронарных артерий – металлические или из кобальт-хромового сплава, которые расширяются при помощи баллонов.
Благодаря постоянному совершенствованию качества стентов, сосудистым хирургам удается сводить к минимуму частоту окклюзий стентируемых сосудов и уменьшать риск развития острых тромбозов. В клиническую практику внедрены различные модели стентов, которые покрыты специальными полимерами, дозировано выделяющими лекарственные вещества: цитостатики, вещества, способные снижать риск повторного сужения сосуда (рестеноза) и тромбоза. Многие применяемые сейчас стенты снабжены специальным гидрофильным покрытием, которое увеличивает биосовместимость конструкции с тканями организма.
Области применения
Стентирование нашло широкое применение во многих отраслях медицины.
1. Установка стентов в коронарные артерии проводятся для лечения таких патологий сердечно-сосудистой системы:
- ИБС;
- высокий риск развития инфаркта миокарда;
- острого период инфаркта миокарда.
2. Установка стентов в артерии нижних конечностей выполняется при:
- облитерирующем атеросклерозе артерий нижних конечностей;
- облитерирующем эндартериите нижних конечностей;
- атеросклерозе поверхностной бедренной артерии;
- тромбозе поверхностной бедренной артерии;
- закупорке подколенной артерии;
- закупорке артерий голени.
- Установка стентов в сонные артерии выполняется при:
- стенозе сонных артерий;
- высоком риске образования тромбов (дополнительно вместе со стентом устанавливается специальный фильтр, удерживающий тромбы);
- необходимости профилактики инсульта при гипертонической болезни, сахарном диабете и атеросклерозе.
- Установка стентов в коронарные артерии после их рестеноза в результате проведенной ангиопластики или аортокоронарного шунтирования.
- Установка стентов в почечные артерии выполняется при окклюзии этих сосудов атеросклеротическими бляшками и вазоренальной гипертензии.
- Установка стентов в сосуды брюшной полости и полости таза выполняется при их поражении атеросклерозом.
Как выполняется стентирование?
Перед выполнением стентирования пациенты проходят ряд диагностических обследований. Для выявления места стеноза артерии сосудистый хирург изучает данные коронарографии или ангиографии, которые позволяют детально изучить состояние сосуда и место его сужения.
Перед проведением вмешательства больному выполняется местное обезболивание и вводится препарат, способствующий уменьшению свертывания крови. Вначале врач прокалывает кожу для дальнейшей пункции пораженного сосуда и после выполнения прокола вводит в него зонд с баллоном. После доставки баллона в место стеноза, которая выполняется под контролем рентгенографии, его раздувают. На этом этапе операции, при необходимости, может устанавливаться специальный фильтр для предупреждения проникновения тромбов в сосуды и развития инсульта.
Далее, для фиксации и разблокирования просвета артерии, в сосуд устанавливается стент. Для этого хирург вводит еще один катетер с раздувающимся баллоном. Стент вводится в артерию в сжатом виде, а при помощи надувании баллона раскрывается и фиксируется на сосудистых стенках.
После установки одного или нескольких стентов инструменты извлекаются из артерии. Длительность такого малоинвзивного вмешательства может составлять около 1-3 часов. Во время манипуляций хирурга пациент не испытывает болевых ощущений.
После завершения операции больному рекомендуется соблюдение постельного режима (его длительность определяется врачом). После выписки из стационара пациент получает детальные рекомендации по приему лекарственных препаратов, диете, лечебной физкультуре, необходимых ограничениях и необходимости наблюдения у лечащего врача.
В первую неделю после стентирования больному необходимо отказаться от принятия ванн, поднятия тяжестей и ограничивать физическую нагрузку.
Возможные послеоперационные осложнения
Осложнения после стентирования наблюдаются редко, но в некоторых случаях у пациентов развиваются:
- Кровотечения.
- Образование гематом в месте пункции сосуда.
- Нарушения целостности сосудов.
- Нарушения в функционировании почек.
- Тромбоз или повторное стенозирование в месте установки стента.
Преимущества стентирования
- Быстрое восстановление после операции.
- Возможно выполнение вмешательства при местном обезболивании.
- Вмешательство малотравматично.
- Риск развития осложнений минимален.
- Лечение не требует длительного пребывания в стационаре и менее дорогостоящее.
Противопоказания
- Тяжелые заболевания с нарушением свертываемости крови.
- Диаметр артерии менее 2,5-3 мм.
- Слишком масштабное поражение сосудов.
- Выраженная дыхательная или почечная недостаточность.
- Непереносимость йодсодержащих препаратов (йод входит в состав рентгеноконтрастного препарата).
Стоимость стентирования
Стоимость операции по установке стента зависит от многих факторов:
- области пораженных артерий;
- типа используемых стентов, их количества и применяемого инструментария;
- клиники, в которой выполняется операция;
- страны;
- уровня квалификации хирурга и др.
Эффект от выполнения стентирования ощущается пациентом стразу после завершения операции.
Передача «Эксперт здоровья» на тему «Стентирование и коронарная ангиопластика»:
- 1 Механизм действия, состав и форма выпуска
- 2 Показания к использованию
- 3 Инструкция по применению «Эплеренона»
- 4 Противопоказания к использованию
- 4.1 Побочные эффекты
- 4.2 Передозировка «Эплереноном»
- 5 Лекарственное взаимодействие
- 6 Особые указания
- 7 Условия продажа и хранения
- 8 Аналоги лекарства
Лекарственное средство «Эплеренон» относится к мочегонным лекарствам калийсберегающей группы. В медицинской практике используется для лечения артериальной гипертензии и сердечной недостаточности, которая развилась впоследствии инфаркта миокарда. Перед применением медикамента следует проконсультироваться со специалистом.
Механизм действия, состав и форма выпуска
Медикамент «Эплеренон», как гласит инструкция по применению, препятствуют связыванию альдостерона. Предотвращает появление сердечной недостаточности, невзирая на понижение артериального давления. Лекарственное средство уменьшает гипертрофию левого желудочка и не оказывает влияние на частоту сердечных сокращений. Выпускается «Эплеренон» в виде круглых таблеток желтого цвета в оболочке. В составе каждой таблетки находится 25 или 50 миллиграмм действующего компонента эплеренона. Дополнительными веществами выступают МКЦ, моногидрат лактозы, стеарат магния, тальк и гипромеллоза.
Вернуться к оглавлению
Показания к использованию
Сердечная недостаточность является показанием к использованию медикамента.
В инструкции по применению «Эплеренона» указано, что используется медикамент для терапии следующих состояний:
- артериальная гипертензия (применяется не только в качестве единичного лекарственного средства, но и в составе комбинированной терапии);
- сердечная недостаточность, которая развилась из-за инфаркта миокарда.
Вернуться к оглавлению
Инструкция по применению «Эплеренона»
«Эплеренон» принимается перорально, при этом привязка к приему пищи не требуется. Медикамент пьют согласно схеме в таблице, но решение по повышению дозы принимает врач:
Как заниматься спортом при гипотонии?
Занятия спортом очень полезны, но не всем и далеко не всегда. Так, при некоторых заболеваниях и патологических состояниях повышенные физические нагрузки противопоказаны. А можно ли заниматься спортом при гипотонии? И как это правильно делать без вреда для здоровья?
Что такое гипотония?
Выделяют два основных вида гипотонии: мышечную и артериальную. О каждом стоит рассказать подробно.
Гипотония мышц
Мышечная гипотония – это снижение тонуса и силы мышц. Чаще всего она диагностируется у детей, причём первых лет жизни, у взрослых же возникает редко. Зачастую данное состояние является не самостоятельным заболеванием, а лишь следствием какой-то болезни.
К причинам мышечной гипотонии относятся врождённые пороки развития и заболевания, такие как синдром Дауна, спинальная мышечная атрофия, синдром Ретта, тератогенез, мозжечковая атаксия, дисфункция сенсорной интеграции, диспраксия и так далее.
Также к развитию гипотонии мышц могут привести некоторые инфекционные болезни (энцефалит, полиомиелит, ботулизм, менингит) и аутоиммунные (миастения, целиакия). Кроме того, среди причин встречаются токсические поражения и отравления тяжёлыми металлами и некоторыми ядами, неврологические проблемы, черепно-мозговые травмы, нарушения обменных процессов (рахит, гипервитаминоз).
Основной симптом мышечной гипотонии – это слабость в мышцах и невозможность выполнять физические упражнения (даже простые), а порой и привычные действия. Также могут возникать нарушения речи, рассеянность, запоры. Проявления будут зависеть от тяжести и особенностей заболевания, являющегося причиной гипотонии.
Лечение должно быть направлено, прежде всего, на устранение причины патологического состояния, а также на укрепление мышечных тканей. Эффективен массаж и некоторые другие процедуры, например, электромагнитная терапия, иглорефлексотерапия, электрофорез и прочие.
Полезны специальные лечебные гимнастические упражнения. В некоторых случаях может потребоваться особая диета. Иногда назначаются медикаментозные средства, повышающие тонус мышц.
Артериальная гипотония
Артериальная гипотония (правильнее называть её гипотензией) – это снижение уровня артериального давления на 20% и более от исходного и нормального для человека.
Возможные причины гипотонии: язва желудка, анемия, вегето-сосудистая дистония, сахарный диабет, опухоли головного мозга и некоторых других органов, шок, цирроз печени, травмы головного или спинного мозга, остеохондроз шейного отдела позвоночника, панкреатит, гепатит, снижение объёма крови в организме (оно может быть связано с внутренними кровотечениями и большими кровопотерями), неврозы, депрессии, стрессы, панические атаки, внутричерепная гипертензия, сердечная недостаточность, некоторые заболевания сосудов, снижение функции щитовидной железы или надпочечников, нехватка некоторых веществ, повышенные физические или умственные нагрузки, приём некоторых лекарственных препаратов, резкая смена климатических условий.
Основные признаки:
- сонливость, слабость, вялость по утрам и в конце рабочего дня, повышенная утомляемость;
- перепады настроения, раздражительность, эмоциональная неустойчивость, апатия;
- повышенная чувствительность к любым изменениям погодных условий;
- ухудшение памяти, снижение концентрации внимания, рассеянность;
- нарушения терморегуляции: повышенная потливость, холодные конечности;
- бледность кожных покровов;
- учащение сердцебиения, одышка, особенно после повышенных физических нагрузок;
- тошнота, склонность к быстрому укачиванию во время перемещений на транспорте;
- головокружения, потемнение в глазах, предобморочные состояния и даже обмороки;
- головные боли (обычно тупые, стягивающие или распирающие, локализующиеся в височной или теменной зоне).
Лечение артериальной гипотонии должно быть направлено, в первую очередь, на устранение причин возникновения такого состояния.
Для устранения симптомов могут применяться тонизирующие напитки, например, на основе кофеина или гинкго-билоба. Для повышения давления обычно применяются растительные препараты, содержащие экстракты женьшеня, эхинацеи, лимонника, бессмертника и так далее.
Могут применяться некоторые процедуры и аппаратные методы, такие как точечный массаж, дарсонвализация, аэроионотерапия, рефлексотерапия, электромагнитная терапия и так далее. Возможно лечение народными средствами. Применяются отвары элеутерококка, боярышника и прочих растений.
Важную роль играет правильный образ жизни. Основные его принципы:
- Дробное и сбалансированное питание.
- Умеренная и регулярная физическая активность.
- Повышение тонуса сосудов с помощью обливаний холодной водой и контрастных душей.
- Нормальный сон.
- Предотвращение стрессов и переживаний.
- Соблюдение режима дня, рациональное чередования отдыха и активности.
- Отказ от вредных привычек.
Как заниматься спортом?
При тяжёлой мышечной гипотонии полноценные занятия спортом не всегда возможны, но умеренные нагрузки позволят повысить тонус мышц и улучшить состояние. Подбирать упражнения должен врач.
В любом случае упражнения не должны быть слишком интенсивными и сложными, а нагрузку следует увеличивать постепенно. И ни в коем случае не перенапрягайтесь!
Основные правила занятий спортом при артериальной гипотонии:
- Перед началом тренировки можно съесть или выпить что-нибудь сладкое. Это позволит повысить уровень сахара в крови и тем самым нормализовать артериальное давление. Также можно устраивать небольшие углеводные перекусы и после самых сложных упражнений.
- Лучше всего планировать занятия на вечер или первую половину дня (примерно спустя два или три часа после пробуждения). В эти периоды у большинства гипотоников наблюдается прилив сил.
- Обязательно разминайтесь, причём в спокойном темпе. Можно выполнять такие простые упражнения как ходьба, махи руками или ногами, занятия на велотренажёре. Продолжительность разминки должна составлять минимум 10 минут.
- Тренировка должна проходить в спокойном темпе, его повышение недопустимо, так как может привести к обмороку.
- Избегайте упражнений, предполагающих резкую смену положения тела (например, скручивания, наклоны и подъёмы корпуса, приседания).
- При любых тревожных признаках прекратите тренировку. Выпейте что-нибудь сладкое и лягте на скамейку или пол (при этом можно поднять ноги вверх). Спустя пять минут попробуйте продолжить заниматься. Если симптомы не исчезли, отложите тренировку на другое время.
И помните, что гипотония – не помеха занятиям спорту! Но всё же нужно соблюдать некоторые правила.
Задачи ЛФК при гипотонической болезни;
Гипотоническая болезнь.
Методические указания по применению ФУ в изотермическом режиме.
1. На протяжении одного занятия можно включать от 1 до 10 упражнений (не назначаются в подготовительной части занятия). Упражнения даются малой интенсивности, но большой длительности (до 60 секунд) – упор, удержание. Можно давать ФУ большой интенсивности, но кратковременно (2-5 секунд).
2. Назначают статические упражнения с малой интенсивностью, повторяют 2-3 раза.
3. Соблюдают последовательность включения статических нагрузок:
4. Суммарная длительность статической нагрузки в середине курса лечения;
— для женщин – 180-240 секунд;
— для мужчин – 280-320 секунд
5. ФУ малой интенсивности выполняются без задержки дыхания, дыхание спокойное, ровное.
6. ФУ большой интенсивности выполняются только на выдохе. Их задача – вернуть кровь из вен к сердцу.
7. Лечебная гимнастика занимает 25-30 минут, чередуются упражнения на расслабление и дыхательные упражнения.
Гипотоническая болезнь – характеризуется понижением сосудистого тонуса (как артериального, так и венозного) с одновременным понижением артериального давления. Она не имеет ничего общего с физиологической гипотонией, или адаптационной, наблюдающейся у людей, систематически занимающихся физической культурой и спортом.
Гипотоническая болезнь – проявляется быстрой утомляемостью, головокружением, мельканием «мушек» перед глазами, особенно при перемене положения тела, ощущением сердцебиения не только при значительной физической нагрузке, но и без нее.
Причина возникновения гипотонической болезни:
1. Слабость центров, регулирующих сосудистый тонус
2. вторичные гипотонии, возникающие на фоне инфекционных заболеваний или при наличии очагов инфекций (хронический холецистит – воспаление желчного пузыря, кариес зубов), а также злоупотребление алкоголем, никотином.
1. Улучшить состояние ССС, ЦНС
2. Оказать общеукрепляющее действие на весь организм в целом
3. Повысить эмоциональный тонус
4. Уменьшить субъективные состояния (слабость, головокружения)
1. Нормализация процессов возбуждения и торможения в коре головного мозга (с усилением процессов возбуждения)
2. Нормализация регуляции нервно-сосудистых процессов.
Формы ЛФК – ЛФК проводится на всех этапах.
4. Элементы игровых видов спорта
5. Закаливание воздухом и водой
Противопоказания к занятиям лечебной гимнастикой:
1. Состояния после гипотонического криза
2. Нарушения сердечного ритма
1. Дыхательные упражнения – увеличивают силу дыхания, усиливают мускулатуру, увеличивают жизненную емкость легких (ЖЕЛ), увеличивают подвижность диафрагмы, следовательно, активизируется кровообращение в ГМ, конечностях.
2. Силовые упражнения – выполняются в медленном и среднем темпе
3. Скоростно-силовые упражнения
4. Упражнения в изометрическом режиме
Методические указания по выполнению упражнений в изометрическом режиме:
1. В основной части занятий выполняется 1-5 упражнений;
2. Напряжение мышц составляет 20-40% от максимального;
3. Упражнения большой интенсивности выполняются на выдохе, не задерживая дыхание;
4. Упражнения малой интенсивности чередуются с упражнениями на расслабление и ДУ;
5. Применяются игровые упражнения
Литература:
1. Дубровский В.И. Лечебная физическая культура: Учебник для студентов вузов. – М.: Гуманит. Изд. Центр ВЛАДОС, 1998. – 608 с.
2. Лечебная физическая культура. Учебник для студентов институтов физкультуры. Под ред. С.Н.Попова. М., «Физическая культура и спорт», 1978.