Ибс 3 степени что это
Болезни сердца
Классификация стенокардии по степеням
Одним из проявлений ишемии миокарда является стенокардия. Это состояние, в зависимости от выраженности и частоты возникновения симптомов, по-разному может влиять на жизнь и здоровье пациента. При этом различается тактика лечения пациентов и прогноз заболевания. Поэтому для того, чтобы врачам было легче сориентироваться разработано несколько классификаций стенокардии по степеням и функциональным классам.
Первая степень
1 степень стенокардии является наиболее легкой формой заболевания. Зачастую при этом пациент вообще не испытывает каких-либо неприятных ощущений.
Коронарные артерии минимально изменены или вообще интактны. Однако даже начальная стадия заставляет задуматься о своем здоровье. Ведь именно этот период является наиболее благоприятным, чтобы принять необходимые меры профилактики дальнейшего прогрессирования заболевания.
Характерным признаком начальной формы заболевания является появление болевого синдрома за грудиной при значительных физических нагрузках. Обычно они возникают у детренированных пациентов, которые в силу обстоятельств должны били выполнить те или иные серьезные упражнения (длительный бег, быстрое плавание и т.д.). Пациенты с такой формой заболевания, в отличие от 2, 3 и 4 стадий, довольно редко обращаются к врачу, так как это практически не мешает вести нормальную жизнь.
Даже при обращении к специалисту, далеко не всегда удается выявить наличие заболевания. Так, при коронарографии и пробе с нагрузкой результат обычно отрицательный. Связано это с минимальными изменениями в артериях, а также с высокой толерантностью к нагрузкам. В анализах крови можно выявить гиперхолестеринемию, которая является предиктором прогрессирования патологии.
Лечение при стенокардии 1 степени подбирают с учетом всех факторов развития патологии. Стандартный набор лекарств при этом включает:
- аспирин, значительно улучшающий прогноз и снижающий риск развития инфаркта и других фатальных событий;
- статины, которые помогают снизить уровень холестерина, тем самым влияя на образование атеросклеротических бляшек;
- нитраты и блокаторы кальция эффективны при спастическом компоненте.
В результате пациенту приходится принимать 2, 3 или 4 таблетки в день. Лечение следует продолжать на протяжении всей жизни, однако далеко не все готовы на это. Именно с низкой приверженностью к терапии при наличии таких незначительных симптомов и связан высокий риск прогрессирования стенокардии во 2, 3 и 4 степень заболевания.
При ежедневном лечении и соблюдении остальных мер профилактики (изменение диеты, образа жизни и т.д.) прогноз при начальной форме довольно благоприятный. Нередко удается замедлить или даже полностью остановить патологический процесс.
Вторая степень
2 стадия стенокардии считается уже более серьезным заболеванием. Это заболевание в большей степени влияет на жизнь пациента и приводит к некоторым ограничениям, которые ухудшают ее качество.
Приступы боли при стенокардии 2 степени появляются в момент физической нагрузки или на фоне эмоциональных переживаний. Если эмоции трудно поддаются классификации, то с физическим аспектом это сделать проще. Так 2 стадия заболевания подразумевается в том случае, если пациент испытывает симптомы при быстрой ходьбе на 500 метров или же при подъеме на 4-5 лестничных пролетов. Обычно боль прекращается практически сразу после прекращения действия внешнего фактора. Также симптомы могут быть спровоцированы воздействием холодного воздуха.
Частота приступов при стенокардии 2 степени напрямую зависит от организации образа жизни. Если пациент соблюдает все рекомендации врача и не подвергается излишним нагрузкам, то приступы боли при 2 классе заболевания могут беспокоить крайне редко.
Лечение пациентов со стенокардией 2 степени во многом определяется частотой и интенсивностью болевого синдрома.
Если это заболевание значительно влияет на состояние пациента и ухудшает качество его жизни, то назначают весь арсенал лекарственных препаратов, а иногда прибегают и к хирургическому лечению.
При стенокардии 2 степени обязательным является прием:
- аспирина;
- нитроглицерина;
- статинов (при гиперхолестеринемии);
- ингибиторов АПФ (при гипертонии);
- бета-блокаторов (при тахикардии).
Остальные препараты пациентам со 2 классом заболевания назначают только по показаниям. То же касается и коронарографии.
Прогноз при 2 степени заболевания относительно благоприятный, однако по сравнению с начальной стадией возрастает риск прогрессирования атеросклероза.
Третья степень
3 степень стенокардии является следующей ступенью на пути к инфаркту миокарда. Эта форма ишемической болезни сердца в значительной степени ограничивает возможности пациента, но практически не влияет на его способность обслуживать себя.
Одна из главных причин стенокардии — атеросклеротический процесс
При стенокардии 3 степени симптомы заболевания появляются при ходьбе на 100-500 метров или при подъеме на два лестничных пролета. То есть обычная физическая нагрузка сопровождается развитием боли или других проявлений стенокардии 3 степени. Пациенты обычно хорошо чувствуют свой предел и стараются не перенапрягаться. В этом им помогает и регулярный прием препаратов.
Гораздо сложнее контролировать те приступы стенокардии 3 класса, которые связаны с эмоциональными колебаниями или другими воздействиями, например, холодного воздуха. На экстренный случай у всех пациентов со стенокардией 3 степени должен быть с собой нитроглицерин или нитроспрей.
Помимо борьбы с появлением приступов стенокардии 3 класса, необходимо применять и препараты для ежедневного приема, которые помогут улучшить прогноз заболевания. К ним относят все лекарства, перечисленные ранее, а также ряд дополнительных:
- пролонгированные нитраты (нитросорбид, кардикет), которые актуальны при частых приступах загрудинной боли;
- верошпирон, предотвращающий вторичную трансформацию миокарда при большой площади ишемического повреждения;
- метаболические препараты (предуктал, милдронат) также используют при 3 классе.
В некоторых случаях при тяжелых формах 3 степени заболевания выполняют коронарное стентирования, а по особым показаниям (наличие поражения 3 сосудов или ствола левой коронарной артерии) возможно проведение и аортокоронарного шунтирования.
Прогноз при стенокардии 3 степени зависит от состояния артерий сердца. Если имеются выраженные изменения, то без оперативного лечения существует высокий риск развития инфаркта или внезапной смерти. Вместе с тем, при оптимальной терапии пациенты со стенокардией 3 степени могут вести вполне нормальную жизнь.
Четвертая степень
Стенокардия 4 стадии является самым серьезным проявлением ишемии миокарда после инфаркта. Качество жизни пациентов при этом существенно страдает. Так, больные с 4 степенью стенокардии нередко не в состоянии самостоятельно одеться или выполнить другие домашние дела. Именно поэтому при 4 классе заболевания иногда встает вопрос об инвалидности.
Приступы боли или одышки при стенокардии 4 класса возникают даже в состоянии покоя, не говоря уже о физической нагрузке. Большинство действий (ходьба по лестнице, быстрый шаг и т.д.) становятся вообще невозможными.
Лечение стенокардии 4 класса включает использование различных препаратов, количество которых уже составляет не 3-4, а 6-7. Больные в этом состоянии обычно более тщательно контролируют свое лечение, по сравнению с пациентами с заболеванием 1-2 степени. Помимо медикаментозной терапии при стенокардии 4 класса назначают оперативное лечение, так как при таком сужении просвета коронарных артерий риск развития инфаркта повышается во много раз.
4 степень стенокардии редко сопровождается однососудистым поражением, поэтому таким пациентам чаще проводят аортокоронарное шунтирование.
Операцию выполняют после вскрытия грудной клетки и остановки кровотока по сосудам. В обход пораженных артерий накладывают анастомозы из собственных вен пациента. Иногда для этого используют грудную артерию.
Прогноз для пациентов со стенокардией 4 класса во многом определяется своевременностью оперативного лечения. Так как медикаменты только уменьшают выраженность симптомов, но не способны привести к регрессированию патологического процесса.
Степени стенокардии являются важным критерием, который позволяет определить тактику лечения, а также в значительной степени влияет на прогноз заболевания.
Как победить ишемическую болезнь сердца? Определяем причины и симптомы заболевания, проходим диагностику и лечение
Заболевания, связанные с нарушением кровообращения, — одна из главных проблем современной медицины. Врачи всего мира неустанно трудятся над разработкой все новых способов раннего обнаружения болезней такого рода и методов их лечения. В статье мы перечислим симптомы одного из опаснейших нарушений работы сердца — ишемической болезни, а также расскажем о ее диагностике и лечении.
Что такое ишемическая болезнь и каковы причины ее возникновения
ИБС, или ишемическая болезнь сердца, — это хроническое или острое нарушение кровоснабжения миокарда (мышечного слоя сердца), возникающее вследствие недостаточного снабжения сердца кислородом. Это происходит, когда к сердечной мышце из-за поражения коронарных артерий в ограниченном количестве поступает артериальная кровь (либо не поступает вовсе). Острая форма ИБС — инфаркт миокарда, хроническая — стенокардия.
Сердечно-сосудистые заболевания (ССЗ) лидируют в печальном списке причин смертности населения во многих развитых странах, в том числе и в России, причем в нашей стране этот показатель примерно в два раза выше, чем на Западе. Всего от ССЗ погибает около 1 000 000 наших соотечественников [1] , и примерно в 50% случаев «виновна» ишемическая болезнь сердца (см. табл. 1). Согласитесь, цифры огромны. Однако, как можно увидеть из медицинской статистики, в последние годы показатель смертности вследствие ИБС медленно, но неуклонно снижается.
Таблица 1. Смертность от ишемической болезни сердца в России (коды МКБ-10: I20–I25) [2]
Годы
2005
2010
2013
2014
2015
2016
Умершие от всех причин в абсолютном выражении
Умершие от ИБС в абсолютном выражении
625 500
597 900
529 800
492 300
494 600
481 800
Смертность в расчете на 100 000 человек населения
Умершие от всех причин
Умершие от ИБС
435,9
418,6
369,2
342,3
337,9
328,5
Коэффициенты смертности в трудоспособном возрасте
(мужчины — 16–59 лет, женщины — 16–54 года; в расчете на 100 000 человек населения)
Мужчины, умершие от всех причин
Мужчины, умершие от ИБС
219,4
168,6
141,6
137,0
128,0
123,6
Женщины, умершие от всех причин
Женщины, умершие от ИБС
33,6
23,4
19,5
18,5
16,7
15,3
Смертность от ИБС в процентах
Процент трудоспособных мужчин, умерших от ИБС
Процент трудоспособных женщин, умерших от ИБС
Процент умерших от ИБС среди всех мужчин и женщин
27,15 %
29,47 %
28,30 %
26,21 %
25,92 %
25,48 %
Процент умерших от ИБС в трудоспособном возрасте от всех умерших в результате ИБС
58 %
45,87 %
43,63 %
45,43 %
42,82 %
42,28 %
Ежегодная смертность от ИБС среди всего населения России
Средняя смертность от ИБС в процентах
27, 09 %
Средняя смертность от ИБС в абсолютном выражении
536 983 человека
Отчего же возникает недостаточность кровоснабжения артерий? Самая распространенная причина сужения проходов сосудов — возникновение атеросклеротических бляшек, образующихся из-за отложений на стенках сосудов жира. Соответственно в группу риска входят те люди, у которых есть множество предпосылок к отложениям холестерина в артериях: курящие, злоупотребляющие алкоголем, страдающие от сахарного диабета и ожирения, те, у кого наблюдается генетическая предрасположенность к гиперлипидемии.
Симптомы (признаки) болезни сердца
Но даже у людей, которые, казалось бы, не имеют ярко выраженных факторов риска к развитию ИБС, она может проявиться. Поэтому стоит знать о том, какие признаки могут говорить о наличии заболеваний коронарных артерий. Чем раньше будет обнаружено нарушение кровообращения сосудов, тем успешнее может оказаться лечение.
Первые симптомы ишемической болезни сердца:
- Одышка. Может возникать как во время быстрой ходьбы или подъема по лестнице, так и при спокойных движениях.
- Аритмия. Перебои в работе сердца, учащенное сердцебиение.
- Гипертония. Резкие скачки и повышение артериального давления.
- Стенокардия напряжения. Давящие боли, дислоцирующиеся за грудиной, отдающие в шею, левое плечо.
- Инфаркт миокарда. Похож на приступ стенокардии, но не купируется лекарственными средствами. Очень сильные боли в области сердца. Этот симптом свидетельствует о пике развития ИБС и сам по себе является опасным для жизни нарушением работы сердечной мышцы.
Однако часто развитие ишемической болезни протекает медленно и на первых стадиях почти бессимптомно (мало кто обращает внимание на покалывания в области сердца и небольшую одышку). Чтобы выявить заболевание на начальном этапе, необходимо регулярно проходить профилактическое обследование у кардиолога и терапевта.
Формы заболевания
Существует несколько форм ИБС, которые обязательно должны быть указаны при постановке диагноза, так как именно от вида ишемической болезни зависит ее лечение.
Клинические формы ишемической болезни:
- Внезапная коронарная смерть. Первичная остановка сердца, наступившая не вследствие инфаркта миокарда, а из-за электрической нестабильности миокарда. При этом не всегда приводит к летальному исходу, так как в данном случае могут быть проведены успешные реанимационные мероприятия.
- Стенокардия. Подразделяется, в свою очередь, на несколько подвидов: стабильная и нестабильная стенокардия (впервые возникшая, ранняя постинфарктная или прогрессирующая), вазопластическая и коронарный синдром Х.
- Инфаркт миокарда. При инфаркте возникает некроз тканей сердца вследствие их недостаточного или отсутствующего кровоснабжения. Может привести к остановке сердца.
- Постинфарктный кардиосклероз. Развивается как следствие инфаркта миокарда, когда некротизированные волокна сердечной мышцы заменяются соединительной тканью. При этом у ткани нет способности к сокращению, что приводит к хронической сердечной недостаточности.
- Нарушения сердечного ритма возникают из-за сужения сосудов и прохождения крови по ним «толчками». Являются формой ИБС, предшествующей и указывающей на развитие стенокардии и даже инфаркта миокарда.
- Сердечная недостаточность , или недостаточность кровообращения. Название говорит само за себя — эта форма также указывает на то, что коронарные артерии не получают достаточного количества обогащенной кислородом крови.
Повторимся, что при выявлении ишемической болезни очень важна точная диагностика формы заболевания, так как от этого зависит выбор терапии.
Диагностика
При появлении подозрений на ишемическую болезнь доктор назначит мониторинг артериального давления, анализы крови и мочи. Также может быть показан так называемый стресс-тест (тест с нагрузкой).
Электрокардиограмма (ЭКГ) поможет выявить стенокардию (и отличить ее от других похожих болей в области сердца), аритмию, инфаркт миокарда. Пациенту для полноты результата могут назначить как ЭКГ в покое, так и с нагрузкой или холтеровское мониторирование (наблюдение за электрической активностью сердца в течение суток).
ЭхоКГ, или УЗИ сердца, позволяет визуально оценить состояние сердечной мышцы, работу клапанов, увидеть участки инфаркта.
Самым информативным и современным диагностическим методом выявления ИБС считается коронароангиография, при которой в сосуды сердца при помощи зонда вводят контрастное вещество и делают рентген-снимок. Таким образом получают информацию о сужении сосудов, его степени, местонахождении холестериновых бляшек.
Весь комплекс диагностических методов призван определить, нужно ли пациенту хирургическое вмешательство для облегчения его состояния, и назначить медикаментозное лечение и терапию. К сожалению, ишемическая болезнь сердца пока не поддается полному излечению, но есть возможность существенно улучшить состояние здоровья больного.
Как лечить ишемическую болезнь сердца: основные подходы и методы
В настоящее время существует несколько методов лечения ИБС, и обычно врач, исходя из диагноза, назначает не одно, а комбинацию терапевтических мероприятий.
Основные подходы к лечению ишемической болезни сердца:
- Ограничение физической активности. При одышке, болях в груди, словом, в тех случаях, когда выявлена стенокардия напряжения, нарушения сердечного ритма и предпосылки к инфаркту, пациенту советуют воздержаться от значительных физических нагрузок (активные и силовые виды спорта), умерить скорость ходьбы, следить за своим состоянием во время подъемов по лестнице. Но при этом, если степень выраженности ИБС небольшая, показаны неинтенсивные нагрузки, помогающие укрепить сосуды: плавание, велопрогулки, неспешная ходьба.
- Диетотерапия. Как мы уже говорили, ИБС возникает из-за образования в коронарных сосудах жировых бляшек, и не последнюю роль в накоплении холестерина в организме играет неправильное питание: увлечение фастфудом, алкоголем, жирной пищей. Поэтому корректировка питания может считаться полноправным методом борьбы с ИБС — больному нужно строго следить за своим питанием, употреблять продукты, способствующие расширению и укреплению сосудов, не содержащие вредных жиров. Помимо богатой клетчаткой и белками пищи, стоит включить в рацион мед, орехи, гранаты, баклажаны, цитрусовые, ламинарию (морскую капусту).
- Немедикаментозные методы лечения. Существует множество дополнительных методик лечения ИБС: ударно-волновая и гидротерапия, массаж, народные средства. Однако их применение должно быть обязательно согласовано с врачом.
- Медикаментозная терапия. Стоит напомнить еще раз, что лекарственные препараты должен назначать только врач, и принимать их следует строго по рекомендации. При ишемической болезни могут быть выписаны бета-адреноблокаторы, снижающие артериальное давление; нитроглицерин, расширяющий коронарные артерии; АПФ-ингибиторы, улучшающие ток крови; лекарства на основе статина, корректирующие количество холестерина в крови; аспирин как средство для профилактики тромбозов.
- Коронарная ангиопластика — малоинвазивный метод, позволяющий расширить стент (просвет) суженных сосудов. Заключается во введении через бедренную или плечевую артерию тонкого катетера, на конце которого укреплен баллон. Под рентген-контролем катетер продвигают к месту сужения артерии и по достижении его начинают постепенно раздувать баллон. Холестериновая бляшка при этом «вдавливается» в стенку сосуда, и стент расширяется. После этого катетер извлекают. При необходимости проводят стентирование, когда в сосуд вводится катетер со специальным наконечником-пружинкой. Такая пружинка остается в артерии после извлечения катетера и служит своего рода «распоркой» стенок сосуда.
- Хирургическое лечение. При необходимости хирургических манипуляций может быть показано аорто-коронарное шунтирование (если закупорено несколько сосудов одновременно, или если пациент преклонного возраста), трансмиокардиальная лазерная реваскуляризация (достаточно редкая операция) и, в крайних случаях, пересадка сердца.
Профилактика
Все знают, что любую болезнь легче предупредить, чем излечить. Именно поэтому не стоит пренебрегать профилактическими мерами, чтобы сохранить здоровье сосудов и артерий. В первую очередь, человек должен устранить те факторы риска возникновения ИБС, которые возможно: бросить курить, снизить потребление алкоголя до минимума, отказаться от жирной пищи и продуктов с повышенным содержанием холестерина. Также стоит уделять внимание физическим нагрузкам (особенно кардиотренировкам: ходьбе, велосипеду, танцам, плаванию). Это поможет снизить вес (при наличии лишнего), укрепить стенки сосудов. Раз в полгода-год нужно проходить контрольное исследование крови на содержание сахара и холестерина в крови.
Ишемическая болезнь сердца, к сожалению, до сих пор одно из самых распространенных заболеваний на Земном шаре и, что еще более печально, до конца не излечимое. При этом процесс поддерживающей терапии может оказаться длительным и крайне сложным как для пациента, так и для его родных.
Что такое стенокардия напряжения 3 ФК?
Приступы стенокардии характеризуются сильными болями в области сердца, которые чаще всего возникают в период эмоционального или физического напряжения. Однако заболевание принято разделять еще и на стадии, одна из самых опасная – третья. Она наиболее тяжело переносится пациентами, неприятные ощущения за грудиной усиливаются, а качество жизни заметно ухудшается. Человек еще не стал инвалидом, но если должное лечение не будет проведено, результат окажется плачевным.
Отличительные черты стенокардии ФК 3
Самая распространенная форма стенокардии сердца – ФК 3, она развивается при острой ишемической болезни и имеет несколько особенностей:
- Приступы носят спонтанный характер, необязательно вызваны физическими нагрузками;
- Подвижность пациента ограничивается, он старается больше отдыхать;
- Боль возникает при подъеме на один лестничный пролет или при прогулке на 100-500 метров;
- Больные могут контролировать свое состояние и хорошо чувствуют приближение приступов.
Главная отличительная черта – всегда можно определить начало и окончание приступа.
Некоторые врачи расценивают ФК 3 уже как инвалидность, а в совокупности с другими заболеваниями, например, тахикардией, клиническая картина ухудшается. Болезнь сопровождается не только болевыми ощущениями, но и сопутствующими патологиями.
Признаки стенокардии 3 ФК
Симптомы заболевания обусловлены тем, что эта форма грудной жабы сопровождается яркими проявлениями. Сердце нуждается в повышенном объеме кислорода, однако венечная артерия из-за сужения просвета не можете перекачивать нужное количество крови. Главная мышца организма испытывает дефицит энергии, при затяжных приступах наблюдается необратимая реакция – инфаркт.
Признаки болезни индивидуальны, могут быть менее выраженными у разных пациентов, что усложняет диагностику. Наиболее яркими симптомами являются:
- Боли за грудиной даже при небольших нагрузках носят давящий характер;
- Продолжительность приступов – до 15 минут;
- Появляется чувство тошноты, головокружения, рвота;
- Учащается сердечный ритм;
- Повышается артериальное давление;
- Начинается паника – пациенту кажется, что он задыхается, увеличивается потливость, возникает одышка;
- Быстрая утомляемость без причины.
3 ФК – это форма стенокардии напряжения, которая проявляется достаточно часто и требует немедленного обращения к врачу. Состояние пациента в будущем станет только ухудшаться.
Почему развивается стенокардия 3 ФК?
Основная причина прогрессирования кардиологических заболеваний, связанных с нехваткой кислорода в миокарде, это атеросклеротические бляшки, появляющиеся из-за повышенного уровня холестерина в крови. Они и забивают сосуды, не позволяя крови нормально циркулировать. Спровоцировать атеросклероз могут несколько факторов:
- Повышенное АД – стенки сосудов становятся тоньше, сильнее подвержены повреждениям, что упрощает формирование бляшек;
- Мужской пол – еще один фактор риска. Если у женщин в крови находится гормон эстроген, способствующий выведению холестерина, то у мужчин это вредное вещество накапливается в организме;
- Неправильное питание – основная причина. Пациенты, чье состояние сердца требует диагностики и лечения, обычно злоупотребляют жирной, копченой, жареной пищей. Они не следят за тем, что едят, могут иметь избыточный вес, постоянно переедать;
- Сердечно-сосудистые заболевания являются одним из провокаторов приступов, нередко носят наследственный характер;
- Недостаточный уровень физических нагрузок;
- Учащенное сердцебиение – когда ритм увеличивается, организму требуется больший объем кислорода. Приступ может спровоцировать занятие спортом, эмоциональное потрясение и даже обычная прогулка медленным шагом.
Однако пациенту недостаточно убрать физические напряжения – боль будет продолжаться, несмотря на снижение нагрузок. В самых тяжелых случаях, когда приступ возникает в состоянии покоя, а в функциональный класс 3 изменяется на ФК 4, требуется хирургическое вмешательство.
Первая помощь при возникновении приступа
Когда стенокардия 3 класса прогрессирует, приступы могут возникать спонтанно, даже при минимальной активности и сопровождаться болью. Что же делать пациенту, если возникли неприятные ощущения за грудиной?
- Примите средство для купирования – Нитроглицерин или его аналоги. Под язык следует положить таблетку или две, максимум 5 таблеток, однако такую дозу можно принимать только в самых тяжелых случаях, когда медиков приходится ждать слишком долго;
- Прекратите любые нагрузки – лучше принять сидячее положение;
- Когда признаки болезни обусловлены стрессовым состоянием, необходимо успокоиться;
- Обеспечьте доступ кислорода – освободитесь от давящих предметов и верхней одежды, если в помещении душно, нужно открыть форточку;
- В ноги помещается грелка с теплой водой.
Использовать Валидол во время приступов нельзя – он, напротив, способен нанести серьезный вред человеку со стенокардией.
В целом, помощь при приступе стенокардии направлена на то, чтобы исключить любые нагрузки для пациента и дождаться приезда врачей. В обязательном порядке необходимо вызвать скорую помощь, так как боли могут не прекращаться более 15 минут, что свидетельствует о предынфарктном состоянии, когда нужна госпитализация.
Можно ли вылечить стенокардию 3 ФК?
Учитывая, что стенокардия является хронической патологией, полностью избавиться от такого состояния невозможно. Однако поддерживать нормальное состояние пациенту все же удастся. Наиболее часто врачи назначают медикаментозную терапию, включающую прием:
- Аспирин для разжижения крови, так как бляшки образуются именно по этой причине, препарат оказывается эффективным;
- Нитроглицерин – выпускается в форме таблеток или спрея, его нельзя принимать регулярно, а только во время приступов;
- Антагонисты кальция – предотвращают сужение сосудов, исключают их спазм и повышение тонуса;
- Бета-андреноблокаторы – предупреждают развитие инфаркта, снижают потребность миокарда в кислороде;
- Препараты, предотвращающие появление тромбов – принадлежат к группе гиполипидемических лекарств, содержат антиобменные смолы.
В особо запущенных случаях, когда ИБС и стенокардия напряжения ФК 3 прогрессируют, лечение проводится при помощи хирургических методов. Самый распространенный – коронарная ангиопластика. Суть вмешательства состоит в том, чтобы ввести в артерию специальный баллон, который разрушит атеросклеротическую бляшку.
Другой кардинальный метод лечения – аортокоронарное шунтирование, когда прокладывается дополнительный путь для тока крови от аорты. Эта операция является более сложной, проводится, если у пациента нет серьезных сопутствующих патологий.
Как жить с диагнозом «стенокардия»?
Когда диагностика показала, что у человека прогрессирует стенокардия 3 функционального класса, придется существенно поменять образ жизни. Это необходимо для того, чтобы сократить число приступов и избежать других патологий, таких как, инфаркт, постинфарктный кардиосклероз, приводящий к гибели коронарных клеток.
Нужно предпринять несколько мер предосторожности:
- Следите, чтобы с вами всегда был Нитроглицерин – дома, на работе, в кармане или сумочке;
- Если чувствуете приближение приступа или предполагаете, что придется пережить нагрузку, заранее положите таблетку под язык;
- Измените режим питания – придерживаться строгих диет не нужно, а вот сократить потребление пищи с высоким уровнем холестерина придется. Ешьте небольшими порциями, контролируя свои ощущения;
- Двигайтесь по мере возможностей – полностью отказываться от нагрузок нельзя, совершайте хотя бы ежедневные непродолжительные прогулки.
Когда вы выяснили, как проявляется стенокардия напряжения 3 ФК, что это такое, какие лечебные и профилактические меры можно предпринять, главное – помнить, что без помощи и назначений кардиолога пить препараты запрещено. Чтобы обезопасить себя от обострений и приступов, тщательно следите за распорядком дня, не забывайте принимать необходимые медикаменты и регулярно посещать специалиста для проведения диагностики.
Ишемическая болезнь сердца
Центр Патологии Органов Кровообращения оказывает полный спектр квалифицированных медицинских услуг, связанных с профилактикой, диагностикой и лечением ишемической болезни сердца различной сложности.
ИБС: общие сведения
В России ишемическая болезнь сердца чрезвычайно распространена: 35% смертей от сердечно-сосудистых заболеваний приходится именно на нее (700 тыс. ежегодно). Если вы обладаете достаточными знаниями об этом недуге, то сможете обратиться за профессиональной медицинской помощью при появлении первых ее признаков. В запущенном виде ишемия превращается в смертельную «бомбу», которая может «взорваться» в любой момент: это самая распространенная причина внезапных смертей даже среди людей трудоспособного возраста.
Что такое ИБС сердца?
Ишемией называют поражение миокарда из-за нарушения нормального кровотока в коронарных артериях. Поражение может быть органическим и функциональным, а проявляться в виде острого или хронического заболевания. Чаще всего оно развивается в силу возрастных изменений в сердечно-сосудистой системе. Мужчины входят в зону риска развития ИБС после 55 лет. Женщины особенно подвержены этому недугу после 64 лет.
Вместе с кровью в сердце попадает достаточное количество питательных веществ. Резкое их снижение неминуемо влечет возникновение инфаркта. Немедленно обращайтесь к кардиологу, если замечаете у себя следующие признаки, особенно сопровождаемые болями за грудиной:
- потемнение в глазах;
- нарушения сердцебиения;
- одышку;
- повышение потливости.
Все это – явные проявления нарушения работы миокарда и кислородного голодания.
Причины ИБС
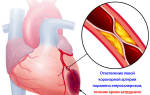
Существует ряд причин, из-за которых развивается ишемическая болезнь сердца. Атеросклероз – главная из них (90% случаев). Он вызывает сужение коронарных артерий, уменьшение их пропускной способности на 70% и более. Причинами ИБС также могут стать:
- увеличение активности системы организма, отвечающей за свертываемость крови;
- спазм, наблюдающийся в коронарных артериях;
- нарушения микроциркуляции крови в миокарде.
Обычно эти причины дополняют уже имеющийся атеросклероз.
Кроме возраста существуют другие факторы риска, провоцирующие заболевание. Ишемическая болезнь сердца развивается на фоне:
- наследственной предрасположенности;
- сахарного диабета;
- гипертонии;
- гиподинамии;
- курения более 10 сигарет в день;
- увеличения общего холестерина плазмы > 240 мг/дл, холестерина ЛПНП > 160 мг/дл.
Клетки миокарда реагируют на сужение питающих его сосудов в виде появления болей, склероза, дистрофии и некроза тканей.
Как возникает ИБС?
Для того чтобы понять, как возникает данное заболевание, следует знать, как устроено сердце. Оно представляет собой мышечный мешочек размером с кулак и весом 200-400 г, наполненный жидкостью, служащей для смазки и предотвращения трения при сокращениях мышцы. В левом предсердии и желудочке циркулирует артериальная кровь, наполненная кислородом. Она выталкивается в аорту через аортальный клапан. В его основании расположены устья коронарных артерий, питающих орган. Правый желудочек и предсердие откачивают наполненную углекислым газом кровь из внутренних органов к легким.
Работа сердечной мышцы циклична: периоды расслабления (диастолы) чередуются с периодами сокращения (систолы), когда кровь посылается в аорту и легочную артерию. Сокращения вызываются нервными импульсами, которые возникают в особом разделе сердечной мышцы – водителе ритма. Все импульсы идут к миокарду – мышечному слою, составляющему основу сердца и отвечающему за цикличные сокращения.
Кровь попадает в орган по двум коронарным артериям. Они служат для его жизнеобеспечения и вносят во все структуры кислород, питательные вещества. При атеросклеротическом поражении артерии сужаются, и возникают перебои в функционировании миокарда, а затем развиваются биохимическая, тканевая атрофия.
Классификация ИБС
Наверняка вы слышали выражение «грудная жаба». Так в народе называют стенокардию– начальную форму ИБС. Она проявляется в виде приступов болей длительностью 10-15 мин. Стенокардия в зависимости от сложности подразделяется на первичную, стабильную и прогрессирующую. Обычно при стенокардии диагностируют хроническую форму ИБС. Хроническая ишемическая болезнь сердца сопровождается постоянным недостатком кровоснабжения сердечной мышцы. Ее называют болезнью больших городов – ей сопутствуют стрессы, вредные привычки, гиподинамия и т.д.
Огромную опасность несет безболевая ишемия, ведь протекает она практически бессимптомно. Если ваши близкие родственники перенесли инфаркт миокарда, это повод для вас пройти диагностику у профессионального кардиолога. Современное оборудование для холтеровского мониторирования, эхокардиографии, а также функциональные нагрузочные тесты выявят негативные изменения. Это ваш шанс спасти свою жизнь!
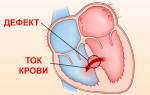
Зачастую затянувшийся приступ стенокардии перерастает в инфаркт миокарда. В данном случае диагностируется острая ишемическая болезнь сердца. Благодаря тому, что кровь из-за атеросклеротичной бляшки или закупорки сосуда перестает нормально циркулировать, часть тканей миокарда подвергается омертвению. Если артерия полностью закупорена тромбом, диагностируется крупноочаговый инфаркт или ишемическая болезнь сердца 3 степени (высшей).
После перенесенного инфаркта на сердечных тканях образуются рубцы разной величины, поскольку ткани не восстанавливаются. В различной степени поражаются мышечные ткани органа, клапаны. В таких случаях больной страдает от постинфарктного кардиосклероза. Эта форма ишемии сопровождается сердечной недостаточностью, различными аритмиями, в организме неизбежны отклонения кровообращения. Способность сердечной мышцы к сокращению снижается, организм не снабжается кровью в нормальном количестве.
Самой же тяжелой формой ИБС является внезапная сердечная смерть – мгновенная остановка сердечной деятельности. Риск появляется уже при первых признаках инфаркта миокарда, а смерть при отсутствии реанимационных действий может наступить в течение часа.
Как предупредить необратимые изменения, устранить причины ИБС? Уже сейчас позаботьтесь о том, чтобы пройти диагностику на современном оборудовании, и посетите кардиолога высокой квалификации.
ИБС (ишемическая болезнь сердца) — недостаточность кровоснабжения сердца.
Ишемическая болезнь сердца (ИБС) — самая частая причина смерти людей в развитых странах. Россия не является здесь исключением. Причина ИБС — коронарный атеросклероз, то есть частичная или полная закупорка одной или нескольких коронарных артерий (артерий, обеспечивающих кровью само сердце) атеросклеротическими бляшками. Однако ИБС и коронарный атеросклероз — не синонимы. Для того, чтобы поставить диагноз ИБС необходимо доказать наличие ишемии миокарда с помощью методов функциональной диагностики.
Часто диагноз ИБС ставят необоснованно, особенно в пожилом возрасте. ИБС и пожилой возраст — это тоже не синонимы.
Существует несколько форм ИБС. Ниже будут рассмотрены самые частые из них — стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда. К другим формам ИБС относятся ишемическая кардиомиопатия, безболевая ишемия миокарда, микроциркуляторная стенокардия (кардиальный синдром X).
Факторы риска ИБС
Факторы риска ИБС — те же, что и вообще для атеросклероза. К ним относят артериальную гипертонию (стойкое повышение уровня артериального давления выше 140/90), сахарный диабет, курение, наследственность (инфаркт миокарда или внезапная смерть одного или обоих родителей в возрасте до 55 лет), малоподвижный образ жизни, ожирение, избыточный уровень холестерина крови. Важнейшая часть профилактики и лечения ИБС — воздействие на факторы риска.
Основное проявление ишемии миокарда — боль в груди. Выраженность боли может быть разной — от легкого дискомфорта, чувства давления, жжения в груди до сильнейшей боли при инфаркте миокарда. Боль или дискомфорт чаще всего возникают за грудиной, посередине грудной клетки, внутри нее. Боль нередко отдает в левую руку, под лопатку или вниз, в область солнечного сплетения. Могут болеть нижняя челюсть, плечо. В типичном случае приступ стенокардии вызывается физической (реже эмоциональной) нагрузкой, холодом, обильной едой — всем, что вызывает увеличение работы сердца. Боль служит проявлением того, что сердечной мышце не хватает кислорода: того кровотока, который обеспечивает суженная коронарная артерия, при нагрузке становится недостаточно.
В типичных случаях приступ устраняется (купируется) в покое сам по себе либо после приема нитроглицерина (или иных быстродействующих нитратов — в виде таблеток под язык или спрея). Надо иметь в виду, что нитроглицерин может вызывать головную боль и снижение артериального давления — это непосредственные проявления его действия. Самостоятельно более двух таблеток нитроглицерина принимать не следует: это чревато осложнениями.
Жалобы могут и отсутствовать (это так называемая безболевая ишемия миокарда), иногда первым проявлением ИБС становится инфаркт миокарда или внезапная смерть. В этой связи всем, у кого есть факторы риска атеросклероза и кто собирается заниматься физкультурой, необходимо пройти нагрузочный тест (см. ниже) — убедиться в том, что при нагрузке не возникает ишемии миокарда.
Перебои в работе сердца (экстрасистолы) сами по себе не являются признаком ИБС. Причина экстрасистол чаще всего так и остается невыясненной, и лечения экстрасистолия сама по себе не требует. Тем не менее у больных ИБС нередко встречается экстрасистолия при физической нагрузке: если провести нагрузочный тест, и убедиться, что при нагрузке экстрасистолия исчезает, то это говорит о доброкачественном ее характере, о том, что она не опасна для жизни.
Жалобы при ишемической кардиомиопатии характерны для сердечной недостаточности любого иного происхождения. Прежде всего это одышка, то есть чувство нехватки воздуха при нагрузке, а в тяжелых случаях и в покое.
Стенокардия напряжения
Стенокардию напряжения иначе называют стабильной стенокардией. Стенокардия считается стабильной, если в течение нескольких недель ее тяжесть остается постоянной. Тяжесть стабильной стенокардии может несколько меняться в зависимости от уровня активности пациента, от температуры окружающей среды.
Впервые возникшей называют стенокардию, возникшую несколько недель назад. Это пограничное состояние между стабильной и нестабильной стенокардией.
Тяжесть стенокардии напряжения характеризует ее функциональный класс: от первого (самого легкого), когда приступы возникают лишь на фоне выполнения тяжелой физической работы, до четвертого, самого тяжелого (приступы при незначительной физической нагрузки и даже в покое).
Диагностика
Электрокардиограмма (или эхокардиография) в покое НЕ ЯВЛЯЮТСЯ методами диагностики ИБС. Иногда эти методы, однако, позволяют диагностировать или выявить ИБС, например если удается обнаружить признаки перенесенного инфаркта миокарда, или если выполнять их на фоне болей в грудной клетки.
Также не служит методом диагностики ИБС холтеровский мониторинг (мониторирование ЭКГ), хотя этот метод и применяется с этой целью неоправданно широко. Депрессии сегмента ST, которые выявляют при холтеровском мониторинге ЭКГ, часто неспецифичны (то есть носят ложный характер), особенно у женщин. Холтеровский мониторинг лишь позволяет выявить
Главным методом диагностики ИБС являются нагрузочные пробы. Основные виды нагрузочных проб: ЭКГ-пробы с физической нагрузкой и стресс-эхокардиография, то есть проведение эхокардиографии во время физической нагрузки (или сразу после ее окончания) либо на фоне введения препаратов, повышающих работу сердца (например, добутамина). Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России выполняется всего в нескольких центрах и практически малодоступна.
По результатам нагрузочных проб принимается решение, направлять ли пациента на коронарную ангиографию. Почти никогда не надо начинать обследование с коронарной ангиографии. Это лучший метод визуализировать (рассмотреть) поражения коронарных артерий (атеросклеротические бляшки), но оценить их функциональную значимость (вызывают ли они ишемию миокарда или нет) коронарная ангиография зачастую не может.
Существует три главные возможности лечения стенокардии напряжения: медикаментозное, коронарное стентирование (ангиопластика с установкой стентов) и коронарное шунтирование. В любом случае лечение начинается с активного воздействия на факторы риска: с низкохолестериновой диеты, с отказа от курения, с нормализации артериального давления и т. д.
Каждый пациент, которому поставлен диагноз ИБС, должен в отсутствие противопоказаний принимать как минимум три препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин) и статин (например, аторвастатин, розувастатин).
Надо иметь в виду, что ни коронарное стентирование, ни коронарное шунтирование в целом не удлиняет жизнь. Есть лишь избранные группы пациентов, для которых это не верно. Так, шунтирование удлиняет жизнь у больных с поражением нескольких сосудов в сочетании с сахарным диабетом, при сильно сниженной общей сократительной функции сердца, при поражении проксимальных (начальных) отделов левой коронарной артерии.
Стентирование при стабильной стенокардии тоже имеет ограниченный набор жизненных показаний, и в целом служит улучшению качества жизни (то есть устранению симптомов), а не ее продолжительности. Надо иметь в виду, что стентированная артерия хоть и выглядит на снимках, как нормальная, на деле таковой не является. Стенты (расправленные металлические пружины) подвержены тромбозу и другим осложнениям. Поэтому после стентирования в течение длительного времени необходимо принимать не только аспирин, но и другой антиагрегант — клопидогрел, а это, в свою очередь, увеличивает риск кровотечений.
В любом случае решение о методе лечения надо принимать вместе с лечащим врачом, терапевтом или кардиологом, а не с ангиографистом и не с кардиохирургом — теми, кто выполняет стентирование или шунтирование.
Нестабильная стенокардия и инфаркт миокарда
Эти два угрожающих жизни состояния вызваны тем, что в какой-то момент атеросклеротическая бляшка в коронарной артерии становится нестабильной (нарушается ее оболочка, она изъязвляется). Нестабильная стенокардия и инфаркт миокарда составляют так называемый острый коронарный синдром, он требует немедленной госпитализации. Почти в половине случаев острому коронарному синдрому не предшествует стенокардия, то есть он развивается на фоне видимого здоровья.
Чаще всего острый коронарный синдром проявляется сильной нестерпимой болью в груди (за грудиной или ниже — в области солнечного сплетения, «под ложечкой»).
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.