Инфаркт миокарда патофизиология
Инфаркт (лат. infarctus – начиненный, набитый) – это очаг некроза, возникающий в результате прекращения притока крови к органам с функционально конечными сосудами, т. е. или не имеющими, или имеющими крайне недостаточное количество анастомозов. К таким органам относятся головной мозг, легкие, селезенка, почки, печень, тонкий кишечник, где сосуды имеют анастомозы лишь в области микроциркуляторного русла и поэтому при задержке кровотока по основному стволу коллатерали оказываются недостаточными для купирования ишемии в бассейне поврежденного сосуда.
Непосредственной причиной инфаркта обычно является тромбоз соответствующей артерии, реже – эмболия; допускается также длительный спазм артерий.
Различают следующие разновидности инфарктов в зависимости от различных признаков и механизмов развития:
1) белые и красные;
2) асептические и инфицированные;
3) коагуляционные и колликвационные;
4) пирамидальноконической и неправильной формы.
Белые (ишемические) инфаркты возникают в органах с абсолютно или относительно недостаточными коллатералями (почки, сердце, головной и спинной мозг, селезенка, печень) и характеризуются отсутствием вторичного заполнения кровеносных сосудов некротического участка кровью.
Красные (геморрагические) инфаркты возникают при вторичном затекании крови в сосуды зоны некроза из коллатералей или через портальные системы и выраженном диапедезе крови (легкие, кишечник, гонады, сетчатка и т. д.).
Инфаркты внутренних органов чаще бывают асептическими. Инфицированный инфаркт развивается в случае первичного бактериального обсеменения участка, подвергшегося некрозу (кишечник, легкие) или в результате закупорки сосудов инфицированными тромбами или эмболами.
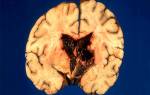
Во всех органах инфаркт развивается по типу коагуляционного некроза с исходом в соединительнотканный рубец. Лишь инфаркты мозга протекают по типу коллимационного некроза, с незначительным участием нейтрофильных лейкоцитов, активацией элементов микроглии и исходом в виде кисты.
Форма зоны некроза зависит от характера ветвления кровеносных сосудов. Так, в органах с дихотомическим разветвлением сосудов (селезенка, легкие, почки) зона некроза имеет пирамидально-коническую форму; в сердце, мозге возникает некроз неправильной формы.
Инфаркт миокарда патофизиология
Для инфаркта миокарда характерна также гиперферментемия, т. е. повышение активности ферментов в плазме крови. При возникновении некроза они поступают из некротизированных миокардиальных клеток в кровь. При появлении инфаркта миокарда или подозрении на него активность ферментов крови: креатинфосфокиназы (КФК), аспартатаминотрансферазы (АСАТ, или ACT), лактатдегидрогеназы (ЛДГ) должна определяться серийно. Чем больше очаг некроза, тем выше активность КФК в плазме крови. На этом принципе основан даже метод косвенного определения размеров инфаркта миокарда по математическим формулам.
Информативным показателем развития инфаркта миокарда может быть также повышение в крови уровня миоглобина. Уровень миоглобина в крови больных крупноочаговым инфарктом миокарда может повышаться в 4-10 раз и более по сравнению с нормой (она колеблется от 5 до 80 нг/мл). Содержание миоглобина нормализуется через 20-40 ч после начала заболевания. По степени и длительности повышения уровня миоглобина в крови больных можно судить о величине зоны некроза и о прогнозе заболевания.
Осложнения инфаркта миокарда.
Осложнения инфаркта весьма существенно отягощают его течение и часто являются непосредственной причиной летальности и инвалидизации пациентов при данном заболевании. Различают ранние и поздние осложнения острой коронарной патологии.
Ранние осложнения могут возникать в первые дни, часы и даже минуты инфаркта миокарда. К ним относятся кардиогенный шок, острая сердечная недостаточность, острая аневризма сердца, разрывы сердца, тромбоэмболические осложнения, нарушения ритма и проводимости, перикардиты, острые поражения желудочно-кишечного тракта.
Поздние осложнения возникают в подостром периоде рубцевания инфаркта миокарда. Это постинфарктный перикардит (синдром Дресслера), хроническая аневризма сердца, хроническая сердечная недостаточность и другие
Саногенетические механизмы, формирующиеся при инфаркте миокарда:
-Усиление коллатерального кровообращения. Кровоснабжение инфицированной области может быть улучшено за счет расширения других ветвей той коронарной артерии, в одной из ветвей которой нарушена проводимость, за счет коронарных артерий, которые частично перекрывают зону кровоснабжения обтурированной артерии.
-Усиление парасимпатических влияний на миокард. Парасимпатические влияния на миокард уменьшают частоту сердечных сокращений и ослабляют силу сердечных сокращений (отрицательное хронотропное и инотропное влияние). И то и другое уменьшает потребность миокарда в кислороде, нехватка которого резко ощущается при ишемии миокарда.
-Выработка эндотелием коронарных сосудов вазодилататорных биологически активных веществ и метаболитов. Поврежденный атеросклерозом эндотелий коронарных сосудов в меньшей степени, чем неповрежденный эндотелий, способен вырабатывать эти вещества. Однако они всё же в нем вырабатываются. В определенных условиях такие вещества как аденозин, оксид азота, простагландины, способны предупредить или снизить степень вазоконстрикции.
Кардиогенный шок – это критическое состояние, которое развивается вследствие острой артериальной гипотензии, обусловленной резким падением насосной функции левого желудочка.
Первичное звено патогенеза кардиогенного шока – это быстрое снижение ударного объема левого желудочка, которое приводит к артериальной гипотензии, несмотря на компенсаторный спазм резистивных сосудов и рост общего периферического сосудистого сопротивления (ОПСС), направленные на восстановление артериального давления.
В силу резкого угнетения сократительной способности сердечной мышцы у больных в состоянии кардиогенного шока невозможно компенсаторное возрастание минутного объема кровообращение (МОК) в результате адренергической нейрогуморальной стимуляции сердца в ответ на артериальную гипотензию и циркуляторную гипоксию. Кроме артериальной гипотензии, доставку кислорода клетке при кардиогенном шоке снижает юкстакапиллярное шунтирование вследствие компенсаторно-патогенного спазма сосудов сопротивления. Артериальная гипотензия и снижение кровотока по обменным капиллярам вследствие спазма мельчайших артерий, артериол и прекапиллярных сфинктеров нарушают кровоток в органах на периферии и вызывают основные симптомы кардиогенного шока.
При кардиогенном шоке артериальная гипотензия сразу же начинает выступать одним из основных звеньев патогенеза.
Артериальной гипотензия как следствие падения ударного объема левого желудочка развивается тогда, когда некробиотическим изменениям более чем одна треть массы миокарда левого желудочка. Такие нарушения сердечного ритма как полная поперечная блокада сердца, брадиаритмии, политопная желудочковая тахисистолия ведут к дискоординации сокращений предсердий и желудочков, снижению времени диастолического наполнения левого желудочка, падению его ударного объема и кардиогенному шоку.
Компенсаторные реакции в ответ на артериальную гипотензию и циркуляторную гипоксию при кардиогенном шоке включают:
— преимущественно нейрогенный спазм вен в результате усиления симпатических сосудосуживающих влияний;
— активацию ренин-ангиотензин-альдостеронового механизма, в том числе и в результате системной адренергической стимуляции;
— компенсаторную аутогемоделюцию, т.е. мобилизацию жидкости из интерстициального сектора в сосудистый вследствие изменения на системном уровне соотношения между пре- и посткапиллярным сосудистым сопротивлением.
Биологическая роль данных компенсаторных реакций – поддержание МОК и АД через рост общего венозного возврата, задержку в организме натрия и воды, увеличение внутрисосудистого жидкостного спектра и возрастание ОПСС. При кардиогенном шоке эти защитные реакции увеличивают пред – и постнагрузку, а значит, повышают утилизацию свободной энергии кардиомиоцитами. Рост работы клеток сократительного миокарда повышает несоответствие между потребностью сердца в кислороде и доставкой его к нему.
Основная патофизиологическая особенность кардиогенного шока – это изначально присущие компенсаторным реакциям свойства звеньев патогенеза, действие которых приводит к прогрессированию шока и его необратимости. Кроме того, при кардиогенном шоке поражен основной эффектор компенсаторных реакций, направленных на поддержание МОК – сердце.
О внезапной сердечной смерти хочется сказать особо. Внезапной коронарной смертью (внезапной сердечной смертью) называют неожиданную смерть, возникшую мгновенно или в пределах 1 ч после появления первых симптомов коронарной катастрофы (ангинозные боли, аритмия). Чаще всего (более 90% случаев) внезапная сердечная смерть наступает у пациентов, имевших до этого заболевания сердца, но находившихся, с точки зрения врача, в относительно стабильном, неопасном для жизни состоянии. В США от ВСС ежегодно погибает около400000 человек, больше половины из которых считались абсолютно здоровыми.
Непосредственными причинами внезапной сердечной смерти являются фибрилляция желудочков и желудочковая тахикардия (80% случаев), а также асистолия или резкая брадикардия (20%). К причинам ВСС у взрослых относят: постинфарктный кардиосклероз, кардиомиопатии (особенно гипертрофическую), миокардиты, аномалии проводящей системы (например, синдром Вольфа-Паркинсона-Уайта — WPW), синдром удлиненного интервала Q-T. У лиц молодого возраста внезапная сердечная смерть может быть следствием спазма коронарных артерий даже при отсутствии коронарного атеросклероза. При патологоанатомическом исследовании у них не удается выявить никаких морфологических изменений в сердечной мышце. В этом случае причиной ВСС считается стрессорное повреждение сердца.
Патогенез ВСС до конца не изучен. Еще Леонардо да Винчи отмечал взаимосвязь между поражением сердечных сосудов и внезапной смертью, хотя в тоже время не было известно ни о факторах риска, ни о причинах её возникновения. По современным представлениям, непосредственной причиной развития ВСС является электрическая нестабильность сердца, приводящая к трепетанию или фибрилляции желудочков, которые могут возникать как в острую фазу ИМ, так и в результате стрессовых ситуаций. В этих случаях происходит активация симпатоадреналовой системы, гиперкатехоламинемия, повышается потребность миокарда в кислороде. На ЭКГ – депрессия сегмента ST, желудочковые экстрасистолы.
Патогенез инфаркта миокарда патофизиология

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острые коронарные синдромы (ОКС) обычно развиваются в тех случаях, когда происходит острый тромбоз атеросклеротически измененной венечной артерии. Атеросклеротическая бляшка иногда становится нестабильной или воспаляется, что приводит к ее разрыву. При этом содержимое бляшки активирует тромбоциты и каскад коагуляции, в результате чего возникает острый тромбоз. Активация тромбоцитов приводит к конформационным изменениям в IIb/IIIa гликопротеиновых рецепторах мембраны, что ведет к склеиванию (и, таким образом, скоплению) тромбоцитов. Даже атеросклеротическая бляшка, в минимальной степени преграждающая кровоток, может разрываться и приводить к тромбозу; более чем в 50 % случаев сосуд бывает сужен менее чем на 40 %. В результате тромб резко ограничивает приток крови к участкам миокарда. Спонтанный тромбоз происходит приблизительно у двух третей больных; через 24 ч обструкцию тромбом выявляют лишь приблизительно в 30 % случаев. Однако фактически всегда нарушение кровоснабжения длится достаточно долго, чтобы вызвать некроз ткани.
Иногда эти синдромы вызваны артериальной эмболией (например, при митральном или аортальном стенозе, инфекционном эндокардите). Применение кокаина и другие факторы, приводящие к спазму венечной артерии, могут иногда заканчиваться инфарктом миокарда. К инфаркту миокарда может привести спазм нормальной или атеросклеротически измененной венечной артерии.

[1], [2], [3], [4], [5], [6], [7]
Начальные проявления зависят от размера, местоположения и продолжительности обструкции, они варьируют от транзиторной ишемии до инфаркта. Исследование новых, более чувствительных маркеров указывает на то, что небольшие участки некроза, вероятно, появляются даже при умеренных вариантах ОКС. Таким образом, ишемические события происходят непрерывно, и классификация их по подгруппам, хотя и полезна, однако несколько условна. Последствия острого события зависят прежде всего от массы и типа сердечной ткани, подвергшейся инфаркту.
Ишемизированная (но не некротизированная) ткань снижает сократимость, приводя к появлению зон гипокинезии или акинезии; эти сегменты могут расширяться или выпирать во время систолы (так называемое парадоксальное движение). Размер пораженной области определяет эффекты, которые могут варьировать от минимальной или умеренной сердечной недостаточности до кардиогенного шока. Сердечную недостаточность различной степени отмечают у двух третей госпитализированных с острым инфарктом миокарда. В случае низкого сердечного выброса на фоне сердечной недостаточности ставят ишемическую кардиомиопатию. Ишемия с вовлечением папиллярных мышц может приводить к появлению регургитации на митральном клапане.
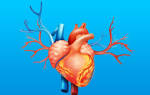
Инфаркт миокарда — некроз миокарда вследствие резкого сокращения коронарного кровотока к пораженному участку. Некротизированная ткань необратимо теряет функциональность, однако существует зона потенциально обратимых изменений, прилежащая к зоне инфаркта.
В большинстве случаев инфаркт миокарда поражает левый желудочек, но повреждение может простираться на правый желудочек (ПЖ) или предсердия. Инфаркт миокарда правого желудочка чаще всего развивается при поражении правой венечной или доминирующей левой огибающей артерии. Он характеризуется высоким давлением наполнения правого желудочка, часто с выраженной трикуспидальной регургитацией и уменьшенным сердечным выбросом. Нижнезадний инфаркт миокарда вызывает некоторую степень дисфункции правого желудочка приблизительно у половины больных и в 10-15 % случаев приводит к появлению гемодинамических расстройств. Дисфункцию правого желудочка следует предполагать у любого больного с нижнезадним инфарктом миокарда и повышением давления в яремных венах на фоне артериальной гипотензии и шока. Инфаркт миокарда правого желудочка, осложняющий инфаркт миокарда левого желудочка, может значительно увеличивать риск смертности.
Передний инфаркт миокарда часто бывает более обширным и имеет худший прогноз, чем нижнезадний инфаркт миокарда. Он обычно бывает результатом окклюзии левой венечной артерии, особенно левой нисходящей ветви. Нижнезадний инфаркт отражает поражение правой венечной или доминирующей левой огибающей артерии.
Трансмуральный инфаркт миокарда вовлекает в зону некроза всю толщину миокарда (от эпикарда до эндокарда) и обычно характеризуется появлением патологического зубца на электрокардиограмме. Нетрансмуральный, или субэндокардиальный, инфаркт миокарда не простирается на всю толщу желудочка и приводит только к изменениям сегмента или зубца (ST-T). Субэндокардиальный инфаркт обычно предполагает вовлечение внутренней трети миокарда в том месте, где имеется наибольшее напряжение стенки желудочка и миокардиальный кровоток наиболее чувствителен к изменениям циркуляции. За таким инфарктом миокарда может следовать длительный период артериальной гипотензии. Поскольку трансмуральная глубина некроза точно не может быть определена клинически, инфаркт обычно классифицируют по наличию или отсутствию повышения сегмента или зубца на электрокардиограмме. Объем некротизированного миокарда можно приблизительно оценить по степени и продолжительности повышения активности КФК.
Ишемизированные и некротизированные клетки неспособны к нормальной электрической деятельности, что выражается различными изменениями данных ЭКГ (чаще всего изменениями ST-T), аритмиями и нарушениями проведения. Вызванные ишемией изменения ST-T включают снижение сегмента (часто косо нисходящего от точки J), инверсию зубца , подъем сегмента (часто оцениваемый как показатель повреждения) и заостренные высокие зубцы в острейшей фазе инфаркта миокарда. Нарушения проводимости могут отражать повреждение синусового узла, атриовентрикулярного (АВ) узла или проводящей системы миокарда. Большинство изменений преходящи; некоторые остаются навсегда.

[8], [9], [10], [11], [12], [13], [14]
Инфаркт миокарда патофизиология
Патофизиология инфаркта миокарда
Инфаркт — очаг некроза, развившегося вследствие нарушения кровообращения. Инфаркт называют также циркуляторным, или ангиогенным некрозом. Термин «инфаркт» (от лат. нафаршировать) был предложен Вирховым для формы некроза, при которой омертвевший участок ткани пропитывается кровью.
Острый инфаркт миокарда определяют, пользуясь клиническими, электрокардиографическими, биохимическими и патоморфологическими характеристиками. Признано, что термин «острый инфаркт миокарда» отображает смерть кардиомиоцитов, вызванную длительной ишемией.
Тромбоз сосудов разной локализации занимает одно из ведущих мест среди причин инвалидизации, смертности и сокращения средней продолжительности жизни населения, которые определяют необходимость широкого применения в медицинской практике препаратов с антикоагулянтными свойствами.
Накопленный экспериментальный и клинический опыт лечения инфаркта миокарда, отсутствие ожидаемого положительного эффекта от тромболитической терапии указывает на то, что восстановление коронарного кровотока — «обоюдоострый меч», нередко приводящий к развитию «синдрома реперфузии».
Нарушения липидного спектра крови занимают ведущее место в перечне факторов риска основных заболеван.
Как диагностируется инфаркт миокарда?
Воскресенье, 13 января 2013 г.
Какова патофизиология острого инфаркта миокарда (ИМ)?
Современный взгляд на патофизиологию инфаркта миокарда основан на наблюдении Геррика (Herrick), сделанном в 1912 г. и подтвержденном Девудом (Dewood) в 1980 г. Они описали окклюзию стенозированных коронарных артерий тромбом в зоне острого ИМ. Тромб чаще всего формируется на месте разорвавшейся атеросклеротической бляшки. Степень обструкции и тромбоза бывает разной. Это вызвано многими факторами, включая нарушение эндотелия коронарных сосудов, протяженность обструкции, агрегацию тромбоцитов и изменение сосудистого тонуса. Считается, что эти механизмы лежат в основе 85 % случаев ИМ.
К другим причинам ИМ относятся коронарный васкулит, эмболия, коронаро-спазм, врожденные аномалии и повышенная вязкость крови. В основе ИМ, вызванного кокаином, лежит несколько факторов, поскольку тяжелый вазоспазм и острый тромбоз развиваются как в стенозированных, так и в нормальных артериях.
В большинстве случаев причину разрыва атеросклеротической бляшки установить не удается. В какой-то мере ИМ связывают с тяжелым физическим напряжением, эмоциональным стрессом, травмой и неврологическими нарушениями. Доказано, что ИМ часто развивается в ранние утренние часы, что может быть обусловлено циркадным повышением уровня катехоламинов и агрегацией тромбоцитов. Разрыв атеросклеротических бляшек и развитие ИМ связывают с инфекциями Chlamidia pneumonia, Helicobacter pylori и др.
Классическими симптомами инфаркта миокарда являются боль за грудиной, одышка, тошнота, потоотделение, сердцебиение и страх смерти. Боль в груди обычно продолжается не менее 15-30 мин и может иррадиировать в руки, нижнюю челюсть или спину. В пожилом возрасте инфаркта миокарда часто проявляется атипичными симптомами в виде одышки, спутанности сознания, головокружения, обморока и болей в животе. Приблизительно в 25 % случаев ИМ протекает бессимптомно или не диагностируется, поэтому называется “немым”.
Основными признаками являются бледность, потоотделение и возбуждение. Патологические изменения артериального давления, сердечного ритма и дыхания варьируют в зависимости от типа и распространенности инфаркта миокарда. Может наблюдаться субфебрильная температура, и почти всегда выслушивается IV тон сердца. Кроме того, в зависимости от локализации и распространенности ИМ могут набухать яремные вены и выслушивается III тон сердца. Позже могут появляться шум трения перикарда и периферические отеки, но для первых часов ИМ эти признаки не характерны. При нарушении функции сосочковых мышц и их отрыве выслушивается систолический шум над митральным клапаном, хотя часто он короче и мягче, чем обычно бывает при недостаточности митрального клапана.
Как диагностируется инфаркт миокарда?
Диагноз инфаркт миокарда ставится на основании клинических симптомов, ЭКГ-признаков и повышения активности кардиоспецифических ферментов в сыворотке крови.
Помогает ли эхокардиография в диагностике острого ИМ?
Да. При эхокардиографии определяются аномальные движения стенки миокарда, даже если на ЭКГ признаки ИМ отсутствуют. Эхокардиография играет существенную роль в диагностике механических осложнений.
Как дифференцировать симптомы стенокардии и инфаркта миокарда?
Боль при остром инфаркте обычно более интенсивная и продолжительная (1-8 ч), чаще сопровождается одышкой, потоотделением, тошнотой, рвотой. Кроме того, на стандартной ЭКГ (в 12 отведениях) подъем сегмента ST бывает чаще, чем ST-де-прессия. Могут отмечаться также отрицательный зубец Т и патологический зубец Q.
Какие результаты могут быть получены при физикальном обследовании больных с ишемией миокарда?
Результаты физикального обследования могут быть нормальными. Ритм галопа (четвертый сердечный тон) может быть связан с сокращением предсердия, преодолевающего ригидность жесткого левого желудочка. Если IV тон появляется и исчезает вместе с симптомами стенокардии, это свидетельствует о нарушении растяжимости желудочка и является аргументом в пользу предположения о наличии у больного ишемии миокарда. Ритм галопа, связанный с IV тоном, может появляться до возникновения симптомов стенокардии (и сохраняться после появления симптомов ишемии миокарда) и быть вызван другими причинами нарушения растяжимости желудочка, такими как его гипертрофия, гипертензия, аортальный стеноз, перенесенный инфаркт миокарда. Можно обнаружить признаки застойной сер-денной недостаточности (повышение давления в яремных венах, хрипы в легких, дополнительный III тон). При осмотре можно увидеть, а при пальпации ощутить выпячивание стенки грудной клетки, связанное с дискинезией миокарда во время острой ишемии или инфаркта. Шумы, особенно вновь возникшие, могут быть связаны с ишемией. Ишемия сосочковых мышц может привести к митральной регургитации. Разрыв межжелудочковой перегородки ведет к появлению дефекта межжелудочковой перегородки и, следовательно, к связанному с ним шуму. Стеноз аорты и обструктивная кардиомиопатия сопровождаются соответствующими шумами и могут быть причиной появления ишемии миокарда и стенокардии.
Какие еще симптомы могут быть связаны с ишемией миокарда?
Наряду с типичными жалобами на боль в груди при ишемии миокарда могут также наблюдаться:
Инфаркт миокарда — Патофизиология
Инфаркт миокарда происходит, когда атеросклеротическая бляшка медленно формируется на внутренних оболочках коронарной артерии, а затем внезапно отрывается, начинается катастрофическое образование тромбов, что приводит к тотальной окклюзии артерии и прекращению кровотока.
Острый инфаркт миокарда классифицируется на два суб-типа, согласно острому коронарному синдрому, а именно: инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST, которые чаще всего (но не всегда) являются проявлением атеросклеротической болезни сердца. Наиболее частой причиной возникновения такого заболевания является разрыв атеросклеротической бляшки в эпикардиальной коронарной артерии, что приводит к образованию каскада тромбов, и иногда приводит к полной окклюзии артерии. Атеросклероз представляет собой формирование фиброзных образований на бляшках, расположенных на стенках артерий (в данном случае, коронарных артерий), такой процесс обычно длится десятилетиями. Отклонения от нормы на колонке течения крови, которые наблюдаются на ангиографии, отражают сужение полости артерий, образовавшееся в результате долгосрочного формирования атеросклероза. Бляшки становятся нестабильными, отрываются и провоцируют формирование тромбов (сгустков крови) которые забивают артерии; этот процесс происходит в течение минут. Когда в сосудистой системе имеет место значительный разрыв бляшки, происходит инфаркт миокарда (некроз участка миокарда).
Если сниженное кровотечение к сердцу продолжается достаточно долго, создаются условия для процесса, известного под названием ишемический каскад; клетки сердца на территории, где происходит окклюзия коронарной артерии, отмирают (преимущественно путем некроза), а новые клетки не образуются. На этом месте остается коллагеновый рубец. Последние исследования показывают, что в течение процесса повреждения тканей при инфаркте миокарда играет роль и другая форма отмирания клеток, которая называется апоптоз. В результате сердце пациента претерпевает долгосрочные изменения. Этот процесс образования рубца миокарда также повышает риск образования смертельно опасных типов аритмии, а кроме того результатом такого явления может стать формирование желудочкового аневризма, который может разрушаться, что приводит к катастрофическим последствиям.
Поврежденные ткани сердца проводят электрические импульсы медленнее, чем нормальные ткани сердца. Разница в скорости проводимости между поврежденными и неповрежденными тканями может стать причиной повторного возвращение импульса в один и тот же участок миокарда, что приводит ко многим типам аритмий, даже летальных. Наиболее серьезным из такого типа аритмий является фибрилляция желудочков (ФЖ), невероятно быстрый и хаотичный сердечный ритм, который является одной из наиболее часто встречающихся причин внезапной сердечной смерти. Другим опасным для жизни типом аритмии является желудочковая тахикардия (ЖТ), которая может быть (но может и не быть) причиной внезапной сердечной смерти. Однако, желудочковая тахикардия часто приводит к повышенному сердцебиению, что снижает эффективность прохождения крови через сердце. Таким образом, выход крови и давление могут достичь опасного уровня, что может привести к последующей коронарной ишемии и перейти в инфаркт.
Сердечный дефибриллятор – это специальное устройство, которое было создано для борьбы с фатальными типами аритмий. Это устройство функционирует с помощью передачи электрического шока пациенту с целью деполяризации критической массы сердечной мышцы, таким образом получая эффект «перезагрузки» сердца. Такая процедура зависит от времени, шансы на успешную дефибрилляцию быстро снижаются после начала кардиопульмонального шока.
Свяжитесь с нами Пожалуйста, заполните эту форму, и мы незамедлительно подберём
для Вас оптимальные варианты обследования и лечения в Израиле.
Инфаркт миокарда анатомия и физиология
Патофизиология инфаркта миокарда
Инфаркт — очаг некроза, развившегося вследствие нарушения кровообращения. Инфаркт называют также циркуляторным, или ангиогенным некрозом. Термин «инфаркт» (от лат. нафаршировать) был предложен Вирховым для формы некроза, при которой омертвевший участок ткани пропитывается кровью.
Острый инфаркт миокарда определяют, пользуясь клиническими, электрокардиографическими, биохимическими и патоморфологическими характеристиками. Признано, что термин «острый инфаркт миокарда» отображает смерть кардиомиоцитов, вызванную длительной ишемией.
Тромбоз сосудов разной локализации занимает одно из ведущих мест среди причин инвалидизации, смертности и сокращения средней продолжительности жизни населения, которые определяют необходимость широкого применения в медицинской практике препаратов с антикоагулянтными свойствами.
Накопленный экспериментальный и клинический опыт лечения инфаркта миокарда, отсутствие ожидаемого положительного эффекта от тромболитической терапии указывает на то, что восстановление коронарного кровотока — «обоюдоострый меч», нередко приводящий к развитию «синдрома реперфузии».
Нарушения липидного спектра крови занимают ведущее место в перечне факторов риска основных заболеван.
Инфаркт миокарда происходит, когда атеросклеротическая бляшка медленно формируется на внутренних оболочках коронарной артерии, а затем внезапно отрывается, начинается катастрофическое образование тромбов, что приводит к тотальной окклюзии артерии и прекращению кровотока.
Острый инфаркт миокарда классифицируется на два суб-типа, согласно острому коронарному синдрому, а именно: инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST, которые чаще всего (но не всегда) являются проявлением атеросклеротической болезни сердца.
Наиболее частой причиной возникновения такого заболевания является разрыв атеросклеротической бляшки в эпикардиальной коронарной артерии, что приводит к образованию каскада тромбов, и иногда приводит к полной окклюзии артерии. Атеросклероз представляет собой формирование фиброзных образований на бляшках, расположенных на стенках артерий (в данном случае, коронарных артерий), такой процесс обычно длится десятилетиями.
Отклонения от нормы на колонке течения крови, которые наблюдаются на ангиографии, отражают сужение полости артерий, образовавшееся в результате долгосрочного формирования атеросклероза. Бляшки становятся нестабильными, отрываются и провоцируют формирование тромбов (сгустков крови) которые забивают артерии;
Если сниженное кровотечение к сердцу продолжается достаточно долго, создаются условия для процесса, известного под названием ишемический каскад; клетки сердца на территории, где происходит окклюзия коронарной артерии, отмирают (преимущественно путем некроза), а новые клетки не образуются.
На этом месте остается коллагеновый рубец. Последние исследования показывают, что в течение процесса повреждения тканей при инфаркте миокарда играет роль и другая форма отмирания клеток, которая называется апоптоз. В результате сердце пациента претерпевает долгосрочные изменения.
Этот процесс образования рубца миокарда также повышает риск образования смертельно опасных типов аритмии, а кроме того результатом такого явления может стать формирование желудочкового аневризма, который может разрушаться, что приводит к катастрофическим последствиям.
Поврежденные ткани сердца проводят электрические импульсы медленнее, чем нормальные ткани сердца. Разница в скорости проводимости между поврежденными и неповрежденными тканями может стать причиной повторного возвращение импульса в один и тот же участок миокарда, что приводит ко многим типам аритмий, даже летальных.
Наиболее серьезным из такого типа аритмий является фибрилляция желудочков (ФЖ), невероятно быстрый и хаотичный сердечный ритм, который является одной из наиболее часто встречающихся причин внезапной сердечной смерти. Другим опасным для жизни типом аритмии является желудочковая тахикардия (ЖТ), которая может быть (но может и не быть) причиной внезапной сердечной смерти.
Однако, желудочковая тахикардия часто приводит к повышенному сердцебиению, что снижает эффективность прохождения крови через сердце. Таким образом, выход крови и давление могут достичь опасного уровня, что может привести к последующей коронарной ишемии и перейти в инфаркт.
Сердечный дефибриллятор – это специальное устройство, которое было создано для борьбы с фатальными типами аритмий. Это устройство функционирует с помощью передачи электрического шока пациенту с целью деполяризации критической массы сердечной мышцы, таким образом получая эффект «перезагрузки» сердца.
Свяжитесь с нами Пожалуйста, заполните эту форму, и мы незамедлительно подберём
для Вас оптимальные варианты обследования и лечения в Израиле.
Как диагностируется инфаркт миокарда?
Воскресенье, 13 января 2013 г.
Какова патофизиология острого инфаркта миокарда (ИМ)?
Современный взгляд на патофизиологию инфаркта миокарда основан на наблюдении Геррика (Herrick), сделанном в 1912 г. и подтвержденном Девудом (Dewood) в 1980 г. Они описали окклюзию стенозированных коронарных артерий тромбом в зоне острого ИМ. Тромб чаще всего формируется на месте разорвавшейся атеросклеротической бляшки.
Степень обструкции и тромбоза бывает разной. Это вызвано многими факторами, включая нарушение эндотелия коронарных сосудов, протяженность обструкции, агрегацию тромбоцитов и изменение сосудистого тонуса. Считается, что эти механизмы лежат в основе 85 % случаев ИМ.
К другим причинам ИМ относятся коронарный васкулит, эмболия, коронаро-спазм, врожденные аномалии и повышенная вязкость крови. В основе ИМ, вызванного кокаином, лежит несколько факторов, поскольку тяжелый вазоспазм и острый тромбоз развиваются как в стенозированных, так и в нормальных артериях.
В большинстве случаев причину разрыва атеросклеротической бляшки установить не удается. В какой-то мере ИМ связывают с тяжелым физическим напряжением, эмоциональным стрессом, травмой и неврологическими нарушениями. Доказано, что ИМ часто развивается в ранние утренние часы, что может быть обусловлено циркадным повышением уровня катехоламинов и агрегацией тромбоцитов. Разрыв атеросклеротических бляшек и развитие ИМ связывают с инфекциями Chlamidia pneumonia, Helicobacter pylori и др.
Классическими симптомами инфаркта миокарда являются боль за грудиной, одышка, тошнота, потоотделение, сердцебиение и страх смерти. Боль в груди обычно продолжается не менее 15-30 мин и может иррадиировать в руки, нижнюю челюсть или спину. В пожилом возрасте инфаркта миокарда часто проявляется атипичными симптомами в виде одышки, спутанности сознания, головокружения, обморока и болей в животе. Приблизительно в 25 % случаев ИМ протекает бессимптомно или не диагностируется, поэтому называется “немым”.
Основными признаками являются бледность, потоотделение и возбуждение. Патологические изменения артериального давления, сердечного ритма и дыхания варьируют в зависимости от типа и распространенности инфаркта миокарда. Может наблюдаться субфебрильная температура, и почти всегда выслушивается IV тон сердца.
Кроме того, в зависимости от локализации и распространенности ИМ могут набухать яремные вены и выслушивается III тон сердца. Позже могут появляться шум трения перикарда и периферические отеки, но для первых часов ИМ эти признаки не характерны. При нарушении функции сосочковых мышц и их отрыве выслушивается систолический шум над митральным клапаном, хотя часто он короче и мягче, чем обычно бывает при недостаточности митрального клапана.
Диагноз инфаркт миокарда ставится на основании клинических симптомов, ЭКГ-признаков и повышения активности кардиоспецифических ферментов в сыворотке крови.
Помогает ли эхокардиография в диагностике острого ИМ?
Да. При эхокардиографии определяются аномальные движения стенки миокарда, даже если на ЭКГ признаки ИМ отсутствуют. Эхокардиография играет существенную роль в диагностике механических осложнений.
Как дифференцировать симптомы стенокардии и инфаркта миокарда?
Боль при остром инфаркте обычно более интенсивная и продолжительная (1-8 ч), чаще сопровождается одышкой, потоотделением, тошнотой, рвотой. Кроме того, на стандартной ЭКГ (в 12 отведениях) подъем сегмента ST бывает чаще, чем ST-де-прессия. Могут отмечаться также отрицательный зубец Т и патологический зубец Q.
Какие результаты могут быть получены при физикальном обследовании больных с ишемией миокарда?
Результаты физикального обследования могут быть нормальными. Ритм галопа (четвертый сердечный тон) может быть связан с сокращением предсердия, преодолевающего ригидность жесткого левого желудочка. Если IV тон появляется и исчезает вместе с симптомами стенокардии, это свидетельствует о нарушении растяжимости желудочка и является аргументом в пользу предположения о наличии у больного ишемии миокарда.
Ритм галопа, связанный с IV тоном, может появляться до возникновения симптомов стенокардии (и сохраняться после появления симптомов ишемии миокарда) и быть вызван другими причинами нарушения растяжимости желудочка, такими как его гипертрофия, гипертензия, аортальный стеноз, перенесенный инфаркт миокарда.
Можно обнаружить признаки застойной сер-денной недостаточности (повышение давления в яремных венах, хрипы в легких, дополнительный III тон). При осмотре можно увидеть, а при пальпации ощутить выпячивание стенки грудной клетки, связанное с дискинезией миокарда во время острой ишемии или инфаркта.
Шумы, особенно вновь возникшие, могут быть связаны с ишемией. Ишемия сосочковых мышц может привести к митральной регургитации. Разрыв межжелудочковой перегородки ведет к появлению дефекта межжелудочковой перегородки и, следовательно, к связанному с ним шуму.
Какие еще симптомы могут быть связаны с ишемией миокарда?
Наряду с типичными жалобами на боль в груди при ишемии миокарда могут также наблюдаться: