Инфаркт миокарда стентирование сосудов
Как стентирование спасает при инфаркте миокарда
Из-за чего возникает и как развивается инфаркт миокарда?
В стенках сердечных артерий с возрастом образуются атеросклеротические бляшки. Бляшка уменьшает просвет сосуда, но может никак не проявлять себя до тех пор, пока не случается ее разрыв. На поврежденной бляшке за несколько минут образуется тромб, который перекрывает просвет сосуда. К участку сердечной мышцы прекращается доступ кислорода и питательных веществ. Мышечные клетки на этом участке перестают сокращаться и, если не восстановить кровообращение в течение часа, погибают. Возникает очаг омертвения (некроза). Это и есть инфаркт миокарда.
Как проявляется инфаркт миокарда?
Главный симптом инфаркта миокарда — сильная боль за грудиной. Она может распространяться на левую руку, плечо, шею, проявляться в спине. Часто боль сопровождается страхом. Вот как описывает свои ощущения один из пациентов: «Представьте себе, что вы разом проглотили половину твердого зеленого яблока. Кусок застрял на полпути — ни туда, ни сюда. И это очень больно, потому что распирает». Иногда инфаркт миокарда проявляется нетипичными симптомами: острой болью в животе, приступом астмы, спутанностью сознания и речи. В редких случаях, в основном у больных сахарным диабетом, инфаркт миокарда может протекать совершенно без боли, сопровождаясь только внезапной слабостью и одышкой.
Что делать при подозрении на инфаркт миокарда?
Немедленно вызвать cкорую медицинскую помощь. Самый эффективный метод лечения острого инфаркта миокарда — стентирование — можно выполнять только в стационаре с сосудистым отделением, куда больного нужно доставить как можно скорее.
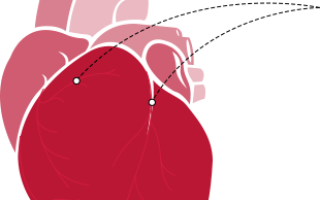
При стентировании к закупоренной сердечной артерии в сжатом виде доставляют сетчатую металлическую трубочку – стент. В месте тромбоза стент расширяют.
В расправленном виде стент восстанавливает нормальный кровоток в сосуде и не дает его стенкам вновь сомкнуться. К пораженному участку сердечной мышцы начинают поступить кислород и питательные вещества — развитие инфаркта останавливается. Всю операцию проводят под местным наркозом, через небольшой прокол в артерии на ноге или руке. Чем раньше сделать стентирование при инфаркте миокарда, тем меньше пострадает сердечная мышца. Идеальным временем для проведения стентирования врачи считают 1,5-2 часа от начала симптомов. При отсутствии осложнений пациента могут выписать домой уже на следующий день после стентирования — он сохранит не только жизнь, но и работоспособность. Вовремя сделанное стентирование снижает смертность от инфаркта в несколько раз.
Термины, которые часто используют врачи
Распространенное выражение «инфаркт миокарда» знакомо многим, но сейчас врачи при первичной диагностике и выборе лечения чаще используют термин «острый коронарный синдром» (ОКС). Он включает в себя два диагноза: нестабильная стенокардия и собственно инфаркт миокарда. Нестабильная стенокардия проявляется внезапной болью в сердце и может быть предвестником инфаркта. Об инфаркте миокарда говорят, когда уже наступило поражение сердечной мышцы. ОКС проявляется в двух основных формах: ОКС с подъемом сегмента ST на электрокардиограмме, который в большинстве случаев заканчивается инфарктом миокарда, и ОКС без подъема сегмента ST, который может проявляться и как как инфаркт миокарда, и как нестабильная стенокардия.
Эффективность стентирования сосудов сердца при инфаркте
Стентирование при инфаркте проводят довольно часто, чтобы вживить имплант, который расширит просвет артерий и восстановит кровоток.
По внешнему виду коронарный стент напоминает полую трубку, сделанную из сетки, которая может быть металлической или пластиковой. Стентирование сосудов сердца при инфаркте проводят с использованием рентгена, чтобы контролировать процесс. Прогноз после процедуры чаще положительный и позволяет избежать инвалидности.
Кому показана и противопоказана операция?
Врачи назначают эту процедуру пациентам с:
- заблокированными коронарными артериями как при инфаркте, так и после него;
- блокадой или сужением одного или нескольких сосудов, приводящими к сбоям в работе сердца;
- сужением сосудистой системы сердца, приводящим к сбоям в кровотоке с причинением боли в груди, которую нельзя убрать лекарствами;
- ОКС — острым коронарным синдромом.
Важно! Операция стентирования при инфаркте миокарда часто дает хороший прогноз, но если ишемическая болезнь является хронической, то прогнозирование будет прежним, но состояние больного улучшится, как и качество жизни.
Стентирование при и после инфаркта миокарда не имеет абсолютных противопоказаний, но перед процедурой врач сопоставит ее эффективность с лекарственной терапией или другой операцией.
Особенно важно это, когда есть иные опасные болезни у пациента. Поэтому назначение стентирования невозможно без следующей информации:
- будут ли в скором времени еще операции, особенно связанные с кровотечениями, т. к. средства от тромбоцитов их часто провоцируют, а без них возможен тромбоз;
- нет ли запрета на антитромбоцитное лечение;
- возраст, т. к. для малышей и совсем престарелых людей ее проводят редко;
- хватит ли у пациента финансов на терапию, т. к. она дорогостоящая.
Разновидности
Операцию после инфаркта и при нем проводят одним из существующих ныне стентов:
- BMS, которые делают из металла. Это первые используемые стенты, которые чаще всего приводят к повторному сужению артерий. У каждого четвертного пациента в течение полугода это диагностируется.
- DES, пропитанные лекарствами, которые постепенно высвобождаются и не дают соединительной ткани срастаться. Повторное сужение для них редкость, но есть высокий риск развития тромбоза.
- Биоинженерные, которые покрывают специальными антителами. Они способны влиять на эндотелиальные клетки и тянуть их к себе, чтобы ускорить формирование нормального эндоэпитения в стенте, что снижает возможность возникновения тромбоза.
- Биодеградируемые, которые саморастворяются в организме и высвобождают лекарство, не дающее сужаться артериям.
- С двойным покрытием — самые последние разработки ученых. В них объединили плюсы DES и биоинженерных стентов. С ними врач не боится давать оптимистичные прогнозы, поэтому эта группа изделий самая эффектная, но и самая дорогая.
Подготовка
Каждая клиника тщательно подготавливает больного к стентированию. Врач даст такие рекомендации, чтобы избежать негативных последствий:
- Прекращение приема антикоагулянтов как минимум за 3 дня до процедуры, чтобы в зоне сосудистого доступа не возникло кровотечение.
- При приеме инсулина или таблеток для снижения сахара в крови у диабетиков, от них надо отказаться за двое суток до операции.
- Нужно скорректировать питание, а за 8 часов до операции, не есть и не пить.
- Выбрить зону паха с двух сторон.
А также больной пройдет электрокардиограф, эхокардиограф, другие исследования. Для определения места установки стента проводят коронарографию, когда вводится контраст и рентген покажет нужное место. Эту процедуру делают как сразу перед операцией, так и за несколько суток до нее.
Как проходит операция
Стентирование проводят в обычной операционной, в которой стоит ангиограф, показывающий ход процедуры в реальном времени. Положение пациента — лежа на спине. Грудную клетку, руки и ноги подключат к электрокардиографу. Чтобы был постоянный венозный доступ, на предплечье ставят катетер.
Даже если у больного обширный инфаркт, он будет в сознании во время всей процедуры. Ему введут в вену сильный седативный препарат, чтобы пациент был сонливым и спокойным, но мог общаться с врачом. Операцию проводят в зоне паха или предплечья, где проходят бедренная и лучевая артерии.
Стентирование делают так:
- Места разреза обеззараживают, надевают стерильное белье.
- Вводят местную анестезию, чтобы проникновение иглой было безболезненным.
- В просвет иглы вводят проводник, похожий на проволоку. Иглу убирают и вводят короткий катетер, через который вводят инструменты.
- Через него вводят катетер меньшего диаметра, в котором имеется сложенный стент. Его медленно вводят ближе к месту поражения сосуда.
- После того как он попадет в устье коронарной артерии, вводят контраст и включают рентген, чтобы доставить стент в нужное место.
- Движение стента по артерии медленное, когда он доходит до необходимого места, врач раздует его баллоном, чтобы он прижал атеросклеротическую бляшку стенкам сосуда.
- Сколько раз будут стентировать одну артерию зависит от ее повреждения. Процедура аналогичная.
- После установки стента, извлекают катетер. Место введения сильно сжимают на четверть часа, а потом накладывают тугую повязку. В более продвинутых клиниках заклеивают разрез в артерии, цена такой процедуры намного дороже, но зато потом не нужно следить за давлением.
Реабилитационный период и возможные осложнения
Выживаемость после такой операции высокая, как и качество жизни после нее. Ишемия отступает, острый период тоже, а боли в сердце проходят, как и другие негативные симптомы болезни. Из операционной пациента переводят в реанимацию, где будут следить за его состоянием, измерять артериальное давление, наблюдать как сокращается сердце, контролировать мочеиспускание.
Если для стентирования использовалась бедренная артерия, то больной должен соблюдать постельный режим и не тревожить ногу как минимум 6 часов. В первый час после операции проводят поминутный контроль за состоянием больного. Если пациенту заклеили артерию, то лежать он будет на два часа меньше, чем при обычном сдавливании.
Если для стентирования использовалась лучевая артерия, то критерий для постельного режима индивидуален, но в большинстве случаев сидячее положение можно принимать сразу. А вот ходить разрешается через 3–4 часа.
Чтобы быстрее вывести контрастное вещество из организма, больной должен пить много жидкости. Мочеиспускание увеличится, и реагент выйдет быстро.
Чаще всего плановое стентирование проходит хорошо и в реанимации больной находится несколько часов, ночует в обычной палате, и уже на следующий день идет домой. Что делать дома и какие таблетки пить, расскажет врач. При необходимости проведут тромболизис.
История показала, что после и в процессе стентирования бывают некоторые осложнения. Самые возможные из них:
- у 5% больных возникают кровотечения и кровоизлияния в месте установки катетера;
- у 1% – травмируется артерия, чаще по передней стороне;
- у 1% – аллергия на контраст, даже если была проведена предварительная проба;
- в 1 случае на 350 операций травмируется артерия в сердце;
- у 1% открывается сильное кровотечение;
- менее, чем у 1% – остановка сердца, инфаркт миокарда, инсульт.
Нередко стенки прооперированных сосудов перфорируются, на месте проникновения в артерию и даже по пути следования стента возникают гематомы. Чаще всего осложнения появляются у людей преклонного возраста и тех, чье состояние здоровья оставляет желать лучшего.
Именно поэтому врачи, чтобы не рисковать, проводят полную диагностику организма перед стентированием. После процедуры контроль за больным позволяет оперативно выявить проблемы и начать их устранять.
Например, аллергия на лекарства проявится тошнотой, рвотой и другими признаками интоксикации. Если возникнет рестеноз, то без повторной процедуры не обойтись, и как быстро ее проведут, зависит от состояния больного.
Развитие рестеноза
Лимитирование этой процедуры связано с рестенозом, который является повторным сужением просвета сосудов, нарушающим кровоток. Может такое произойти и в месте установки стента. В зоне риска находятся пациенты с:
- генетической предрасположенностью к повышенной пролиферации неоинтимы;
- сахарным диабетом;
- тем как пострадал сосуд: его общая длина, длина сужения, вид стеноза;
- тем, как прошла операция: есть ли диссекция, сколько стентов установили, их диаметр и соотношение к длине и поверхности сосуда.
Врачи начали искать методы профилактики рестеноза и самой патологии с момента изобретения процедуры французами. Лучшие показатели были достигнуты, когда оптимизировали характеристики стента и улучшили их имплантацию. Системная фармакология долгое время не могла достичь хороших результатов, пока на рынок не вышли стенты с лекарствами, которые угнетали рестеноз.
Реабилитация после инфаркта миокарда и стентирования
Современная медицина обладает различными методами лечения сердечных заболеваний, и один из них — стентирование, проводимое при инфаркте миокарда.Реабилитация после инфаркта миокарда и стентирования позволяет сохранить положительный результат и предотвратить появление осложнений после операции.
Показания и противопоказания
Стенд — это ультратонкая конструкция, напоминающая пружину. Ее устанавливают внутри сосуда в просвет коронарной артерии. При расширении она увеличивает просвет, обеспечивая нормальное кровообращение. Стентирование при инфаркте показано в следующих случаях:
- при заблокированных коронарных артериях (как при инфаркте, так и после него);
- при сужении одного или нескольких сосудов, что ведет к сбоям в работе сердца;
- при сужениях в сердечно-сосудистой системе, которые дают сбои в кровотоке, создают боли в груди, не исчезающие с принятием лекарств;
- при наличии острого коронарного синдрома.
Операция не имеет ряда противопоказаний, но перед ее проведением врач сопоставляет эффективность хирургического вмешательства и других методов лечения инфаркта миокарда. Если стентирование можно заменить лекарственной терапией или же другой операцией, то так чаще всего и делают. Установку стенда желательно заменить другим методом лечения в следующих случаях:
- если в скором будет проводиться операция, при которой возможны сильные кровотечения;
- если пациент в том возрасте, когда установление стенда нежелательно (до 22 или пожилой человек);
- если имеется запрет на антитромбоцитное лечение.
Виды стендов
Стентирование при инфаркте миокарда может проводиться с использованием различных видов стендов:
- BMS-стенды, изготавливаемые из металла. Они чаще остальных приводят к очередному сужению сосудов и осложнениям на сердце. У каждого третьего пациента, при операции которого использовались BSM-стенды, диагностируется повторное сужение артерий.
- DES пропитаны препаратами, которые начинают высвобождаться после установки стенда, предотвращая тем самым срастание соединительной ткани. Повторное сужение сердечных артерий при них возникает редко, но существует высокий риск возникновения тромбоза.
- Биоинженерные стенды покрыты антителами, оказывающими влияние на эндотелиальные клетки и притягивающими их к себе, уменьшая таким образом риск возникновения тромбоза.
- Биодеградируемые стенды при инфаркте постепенно растворяются в организме после установки, а содержащееся в них лекарство высвобождается и не дает сужаться сосудам.
- Стенды с двойным покрытием являются самыми дорогими, но в то же время наиболее эффективными. Они совместили в себе все достоинства DES и биоинженерных установок. Прогнозы при их установлении исключительно оптимистичные.
Как проводится процедура
Стентирование при инфаркте проводится в несколько этапов. Первым является подготовка к операции. Во избежание негативных последствий пациент должен:
- прекратить прием антикоагулянтов за 3 дня до стентирования, чтобы не возникло кровотечение;
- приостановить прием инсулина или лекарств для снижения уровня сахара в крови за несколько дней;
- не есть и не пить за 8 часов до хирургического вмешательства;
- выбрить паховую зону.
Также пациент проходит электрокардиограф и несколько других исследований.
Стентирование проводится с помощью ангиографа, который воспроизводит происходящее во время операции. Больной ложится на спину, его грудная клетка и конечности подключаются к электрокардиографу, а на предплечье устанавливается катетер для осуществления постоянного венозного доступа.
Вне зависимости от обширности инфаркта, пациент будет в сознании на протяжении всей процедуры. внутривенно ему будет введено сильное седативное средство, чтобы он был в спокойствии, немного сонливым, но способным общаться с хирургом. Проводится вмешательство в паховой зоне или в зоне предплечья, где находятся главные артерии.
Стентирование проходит следующим образом:
- зону, на которой будет проводиться операция, обеззараживают;
- в местную артерию вводится анестезия для того, чтобы проникновение иглой было неощутимо пациентом;
- в просвет иглы вводится проводник, после игла убирается;
- вводят катетер, который обеспечивает проникновение инструментов;
- через катетер вводится еще один, но меньшего размера, в нем и находится стенд в сложенном состоянии;
- стенд постепенно подводят к нужному месту;
- после того как стенд доходит до необходимого места, его раздувают баллоном для того, чтобы атеросклеротическая бляшка была прижата к стенкам артерии;
- катетер извлекается, а место введения сильно сжимается на 20 минут, после накладывается повязка.
Восстановительный период
После стентирования при инфаркте миокарда пациента помещают в реанимацию, где врачи наблюдают за его состоянием, артериальным давлением и работой сердца. Если при операции была задействована бедренная артерия, то больному необходим постельный режим. Ногу нужно держать в покое в течение 6 часов. Первый час после операции больной наблюдается каждую минуту. Если артерия была заклеена, то пациент будет лежать на несколько часов меньше, чем при стандартном сдавливании.
Если стентирование сосудов сердца проводилось на лучевой артерии, то необходимость постельного режима определяет лечащий врач. Сидячее положение можно занимать сразу после операции, если нет особых рекомендаций от хирурга. Начинать ходить можно лишь спустя 4 часа.
Пациенту, прошедшему стентирование после инфаркта, необходимо принимать много жидкости, так как в организм вводилось контрастное вещество. При учащенном мочеиспускании реагент будет выведен быстро.
После выписки из больницы необходимо продолжить восстановление в домашних условиях. Важным этапом в восстановлении является лечебная физкультура, начало проведения которой согласуется с врачом.
При средней тяжести заболевания ЛФК может начаться уже на 3 день от стентирования после инфаркта. При каждом повышении нагрузки на организм измеряется артериальное давление. При резком повышении показателей уровень нагрузки необходимо снизить.
Реабилитация после стентирования включает в себя коррекцию питания. Снижается калорийность пищи, пациент ограничивает себя в мучных, сладких, жирных, чрезмерно соленых и острых продуктах, обязательно увеличивается количество жидкости, а приемы пищи становятся более частыми, но порции при этом уменьшаются. Основой рациона должны стать следующие продукты:
- нежирное мясо;
- свежие овощи и фрукты;
- домашние соки и компоты без добавления сахара;
- хлеб ржаной или с отрубями;
- рыба;
- вареные яйца;
- молочные продукты.
В первые дни врачи рекомендуют употреблять только перетертую пищу, которая не требует пережевывания.
В период восстановления после инфаркта и стентирования пациенту можно выполнять не всю работу по дому, в зависимости от тяжести заболевания. Следует избегать неудобного положения тела и переутомления. Половую жизнь можно начинать после 1,5 месяцев после проведения операции. При этом необходимо держать рядом нитроглицерин. Перед актом нельзя принимать алкоголь, энергетические напитки и париться в горячей ванной.
Что такое стентирование при инфаркте миокарда?
Содержание
Методы лечения инфаркта
Что такое «стент» и его разновидности
Описание операции
Что такое рестеноз?
Последствия и послеоперационная реабилитация
Инвалидность после приступа
Инфаркт — серьёзная болезнь, которая нередко приводит и к летальному исходу. Каждый человек может обезопасить свою жизнь от подобной участи, нужно всего-то вести здоровый образ жизни, потреблять правильные продукты, заниматься спортом. Если уже произошел инфаркт, эффективный метод его лечения — это стентирование. И всё же, диета после инфаркта и стентирования для мужчин, как и для женщин, — обязательна. Правильно подобранные продукты способствуют скорейшему выздоровлению и восстановлению.
Сокращения миокарда чередуются с расслаблением, так происходит в течении всей жизни. Это мышца, которой необходимо постоянно работать, ведь именно она «перекачивает» кровь по организму. Даже кратковременное нарушение деятельности сердечной мышцы может привести к необратимым плачевным последствиям, а последующее восстановление артерий — длительный процесс.
Методы лечения инфаркта
Комплекс методов лечения направлен на избежание возможных осложнений, рестеноза и восстановление прежнего состояния миокарда. Во время инфаркта миокард поврежден и ослаблен, это большой стресс для всего организма. Врачам нужно действовать быстро и точно, чтобы снизить вероятность каких-либо последствий до минимума и ликвидировать уже имеющиеся повреждения. Применяются следующие методы:
- Восстановление кровотока. Самое важное, первое и основное — это восстановление поставки крови к миокарду в том количестве, в котором ему это необходимо. В этой отрасли учёными ведутся постоянные исследования и улучшения. Уже используются новые медикаменты, совершенствуются существующие. Успех этого метода в каждом отдельном случае зависит от стадии развития инфаркта.
- Тромболитическая терапия. Направлена на разрушение тромба внутри сосуда. Этот способ не просто замедляет развитие болезни, а полностью предотвращает первопричину — сгусток крови, закупоривший сосуд. Как и предыдущий метод, данная терапия эффективна лишь на первых стадиях развития инфаркта. Считается, что её проведение целесообразно в первые 6-10 часов, когда клетки миокарда ещё не начали отмирать.
- Внутрисосудистые методы. Данные методы основаны на механическом воздействии на сосуд изнутри. Для этого используется специальный раздуваемый баллон. Внутрисосудистые методы — это методы прямого действия, они могут использоваться без предварительной терапии или медикаментозной подготовки. Основные отличия от двух предыдущих — действие прямо в очаге болезни, внутри организма, проведение будет эффективным даже через сутки после начала приступа.
- Хирургическое вмешательство. Операции на сердце при инфаркте миокарда проводятся на последних его стадиях. Сюда относятся: шунтирование, стентирование коронарных артерий и другие. Достаточно дорогой, но очень эффективный метод.
Самое действенное среди названного — стентирование. Этот метод может быть проведен вне зависимости от стадии инфаркта. Однако, любая операция — рисковое дело, и люди с более лёгкими стадиями редко используют хирургическое вмешательство. Бывают случаи, когда это просто необходимо, а иногда может произойти и повторное сужение артерии.
Преимущества хирургического метода:
- эффективный — стент ставят в самом месте сужения. Расширение артерии улучшает кровообращение, и работа миокарда от этого значительно улучшится;
- быстрое выполнение — весь процесс стентирования занимает порядка 30 минут. Многое зависит от условий проведения хирургического вмешательства и степени тяжести повреждений сосуда;
- безболезненность — стентирование после инфаркта миокарда проходит без никаких разрезов, под полным наркозом. После вмешательства остается лишь один небольшой след, в месте разреза;
- низкий риск попадания в организм инфекции. Так как делается лишь один небольшой разрез, контакт с внешними раздражителями минимален;
- полностью уходят признаки инфаркта миокарда — стентирование влияет не только на улучшение тока крови по организму, но и улучшает общее состояние пациента;
- небольшой период восстановления — пары суток будет достаточно для минимального восстановления организма. В идеале, 1-2 недели нужно быть в покое. Согласитесь, это не сложное условие, но и пренебрегать им не стоит. Во время реабилитации категорически противопоказаны физические нагрузки, обязательно — правильно подобрать продукты питания, избегать стрессов.
Что такое «стент» и его разновидности
Стент — небольшая металлическая гибкая конструкция, которая вводится внутрь сосуда и держит его в правильной форме. Это нужно для нормализации движения крови по организму. У людей, страдающий атеросклерозом, на стенках сосудов оседают холестериновые бляшки. Они затрудняют проход крови к миокарду через просвет и нарушают принятый в организме порядок.Для эффективной борьбы с такими бляшками и существует стент. Его вводят в просвет коронарной артерии и устанавливают в области сужения или закупорки.
Врачи в своей практике довольно часто используют стентирование. Сегодня представлены разные виды стентов. Они бывают:
- Металлические.
- С покрытием.
- Рассасывающиеся.
Металлический стент без покрытия выполняется из специального медицинского сплава. Он очень быстро прирастает к стенкам сосуда и отличается небольшой стоимостью. Однако, именно из-за того, что стент быстро прирастает, удалить его невозможно. Существует большая вероятность рестеноза — повторного сужения сосуда.
Следующий вид — с покрытием. Выполняется из стандартного сплава, поверх которого наносятся специальные лекарственные вещества. Эти вещества используются для того, чтобы снизить до минимума вероятность возникновения рестеноза. Повторное сужение сосуда встречается лишь в 10% случаев. Такой стент достаточно медленно приживается к стенке сосуда. И в конце-концов тоже остаётся в артерии навсегда.
Разработка последних годов — это рассасывающийся био-каркас. Он выполняется из биологического материала, а сверху покрывается эверолимусом. Это самый эффективный метод борьбы с сужением сосудов. Био-каркас снижает возможность возникновения рестеноза до 2-3%. Ни один другой стент не может похвастаться такими показателями. Каркас полностью растворяется и не оставляет в артерии после себя следа, чем и обусловлена столь высокая цена. Всё же, это новая разработка и на сегодняшний день существует не много вариантов длины и диаметра стента.
Появление ишемических болезней сердца в 80% случаев связано с сужением сосудов, которые доставляют кровь к миокарду.
Описание операции
Стентирование после инфаркта миокарда — эффективный метод в короткие сроки устранить последствия инфаркта или тромбоза и восстановить нормальное кровообращение. Операция проходит под наркозом, абсолютно безболезненно. Весь процесс контролируется с помощью приборов. Пациенту нужно пройти обязательную подготовку в виде коронографии.
Стадии стентирования взаимозависимые, они постепенно сменяют друг-друга:
- Стент, одетый на баллон, устанавливают в месте наибольшего сужения.
- Баллон надувается, он раскрывает и растягивает стент, суженый участок сосуда распрямляется.
- Баллонный катетер удаляется, а металлический каркас остается внутри и помогает поддерживать артерии нужную форму постоянно.
Что такое рестеноз?
Стентирование может быть связано с последующим появлением рестеноза. Рестеноз — это повторное сужение артерии в том же месте, где уже был установлен стент. Такой процесс может быть вызван различными причинами, например, реакция организма на инородный предмет. В данном случае необходимо повторное проведение реваскуляризации.
Преимущественно рестеноз возникает в первые пол года после стентирования. Настоящим прорывом в этой области стало внедрение рассасывающихся каркасов из биоматериала. Их использование действительно снизило случаи возникновения рестеноза.
Последствия и послеоперационная реабилитация
После того, как поставили стент, следует длительный период восстановления. Первое время пациент находится на стационаре, при отсутствии осложнений и противопоказаний — направляется домой.
Эта процедура в 88% случаев проходит абсолютно безболезненно и не влечёт за собой негативных последствий. Всё же, могут быть некоторые осложнения, например:
- гематома в области прокола;
- закупорка артерии;
- аллергия из-за индивидуальной непереносимости обволакивающего вещества;
- повреждение стенки артерии.
В период после стентирования доктор прописывает определённый курс на эффективное восстановление. Чтобы предотвратить рестеноз может быть введено дополнительное лечение.
Особенности питания
Во время восстановления не последнюю роль играет правильный подбор продуктов питания. Диета после инфаркта миокарда поможет вернуть организму былую форму и самочувствие. Важный фактор эффективного восстановления — это коррекция рациона питания.
Базовые изменения, которые должны быть:
- Воздержаться от потребления жирной пищи. В особенности это продукты, содержащие жиры растительного происхождения — яйца, сливки и т.д.
- Добавить в рацион больше свежих фруктов и овощей. Это обеспечит насыщение организма клетчаткой и сложными углеводами. Готовить такие продукты тоже нужно правильно: варить, тушить или готовить на пару, а из фруктов делать фреш.
- Уменьшить количество продуктов с большим содержанием холестерина. Холестерин невероятно вреден для сосудов и для организма в целом. Сюда можно отнести майонез, маргарин, сливочное масло.
- Есть больше блюд с полиненасыщенными жирными кислотами, вроде мяса птицы, рыбы, нерафинированных растительных масел. Это способствует улучшению кровообращения и уменьшению количества липидов в крови.
- Сократить до минимума потребление соли. Речь идёт также о продуктах магазинного происхождения, в которых есть соль. В вашем случае, дневная норма не превышает 5 грамм.
- Не пейте слишком много воды, чтобы избежать отёков и «вымывания» полезных веществ из организма.
Основу питания должны составлять следующие продукты: растительное масло, орехи, бобовые, соевые, постное мясо и рыба, овощи и фрукты, нежирные молочные и кисломолочные продукты, укроп, петрушка, другая зелень. Обязателен отказ от всех сладостей, включая сладкие газированные напитки, шоколад, мороженное и сахаристые фрукты.
Следите за тем, чтобы ежедневно в вашем рационе были продукты с содержанием калия и магния. Это два наиважнейших микроэлемента, так как калий участвует в формировании каток, а магний отвечает за поддержание ритма сокращения миокарда. Правильно сформированный рацион продуктов способствует снижению случаев рестеноза.
Физические упражнения
Чтобы вновь вести привычную жизнь после инфаркта и стентирования, обязательно нужны физические упражнения, умеренная нагрузка и гимнастика. В первое время для эффективной реабилитации рекомендуется ходьба. Пешие прогулки на свежем воздухе улучшают кровообращение, приводят сосуды в тонус. Эффективное восстановление после сердечно-сосудистых болезней всегда неразрывно связано с физкультурой.
Если после каких-либо нагрузок появляется слабость или одышка, — это первая причина обратиться к врачу за консультацией. Если вы начали слишком рано перегружать свой организм, стент может не прижиться. Первые занятия обязательно должны проходить под наблюдением медиков, для контроля за реакцией организма, частотой сердечных сокращений и артериальным давлением.
Инвалидность
После перенесенного инфаркта человек может в течении длительного времени считаться неработоспособным. Действительно, не каждый сможет после подобного стресса полноценно приступить к выполнению рабочих обязанностей, содержать себя и семью. Поэтому возникает вопрос о присвоении инвалидности.
Это индивидуальная процедура, в каждом отдельно взятом случае комиссия взвешивает все факты и обстоятельства. Само по себе стентирование не является веским поводом к оформлению инвалидности. А вот осложнения, появившиеся после постановки стента, могут стать причиной для присвоения группы.
В зависимости от тяжести болезни, степени поражения миокарда, других факторов, решается вопрос о признании человека неработоспособным. Если вы перенесли тяжелую стадию инфаркта, группа инвалидности может быть назначена именно по этому признаку.
Стентирование после инфаркта миокарда
Заболевания сердечно-сосудистой системы являются смертельно опасными, от них ежегодно погибает огромное количество людей. Одной из самых тяжелых патологий этой сферы считается инфаркт миокарда. Лечения, которое поможет восстановить человеку кровоток в артериях данной области, пока нет. Медицинские службы пытаются сделать все возможное, чтобы наладить работу главного органа, который подвергся такому повреждению, но результаты неутешительны. Поэтому ученые разработали устройство, называемое стентом, которое поможет пациенту нормализовать деятельность сердца, подвергшегося подобному разрушительному процессу. Стентирование после инфаркта миокарда позволяет больному надеяться на улучшение своего здоровья и самочувствия.
Что такое стентирование?
Атеросклеротические отложения на стенках артерий являются причиной многих болезней сердечно-сосудистой системы. Этот же фактор и провоцирует развитие инфаркта миокарда. Такие бляшки, образовавшись на стенке сосуда, сужают его просвет, вплоть до полного перекрытия, вызывая ишемию тканей этого участка. Кровь уже не может поступать в данную область, а если речь идет о сердце, то дефицит кислорода в какой-либо зоне органа приводит к некрозу его волокон, что и называют инфарктом миокарда.
Состояние нехватки питательных веществ в сердце нередко возникает у людей в периоды тяжелых стрессов или чрезмерной физической активности, что проявляется интенсивными болевыми ощущениями за грудиной, это считается стенокардией. Такая симптоматика указывает на недостаточность кровообращения в мышечной ткани органа, в зоне ишемического поражения. Если в этот момент выпить средство сосудорасширяющего действия, то самочувствие улучшится, но нормализовать сердечную деятельность полностью не получится, проблема останется.
Чаще подобной патологии подвержены люди престарелого возраста, но и молодые находятся в группе риска сегодня. Стентирование при инфаркте миокарда проводится многим пациентам, так как операция помогает наладить проходимость пораженного сосуда, чем нормализуется кровоток к сердцу. Есть еще несколько эффективных методик для стабилизации кровотока, один из таких способов — тромболизис. Подобная терапия основана на применении специальных препаратов, с помощью которых можно добиться лизиса тромба, находящегося внутри сосуда.
Отложение атеросклероза на стенке артерии (тромб), которое является первопричиной ишемии, может подвергаться повреждениям, что приводит к перекрытию просвета сосудистого русла. Кровоснабжение определенной зоны прекращается, клетки сердечной мышцы гибнут. Продолжительность периода от закрытия прохода для крови и до полного отмирания волокон составляет около 7-8 часов. На этом этапе происходит инфаркт миокарда.
Стентирование коронарной артерии является важным достижением медиков в лечении болезней сердца. При проведении операции, врач вставляет в просвет сосудистого русла специальную конструкцию, называемую стентом. Подобное устройство обеспечивает стабильное движение крови за счет удерживания нормальной ширины артерии. Для этого используется стендовый баллон, который раздувает просвет.
Существует большое количество моделей этой конструкции, причем их разновидности растут, с каждым днем улучшаясь.
Когда показана операция:
- трасмуральный инфаркт в тяжелой форме;
- предынфарктные состояния, диагностируемые часто;
- большой риск смертельного исхода;
- серьезные приступы стенокардии;
- для поддержания шунта, который сузился в коронарной артерии.
Выбрать модель стента помогает врач, но зачастую пациенты ориентируются на стоимость такого устройства, выбирая ту разновидность, которая дешевле. Когда у человека случился острый или обширный инфаркт, то времени на обсуждения мало, и необходимо принимать решение быстро.
Разновидности стентов
Стенты производятся на баллонах, что необходимо для сохранения маленького размера самой конструкции. В нераскрытом состоянии это устройство имеет небольшие формы и легко помещается в русло артерии, после чего расширяется. В таком раскрытом положении стент остается навсегда. В настоящее время медики используют самые разные модели этих систем, отличающихся друг от друга некоторыми особенностями.
Все стенты совместимы с тканями человеческого тела, обладают большой упругостью и гибкостью, что необходимо для длительного поддержания стенок сосудов. Помимо прочего, материал изготовления конструкции всегда рентгеноконтрастный, это обязательное условие для всех подобных устройств, важное для осуществления регулярного контроля за системой. Стенты с виду похожи на сеточки трубчатой формы, изготавливаются они чаще из сплава кобальта.
Сегодня большим спросом пользуются стенты с покрытием медикаментозными средствами, которые не только расширяют просвет артерии, но и оказывают лечебный эффект, что улучшает прогноз болезни и качество жизни человека. После установки такой конструкции в кровь пациента будет выпускаться определенный препарат в течение нескольких месяцев. Это лекарство способствует предупреждению увеличения размеров бляшки атеросклероза, а также не позволит интенсивного роста интимы (оболочка внутри сосуда).
На фото стентов можно детально рассмотреть эти системы, встраиваемые больным, увидеть их малые размеры и изучить их установку на сердце при инфаркте. Покрытие конструкции медикаментозными средствами считается прорывом в медицине, так как с помощью этого метода можно снизить риск развития осложнений, особенно рестеноза, повысить срок службы устройства и предотвратить другие отдаленные последствия.
Виды лекарств, покрывающих стент:
- Средства иммуносупрессивного действия («Зотаролимус» или «Дексаметазон»).
- Препараты для ускорения процесса репарации («17-бета-эстрадиол», а также ингибиторы КоА-редуктазы).
- Медикаменты, препятствующие свертыванию крови («Гирудин», «Гепарин»).
- Лекарства, оказывающие противоопухолевый эффект («Паклитаксел» или «Актиномицин D»).
Как показывает практика, самыми лучшими стентами, которые могут предотвратить некоторые осложнения, оказались конструкции, покрытые иммуносупрессивными, а также противоопухолевыми препаратами. Ученые продолжают улучшать и изучать именно эти модели устройств.
Как проходит операция
Для того чтобы провести стентирование, врач-кардиохирург, начинает вводить в артерию, находящуюся на бедре пациента, специальный катетер, передняя часть которого похожа на овальный баллончик. На этот катетер надевается стент таким образом, чтобы в ходе действий доктора его можно было расположить в нужном месте, не потеряв во время продвижения. Катетер входит в область коронарной артерии и медленно проводится в зону сужения сосуда. Только после того, как система находится в проблемном отделе, происходит расширение баллона до нужного размера, что вдавливает бляшки атеросклероза в стенки артерий. После этих манипуляций хирург выводит катетер вместе с баллонной частью.
Важно помнить, что стентирование не предотвращает дальнейшего образования бляшек атеросклероза и не снижает вероятность смертельного исхода от такого поражения сосудов.
Больным необходимо до конца жизни пить препараты, которые пропишет их лечащий доктор.
Лекарства для торможения всасывания плохого холестерина:
- «Колестир»;
- «Мисклерон»;
- «Атромидин»;
- «Метионин Холин»;
- «Холистирамин»;
- «Цетамифен» и другие.
Длительность операционного периода составляет в среднем не больше трех часов. Все манипуляции врача проходят под местной анестезией, и контролируются оборудованием высокой точности. Кроме наркоза, хирурги используют еще некоторые медикаменты для исключения образования тромбов. После проведения операции пациент должен находиться в условиях стационара еще 7 дней.
Реабилитационный период
После выписки человека домой, врач дает ему рекомендации касательно приема лекарств и образа жизни. Нельзя забывать про табу на алкоголь – спиртные напитки категорически запрещены таким больным. Поскольку люди, перенесшие инфаркт миокарда, получают инвалидность, условия их работы, если группа позволяет трудовую деятельность, должны быть облегченными. Этап реабилитации опасен появлением осложнений, поэтому пациенту необходимо тщательно следить за своим состоянием, и при малейших отклонениях в самочувствии обращаться к врачу.
Чего следует остерегаться:
- повышения температурных показателей;
- выделений из области установки стента;
- потери или ослабления чувствительности в зоне манипуляций врача при операции;
- чрезмерного потоотделения;
- присутствия крови в моче;
- проявления тошноты и рвоты продолжительное время;
- кашля, затрудненного дыхания;
- боли в области сердца;
- отечности тканей, окружающих место введения катетера, гиперемии участка.
Такие симптомы говорят о развитии осложнений после оперативного вмешательства, поэтому требуют внимания медиков. Несмотря на то, что стентирование сосудов сердца при инфаркте является довольно результативным способом, у этой методики существуют противопоказания.
Когда нельзя проводить это вмешательство:
- стеноз диффузного типа, поражающий коронарную артерию;
- расстройство функционирования почек или печени;
- дыхательная недостаточность;
- слишком маленький размер просвета артерии;
- снижение свертываемости крови;
- язва желудка.
Поскольку осложнений стентирвания довольно много, врач должен изучить анамнез пациента, наличие у него вредных привычек, лишнего веса и другие факторы, это позволит прогнозировать развитие ситуации.
- кровотечения, возникшие в зоне катеризации;
- аллергические проявления на контрастное вещество;
- нарушения ритма органа;
- инсульт;
- повторное сужение сосудистого русла (рестеноз).
Преклонный возраст больного, сопровождение патологии сахарным диабетом, аллергические реакции на препараты и нарушение свертываемости крови тоже считаются факторами риска.
Что такое рестеноз?
Сужение просвета артерии является стенозом, а термин «рестеноз» представляет собой повторное сужение сосуда, наблюдающееся в месте, где ранее было произведено стентирование. Такое состояние считается одной из самых частых разновидностей осложнений. Подобное нарушение опасно еще тем, что способно возникнуть в любое время: как через несколько дней после хирургического вмешательства, так и спустя много лет по прошествии этой процедуры.
Функция стентов иногда способна расстраиваться или вовсе пропадать под влиянием тромбоза. Образование тромба может наблюдаться даже в зонах, где ранее происходило стентирование, что и приводит к таким отклонениям. Предугадать возможность возникновения рестенирования тяжело, но медики говорят о повышенном риске этого процесса, при установке конструкции в артерию маленького диаметра. Помимо прочего, подобное осложнение часто появляется при атеросклеротических изменениях, имеющих большую протяженность.
Пациенты с дополнительными патологиями, например, сахарным диабетом, тоже входят в группу риска рестеноза. Чтобы немного уменьшить вероятность такого развития событий, лучше устанавливать стент с лекарственным покрытием.
История созданий подобных конструкций, вводимых в сосудистое русло больного, очень долгая. Такая методика считается прорывом в медицине, так как позволяет избежать тяжелых заболеваний и состояний. Лечение патологий сердца — сложный процесс, требующий всех знаний врачей. Народные способы терапии здесь бессильны, а медикаменты не всегда оказывают нужное воздействие. Следовательно, что это такое — стент, устанавливаемый при инфаркте миокарда, нужно знать всем, кто наследственно или приобретенно имеет риск развития сердечно-сосудистых патологий, закупоривающих просвет сосудов.