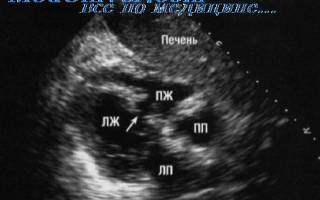
Инфаркт на эхо кг
ЭхоКГ- признаки инфаркта миокарда
ЭхоКГ при ОИМ позволяет:
1) подтвердить или исключить ОИМ у больных с продолжительным болевым синдромом в груди и отсутствием диагностических ЭКГ-критериев;
2) оценить размер пораженного миокарда исходно и конечный размер ИМ после реперфузионной терапии;
3) выявить пациентов с нестабильной гемодинамикой и осложнениями ИМ;
4) оценить жизнеспособность миокарда;
Определить степень риска.
ЭхоКГ-признаки ОИМ:
★ локальное ухудшение работы миокарда (некротизированный участок не сокращается в обычном ритме);
★ в режиме допплер оценивается скорость кровотока, в том числе фракция выброса (что важно для диагностики сердечной недостаточности);
★ обнаружение формирующихся тромбов;
★ обнаружение формирующейся аневризмы сердца (в том числе ее формы, размеров, толщины стенок);
★ обнаружение признаков перикардита;
★ оценка работы сердечных клапанов;
★ оценка состояния основных сосудов;
★ обнаружение расширения полостей сердца и других структурных дефектов.
Принципы лечения инфаркта миокарда: цели и тактика. Помощь до приезда бригады службы «скорой медицинской помощи», на этапе «скорой помощи» и в стационаре. Методы обезболивания. Тромболитическая терапия: препараты, показания, абсолютные и относительные противопоказания, методы контроля, побочные эффекты, помощь при развитии кровотечения.
Основные принципы лечения
1) Купирование болевого синдрома (морфин, промидол, фентанил и дроперидол);
2) Тромболитическая терапия (неоднородная субстанция => возможно только уменьшить объем тромба и восстановить кровоток), используется 2 группы препаратов: стрептокиназа и альтеплаза – только в стационаре (!);
3) Антитромбическая и антиагрегантная терапия (Аспирин + Клопидогрел);
4) Оксигенотерапия (не эффективна);
Применение антиишемических препаратов
Ø Нитраты (нитроглицерин, молсидомин);
Ø Бета-АБ (бисопролол и с дополн. вазодилатирующим эффектом: небивилол и карведилол);
Ø Применение ингибиторов АПФ и АРА II (рамиприл и периндоприл);
Ø Антагонисты кальция (нефидипин, амлодипин, верапамил);
6) Антигиперлипидемическая терапия;
Ø Статины (по эффект: розувастатин, аторвастатин, симвастатин, ловастатин, правастатин, флувастатин) снижают уровень ЛННП и холестерина;
Ø Фибраты (фенофибрат) снижают уровень ТГ и повышают ЛПВП.
Принципы лечения
Терапия ИМ складывается из нескольких направлений:
I. Купирование болевого синдрома
Ø прием 0,5 мг нитроглицерина под язык или 0,4 мг препарата в виде аэрозоля; отсутствие эффекта =>
Ø введение наркотических анальгетиков, так как сохранение болевого синдрома активирует симпатическую нервную систему, что проявляется тахикардией, артериальной гипертензией, увеличением потребности миокарда в кислороде и может способствовать расширению зоны некроза. Морфина сульфат в/в струйно по 2 мг каждые 2-5 мин до купирования болей или появления побочных явлений. Общая доза препарата не должна превышать 20 мг. При развитии тошноты и рвоты показано в/в 10-20 мг метоклопрамида. Угнетение дыхания можно устранить введением 0,1-0,2 мг налоксона. Брадикардию ликвидируют внутривенным введением 0,5-1 мг атропина (М-ХБ). У лиц пожилого и старческого возраста возможна замена морфина на промедол в эквивалентной дозировке — 1:2. Если остается тревога, страх смерти, то дополнительно вводят 10 мг диазепама;
II. Восстановление кровотока в инфарктсвязанной артерии
Восстановление кровотока в тромбированной артерии в первые 12 ч инфаркта ограничивает зону некроза, уменьшает частоту развития аритмий, дисфункции и ремоделирования желудочков сердца, сердечной недостаточности и позволяет спасти от 30 до 50 жизней на 1000 больных.
Восстановление кровотока в окклюзированной артерии: тромболитик + ацетилсалициловая кислота + гепарин =>
Ø Тромболитик:
a) Стрептокиназа – в/в капельно в дозе 1,5 млн МЕ на 100 мл 0,9% физиологического раствора в течение 30-60 мин, половину дозы вводить в течение первых 10-15 мин;
b) Анистреплаза (комплекс стрептокиназы и плазминогена) в/в болюсом 30 ЕД в течение 2-5 мин + гепарин можно использовать по 12 500 ЕД подкожно 2 раза в сутки в течение 5-7 дней.
c) Тканевой активатор плазминогена (альтеплаза) болюсное/капельное введение препарата в суммарной дозе 100 мг + в/в капельно гепарин в течение 2 сут с таким расчетом, чтобы величина АЧТВ составляла 50-75 с;
d) Урокиназа (фермент из культуры клеток почек человека) в/в болюсно 2 000 000 ЕД или 1 500 000 ЕД струйно и 1 500 000 ЕД капельно в течение 60 мин, также 48 ч внутривенно назначается гепарин.
Ø Антитромбоцитарный препарат – АСК (аспирин) – 1 доза (75-150 мг/сут);
Ø Гепарин (не обязательно) – низкомолекулярный гепарин (эноксопарин) снижает риск смерти и повторного ИМ в первые 30 дней.
93.79.221.197 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Инфаркт на эхо кг
ЭхоКГ при остром инфаркте миокарда позволяет: (а) подтвердить или исключить ОИМ у больных с продолжительным болевым синдромом в груди и отсутствием диагностических ЭКГ-критериев; (б) оценить размер пораженного миокарда исходно и конечный размер ИМ после реперфузионной терапии; (в) выявить пациентов с нестабильной гемодинамикой и осложнениями ИМ; (г) оценить жизнеспособность миокарда; (л) определить степень риска.
Анализ нарушений локальной сократимости в В-режиме полезен даже при ИМ с подъемом сегмента ST. У этих пациентов присутствует акинезия или дискинезия миокарда. После эффективной реперфузии в лечение соответствующего времени сократительная способность миокарда улучшается. Восстановление сократимости происходит в течение 24-48 ч и продолжается в течение нескольких дней и даже месяцев, поэтому двухмерная ЭхоКГ в динамике полезна для определения реперфузированных сегментов или расширения зоны ИМ.
Стойкая акинезия не всегда свидетельствует о недостаточной реперфузии. Для установления жизнеспособности акинетичного миокарда целесообразна ЭхоКГ, а также визуализация деформации после введения низких доз добутамина, контраста.
У больных после коронарной ангиопластики систолическая деформация была снижена, а постсистолическая — повышена, но отставала во время преходящей ишемии. Расслабление ишемизированных миокардиальных сегментов нарушается, и, следовательно, физиологические ранние диастолические истончение и удлинение замещаются постсистолическими утолщением и укорочением, поэтому локальную деформацию миокарла и ее скорость можно использовать как маркер острой ишемии.
С появлением эффективной реперфузионной терапии, проводимой во время ОИМ, частота распространения осложнений механического генеза снизилась, а также изменилось время их развития. Однако, поскольку осложнения могут угрожать жизни, достоверное определение времени связанных с инфарктом осложнений очень важно для оптимального ведения пациентов. Двухмерная ЭхоКГ и ДЭхоКГ с цветовым допплеровским картированием должны стать первыми методами исследования при подозрении на механические осложнения или у больных с нестабильной гемодинамикой.
Важным инструментом в самых сложных клинических ситуациях (в отделениях интенсивной терапии, у интубированных и послеоперационных больных, реанимированных после клинической смерти больных, тех, у кого по определенным причинам невозможна ТТЭхоКГ) стала ЧНЭхоКГ. При нормальной систолической функции у тяжелых и гемодинамически нестабильных больных следует подозревать механическое осложнение.
Показывает ли УЗИ сердца инфаркт?
Болезни сердечно-сосудистой системы встречаются все чаще. Самым распространенным и быстрым методом при подозрении на инфаркт является ультразвуковое исследование. УЗИ сердца при инфаркте позволит обнаружить патологический очаг и его локализацию.
Как проводится
Исследование сердца с помощью ультразвука называют эхокардиографией. Это высокоинформативная и безопасная методика, которая не причиняет больному неприятных ощущений и не требует особой подготовки. С помощью этого инвазивного способа быстро определяют изменения в сердечной мышце при различных патологических процессах, поэтому в кардиологии пользуется большой популярностью.
После приступа инфаркта ультразвуковое исследование позволяет оценить уровень морфофункциональных способностей органа. В ходе процедуры проверяют:
- уровень сократительных способностей;
- место расположения пораженного участка, размер и границы очага некроза;
- в каком месте миокарда сократительные способности снизились или полностью отсутствуют;
- наличие осложнений в результате нарушения кровообращения в миокарде.
Продолжительность процедуры не более получаса. За этот период врач способен обнаружить инфаркт и структурные и функциональные особенности в работе органа.
Для проведения манипуляции не нужно проходить никакую подготовку. Достаточно только направления врача. Пациент должен оголить грудную клетку и нанести специальный гель на поверхность кожи.
Врач водит по грудной клетке специальным датчиком, позволяющим увидеть состояние клапанного аппарата, стенок и кровотока. После этого все результаты расшифровуют и при наличии отклонений от нормы назначают соответствующее лечение.
Достоинства и недостатки метода
УЗИ сердца называют эхокардиографией. Процедура проводится с применением новейших цифровых эхокардиографов популярных производителей. Благодаря современной технике данные обрабатываются с высокой скоростью и качеством, поэтому исследование позволяет получить точную информацию и длится не долго.
Проведением процедуры занимаются врачи, которые обладают соответствующим образованием в области кардиологии и ультразвуковой диагностики.
ЭхоКГ отличается массой преимуществ, среди которых:
- возможность получить точную картину состояния сердца;
- возможность проследить за направлением и скоростью кровотока в клапанах, а также за динамикой изменений в этих параметрах;
- безвредность метода. Во время обследования организм не подвергается никакому биологическому воздействию;
- стоимость диагностики вполне приемлема для каждого пациента.
Ультразвуковое исследование сердца рекомендуют проходить раз в год людям, у которых диагностирован порок или любые другие патологии сердечно-сосудистой системы.
Процедура не помешает людям, занимающимся спортом, и тем, кто постоянно подвергается физическим нагрузкам. Исследование необходимо после оперативных вмешательств на сердце, а также в предоперационном периоде для оценки состояния органа.
Многим интересно, видно ли инфаркт на УЗИ сердца. Обследование позволяет обнаружить патологические изменения в миокарде. Его назначают, если больной страдает от:
- общей слабости;
- одышки;
- внезапных сильных болей в грудной клетке;
- отека щиколоток;
- частой тошноты и рвоты.
Обязательно провести эхокардиографию должны, если:
- подозревают развитие аневризмы аорты;
- предполагают, что в области сердца разрастается опухоль;
- повышение артериального давления наблюдается в течение длительного времени;
- больной перенес инфаркт миокарда;
- электрокардиография показала патологические изменения.
Одним из преимуществ процедуры является отсутствие противопоказаний. Единственное, чего рекомендуют придерживаться пациенту, это отказаться от употребления пищи за несколько часов до обследования. Если этого не сделать, то высокое расположение диафрагмы исказит результаты УЗИ. На точность процедуры может повлиять наличие врожденных аномалий в строении грудной клетки и воспалительные заболевания кожного покрова.
Что позволяет оценить при исследовании сердца
В ходе УЗИ обращают внимание на такие особенности:
- Оценивают размер камер сердца, а также учитывают толщину их стенок.
- Выявляют, насколько сердечные клапаны справляются со своими функциями.
- Проверяют, как сокращается сердечная мышцы.
- Оценивают параметры сердечных полостей.
- Проверяют, насколько видоизменились стенки.
- Оценивают насосные способности левого желудочка.
- Как проходит кровь через клапаны и крупные сосуды.
- Выявляют, есть ли рубцы, тромбы, новообразования. А при их наличии определяют, насколько они воздействуют на стенки сердца.
Если эхокардиография показала, что сократительные способности левого желудочка снизились, это может быть связано со старым инфарктом. Подобные нарушения могут возникать также при стабильной стенокардии.
Поэтому прежде чем подтвердить наличие острой формы нарушения кровообращения, необходимо, кроме УЗИ, провести другие диагностические процедуры и выполнить дифференциальное исследование.
Использование для диагностики осложнений инфаркта
С помощью эхокардиографии выявляют не только инфаркт, а и его осложнения, которые могут протекать в виде тромбоэмболии, тампонады или расслоения аорты. Эти диагнозы на УЗИ ставят нечасто, так как изучение состояния сердца при подозрении на такие патологии предпочитают осуществлять с помощью оперативных методов обследования.
Клиническая картина определяется и на снимке УЗИ, но врач должен расшифровать результаты в короткий срок и провести процедуру в отделении неотложной помощи.
В ходе исследования рассчитывают сумму зон с нарушением работы сердечной мышцы и риск осложнений. Если вовремя проведут реперфузионную терапию, то шансы на развитие осложнений снижаются.
УЗИ проводят через пару дней после начала реперфузионного лечения, анализируют движение стенок. Эта информация помогает оценить, насколько терапия помогла восстановить функции.
Чтобы точно предсказать, насколько успешным будет восстановление сердечной мышцы, УЗИ следует проводить после терапии по восстановлению кровообращения.
Также для оценки жизнеспособности миокарда проводят УЗИ с физической нагрузкой. Это исследование рекомендуют делать на ранних сроках развития нарушений.
УЗИ сердца позволяет обнаружить наличие осложнений после инфаркта:
- Острых, которые характеризуются разрывом миокарда, тампонадой сердца, разрывом правожелудочковых перегородок.
- Возникающих в более позднем периоде. К таким относят образование аневризм, наличие тромбоза левого желудочка, перикардита, митральной недостаточности, снижения систолических функций.
Эти осложнения могут представлять серьезную опасность для жизни больного. Поэтому, если их своевременно обнаружить и в короткие сроки провести терапевтические мероприятия, можно повысить шансы на выживаемость.
Можно ли на УЗИ увидеть инфаркт? Процедура показывает не только наличие повреждений, а и их расположение, размер, степень нарушения работы сердца. Приступ может закончиться летальным исходом, поэтому необходимо как можно скорее оказать больному помощь. Единственно правильным решением будет восстановление просвета закупоренных артерий.
Если срок, на протяжении которого сосуд будет закупоренный тромбом, уменьшить, то размер инфаркта и объем поражения сердечной мышцы будет небольшим. Если возникли малейшие подозрения на инфаркт, необходимо срочно вызывать скорую помощь. На благоприятный прогноз можно рассчитывать в случае оказания медицинской помощи в первые несколько часов после приступа. Чем больше времени прошло от появления симптомов, тем серьезные будут повреждения и осложнения.
Насколько точно УЗИ может показать инфаркт миокарда
Инфаркт миокарда входит в группу заболеваний сердечно-сосудистой системы. В тяжелых случаях из-за некроза участков сердечной мышцы может произойти остановка сердца. Чтобы избежать развития болезни, необходима ранняя диагностика.
УЗИ сердца является одним из методов диагностики инфаркта миокарда. УЗИ покажет, какие изменения произошли в деятельности сердечной мышцы, определит границы участка поражения.
Своевременно проведенная процедура поможет выявить первичные изменения в сердечной мышце и начать лечение.
Особенность метода
Ультразвуковое исследование – это высокоинформативный, безопасный и безболезненный метод диагностики. Для его проведения нет противопоказаний, особенная подготовка не требуется. Волны ультразвука не несут в себе опасности для внутренних органов.
Определяют степень распространения инфаркта, основываясь на свойстве тканей отражать ультразвуковые волны. Чем выше степень некроза, тем меньше волн отражает пораженный участок сердца.
Показания к проведению
К сожалению, за последние двадцать лет инфаркт помолодел. Довольно часто в скорую помощь обращаются с тревожными симптомами люди, далекие от пенсионного возраста.
Срочно отправить на УЗИ, чтобы определить состояние сердца и его сосудов нужно, если наблюдается:
- сильная боль в области сердца слева, отдающая в левую часть спины, уши, нижнюю челюсть;
- отечность рук и ног;
- одышка, слабость, страх на фоне боли в области сердца;
- приступ не купируется Нитроглицерином.
Задачи УЗИ сердца при инфаркте
При проведении процедуры врач ставит цель – определить те участки сердца, которые не принимают участие в его сокращении. Если такие участки будут обнаружены, это является показанием к подтверждению диагноза и началу лечения.
На какие параметры доктор обращает внимание на УЗИ при инфаркте миокарда:
- месторасположение очага болезни;
- степень поражения, наличие сократительной функции, кровоснабжение;
- на наличие тромба;
- развитие осложнений;
- состояние сосудов, наличие атеросклероза.
Кому назначают УЗИ в качестве профилактики инфаркта миокарда
В целях профилактики инфаркта врачи выделили группу людей, которой рекомендовано УЗИ сердца:
- люди в возрасте от 45 лет;
- работники «вредных» для сердца производств;
- люди, увлекающиеся экстремальными видами спорта;
- наличие в анамнезе атеросклероза;
- гипертония;
- ожирение;
- вредные привычки;
- генетическая предрасположенность.
Первые признаки, на которые следует обратить внимание
При появлении первых тревожных симптомов следует обратиться к доктору. Возможно, своевременное обращение поможет восстановить некротические изменения миокарда и предупредит развитие болезни.
Срочно обратитесь к врачу при первых тревожных симптомах:
- удушье;
- аритмия;
- кашель;
- потеря сознания;
- головокружение;
- боли слева в области груди, живота, горле, кисти.
Иногда инфаркт протекает бессимптомно. В случае предрасположенности или определенном риске, связанном с состоянием работы или условиями работы, следует провести ультразвуковое исследование.
Назначают обследование ультразвуковым методом в два этапа. Первый раз его делают, чтобы подтвердить диагноз. Затем делают по ходу лечения, чтобы определить его правильность, составить прогнозы и выявить риск появления осложнений инфаркта миокарда.
Особенности диагностики после перенесенного инфаркта миокарда
В жизни человека может быть не один приступ сердечной боли. Первые симптомы могут быть не выраженными или слабыми, все зависит от условий работы и жизни человека, состояния его здоровья.
Узнать у врача, может ли показать ультразвуковое исследование характер изменения сердечной мышцы можно как в муниципальном учреждении, так и в частной клинике.
Принцип проведения процедуры заключается в определении степени некротического поражения по толщине постинфарктного рубца. Если на УЗИ видно, что стенки сердечной мышцы достаточно толстые, это говорит о том, что заболевание только в начале развития. Здесь есть все шансы восстановить полноценное кровоснабжение. Чем тоньше стенка миокарда, тем выше степень поражения. При толщине миокарда от 30 до 20% говорят о начальной стадии заболевания, а при 10% шансов восстановить функцию сердечной мышцы уже нет. Из-за нарушения кровоснабжения миокард замещается соединительной тканью, которая не может сокращаться.
Норма показателя толщины левого желудочка составляет 40%, от толщины стенки миокарда.
Постепенно, миокард меняется на соединительную ткань, что лишает сердце его функции. Перерожденная ткань или аневризма задерживают поступление крови к органу. Аневризма является следствием инфаркта. Она вызывает застой крови и ведет к образованию тромбов. Тревожным симптомом будет изменение частоты сердечных сокращений, снижение массы левого желудочка и застой крови в период систолы.
При аневризме кровь попадает в ее полость и остается там, дополнительно растягивая полость и снижая КПД сердца.
Исследуя сердечную мышцу и сосуды, ее опоясывающие, доктор обращает внимание на проходимость сосудов, наличие тромбов. Если тромб закупорит сосуд, движение крови будет прекращено. Это приведет к отмиранию ткани. Некротические изменения происходят в течение 20–30 минут. Если за это время не будет определена и устранена причина – сердце человека перестанет биться.
По направлению кровотока доктор может определить расположение некротического участка. В постинфарктный период воспаляется внешняя оболочка сердца – перикард. На экране можно увидеть нехарактерные для мышечной ткани миокарда сращения и нехарактерные движения.
При исследовании стенок левого желудочка кардиологи определяют индекс его сократимости. В норме он равен единице. При инфаркте миокарда индекс сократимости увеличивается.
Проведение процедуры
На УЗИ инфаркт миокарда врач определяет по нетипичным сокращениям левого желудочка. Деформация и расширение его полостей свидетельствует о сбое в движении крови по коронарным сосудам. Делают процедуру двумя способами: стандартным и через пищевод.
Стандартное исследование
Желательно, чтобы перед процедурой человек несколько часов не ел. Это нужно, чтобы желудок не давил на диафрагму.
Исследование занимает около 30 минут.
Состоит из этапов:
- пациенту требуется оголить область грудной клетки, снять украшения;
- лечь на спину;
- врач наносит гель;
- устанавливают датчики;
- на мониторе определяют состояние сердца, его стенок, кровотока.
Полученные результаты оцениваются специалистами. Только опытный кардиолог определит, виден ли участок с вновь появившимся рубцом в месте, которое еще недавно было чистой мышечной тканью миокарда.
На качество процедуры влияет состояние внутренних органов и кожных покровов.
Чреспищеводная эхокардиография
Показаниями являются особые ситуации:
- поражение клапанов сердца бактериальной инфекцией;
- наличие искусственного клапана;
- дефект перегородки между предсердиями;
- мерцательная аритмия.
За шесть часов до процедуры нельзя есть. За четыре часа нельзя пить.
Проводят процедуру поэтапно:
- ротовую полость и глотку обрабатывают лидокаином;
- эндоскоп вводят в пищевод;
- исследование проводят 15–20 минут.
Заключение
Благодаря своевременному обследованию можно установить диагноз и назначить лечение. Рубцы на сердце приносят человеку разные факторы – дела сердечные, усталость, тяжелая работа или состояние здоровья. Кардиологи рекомендуют людям из «группы риска» проходить обследование каждый год.
При первых подозрительных симптомах нужна консультация кардиолога, а после — УЗИ.
Особо опасным является инфаркт, протекающий бессимптомно. Чтобы исключить его врачи рекомендуют один раз в году проходить ЭКГ. Эта процедура стоит дешевле, чем УЗИ и делают ее в любой поликлинике.
После перенесенного инфаркта от человека потребуется огромное количество усилий, связанных с изменением питания, режима дня, нервных и психических нагрузок.
УЗИ сердца при инфаркте миокарда — это первый и самый важный метод диагностики. Благодаря ему врачи определят степень поражения сердечной мышцы, окажут своевременную помощь.
Эта процедура важна не только в острый, но и в постинфарктный период. Ультразвуковое исследование укажет на правильность выбранного курса лечения. Доверив свое сердце опытным кардиологам, нужно и самому приготовиться изменить свой мир, свои привычки.
Проведение и расшифровка ЭхоКГ при инфаркте миокарда
При возникновении инфаркта важно не потерять время и как можно быстрее приступить к лечению, чтобы минимизировать степень повреждения сердечной мышцы. Для этого необходимо провести диагностику. Один из эффективных методов – эхокардиография. Она способна определить наличие нарушений миокарда в реальном времени.
Суть процедуры – эхокардиографии
Метод исследования ЭхоКГ дает возможность получить ценную информацию для определения более точного диагноза и состояния больного, которая не выявляется при диагностике ЭКГ. Такое исследование позволяет получить точные данные о состояние сердца, в частности, выявить морфофункциональные особенности после перенесения сердечного приступа:
- подтвердить или опровергнуть наличие острого инфаркта миокарда (ИМ) у пациентов, испытывающих длительный болевой синдром;
- установить точный размер и границы патологии пораженного участка (очаг некроза) сердечной мышцы в исходный момент приступа и после проведения реперфузионной терапии;
- определить уровень гемодинамики, в частности, нестабильный, а также установить наличие осложнений после ИМ;
- дать оценку работоспособности мышцы сердца;
- дать ответ, существует ли риск для жизни и в какой степени;
- определить с высокой точностью уровень давления в сосудах, диагностировать легочную гипертензию;
- выявить патологию перикарда, в частности, наполненность жидкостью его полости.
Эхокардиография относится к неинвазивным безболезненным процедурам, при этом информативность полученных данных достаточно велика. Такое исследование не требует от пациента специальной подготовки.
Во время прохождения исследования, которое длится всего полчаса, больной чувствует себя спокойно и комфортно. За этот короткий период врач способен установить точный диагноз нарушений в работе сердца.
На поверхность грудной клетки в области сердца наносится специальный гель. Врач прикасается к телу пациента датчиком, который способен визуализировать изображение сердца на экране монитора, на котором отображается работа клапана, уровень кровотока, состояние стенок сердца, хорды, межжелудочковых и межпредсердных перегородок. Результаты фиксируются и с помощью специальной программы выдаются на бумажный носитель. Кардиолог расшифровывает полученные данные и устанавливает точный диагноз. Далее больной направляется на лечение или, судя по результатам, на дополнительное медицинское обследование.
Наглядная информация в этом видеоролике демонстрирует все преимущества диагностического метода эхокардиографии.
Показания и противопоказания процедуры ЭхоКГ
Более всего подвержены возникновению сердечных приступов люди в возрасте старше 45 лет. В группу риска входят и больные с диагнозами атеросклероза, артериальной гипертензии, наследственной предрасположенности. Люди, увлекающиеся вредными привычками, страдающие ожирением, также дополняют список тех, кому рекомендуется пройти эхокардиографию.
Основными показаниями для проведения данного вида обследования являются:
- подозрение на наличие сердечных пороков;
- сердечные шумы;
- лихорадка неопределенной этиологии;
- отклонения показаний ЭКГ;
- сбои артериального давления;
- чрезмерные физические нагрузки (спорт, тяжелая работа);
- предположение наличия аневризмы аорты.
Рассматриваемый способ обследования широко применяется для диагностики:
- приобретенных и врожденных пороков сердца;
- эндокардита инфекционного;
- осложнений после перенесенного ИМ;
- гипертонии;
- наличия заболеваний перикарда и аорты;
- опухолей сердца и тромбов.
При остром инфаркте миокарда этот метод обязателен, так как он позволит установить все характеристики течения приступа за короткий период, что даст возможность как можно скорее приступить к лечению. ЭхоКГ при остром ИМ даст точную информацию:
- о нарушении целостности структуры сердца;
- наличии разрыва хорды, папиллярной мышцы, межжелудочковой перегородки;
- сформирована ли аневризма левого желудочка (ЛЖ) и пр.
Ввиду того, что рассматриваемый вид обследования не только безболезненный, но и абсолютно безопасен, его применение не имеет противопоказаний и, тем более, побочных эффектов, а также не вызывает осложнений в состоянии здоровья пациента.
В этом видео представлена информация о проведении ЭхоКГ у ребенка: как и когда используют методику, а также какие показатели можно получить с ее помощью.
Режимы эхокардиографии
Специальная установка медицинского ультразвукового диагностирования в области сердца работает в трех режимах:
- Одномерное изображение (М-режим).
- Двухмерное (В-режим).
- Доплер.
В первом случае (М-режим) можно измерить параметры сердечных камер и стенок, уточнить массу левого желудочка.
Второй В-режим может продемонстрировать реальную работу сердца, его строение, измерить толщину сердечных стенок и объем левого желудочка. Чтобы узнать ударный объем левого желудочка, можно определить диаметр тракта ЛЖ и уточнить состояние его систолической функции.
На основании данных этого метода проводится аналитика нарушений локальной сократимости. Если у пациента инфаркт миокарда с подъемом сегмента ST, у него наблюдается дискинезия или акинезия сердечной мышцы. Ему показана эффективная реперфузия, в результате которой восстанавливается нормальная сократимость уже через 1-2 суток.
Третий режим позволяет получить сигнал сердечных стенок, створок клапана, движения эритроцитов. Как только изменяется частота движения (нарушается обычный ритм), ультразвуковой сигнал реагирует и выдает наличие сдвига. Таким образом, можно получить разницу между частотой отраженного сигнала от эритроцитов и частотой сигнала основного датчика. Уровень сдвига зависит от того, насколько скорость движения эритроцитов превосходит частоту ультразвукового сигнала. Эти данные дают возможность просчитать скорость кровотока и его направленность.
Доплерография разделяется на три вида:
- Импульсивный доплер представляет серию импульсов для получения информации о скорости кровотока в определенной части сердца.
- Постоянноволновой с применением двух кристаллов, которые взаимодействуют по принципу «посыл и прием сигнала». Этот метод позволяет исследовать движение кровотока по направлению всего ультразвукового луча.
- Цветное картирование – уникальное изобретение, при котором возможно осуществить пространственное изображение. Каждая точка исследуемого сектора имеет определенный цвет, а его оттенок зависит от направления и скорости эритроцитов. Синий цвет показывает движение по направлению от датчика, красный – к датчику.
Такой аппарат помогает определить направление с максимальной точностью. А также может определять уровень турбулентности и среднюю скорость движения. Например, более светлые оттенки цветов свидетельствуют о более высокой скорости эритроцитов. При выходе за предельный уровень (Найквиста) искажается спектр, и цвета резко меняются на противоположные.
Этот метод хорош тем, что можно за короткое время сориентироваться и определить скорость кровотока. К недостаткам этого способа относится слишком короткая временная возможность определения изменений скорости и невозможность точного ее измерения. Этот метод целесообразно использовать при диагностике состояния больного с протезированными клапанами или врожденным пороком сердца.
Прибор выдает доктору необходимые данные, и тот может сравнить их с показателями скорости кровотока, которые считаются нормой. Для взрослых они допустимы в пределах 0,6-1,3 м/с на митральном клапане, 0,3-0,7 м/с – на трикуспидальном клапане, 0,6-0,9 м/с – на клапане легочной артерии, в аорте – 1,0-1,7 м/с и тракте ЛЖ – 0,7-1,1 м/с.
Нормативы при использовании ЭхоКГ
Врач получает необходимую информацию после проведения эхокардиографии, на основе которой определяет наличие патологии, руководствуясь следующими нормативами (в мм):
- диаметр аорты (от створок аортального клапана) – 20-38;
- раскрытие аортального клапана – 15-27;
- диастолический (конечный) диаметр левого желудочка – 37-56;
- систолический – 26-37;
- межжелудочковая перегородка в диастолу толщиной – 7-12;
- задняя стенка левого желудочка толщиной 7-11;
- масса сердечной мышцы левого желудочка – не менее 125 г/кв. м для мужчин и не менее 110 г/кв. м для женщин.
В результате расшифровки полученной информации врач выносит решение о состоянии больного с максимальной достоверностью.
Миокард делится на 17 сегментов, в каждом из них происходит сократимость, которую определяют по шкале 5-ти степеней:
- 1 – нормальная;
- 2 – сниженная (гипокинез);
- 3 – отсутствие сократимости (акинез);
- 4 – обратное движение в систолу (дискинез);
- 5 – выбухание в систолу (аневризма).
Врач исследует сердце больного по методу эхокардиографии, чтобы определить сократимость в соответствии с уровнем ФВ. Если он ниже 35%, диагностируется сердечная недостаточность, и констатируется состояние больного высокого уровня тяжести.
Патология сердечной деятельности, в частности, инфаркт миокарда влечет за собой огромную опасность для жизни пациента. Очень важно не упустить время и правильно диагностировать болезнь. Для этого применение эхокардиографии неоценимо. Эффективность этого метода подтверждается высокой точностью определения состояния нарушений в работе сердца.