Как лечить пролапс митрального клапана
Пролапс митрального клапана: симптомы, лечение и прогноз
Пролапс митрального клапана (ПМК) – это провисание створок митрального клапана в сторону левого предсердия во время сокращения левого желудочка. Данный порок сердца приводит к тому, что во время сокращения левого желудочка часть крови забрасывается в левое предсердие. ПМК чаще наблюдается у женщин и развивается в возрасте 14-30 лет. В большинстве случаев такая аномалия сердца протекает бессимптомно и ее нелегко диагностировать, но в некоторых случаях объем забрасываемой крови слишком велик и требует лечения, иногда даже хирургической коррекции.
О данной патологии поговорим в этой статье: на основе чего диагностируется ПМК, нужно ли его лечить, а также каков прогноз у лиц, страдающих недугом.
Причины развития пролапса митрального клапана до конца не изучены, но современной медицине известно, что формирование пригибания клапанных створок происходит вследствие патологий соединительной ткани (при несовершенном остеогенезе, эластической псевдоксантоме, синдромах Марфана, Элерса-Данло и др.).
Данный порок сердца может быть:
- первичным (врожденным): развивается вследствие миксоматозной дегенерации (врожденной патологии соединительной ткани) или токсического воздействия на сердце плода во время беременности;
- вторичным (приобретенным): развивается на фоне сопутствующих заболеваний (ревматизма, ИБС, эндокардитов, травм грудной клетки и др.).
Симптомы врожденного ПМК
При врожденном ПМК симптомы, вызванные нарушением гемодинамики, наблюдаются крайне редко. Такой порок сердца чаще обнаруживается у худощавых людей с высоким ростом, длинными конечностями, повышенной эластичностью кожи и гиперподвижностью суставов. Сопутствующей патологией врожденного пролапса митрального клапана часто является вегето-сосудистая дистония, которая и вызывает ряд симптомов, часто ошибочно «приписываемых» именно пороку сердца.
Такие больные часто жалуются на боли в грудной клетке и области сердца, которая, в большинстве случаев, провоцируется нарушениями в функционировании нервной системы и не связана с гемодинамическими расстройствами. Она возникает на фоне стрессовой ситуации или эмоционального перенапряжения, носит покалывающий или ноющий характер и не сопровождается одышкой, предобморочными состояниями, головокружениями и увеличением интенсивности болевых ощущений при физической нагрузке. Продолжительность боли может составлять от нескольких секунд до нескольких суток. Данный симптом требует обращения к врачу только при присоединении к нему ряда других признаков: одышки, головокружения, усиления болезненных ощущений при физической нагрузке и предобморочного состояния.
При повышенной нервной возбудимости больные с ПМК могут ощущать сердцебиение и «перебои в работе сердца». Как правило, они не вызываются нарушениями в функционировании сердца, длятся кратковременно, не сопровождаются внезапным обмороком и быстро исчезают самостоятельно.
Так же у больных с ПМК могут наблюдаться другие признаки вегето-сосудистой дистонии:
- боли в животе;
- головные боли;
- «беспричинный» субфебрилитет (повышение температуры тела в пределах 37-37,9 °С);
- ощущения комка в горле и чувства нехватки воздуха;
- частые мочеиспускания;
- повышенная утомляемость;
- низкая выносливость к физическим нагрузкам;
- чувствительность к колебаниям погоды.
В редких случаях при врожденном ПМК у больного наблюдаются обмороки. Как правило, они вызываются сильными стрессовыми ситуациями или появляются в душном и плохо проветриваемом помещении. Для их устранения бывает достаточно устранить их причину: обеспечить приток свежего воздуха, нормализовать температурные условия, успокоить больного и пр.
У больных с врожденным пороком митрального клапана на фоне вегето-сосудистой дистонии при отсутствии коррекции патологического психоэмоционального состояния могут наблюдаться панические атаки, депрессии, преобладание ипохондрии и астеничности. Иногда такие нарушения вызывают развитие истеричности или психопатии.
Также у пациентов с врожденным ПМК часто наблюдаются другие заболевания, связанные с патологией соединительной ткани (косоглазие, близорукость, нарушения осанки, плоскостопие и др.).
Выраженность симптомов ПМК во многом зависит от степени провисания клапанных створок в левое предсердие:
- I степень – до 5 мм;
- II степень – на 6-9 мм;
- III степень – до 10 мм.
В большинстве случаев при I-II степени данная аномалия строения митрального клапана не приводит к существенным нарушениям в гемодинамике и не вызывает тяжелых симптомов.
Симптомы приобретенного ПМК
Выраженность клинических проявлений приобретенного ПМК во многом зависит от провоцирующей причины:
- При ПМК, который был вызван инфекционными заболеваниями (ангиной, ревматизмом, скарлатиной), у больного наблюдаются признаки воспаления эндокарда: снижение толерантности к физическим, умственным и эмоциональным нагрузкам, слабость, одышка, сердцебиение, «перебои в работе сердца» и др.
- При ПМК, который был спровоцирован инфарктом миокарда, у больного на фоне симптомов инфаркта появляются сильные кардиалгии, ощущения «перебоев в работе сердца», одышка, кашель (возможно появление розовой пены) и тахикардия.
- При ПМК, вызванного травмой грудной клетки, происходит разрыв хорд, которые регулируют нормальное функционирование створок клапана. У больного появляется тахикардия, одышка и кашель с выделением розовой пены.
Диагностика
ПМК в большинстве случаев обнаруживается случайно: при проведении прослушивания сердечных тонов, ЭКГ (может косвенно указывать на наличие данного порока сердца), Эхо-КГ и допплер-Эхо-КГ. Основными методиками диагностики ПМК являются:
- Эхо-КГ и допплер-Эхо-КГ: позволяют установить степень пролапса и объем регургитации крови в левое предсердие;
- Холтер-ЭКГ и ЭКГ: позволяют выявлять наличие аритмий, экстрасистолии, синдром слабости синусового узла и др.
В большинстве случаев ПМК не сопровождается существенными нарушениями со стороны работы сердца и не нуждается в специальной терапии. Такие пациенты должны наблюдаться у кардиолога и выполнять его рекомендации о ведении здорового образа жизни. Больным рекомендуется:
- раз в 1-2 года проводить Эхо-КГ для определения динамики ПМК;
- тщательно следить за гигиеной полости рта и посещать стоматолога раз в полгода;
- отказаться от курения;
- ограничить употребление кофеинсодержащих продуктов и алкогольных напитков;
- давать себе адекватные физические нагрузки.
Необходимость назначения медикаментозных препаратов при ПМК определяется индивидуально. После оценки результатов диагностических исследований врач может назначить:
- препараты на основе магния: Магвит, Магнелис, Магнерот, Кормагензин и др.;
- витамины: Тиамин, Никотинамид, Рибофлавин и др.;
- адреноблокаторы: Пропранолол, Атенолол, Метопролол, Целипролол;
- кардиопротекторы: Карнитин, Панангин, Коэнзим Q-10.
В некоторых случаях больным с ПМК может понадобиться консультация психотерапевта для выработки адекватного отношения к лечению и состоянию. Пациенту могут рекомендоваться:
- транквилизаторы: Амитриптилин, Азафен, Седуксен, Уксепам, Грандаксин;
- нейролептики: Сонапакс, Трифтазин.
При развитии выраженной митральной недостаточности больному может рекомендоваться хирургическая операция по замене клапана.
В большинстве случаев ПМК протекает без осложнений и не влияет на физическую и социальную активность. Беременность и роды не противопоказаны и протекают без осложнений.
Осложнения при данном пороке сердце развиваются у больных с выраженной регургитацией, удлиненными и утолщенными клапанными створками или увеличением левого желудочка и предсердия. К основным осложнениям ПМК относятся:
Пролапс митрального клапана и митральная регургитация. Медицинская анимация (англ.).
Лечение пролапса митрального клапана
Пролапс митрального клапана (ПМК) — органической заболевание, при котором митральный клапана, находящийся между предсердием и желудочком с левой стороны, начинает прогибаться в сторону предсердия. Если подобные прогибы незначительные, человек может чувствовать себя без изменений. При возникновении осложнений по типу митральной регургитации состояние больного может заметно осложниться.
Клинические проявления среди больных пролапсом митрального клапана составляет 2,4%, о чем свидетельствует Фремингемское исследование (Framingham Heart Study — FHS).
При отсутствии симптомов больному не назначают специальное лечение, в таких случаях достаточно периодически посещать врача-кардиолога. Если на очередном мониторинге определяется ухудшение состояние, тогда рассматриваются возможные способы лечения.
Видео: Пролапс митрального клапана: болезнь сердца, которую жизненно-важно вовремя распознать!
Общие принципы лечения пролапса митрального клапана
Лечение пролапса митрального клапана в большинстве случаев не требуется. Чаще всего больные не определяют у себя какие-либо изменения, или они настолько слабы, что достаточно мониторинга во время обычных медицинских осмотров.
Даже тем, у кого наблюдается регургитация митрального клапана и симптомы дисавтономии, может потребоваться лишь ежегодная проверка у кардиолога. Однако это не означает, что пролапс митрального клапана является абсолютно доброкачественным заболеванием.
Осложнение ПМК значительной регургитацией может поддаваться терапии двумя основными вариантами лечения — консервативное воздействие и операция. Наименее инвазивный способ, как правило, более предпочтителен, но план действий зависит от тяжести случая и от того, есть ли у больного другие заболевания, которые могут увеличить риск развития жизнеугрожающих состояний. Иногда лекарства и хирургическое вмешательство сочетаются для достижения желаемой цели.
Стоит знать, что беременность может усилить выраженность симптомов ПМК. В таких случаях женщины должны обсудить со своими врачами необходимость какого-либо специального лечения.
Существует три стратегии воздействия в ходе лечения пролапса митрального клапана:
- Профилактика инфекций (эндокардита) и осложнений.
- Облегчение симптомов и дискомфорта.
- Исправление любой физической основной проблемы.

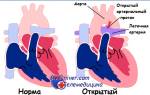
На рисунку изображены: 1 — трехстворчатый клапан; 2 — аортальный клапан; 3 — клапан легочной артерии; 4 — митральный клапан; 5 — пролапс митрального клапана.
Препараты, используемые для лечения пролапса митрального клапана
Прогрессирование ПМК может происходить на фоне других нарушений, таких как регургитация, мерцательная аритмия и застойная сердечная недостаточность. В таких случаях требуется использование лекарственного средства для уменьшения дискомфорта и достижения желаемого результата. Некоторые из них используются для долгосрочного лечения, в частности могут быть назначены комбинированные препараты из следующих фармакологических групп:
- Бета-блокаторы — они помогают уменьшить частоту сердцебиения, устраняют аритмию и боль в груди, связанные с ПМК. Механизм их воздействия основан на блокировании адреналина (норадреналина) и норэпинефрина, в результате чего сердце начинает более свободно работать. Препараты из этой группы также расширяют кровеносные сосуды, облегчая кровоток.
- Бензодиазепины— средства из этой группы, такие как Ксанакс, оказывают успокаивающее действие на организм. Это может помочь уменьшить беспокойство, связанное с ПМК. Подобные противотревожные препараты обычно назначают пациентам с симптомами дисавтономии или пролапса митрального клапана.
- Вазодилататоры — эти лекарства, зачастую отпускаемые по рецепту. Они расширяют кровеносные сосуды, чтобы кровь могла лучше циркулировать, поэтому могут уменьшить выраженность митральной регургитации. Вазодилататоры чаще всего назначаются больным с хронической или острой регургитацией и увеличенным левым желудочком.
- Разжижители крови (антикоагулянты) — снижают свертываемость крови и риск осложнений. Пациентам с инсультом, сердечной недостаточностью или мерцательной аритмией иногда требуются эти лекарства. Врач может назначить препараты, отпускаемые без рецепта, например, аспирин или что-то более сильное, например, варфарин.
- Сердечные гликозиды — чаще всего используется дигоксин, который полезен при лечении регургитации с фибрилляцией предсердий. Это помогает минимизировать нерегулярные удары, замедляя частоту сердечных сокращений. Он также применяется для усиления сердечных сокращений у больных с ослабленным левым желудочком, что позволяет ему более эффективно перекачивать кровь.
- Диуретики — устраняют задержку жидкости (отеки) в ногах и легких, которые могут являться побочным эффектом / осложнением митральной регургитации. Известно, что накопление жидкости вызывает отек лодыжек, усталость и одышку. Это может привести к дыхательной недостаточности.
Для профилактики чаще всего используются антибиотики, которые позволяют предотвратить инфекционный эндокардит, серьезную инфекцию внутренней оболочки сердца. Некоторые больные с ПМК (небольшой процент — пациенты с высоким риском) должны принимать антибактериальные препараты в качестве меры предосторожности перед определенными медицинскими и стоматологическими процедурами.
Показания к операции по поводу пролапса митрального клапана
Операция может потребоваться, когда ПМК вызывает сильную регургитацию, симптомы или осложнения, при этом консервативные способы воздействия оказываются неэффективными. Хирургическое лечение пролапса митрального клапана всегда сопряжено с риском, поэтому решение о его проведении не должно приниматься спешно.
Важно помнить, что даже без каких-либо симптомов значительная регургитация может привести к сердечной недостаточности. Поэтому промедление может привести к тому, что сердце будет слишком слабым или поврежденным, чтобы выдержать операцию и тогда хирурги вынуждены отказывать таким больным.
Хирургические методы лечения пролапса митрального клапана:
- Инвазивные. В большинстве случаев операции проводятся на открытом сердце, при этом хирург получает доступ к сердцу через грудную клетку, а именно грудину. После подобного вмешательства необходимо от нескольких недель до нескольких месяцев времени восстановления, в зависимости от состояния здоровья человека, физической реакции на процедуру и других показателей.
- Минимально инвазивные. Многие хирурги в настоящее время предпочитают передовые, менее инвазивные методы лечения, так как это снижает кровопотерю, время восстановления, риски и осложнения. Есть несколько способов выполнить минимально инвазивной операции, но, в зависимости от больницы, это не всегда возможно.
Хирургические варианты лечения пролапса митрального клапана:
- Реконструкция — этот вариант воздействия позволяет сохранить митральный клапан, в результате чего снижается риск заражения и ослабления сердца. Подобный способ восстановления клапана также позволяет больным не принимать антикоагулянты на протяжении всей жизни. Восстановительная операция может заключаться в укорочении сухожилий хорд, удалении избыточной ткани из митральных листочков или накоплений из кальция, а также в восстановлении дефектов в виде отверстий. Это может также включать в себя присоединение вершин к митральному кольцу и восстановление или сжатие кольца. Иногда проводят замену на протезное кольцо.
- Замена — когда реконструкция клапана не является возможной, хирурги используют биологический клапан или механический клапан для замены поврежденного.
Обе разновидности искусственных клапанов функционируют как настоящие. Каждый вариант замены имеет свои преимущества и недостатки.
Типы клапанов:
- Биологические клапаны — как правило, сделаны из тканей животных, таких как свиньи и коровы. Иногда используется человеческая ткань, тогда говорят о донорском клапане. С этими клапанами больные с меньшей вероятностью нуждаются в разжижающих кровь препаратах и лекарствах. Однако со временем они могут терять свои свойства, поэтому в будущем может потребоваться повторная операция.
Стоит знать, что срок действия биологических клапанов обычно составляет более десяти лет.
- Механические клапаны — они сделаны из прочных, легких веществ, таких как титан, и обычно служат на протяжении длительного времени. Недостатком является то, что больные должны принимать антикоагулянты или разбавители каждый день на протяжении всей жизни, чтобы сгустки крови не образовывались вокруг или на самом искусственном клапане. Известно, что тромбы, которые по сути являются сгустками крови, могут вызвать инсульт.
Важно указать, что механические клапаны более подвержены инфекции.
Какой бы тип лечения пролапса митрального клапана не был бы использован в конкретном случае, при своевременном обращении общий прогноз хороший. У некоторых больных возникают осложнения, но в большинстве случаев они отсутствуют.
Альтернативные немедикаментозные методы лечения пролапса митрального клапана
Существует ряд вариантов естественного лечения поврежденного митрального клапана, которые могут уменьшить выраженность симптомов ПМК (или даже полностью устранить их), что в свою очередь снизит риск осложнений. Контроль артериального давления и стимулирование кровотока являются двумя важными целями каждого решения. Они, как отмечается, работают лучше всего в тандеме.
Альтернативные методы лечения людей, живущих с этим заболеванием, включают:
- Здоровая пища. Нужно избегать определенных продуктов и стимуляторов, которые могут облегчить симптомы пролапса митрального клапана и предотвратить развитие осложнений. В частности, употребление гидратированной и пищевой соли (в умеренных количествах) также может быть полезным. Люди с ПМК должны стараться поддерживать сбалансированное питание.
- Физические упражнения. Активный образ жизни обычно поощряется медицинскими работниками и может иметь большое значение для лечения усталости, сердцебиения, боли в груди, головокружения и тревоги, связанных с ПМК. Исследования показали, что аэробные упражнения особенно полезны.
- Пищевые добавки — в частности, полезно использовать магний, l-карнитин, ацетил-l-карнитин и коэнзим q10, которые могут облегчить симптомы. Витамины группы В (тиамин b1, ниацин b3, пиридоксин b6 и инозит) также могут уменьшить дискомфорт, наряду с натуральными средствами, такими как хмель и валериана.
- Когнитивная терапия — люди с синдромом ПМК могут извлечь выгоду из психотерапии. Хороший терапевт может помочь человеку понять причину своих симптомов, а иногда даже определить триггерные факторы воздействия. С его же помощью может быть разработан план лечения, направленный на изменение психической реакции на то, что ощущается физически.
- Релаксация. Преимущества релаксации многочисленны. Такие занятия, как йога, тай-чи, медитация и массаж, могут снизить артериальное давление, замедлить сердцебиение и частоту дыхания, улучшить кровоток и уменьшить напряжение и боль. Они также способствуют уменьшению беспокойства, депрессии и стресса.
Примечание: хотя добавки и травы могут быть полезны, иногда при их применении проявляются побочные реакции, особенно при сочетанном приеме с некоторыми лекарствами от пролапса митрального клапана. Также упражнения могут не подходить всем больным с этим заболеванием. В связи с этим обязательно нужно консультироваться с врачом, прежде чем принимать добавки или начинать новую программу упражнений.
Видео: Пролапс митрального клапана: болезнь сердца, которую жизненно-важно вовремя распознать!
Как лечить пролапс митрального клапана
Пролапс митрального клапана — это анатомическое изменение его створок и мышечно-связочного аппарата, которое выражается в сниженном тонусе, провисании. Как следствие, наблюдается нарушение функционального предназначения: неплотное закрытие левого атриовентрикулярного отверстия в период систолы желудочков.
Большая часть пациентов не ощущает каких-либо типичных симптомов. В ряде случаев при пролапсе имеются приступы аритмии, болей в области сердца. Чтобы подтвердить связь, у пациента необходимо выявить и исключить разные заболевания, затрагивающие эндокард.
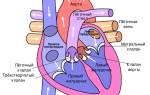
Значение строения и функций митрального клапана
Изучение разных вариантов пролапса привело к выводу, что его следует отнести к врожденным особенностям развития камер сердца. Клапан состоит из передней и задней створок. Они с помощью тонких нитей-хорд присоединены сосочковыми мышцами к стенке сердца. Вместе эти структуры обеспечивают плотное закрытие атриовентрикулярного отверстия в течение систолы левого желудочка. Это действие предупреждает обратный отток крови в левое предсердие.
Передняя створка чаще теряет тонус и провисает. Под высоким давлением крови в полости желудочка створки не до конца закрывают сообщение с предсердием. Поэтому часть потока возвращается (процесс регургитации).
Существующее определение трех степеней по величине выпячивания створок (от 5 мм до 10 и более) в настоящее время не имеет значения при решении вопроса о лечении. Кардиологов значительно больше интересует объем обратной порции крови. Это та часть, которая «не достается» аорте и не участвует в кровообращении. Чем выше остаточный объем, тем выраженнее влияние пролапса.
В большинстве случаев серьезных опасных нарушений кровообращения не происходит.
Что нужно лечить?
Поскольку доказано, что сам митральный клапан не болит, то лечение может касаться следующих направлений:
- терапия вегетоневроза, избавление от чувства страха после выявления пролапса;
- лечение эндокардита, ревмокардита, приводящих к аналогичным изменениям клапана;
- своевременно лечить начальные явления сердечной недостаточности, аритмии в случаях декомпенсации заболеваний;
- целенаправленное устранение грубых клапанных изменений хирургическим путем для предупреждения прогрессирования недостаточности кровообращения.
Нужно ли лечить врожденный пролапс?
Врожденные изменения (первичные) обнаруживаются у ребенка при обследовании. Чаще всего это неопасные особенности строения соединительной ткани, передающиеся по наследству. Они не влияют на последующее развитие малыша.
В этих случаях желание пациента приступить к лечению пролапса митрального клапана ошибочно, поскольку в терапии не нужны и даже вредны лекарственные препараты, воздействующие на сердце. Необходимо разъяснение причинно-следственной связи и целесообразности применения средств, влияющих на центральную нервную систему.
Люди с врожденным пролапсом не нуждаются в ограничении физических нагрузок. Желание заниматься профессиональным спортом потребует дополнительной консультации врача и проведения нагрузочных проб. Не рекомендуются разные виды спортивной борьбы, прыжки в длину и высоту (нагрузка, связанная с резкими толчками тела).
Что делать при ухудшении самочувствия?
При наличии сердцебиения, ноющих болей в области сердца, бессонницы, повышенной раздражительности, но нормальных результатах ЭКГ и УЗИ:
- необходимо организовать режим отдыха, лучше отказаться от работ в ночную смену;
- следует прекратить прием кофе, алкогольных напитков, крепкого чая, острых приправ, солений;
- рекомендуется лечение народными средствами легкого успокаивающего действия (настойки и отвары корня валерианы, пустырника, шалфея, боярышника, травяные чаи с мятой и мелиссой), можно использовать готовые лекарственные препараты из аптеки (Ново Пассит, Пустырник форте) или приготовить самостоятельно;
- возбуждение нервной системы снимается магнийсодержащими лекарствами (Магнерот, витамин Магний В6).
Если обследование показывает такие изменения на ЭКГ, как нарушенный метаболизм миокарда, изменение процессов реполяризации, аритмию желудочкового типа, удлинение интервала Q-T, то пациентам назначают:
- лечебную физкультуру;
- ванны с насыщением кислородом, отваром трав;
- занятия психотерапией со специалистом, освоение аутотренинга;
- физиотерапевтические методики (электрофорез воротниковой зоны с бромом);
- массаж спины и шейного отдела позвоночника;
- иглорефлексотерапию.
Лекарственная терапия сопутствующих нарушений в миокарде
Кроме общеукрепляющих и успокаивающих средств, по показаниям врач назначает препараты для улучшения метаболизма в клетках миокарда:
Следует отметить, что эти лекарственные средства не имеют достаточной подтверждающей базы по результатам применения. Тем не менее, пациенты считают их результативными. Использовать рекомендуется непрерывными курсами по 2–3 месяца.
При аритмиях врач назначает слабые бета-блокаторы в небольшой дозировке.
Лечебные процедуры проводятся под контролем ЭКГ-исследований. Приведенная терапия направлена на компенсацию вегетативных и кардионевротических нарушений, но не касается самого митрального клапана.
Терапия пролапса, вызванного воспалительными заболеваниями
Пациентам с пролапсом митрального клапана рекомендуется беречься от простуд, всегда пролечивать ангины, следить за санацией хронических очагов воспаления (кариозные зубы, гайморит, аднексит, заболевания мочевыводящих путей и другие). Дело в том, что любой «спящий» до времени очаг способен быстро вызвать эндокардит. А створки клапанов являются частью эндокарда и одновременно страдают при этом заболевании.
Пролапс эндокардиального происхождения относится к вторичным поражениям, не связан с врожденными изменениями, полностью зависим от течения главного заболевания. Появление пролапса в картине УЗИ в таких случаях указывает на переход воспаления на створки клапана, начало формирования порока сердца.
Объем регургитации имеет динамическое значение: его увеличение подтверждает незамеченную атаку ревмокардита, вяло протекающий септический эндокардит. В лечении таких случаев необходимо:
- использовать антибиотики (Пенициллин, Бициллин) или из групп резерва по максимальным схемам;
- применять противовоспалительную терапию гормональными и негормональными средствами.
Основная цель — остановить разрушение эндокарда.
Лечение пролапса, вызванного другими причинами
Пролапс митрального клапана может образовываться при сильном растяжении (дилатации) или гипертрофии левого желудочка. Такие изменения возникают в случае развития кардиомиопатии, гипертонической болезни, при перенесенном обширном инфаркте миокарда (особенно с исходом в аневризму стенки).
У больного нарастают симптомы декомпенсации сердечной деятельности, появляется:
- слабость,
- одышка,
- отеки,
- боли в сердце при движениях.
Возможны тяжелые приступы аритмии.
В лечении применяются лекарственные средства:
- расширяющие венечные артерии;
- снижающие потребление кислорода миокардом;
- антиаритмические препараты;
- мочегонные и сердечные гликозиды.
Все лекарства назначаются врачом в каждом случае индивидуально.
Когда используется хирургический метод?
Хирургические подходы могут быть двух видов:
- фиксация оторванных створок (ушивание нитей-хорд, создание механизма удержания створок);
- замена клапана на искусственный протез.
Показания к оперативному лечению:
- безрезультатная терапия эндокардита антибиотиками и разными противовоспалительными средствами;
- недостаточность кровообращения 2Б стадии, невозможность использования или отсутствие результатов от применения сердечных гликозидов, мочегонных;
- повторяющиеся приступы мерцательной аритмии;
- развитие гипертензии в легочной артерии.
Существуют стандартные показатели нарушения кровообращения, на которые ориентируются врачи при решении вопроса о целесообразности операции:
- поток регургитации более 50%;
- остаточная фракция выброса менее 40%;
- рост давления в легочной артерии больше 25 мм рт.ст.;
- увеличение объема полости левого желудочка во время диастолического расслабления в 2 раза и более.
Особенности лечения пролапса у детей
В детском возрасте изменения митрального клапана могут обнаружиться случайно, комбинироваться с нарушением строения других клапанов, врожденными пороками. Чаще всего эти изменения протекают благоприятно. Ребенка следует беречь от острых инфекционных заболеваний. Диспансерное наблюдение у кардиолога 2 раза в год покажет дальнейшее развитие патологии и необходимость профилактического лечения.
Если пролапс выявлен при беременности?
Изменения митрального клапана выявляют при обследовании беременных женщин. Обычно они имелись с детства, но не беспокоили и не требовали какой-либо диагностики.
Следует успокоить будущую маму: ребенку и течению беременности пролапс не угрожает. Другое дело, если одновременно выявляется сердечная патология, ревматизм или серьезные заболевания.
В любом случае врачи акушеры учитывают эти изменения при планировании родовой деятельности, в профилактическом лечении беременной.
Люди с пролапсом митрального клапана должны понимать, что степень возвратной регургитации в течение жизни может изменяться. Поэтому необходимо проходить ежегодное обследование и выполнять требования врача по профилактическому лечению сопутствующих заболеваний.
Пролапс митрального клапана лечение
Проблема такой патологии как пролапс митрального клапана является актуальной за счет высокой распространенности в популяции и тяжести возможных осложнений. Выбор методики лечения зависит от состояния и тяжести нарушения работы митрального комплекса.
Недостаточность кровообращения, нарушения сердечного ритма и внезапная смерть — все это грозные осложнения порока. Своевременное лечение и профилактические мероприятия помогут не только избежать данных осложнений, но и улучшить качество жизни страдающих от этой патологии людей.
1 Что такое пролапс митрального клапана
Фиброзное клапанное кольцо, две митральные створки, две папиллярные мышцы с отходящими от них сухожильными хордами — все это носит название митрального комплекса. Структурное поражение хотя бы одного из вышеуказанных компонентов, приводит к нарушению функции всей системы клапанного аппарата. В итоге расширение фиброзного кольца, изменения створок и подклапанных структур, а так же поражение сердечной мышцы левого желудочка могут быть основой такой патологии как пролапс митрального клапана.
Пролапсом митрального клапана называют аномалию, при которой возникает прогибание створок в полость левого предсердия в момент сокращения сердца. Говоря о происхождении пролапса, выделяют две группы: врожденный и приобретенный (вторичный) пролапс. Приобретенный пролапс митрального клапана встречается не более чем в 5% случаев. Привести к развитию вторичного пролапса могут: патология сосудов сердца, миокардит, ревматизм, кардиомиопатии, травма грудной клетки. Врожденный пролапс митрального клапана является генетически наследуемой патологией и неразрывно связан с дисплазией соединительной ткани.
2 Определение степени пролапса митрального клапана
Эхокардиографический метод позволяет определить степень поражения митрального клапана. В зависимости от того, в какой мере провисает створка митрального клапана, выделяют три степени тяжести:
- первая степень — 3-5 мм,
- вторая степень — 6-9 мм,
- третья степень — более 9 мм.
Существует так же деление в зависимости от того имеется или отсутствует обратный ток крови (регургитация) в левое предсердие. При наличии регургитации выделяют четыре ее степени: I степень — незначительная регургитация в полость предсердия; II степень — умеренная регургитация менее чем на половину длины предсердия; III степень — выраженная регургитация, не достигающая противоположной стенки предсердия; IV степень — тяжелая регургитация достигает задней стенки. Кроме высоты струи регургитации можно определить объем забрасываемой крови.
Данная классификация важна, так как она соотносится со степенью тяжести клинических проявлений и определяет дальнейшую тактику лечения.
3 Клинические проявления
Боли в области сердца или соска
Проявления пролапса митрального клапана могут быть как минимальными, практически не доставляя никаких неудобств пациенту, так и ярко выраженными. В последнем случае качество жизни пациентов значительно ухудшается. В формировании клинических проявлений свою роль играет не только строение митрального комплекса, но также вегетативные и психоневрологические отклонения. Довольно часто лица, у которых имеется пролапс митрального клапана, предрасположены к простудным заболеваниям, частым ангинам. Вегетативные отклонения проявляются следующими симптомами:
- Болевой синдром — боли в области сердца или соска, которые могут длиться от нескольких минут до нескольких часов. Они носят колющий, ноющий характер и проявляются на фоне переутомления или психоэмоционального перенапряжения. Особенностью их является спонтанное начало и такое же исчезновение. Болевой синдром хорошо «снимается» успокоительными препаратами;
- Сердцебиения и ощущение «замирания», перебоев в работе сердца, чувство «нехватки воздуха», потливость, обморочные состояния, похолодание и зябкость кистей и стоп;
- Эмоциональная неустойчивость, тревожность, беспокойство, депрессивные расстройства, непереносимость яркого света или громких звуков, нарушение засыпания;
- Наличие вегетативных кризов, сопровождающихся повышением или снижением артериального давления, повышением температуры, диареей. Они могут длиться от нескольких дней до нескольких недель.
Вышеперечисленные симптомы могут дополняться признаками сердечной недостаточности, если имеется выраженное провисание створки клапана с обратным забросом крови в предсердие. В таком случае пациента начинает беспокоить одышка, возникающая при физической нагрузке.
4 Принципы и методы лечения пролапса митрального клапана
Первое, что стоит упомянуть о лечении пролапса митрального клапана — оно проводится длительно и комплексно. Комплексная терапия направлена на улучшение метаболизма в соединительной ткани, уменьшения клинических проявлений вегето-сосудистой дистонии, устранении психоневрологических расстройств и профилактике осложнений. При лечении используются комбинация немедикаментозных, медикаментозных и хирургических методов лечения.
При отсутствии симптомов заболеваниям и незначительных субъективных ощущениях пациента, а так же отсутствии декомпенсации пролапса митрального клапана медикаментозная поддержка не требуется. Немедикаментозные методы лечения включают нормализацию режима труда и отдыха, регулярные занятия физической культурой, диету, витаминотерапию, физиотерапевтическое лечение и психотерапию.
5 Физическая активность и вредные привычки
Отказ от вредных привычек
Нормализация режима дня включает правильное чередование физических и умственных нагрузок. При отсутствии противопоказаний рекомендованы регулярные занятия лечебной физкультурой, полезно посещение бассейна. Ограничить физическую активность стоит при наличии митральной регургитации, сердечной недостаточности и нарушениях ритма. Табакокурение неблагоприятно влияет на синтез коллагена, поэтому стоит задуматься о целесообразности отказа от этой привычки. Существуют доказательства, что курение к структурным изменениям коллагена, что неизбежно усугубляет уже имеющиеся дефекты соединительной ткани.
6 Диета и витаминотерапия
Содержание витаминов в продуктах
Диетотерапия провидится с учетом состояния пищеварительной системы. При пролапсе митрального клапана рекомендуется включить в рацион пищу, богатую белком, и незаменимыми аминокислотами. Важную роль играет витаминотерапия. Назначают аскорбиновую кислоту, карнитин, кальцитрин и ряд препаратов мукополисахаридной природы в сочетании с витаминами группы B. Немаловажно одновременный прием микро- и макроэлементов, таких как медь, цинк, магний и марганец.
Витамин С необходим для нормальной возбудимости нервной системы и сокращения мышц, а так же синтеза коллагена. Антиоксидантный эффект, участие в регенерации тканей и повышение общей сопротивляемости организма — все это присуще аскорбиновой кислоте. Карнитин участвует в липидном и белковом обменах, оказывает анаболический эффект и предупреждает развитие миокардиодистрофии. Также для улучшения обменных процессов миокарда рекомендуется применение коэнзима Q10 и витаминов группы А и Е.
7 Психотерапия и физиотерапия
Следует помнить о том, что лучшим методом психотерапии является для пациента его личная позитивная установка на свое состояние. Не врачу, а пациенту стоит понимать о важности и необходимости в исполнении рекомендаций, которые предписал специалист. Это и есть залог успеха. Физиотерапевтические процедуры при пролапсе митрального клапана назначаются исключительно по показаниям, и их выбор должен быть обусловлен в зависимости от того, какие нарушения вегетативной нервной системы преобладают.
Так при преобладании парасимпатики применяют воротниковый лекарственный электрофорез с растворами кофеина, кальция и мезатона, при симпатикотонии — с растворами брома, эуфиллина и папаверина. Улучшают общее самочувствие аэроионотерапия, а так же дозированное ультрафиолетовое облучение. Положителен эффект от таких процедур как углекислые, радоновые, хвойные, серо- и хлористоводородные ванны.
8 Медикаментозное лечение пролапса митрального клапана
Медикаментозное лечение возникающих расстройств на фоне пролапса митрального клапана назначают при недостаточной эффективности немедикаментозных методов в дополнение к вышеописанным мероприятиям. Начинают его с применения растительных, вегетотропных и седативных средств. К наиболее назначаемым препаратам у пациентов с парасимпатикотонией относятся женьшень и элеутрококк, у симпатикотоников — валериана, пустырник и боярышник.
Для нормализации сна и уменьшения невротических проявлений назначают транквилизаторы. Назначение и дозы данных препаратов подбираются исключительно врачом, в зависимости от выраженности клинической симптоматики. Стоит не забывать о том, что применение любых настоев должно согласовываться с врачом. Ведь растительные препараты не обделены побочными эффектами и противопоказаниями к применению.
9 Хирургическое лечение пролапса
Замена клапана сердца
Выбор хирургической коррекции пролапса митрального клапана зависит от преобладания анатомических и морфологических отклонений. К корригирующим операциям относятся укорочение сухожильных хорд, ушивание спаек, создание искусственных хорд и прочие. В случаях осложнения сердечной недостаточностью, производят операцию по протезированию митрального клапана.
В заключении стоит сказать, что любое лечение должно назначаться каждому пациенту с учетом его индивидуальных особенностей, поэтому не стоит жалеть времени и сил для того что бы сходить на консультацию к компетентному специалисту.
Как вылечить пролапс митрального клапана
Тактика терапии при диагнозе пролапс митрального клапана отличается у каждого пациента, что зависит от степени пролабирования клапана, наличия и тяжести нарушений вегетативной нервной системы, деятельности сердца и сосудов.
Принципы лечения пролапса митрального клапана первичной природы:
- лечение должно быть оправданно длительным;
- комплексность;
- методы лечения назначаются с учетом работы вегетативной нервной системы для каждого пациента.
Первыми мероприятиями должны быть нормализация сна, коррекция режима отдыха и работы. Больному рекомендован режим с достаточным временем сна и отдыха.
Врач индивидуально решает вопрос об уровне физической нагрузке, опираясь на адаптационные возможности организма к физическим нагрузкам и показатели работоспособности.
Замечено, что большая часть больных с таким диагнозом хорошо реагируют на физическую нагрузку, если заболевание не осложнилось митральной регургитацией, появлением желудочковой аритмией или выраженными изменениями процесса реполяризации желудочков. Такие пациенты могут не опасаясь вести подвижный образ жизни, находясь под контролем врача. Детям с синдромом «пролапс митрального клапана» рекомендуются такие виды спорта: плаванье, бег на лыжах и коньках, велосипедные прогулки. А некоторые виды спортивной деятельности не желательны, так как связаны с толчкообразными движениями тела. Например, боевые искусства (каратэ), прыжки и так далее.
Необходимость минимизировать физические нагрузки у больного возникает при наличии в клинике потока регургитации, нарушения метаболизма миокарда, процессов реполяризации, желудочковой аритмии или удлиненного Q-T-интервала.
Таким пациентам назначают курсами лечебную физкультуру под постоянным контролем врача.
Пролапс митрального клапана первичной природы нередко является признаком дисплазии соединительной ткани и вегетососудистой дистонии, поэтому нужно опираться на принципы общеукрепляющей терапии и вегетотропные средства.
Немедикаментозная терапия
Важной частью лечения являются немедикаментозные методы. К ним относят:
- психотерапия;
- водные процедуры;
- физиотерапевтические методы (электрофорез шейную часть позвоночника с магнием и бромом);
- аутотренинг;
- массаж позвоночного столба;
- иглорефлексотерапия.
Следует также уделить внимание на очаги с хронической инфекцией, например, тонзиллит, хронические заболевания почек, мочевыводящих путей и так далее. Их необходимо во время санировать.
Медикаментозная терапия
Медикаментозные методы направлены в первую очередь на:
- терапию вегетативных расстройств, вегетососудистой дистонии;
- предупреждающие мероприятия по развитию нейрогенной дистрофии мышцы сердца;
- психотерапевтические методы;
- применение антибактериальных препаратов для профилактики развития эндокардита инфекционной природы.
Если у больного на первом плане признаки умеренной симпатикотонии, в лечение можно добавить фитопрепараты. Это седативные травы: багульник, шалфей, пустырник, зверобой, боярышник и валериана. Из готовых препаратов рекомендуют настойку пустырника и валерианы.
Изменения на кардиограмме, говорящие о нарушении процесса реполяризации миокарда, являются показаниями для проведения терапии обменными препаратами. К ним относится панангин, карнитин, витаминные комплексы и рибоксин.
- Карнитин. Это препарат отечественного производства. К зарубежным аналогам относятся Тисон, Карнитол, L- Карнитин, Виталайн. Применяют длительно, до 2-3 месяцев, расчет дозы по 50-75 мг. на кг.веса. Карнитин играет важную, ведущую роль в жировом и энергетическом видах обмена. Благодаря действию на клеточном уровне (перенос жирных кислот через мембрану клеток), препарат обеспечивает защиту миокарда от нейродистрофических процессов, улучшает процессы энергообмена.
- Коэнзим Q. Оказывает благоприятный эффект путем улучшения биоэнергетических процессов в мышце сердца, что особенно эффективно при митохондриальной недостаточности вторичного происхождения.
Наличие желудочковых экстрасистол, удлиненного Q-T интервала, стойкие нарушения реполяризации служат показанием к назначению бета-блокаторов. Лечение назначается на длительное время (от 2 до 3 месяцев) из расчета от 0,5 до 1,0 мг. на кг.веса. Отменяют препарат медленно, постепенно снижая дозу. Не нуждаются в медикаментозной коррекции желудочковые экстрасистолы единичные или суправентрикулярные, которые не сопровождаются удлинением Q-T интервала.
Антибактериальные препараты в профилактике эндокардита инфекционной природы.
Данная профилактика показана лицам, имеющим значительные нарушения структуры клапана. Препараты даются перед проведением медицинских манипуляций, которые могут спровоцировать бактериемию. Это экстракция зуба, пломбирование и установление протезов, удаление миндалин.
При манипуляциях на органах респираторного тракта и в полости рта рекомендованы антибиотики.
- Пенициллин. Назначают при вмешательствах, сопровождающихся кровотечением в полости рта, хирургических вмешательствах на органах респираторного тракта и ротовой полости. Пациенты могут принимать препарат орально. Существуют формы для внутривенного введения. Доза для орального применения 1-2 гр., за час до мероприятия, затем через 30 минут, 1 час и 6 часов. Для внутривенного введения доза 1-2 млн. в те же сроки.
- Если у пациента есть протез вместо клапана, то перед медицинскими манипуляциями назначают Ампициллин, Гентамицин, Пенициллин. За час до процедуры: Ампициллин 50 мг.на кг.веса для внутримышечного введения+ Гентамицин 2 мг.на кг.веса для внутримышечных или внутривенных введений. Спустя 6 часов больному дают Пенициллин орально по 0,5-1,0 грамма.
- Если на антибиотики пенициллинового ряда есть аллергия, то лечить больного можно Эритромицином (в дозе 20 мг.на кг.веса до манипуляции, потом через 6 часов 10 мг.на кг.веса), либо Ванкомицином (15-20 мг.на кг.веса, внутривенно, за час до процедуры, затем половину от этой дозы после процедуры).
- Процедуры на органах мочеполовой системы проводят под «прикрытием» Ампициллина (50 мг.на кг.веса внутримышечно), либо Гентамицина (2 мг.на кг.веса внутримышечно или внутривенно). Препараты дают за час до и через 6 часов после процедуры. Можно заменить Амоксилином в дозе 50 мг.на кг.веса за час и чрез 6 часов после. При аллергических реакциях на пенициллиновые антибиотики назначают Ванкомицин по 15-20 мг.на кг.веса внутривенно в сочетании с Гентамицином 2 мг.на кг.веса внутривенно или внутримышечно, за час до и, при необходимости, через 8 часов после процедур.
Следующим компонентом терапии для пациента с диагнозом пролапс митрального клапана является психотерапия. Особую роль данное лечение имеет у детей, подростков и людей, склонных к обострению внимания на собственных болезнях. Среди методов применяют психофармакотерапию, разъяснительная рациональная психотерапия. Все методы направлены на формирование нормального отношения к болезни, к лечению.
Важным этапом психотерапии является первая встреча врача и пациента, их первый разговор. За время расспроса следует выяснить, чем отличаются прошлое и настоящее состояние больного, рассмотреть время и характер развития расстройств психики и вегетативного статуса. Таким образом, при опросе удается доказать пациенту, что его состояние можно вылечить и оно не представляет в большинстве случаев никакой опасности.
Фармакотерапия назначается с минимальных доз при всех синдромах, связанных с расстройством вегетатики и психики. Минимальные дозировки психотпропных лекарств помогут избежать возникновения негативных эффектов и противоречивого отношения больного к лечению.
Если вегетативная нервная система имеет склонность к симпатикотонии, то начинать лечить больного рекомендуют с определенных мероприятий по коррекции диеты: ограничить соли натрия, обогатить рацион продуктами, содержащими соли магния и калия. К последним относят гречневую, пшенную, овсяную каши, соевые продукты, персики, абрикосы, курагу, фасоль и горох, изюм, кабачки и шиповник, а из медикаментов- панангин.
Не исключается употребление витаминных комплексов, особенно с витаминами группы В, и седативных трав. Микроциркуляцию улучшат винпоцетин, кавинтон, винкопан, трентал.
Методы психофармакотерапии основаны на характере психопатологических расстройств, их динамики в течение суток. Поэтому наиболее эффективным оказывается сочетание психотропных препаратов. Из антидепрессантов рекомендуется использовать те, которые обладают седативным и сбалансированным действием:
- азафен. Доза от 25 до 75 мг. в сутки;
- пиразидол. От 25 до 37,5 мг.в сутки;
- триптизол, Анафранил, Амитриптилин по 6,25-25 мг.в сутки.
При необходимости, в редких случаях, используют лекарства из группы антидепрессантов, обладающих стимулирующим действием. Это Мелипрамин от 12,5 до 25 мг.в сутки.
Из нейролептиков лучше использовать Сонапакс и фенотиазиновые производные. Этаперазин по 10-15 мг. в сутки, Трифтазин по 5-10 мг.в сутки.
Иногда в комбинированной терапии рекомендуют применять антидепрессанты, нейролептики и транквилизаторы с седативным действием (Феназепам, Седуксен, Элениум, Фризиум). Если транквилизаторы назначают в качестве монотерапии, то предпочтительней использовать «дневные» формы. К ним относится Рудотель, Триоксазин, Грандаксин, Уксепам.
Применяют также ноотропные средства (пирацетам), а при появлении на электроэнцефалограмме эпилептоидных признаков- Пантогам и Фенибут.
Не смотря на морфологические признаки пролапса митрального клапана, назначение средств одной только психофармакотерапии в большей части клинических случаев приводило к полному исчезновению заболевания по данным электрокардиографического исследования.
Если пролапс митрального клапана сопровождается недостаточностью, то в лечение добавляют препараты: сердечные гликозиды, соли калия, диуретические и вазодилятирующие лекарства.
Пациентам, у которых выслушивается изолированные пансистолический и позднесистолические шумы, митральная регургитация может длительно сохраняться в стадии компенсации. Но, если в клинике у таких пациентов присутствует нестабильность миокарда и легочная гипертензия, что сопровождается признаками недостаточности кровообращения, особенно при наличии интеркуррентных заболеваний, после длительной психоэмоциональной нагрузки, в лечение следует добавить сердечные гликозиды в поддерживающей дозе и медикаменты группы ингибиторов ангиотензинпревращающего фермента в дозе, не снижающей артериальное давление (каптоприл).
Из сердечных гликозидов: Дигоксин в дозе 0,03-0,05 мг.на 1 кг.веса, учитывая возраст пациента, дважды в сутки.
Ингибиторы ангиотензинпревращающего фермента обладают многими положительными эффектами: кардиопротекторное действие, что учитывается при назначении пациентам с диагнозом пролапс и признаками застойной сердечной недостаточности, при этом препараты данной группы способны предупредить пролиферацию мышечных клеток сердца, снизить частоту случаев системной и легочной гипертензии, ограничить вирусное воспаление в миокарде.
Каптоприл применяют в дозе, которая не снижает артериальное давление, это 0,5 мг. на кг.в сутки. При этом длительное применение препарата способствует улучшению функционирования левого желудочка, нормализации легочной микроциркуляции, что предупреждает развитие легочной гипертензии, как неблагоприятного для прогноза осложнения.
Рефрактерную к методам медикаментозной терапии митральную недостаточность можно вылечить только путем хирургической коррекции.
Клинические показания для проведения оперативного лечения пациентов с диагнозом пролапс митрального клапана:
- пролапс, сопровождающийся недостаточностью кровообращения, степень IIБ, устойчивой к терапии сердечными гликозидами, вазодилататорами, мочегонными;
- появление мерцательной аритмии;
- пролапс с развитием легочной гипертензии (не больше, чем 2 стадии);
- бактериальный эндокардит, не поддающийся курации антибиотиками.
Гемодинамические показания для хирургического лечения митральной недостаточности больных с диагнозом пролапс митрального клапана:
- повышение давления в системе легочной артерии (больше 25 мм.рт.ст);
- сниженная фракция выброса (меньше 40%);
- регургитация больше 50%;
- повышение конечного диастолического объема полости левого желудочка более, чем в 2 раза.
В хирургической практике используют радикальные методы коррекции провисания митрального клапана, которая включает в себя разные методы оперативного лечения, выбор которых зависит от доминирующей морфологической аномалии:
- операция по укорочению сухожильных хорд;
- применение политетрафлуороэтиленового шва для создания искусственных хорд;
- ушивание комиссур;
- пликция створки митрального клапана.
Если восстановление существующего митрального клапана не представляется возможным, используют специальные протезы для восстановления нормального функционирования клапана, обеспечения физиологической гемодинамики.
Пролапс имеет склонность прогрессировать и изменения митрального клапана с годами не исключаются, как и развитие тяжелых осложнений, поэтому рекомендовано регулярное диспансерное наблюдение за пациентами. Они повторно осматриваются врачом-кардиологом, им проводят регулярно до 2 раз в год кардиографическое исследование.
В терапии больных с синдромом «пролапс митрального клапана» обосновано назначение препаратов магния. При лечении Магне В6, Магнерот у больных наблюдалась положительная динамика данных электрокардиограммы, уменьшение числа экстрасистолий, устранение нарушений со стороны вегетативной нервной системы, улучшение самочувствия. При этом медикаменты на основе магния обладают хорошей переносимостью, что повышает возможность их использования даже в педиатрической практике.
При вторичной природе пролапса не разработаны методы специфической терапии, поэтому основное внимание уделяется назначению препаратов на основе окиси магния, кальциевых комплексов, витаминов группы С и В. Больные с наследственными синдромами, которым свойственен пролапс, наблюдаются у кардиолога, получают курс профилактической антибактериальной терапии инфекционного эндокардита, а при сердечной недостаточности — лечение соответствующими препаратами (вазодилататоры, мочегонные, препараты с положительным инотропным действием).