Больному со стенокардией ii фк доступен труд
Больному со стенокардией ii фк доступен труд
Причины и лечение приступа стенокардии
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
В жизни человека может произойти ситуация, когда медицинская помощь должна быть оказана немедленно. К таким ситуациям относится приступ стенокардии. Чтобы не допустить плачевных последствий, нужно знать, какие симптомы могут быть в это время и каковы меры неотложной помощи. Также каждый человек с сердечными проблемами должен знать наименования лекарств против данного недуга.
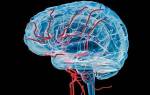
Стенокардия — это проявление ишемической болезни сердца. Проявляется она чувством сжимания в области груди. Такая боль появляется внезапно и обычно отдает в одну из прилегающих частей тела — левую руку, плечо или даже область челюсти. У больного появляется страх.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
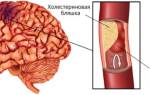
Приступ развивается из-за недостаточности кровоснабжения сердца, так как сужается просвет коронарной артерии при атеросклерозе, сосудистых спазмах или при совокупности данных проблем. Это и есть основные причины развития стенокардии.
В самом начале заболевания приступы стенокардии развиваются после физических нагрузок, курения или приема алкоголя. Впоследствии развиваются приступы стенокардии в покое. Часто приступ происходит ночью. В это время человек становится бледным, на лбу проступает пот. Лучше всего встать или сесть, опираясь на что-либо. После завершения приступа у больного происходит отрыжка и возникают частые позывы к мочеиспусканию. При этом моча имеет светлый цвет.
Особенность стенокардии, в отличие от других сердечных приступов, в том, что после приема нитроглицерина все быстро стихает. Если же после приема этого препарата приступ все равно продолжается по прошествии получаса, то имеется риск развития инфаркта миокарда. Необходима срочная медицинская помощь.
Чтобы начать адекватное лечение стенокардии, необходима диагностика болезни, так как давящая боль в области сердца может возникать и по другим причинам, самые распространенные из них:
- Неврозы.
- Порок сердца.
- Повышенное давление.
- Болезни шейно-грудного отдела позвоночника и др.
Характеристика приступа
В момент приступа человек может испытывать следующие признаки болезни:
- Боль локализуется в области сердца за грудной клеткой.
- Боль чаще всего давящего, режущего или жгучего характера.
- Боль иррадиирует (отдает) в левое плечо, руку, шею, левую лопатку или челюсть.
- Развивается стенокардия при физической нагрузке, длительной ходьбе, после выхода из теплого помещения на холод, после приема пищи, из-за вздутия желудка, после нервно-психической нагрузки.
- В момент приступа человек застывает в одном положении.
- Поведение человека в этот момент — страх, беспокойство и волнение.
Диагностика
Диагностируется приступ стенокардии на основе следующих данных:
- Жалобы пациента.
- Развитие болезни в анамнезе.
- Осмотр больного.
- Клинические исследования.
Первоначально проводится электрокардиограмма. Вне приступа ее данные могут быть в пределах нормы, поэтому ишемическая болезнь сердца может быть диагностирована только в момент приступа стенокардии. Здесь возможны врачебные ошибки.
Некоторые врачи рекомендуют провести нагрузочную пробу, другое ее название — «Велосипед». Нужна она для того, чтобы определить степень ишемической болезни. Так как данный способ проверки может быть опасным, вся нагрузка дозируется врачом и дается только под присмотром медицинского персонала.
Первая помощь
Первоначально при приступе стенокардии необходимо произвести следующие действия:
- Принять таблетку нитроглицерина — она снимет приступ за короткий срок. Если боль не проходит, за 1 раз можно принять до 3 таблеток.
- На область икр ставятся горчичники.
- Опустите ноги и руки в теплую воду (30-40°С) на 10-15 минут.
- Успокойтесь — через несколько минут приступ утихнет. Если человек будет нервничать, то приступ стенокардии продлится дольше.
Если развилась стенокардия в первый раз, то приступы могут повториться. Чаще всего виной тому — ишемическая болезнь сердца, поэтому стоит спросить у врача, какие медицинские препараты лучше всего принимать, в особенности в момент приступа. Во время приступа, даже если вы все сделали правильно, необходимо вызвать скорую помощь, чтобы медики сделали ЭКГ и предотвратили более серьезные проблемы, такие как инфаркт миокарда.
После принятия нитроглицерина (обычно таблетка кладется под язык до полного растворения) стоит восстановить дыхание: глубоко вдохните, задержите воздух, потом медленно выдохните. И так несколько раз. Далее постарайтесь расслабить мышцы, разотрите онемевшие пальцы и левую руку полностью. Не паникуйте, иначе это усугубит ситуацию.
Что делать, если приступ случился на улице? Действия больного должны быть теми же, но исключаются горчичники и теплая ванна. Последовательность действий такова:
- Стоит прекратить движение.
- Постарайтесь купировать боль.
- Не стоит двигаться, пока боль не исчезнет.
- Все действия осуществляются медленно, при возникновении боли сразу останавливайтесь.
- При возможности отправляйтесь к врачу и делайте ЭКГ.
Профилактика
На сегодняшний день во многих цивилизованных странах доступна услуга ежегодного обследования для раннего выявления ишемической болезни сердца. Только так можно реально оценить состояние своего здоровья и снизить вероятность возникновения приступа.
После 40 лет всем без исключения рекомендуется:
- Снизить потребление жирной пищи.
- Отказаться или сократить прием спиртных напитков.
- Отказаться от табакокурения.
- Совершать действия по снижению лишних килограммов.
- Не допускать стрессовых ситуаций.
Полезные советы при стенокардии:
- Если вы уже пережили стенокардию, то все физические нагрузки необходимо дозировать. При возникновении болей уменьшайте нагрузку. Так вы найдете для своего организма оптимальный вариант.
- Если приступ сильный, боль длительная и частая, обращайтесь за помощью к врачу.
- Если врач назначил прием медикаментов, то не прекращайте их прием, даже если приступы возникают редко или вовсе исчезли.
- Нитроглицерин должен всегда быть рядом с вами.
В медицине стенокардию делят на три вида:
- Стенокардия, возникшая впервые.
- Стабильная стенокардия, протекает длительно, но не меняется.
- Прогрессирующая стенокардия, которая приводит к развитию инфаркта.
При первичном приступе стенокардии можно с уверенностью сказать, что в организме существует нехватка калия и магния, отвечающих за правильную работу сердца. Помимо нитроглицерина, который всегда должен быть под рукой, в лечении стенокардии применяют следующие лекарственные препараты:
- Расширяющие сердечные сосуды и способствующие лучшему кровоснабжению сердца.
- Чтобы предотвратить образование тромбов и разжидить вязкую кровь, рекомендуется прием калия и магния.
- Если артерии сужены сильно, то может потребоваться хирургическое лечение.
- Антитромбоцитарные препараты или антиагреганты.
- Прием гиполипидемических средств.
- Если наряду со стенокардией развилась сердечная недостаточность, то назначаются бета-адреноблокаторы. Так как их переносимость тяжелая, прописываются они пациентам с реальной угрозой сердечного приступа.
- Если инфаркт миокарда уже случился, то больному рекомендуются блокаторы кальциевых каналов.
Ни в коем случае не занимайтесь самолечением — это представляет серьезную угрозу для жизни.
Народные методы
Оно предусматривается как дополнительная терапия наряду с консервативным лечением. Народные целители в борьбе со стенокардией широко используют отвары и настойки таких растений, как боярышник, валериана, зверобой, василистник вонючий и др.
Отвар лекарственных трав. Приготовьте заранее следующий сбор:
- Корень валерианы — 1 часть.
- Трава зверобоя — 1 часть.
- Корень лопуха — 1 часть.
- Трава пустырника — 2 части.
- Трава чабреца — 1 часть.
- Мята перечная — 1 часть.
- Корень солодки — 1 часть.
Из этой смеси понадобится 5 г на 200 г холодной воды, настоять траву на протяжении 6-7 часов, потом поставить на огонь и довести до кипения. Отвар должен еще настояться в течение часа. Процедите и принимайте стакан средства, разделив его на 5-6 частей, которые нужно выпить в течение дня.
Отвар боярышника. На стакан воды возьмите 2 ложки сухого средства. Прокипятите его в течение 10 минут. Остывший отвар принимают по 1 ст. л. до 3-4 раз в день.
Чтобы не допустить приступа стенокардии следует соблюдать меры профилактики: не налегать на жирную пищу, отказаться от алкоголя и курения, не нервничать по любому поводу. Также включите в свой рацион продукты, богатые магнием и кальцием.
Экспертиза трудоспособности
ВРЕМЕННАЯ УТРАТА ТРУДОСПОСОБНОСТИ (ВУТ):
Трудоспособными следует признавать больных со стабильной стенокардией напряжения 1-2 ФК, без значимых нарушений ритма и сердечной недостаточности не более 2А ст., работающих в доступных профессиях, условиях и видах труда.
Критерии временной утраты трудоспособности:
— впервые возникшая стенокардия;
— учащение приступов при стабильной стенокардии напряжения;
— возникновение нарушения ритма и проводимости.
Критерии восстановления временной утраты трудоспособности:
— прекращение приступов при стабилизации ИБС в течение 5-7 дней в покое или возникновение лишь при значительных физических нагрузках на пероральной терапии;
— стойкая нормализация ИБС или восстановление до исходных ЭКГ-проявлений коронарной ишемии в течение 5-7 дней;
Ориентировочные сроки временной утраты трудоспособности:
— впервые возникшая 10-12 дн.;
— напряжения II ФК — 10-15 дн.;
— IV ФК до 3-3,5 мес.;
— нестабильная стенокардия 25-30 дн.,
— острая коронарная недостаточность 40-50 дн.
Противопоказанные условия труда:
1. Абсолютные (независимо от ФК стенокардии):
— работа, связанная с постоянным или эпизодическим значительным физическим напряжением в течение рабочего времени, энергоемкостью более 5 ккал/мин. (работа грузчика, сталевара, каменщика, молотобойца и др.);
— работа, связанная с условиями, представляющими опасность для окружающих в случае внезапного ее прекращения (летчик, диспетчер);
— работа на высоте и в экстремальных условиях;
— работа, связанная с действием сосудистых и нейротропных ядов (табачная промышленность, контакт с бензином, повышенное содержание окиси углерода).
2. При стенокардии II ФК:
— энергозатраты выше 4,2 ккал/мин (работа фрезеровщика, сварщика, токаря, закройщика верхнейй одежды и т. д );
— при выраженном нервно-психическом напряжении (административная работа большого объема, работа на конвейере в различных отраслях производства);
— работа в полевых условиях, вдали отнаселенных пунктов;
— постоянное пребывание в неблагоприятных метеорологических и микроклиматических условиях.
Показания для направления на МСЭ:
— ВУТ более 4 мес., при благоприятном прогнозе (например, эффективное хирургическое лечение);
— ВУТ менее 4 мес., при неблагоприятном трудовом прогнозе (3-4 ФК стенокардии, нестабильное течение при отсуоствии эффекта от проводимой терапии и невозможности хирургического лечение);
— ВУТ менее 4 мес., при невозможности рационального трудоустройства по линии ВК.
Необходимый минимум обследования при направлении на МСЭ:
— Нагрузочные пробы (ВЭМ, тредмил-тест);
— Оценка состояния центральной гемодинамики (эхокардиография);
— биохимический анализ крови (холестерин, индекс атерогенности, глюкоза, электролиты, креатинин);
— общий анализ крови;
— общий анализ мочи.
Перенесенный инфаркт миокарда
Противопоказанные условия труда:
— работа, связанная с постоянными значительными физическими нагрузками (грузчик, молотобоец и т.д.);
— работа, внезапное прекращение которой связано с потенциальной опасностью для больного и окружающих (водитель-профессионал, электромонтер, летчик, диспетчер и т.д.);
— работа, связанная с длительной ходьбой, стоянием;
— работа в полевых условиях;
— работа в неблагоприятных метеорологических и микроклиматических условиях;
— внеурочная и ночная работа;
— работа с воздействием сосудистых ядов и нитросоединений.
Критерии временной утраты трудоспособности:
Все больные до завершения стадии рубцевания являются временно нетрудоспособными, при не осложненном течении инфаркта миокарда этот период завершается на 4-6 неделе при мелкоочаговом, при крупноочаговом – на 8-10 неделе от начала заболевания. Срок определяется еще и осложнениями инфаркта миокарда, характер и степень влияния которых на трудоспособность различны.
Ориентировочные сроки временной утраты трудоспособности:
1. инфаркт мелкоочаговый без осложнений – 60-80 дней;
2. инфаркт мелкоочаговый с осложнениями или гипертонической болезнью – 90-100 дней
3. инфаркт крупноочаговый без осложнений – 105-120 дней;
4. крупноочаговый инфаркт миокарда в сочетании со стенокардией II ФК и СН 1-2а ст. – 120-150 дней;
5. при осложненном инфаркте миокарда сроки ВУТ определяются характером осложнений.
Показания для МСЭ:
1. ВУТ менее 4 месяцев при тяжелых, резистентных к проводимой терапии осложнениях (аневризма или отрыв папиллярной мышцы, выраженная сердечная недостаточность, желудочковые пароксизмальные нарушения ритма, стойкая АВ-блокада и др.).
2. ВУТ менее 4 месяцев при невозможности решения вопроса о рациональном трудоустройстве, когда условия труда на прежнем месте работы противопоказаны.
Клинический минимум при направлении на МСЭ:
— Нагрузочные пробы (ВЭМП, тредмил-тест);
— Суточное мониторирвание при нарушениях ритма;
— Биохимический анализ крови: холестерин, глюкоза, АСТ, АЛТ, креатинин;
— Общий анализ крови.
1. Стационарный этап.
2. Поликлинический этап:
— переходный период от стационарного к санаторному до полного возобновления трудовой деятельности;
— период врабатывания – 2-4 недели при возвращении на прежнюю должность:
— период частичного ограничения трудовых нагрузок – 5-6 недель;
— период полной работоспособности – через 5-6 месяцев трудовой активности.
17. Экспертиза трудоспособности.
Больные стенокардией I функционального класса обычно трудоспособны. При абсолютных противопоказаниях к работе по профессии, связанной с тяжелым физическим трудом, и необходимости перевода больного в связи с болезнью на другую работу его направляют на экспертизу трудоспособности для установления III группы инвалидности.
Больным стенокардией II функционального классаследует ограничивать работы, связанные с постоянным или эпизодическим физическим напряжением и психоэмоциональными нагрузками, а также труд в неблагоприятных метеорологических и микроклиматических условиях. У больных стенокардиейIII функционального классатрудоспособность значительно ограничена. В основном они являются инвалидами II группы. На производстве такие больные могут работать лишь в облегченных условиях. Особое внимание при решении вопросов экспертизы трудоспособности уделяется оценке пути, который им необходимо преодолеть, чтобы добраться от дома до работы и обратно. Это имеет принципиальное значение, поскольку у многих больных приступы стенокардии возникают в основном в дороге.
Больные стенокардией IV функционального классамогут работать лишь в специально созданных условиях и ограниченное время. Как правило, они являются инвалидами группы. В тех случаях, когда стенокардия IV функционального класса сочетается с сердечной недостаточностью III или IV функционального класса, приступами сердечной астмы, есть все основания для установления I группы инвалидности.
Примерные сроки временной нетрудоспособности.
Длительность нетрудоспособности больных стенокардией определяется функциональным классом:
2 ФК — 10-15 дней , 3 ФК — 20-30 дней, 4 ФК — 40-60 дней
18. Диспансеризация. Все больные стабильной стенокардией независимо от возраста и наличия сопутствующих заболеваний обязаны состоять на диспансерном учете. Среди них целесообразно выделить группу высокого риска для всесторонних и частых осмотров с использованием всех современных методов исследования и подбора оптимальной терапии (лица с инфарктом миокарда в анамнезе, периодами нестабильности течения ИБС, частыми эпизодами безболевой ишемии миокарда, серьезными сердечными аритмиями, тяжелыми сопутствующими заболеваниями (например, сахарным диабетом, нарушениями мозгового кровообращения и др.).
Диспансерное наблюдение подразумевает систематические визиты к кардиологу (терапевту) 1 раз в 6 — 12 мес с ежегодным проведением инструментальных методов обследования: ЭКГ, ЭхоКГ, нагрузочных проб, суточного мониторирования ЭКГ, АД, определением липидного профиля и уровня физической активности, а также коррекцией факторов риска. Существенным моментом является назначение адекватной медикаментозной терапии. Большую роль играют рекомендации, получаемые больным по вопросам организации здорового образа жизни и борьбы с имеющимися у него факторами риска.
19. Профилактика. Основой стратегии и тактики проведения профилактических мероприятий с целью предупреждения развития сердечно-сосудистых заболеваний, включая ИБС, является концепция факторов риска.
Первичная профилактика направлена на предупреждение ИБС и ее клинических проявлений, включая стабильную стенокардию напряжения, инфаркт миокарда, нарушения сердечного ритма и проводимости и внезапную коронарную смерть.
Вторичная профилактика ИБС направлена на уменьшение осложнений, улучшение клинического течения заболевания, прогноза, качества жизни больных, которое достигается в результате воздействия на факторы риска путем применения медикаментозной терапии или хирургического вмешательства, чаще в их сочетании.
Снижение избыточной массы тела у больных со стенокардией имеет не только профилактическое, но и лечебное значение. Главную роль в снижении избыточной массы тела у больных играет планомерное и длительное уменьшение калорийности диеты. При сбалансированном питании по основным компонентам пищи калорийность суточного рациона должна быть уменьшена в среднем на 400 — 500 ккал. В рекомендациях по питанию особое внимание должно быть уделено ограничению потребления поваренной соли, которое препятствует задержке жидкости в организме и снижает АД.
Отказ от курения у больных, перенесших инфаркт миокарда, снижает риск повторного развития заболевания на 20 —50 %. В целях борьбы с курением больным могут быть рекомендованы антиникотиновые препараты, а также специальная аутогенная тренировка, цель которой — выработать отвращение к табаку и самому акту курения.
Особое внимание должно быть обращено на сопутствующую артериальную гипертонию. Необходимо стремиться к тому, чтобы АД у больных со стабильной стенокардией было менее 140/90 мм рт. ст.
Важной является медикаментозная коррекция дислипидемии. Необходимо изменить образ жизни больного: нормализовать режим труда, отношения на работе, в семье, устранить отрицательные психоэмоциональные стрессовые ситуации, дозировать физические нагрузки, бороться с гиподинамией.
Трудоспособность при ИБС, врачебно-трудовая экспертиза, инвалидность
Больным ИБС абсолютно противопоказаны следующие виды труда:
- Работа, связанная со значительным (с постоянным или кратковременным физическим напряжением) — труд грузчика, сталевара, кузнеца и др.
- Работа, связанная с обслуживанием электромеханических установок — труд электрика, электромонтажника и др.
- Работа, которая может представлять опасность для окружающих при внезапном ее прекращении — труд шофера, летчика, машиниста тепловоза и др.
- Работа на высоте и в экстремальных условиях — труд верхолаза, пожарного и т.д.
- Работа, связанная с воздействием на организм токсических веществ (особенно сосудистых и нейротропных ядов), контактом со свинцом, бензином, метанолом и др. Действенным фактором вторичной профилакти ки и сохранения трудоспособности больных ИБС является трудоустройство.
Временная нетрудоспособность при стенокардии I ФК обычно составляет 8-10 дней, II ФК — 2-3 недели, III ФК — 4-8 недель.
После перенесенного мелкоочагового инфаркта миокарда временная нетрудоспособность составляет в среднем 2-3 мес, крупноочагового неосложненного — 3-4 мес, трансмурального с осложнениями (нарушение ритма и проводимости, аневризма, недостаточность кровообращения и т.п.) 5-6 мес. и более. Если динамика заболевания указывает на неблагоприятный трудовой прогноз, больных нужно направлять на МСЭК, не ожидая 4-х месячного пребывания на больничном листе.
III группа инвалидности устанавливается в том случае, если больные ИБС не могут трудиться по своей профессии и нуждаются в переводе на работу более низкой квалификации или со значительным ограничением своей профессии. Как правило, указанную группу устанавливают больным, работа которых связана со значительным физическим и прихоэмоциональным напря жением, в полевых условиях, с пребыванием в неблагоприятных метеорологических и микроклиматических условиях. Обычно это люди, перенесшие неосложненный инфаркт миокарда и страдающие стенокардией II-III ФК.
II группа инвалидности устанавливается в тех случаях, если больные ИБС не могут выполнять профессиональную деятельность. Как правило, она дается при прогрессировании заболевания — учащении приступов и увеличении интенсивности приступов стенокардии, развитии аневризмы сердца, возникновении грубых нарушений ритма сердца (мерцательная аритмия, полная атриовентикулярная блокада и др.), недостаточности кровообращения IIБ стадии. Обычно эту группу имеют больные, перенесшие крупноочаговый (нередко трансмуральный) инфаркт миокарда с осложнениями, а так же лица, страдающие стенокардией напряжения IV ФК.
I группа инвалидности определяется, если имеется полная утрата трудоспособности и необходимость в постоянном уходе. Это больные, перенесшие трансмуральный инфаркт миокарда с осложнениями, страдающие стенокардией напряжения IV ФК и имеющие недостаточность кровообращения III стадии.
В.Н. Лазарев, кандидат медицинских наук
«Трудоспособность при ИБС, врачебно-трудовая экспертиза, инвалидность» раздел Ишемическая болезнь сердца
Диагностика и лечение хронической ишемической болезни сердца Трудоспособность и диспансерное наблюдение
5. Трудоспособность и диспансерное наблюдение
Трудоспособность больного с хронической ИБС во многом зависит от функционального класса стенокардии и сердечной недостаточности, сопутствующих заболеваний, характера профессии. Больные со стабильной стенокардией I-II ФК, как правило, трудоспособны, если их профессиональная деятельность не связана с тяжелым физическим трудом и потенциальной общественным риском (летчики, крановщики, водители общественного транспорта). Больных со стенокардией III-IV ФК направляют на медико-социальную экспертизу для определения группы инвалидности.
Все больные с хронической ИБС должны находиться под диспансерным наблюдением врача ЛПУ, который определяет частоту визитов, контролирует выполнение предписанных рекомендаций, вносит коррективы в терапию, оценивает риск осложнений, направляет на санаторно-курортное лечение и, при необходимости, — на госпитализацию.
5.1. Диспансерное ведение
Диспансерное наблюдение и ведение больных с неосложненными хроническими формами ИБС может проводиться врачами-терапевтами. Наблюдение осложненных форм ИБС, коррекция лечения при изменении состояния, появлении новых или обострении старых симптомов, решение вопроса о КАГ и других методах визуализирующих исследований — требуют консультации специалиста-кардиолога. Частота посещений ЛПУ должна быть не реже 4—6 раз в 12 мес в течение первого года с момента установки диагноза. Если в дальнейшем состояние остается стабильным, амбулаторный осмотр можно проводить каждые полгода. В других случаях (сопутствующий сахарный диабет, АГ, другие заболевания) посещение врача должно быть чаще. При ухудшении течения стенокардии или появлении побочных эффектов терапии обращение к врачу должно быть внеочередным.
Во время визита проводят целенаправленный сбор анамнеза, физикальный осмотр, регистрируют 12-канальную ЭКГ покоя. Выполняется общеклинический и биохимический анализ крови с липидограммой. Целью является контроль за правильным выполнением врачебных предписаний и своевременное выявление признаков изменения (обострении) течения заболевания, и требующих медикаментозной или иной коррекции. Особое внимание следует уделить выполнению больным рекомендаций по модификации образа жизни и устранению факторов риска, особенно при наличии сопутствующих заболеваний и состояний, таких как АГ, сахарный диабет, почечная недостаточность, дислипидемия, сердечная недостаточность, депрессия. Всем больным рекомендуется проведение стандартного ЭКГ исследования в 12 отведениях в покое не реже 1 раза в год или чаще при необходимости (при ухудшении самочувствия, снижении переносимости нагрузок, появлении симптомов аритмии и сердечной недостаточности). При появлении или усугублении симптомов сердечной недостаточности больных направляют на ЭхоКГ. Снижение левожелудочковой фракции выброса 10% объема) рекомендуется проведение КАГ для решения вопроса о повторном вмешательстве. Проведение регулярных КАГ в раннем, и в позднем периодах после БКА без клинических показаний не рекомендуется. После БКА и стентирования коронарных артерий у больных с исходно высоким риском (например, на стволе левой коронарной артерии) рекомендуется контрольная КАГ через 3—12 мес вне зависимости от наличия симптомов.
При возобновление стенокардии больных направляют на срочную КАГ для решения вопроса о возможной реваскуляризации миокарда.
5.2. Физическая активность
Сохранение адекватной физической активности способствует профилактике осложнений ИБС, снижению АД, предупреждает ожирение. Поддержание физической активности, включает в себя различные виды повседневной деятельности (работа в саду, уборка квартиры, энергичная ходьба), а также физические упражнения. Аэробные упражнения обычно составляют часть реабилитационных мероприятий с предварительной оценкой возможностей пациента и риска, связанного с выполнением тренировочной программы. Перед тем, как рекомендовать тот или иной вид физической активности, врач должен получить результаты нагрузочного теста с определением функциональных возможностей пациента. Больным со стенокардией противопоказано участие в спортивных состязаниях и командных играх. Больным, перенесшим инфаркт миокарда, шунтирование и стентирование коронарных артерий, страдающим стенокардией, показаны тренировки умеренной интенсивности (ходьба, велотренажер) 3 раза в неделю продолжительностью до 30 минут. У пациентов с низким уровнем физической активности, тренировочная программа должна быть максимально облегченной с постепенным, по мере тренированности, увеличением нагрузки. Регулярная физическая тренировка также помогает снизить избыточную массу тела, повысить уровень антиатерогенных ЛПВП в плазме крови, снизить АД. Физические кондиции пациента с ИБС во многом определяют и его способность к реализации сексуальной активности.
5.3. Санаторно-курортное лечение
Больные стабильной стенокардией I—II ФК без нарушения сердечного ритма и проводимости могут направляться как в местные кардиологические санатории, так и на дальние бальнеологические и климатические курорты. При стенокардии III—IV ФК санаторное лечение противопоказано.
5.4. Обучение
В задачи обучающих циклов лекций школ для больных ИБС входят формирование приверженности медикаментозному лечению, приобретение умений и навыков по самоконтролю за состоянием здоровья, по оказанию первой доврачебной само- и взаимопомощи при приступах стенокардии и гипертонических кризах, формирование мотивации к здоровому образу жизни с целью снижения влияния модифицируемых поведенческих факторов риска
Приложение
В таблице 1 приведена классификация ВОЗ индекса Кетле, и зависимость от этого показателя риска развития ССЗ.
Таблица 1. – Классификация ВОЗ массы тела по индексу Кетле и сердечно-сосудистый риск.*