Диагностика рассеянного склероза у женщин
Как диагностировать рассеянный склероз и определить РС по анализу крови
Рассеянный склероз (РС) – это хроническое прогрессирующее заболевание ЦНС , характеризуется наличием патологической неврологической симптоматики. Относится к демиелинизирующим заболеванием, главной причиной которых служит разрушение миелина — белковой оболочки аксона, отростка нейрона.
Как правило, дебют болезни происходит в молодом возрасте, до 45 лет, но в настоящее время описаны случаи развития данной патологии и в детском, и в пожилом возрастах. Чаще заболевают женщины. Кроме того, выявлена закономерность более частого развития заболевания в странах с хорошими санитарными и гигиеническими условиями.
Некоторые ученые связывают это с поздним созреванием иммунитета у детей, растущих в благополучной санитарной обстановке. Нет однозначного мнения о наследственной его природе. Однако, доказано, что основными факторами риска являются хронические стрессовые ситуации и инфекции (вирус Эпштейна–Барр). Важными являются пониженный уровень витамина D, курение, факторы окружающей среды, питание.
Важным фактором для успешного лечения рассеянного склероза является его диагностика на ранней стадии развития.
Как выявить рассеянный склероз самостоятельно
Данная патология, как правило, выявляется по характерным симптомам и при сборе анамнеза. Довольно часто у больных выявляются признаки поражения пирамидного тракта: парапарез, монопарез, гемипарез.
Характерны оптический неврит, горизонтальный и вертикальный нистагмы, диплопия. Вестибулярные изменения при поражении структур мозжечка, спастический паралич, скандированная речь и макрография, статическая и динамическая атаксия, тремор, изменения чувствительности, симптом Лермитта, изменения функции тазовых органов, в том числе сексуальной, изменения настроения, психических и интеллектуальных функций.
В связи с таким разнообразием проявлений заболевания, пациенту следует при наличии любых неврологических изменений, а особенно при сочетании нескольких, обратиться за консультацией к квалифицированному неврологу. Самостоятельно можно лишь заподозрить рассеянный склероз при наличии вышеперечисленных клинических форм, но диагностика должна проводиться в медицинском учреждении.
Диагностика РС в лечебном учреждении
Выделяют основные формы течения РС:
- Ремиттирующий, характеризуется периодами обострения и ремиссии, которая может длиться до нескольких лет.
- Вторичный прогрессирующий РС, в этом случае также выделяют стадии обострения и ремиссии, но характерно наступление стадии хронического прогрессирования, с усиливающейся остаточной симптоматикой.
- Первично — прогрессирующий рассеянный склероз, постоянное усиление признаков изменения ЦНС, без обострений и ремиссии.
Достоверная постановка диагноза рассеянный склероз возможна только в стенах лечебных учреждений, достаточно оснащенных современной аппаратурой и имеющих в штате высококвалифицированных специалистов-неврологов.
На данный момент не существует специфического для РС теста или маркера, кроме своеобразного клинического течения и характерных морфологических изменений, однако, врачами-неврологами используется так называемые шкалы.
В них достоверно рассеянный склероз может быть выявлен при соблюдении обязательного требования — «диссеминации во времени и месте». Заключается оно в появлении не менее двух очагов патологического процесса, которые разбросаны во времени не меньше, чем на один месяц. Чаще всего для этой цели используются шкала критериев Позера.
Критерии Мак-Дональда
Новые характеристики для постановки диагноза рассеянный склероз, в которых впервые начали использовать результаты МРТ для подтверждения рассеивания процесса в пространстве и во времени.
На сегодняшний день, важнейшими методами для постановки диагноз РС, являются:
- магнитно-резонансная томография головного и спинного мозга;
- анализ наличия олигоклональных групп иммуноглобулинов G (IgG) в спинно-мозговой жидкости (СМЖ);
- а также оценка изменения вызванных потенциалов (ВП).
Самым главным инструментом для диагностики мультиочагового процесса в мозге считается МРТ, но эти изменения не являются специфичными только для РС, часто они выявляются при других заболеваниях ЦНС.
МРТ-критерии рассеивания процесса в пространстве следующие: обнаружение одного Т1-гиперинтенсивного очага, либо девяти Т2 очагов; одного субтенториального очага; или одного и более очагов около коры головного мозга; а также трех и более паравентрикулярных очагов.
МРТ очаги рассеянного склероза
При наличии хотя бы трех из этих критериев можно говорить о диссеминации процесса в пространстве. Касательно разобщения во времени, критерии следующие: обнаружение нового Т1 очага, через 3 месяца после предыдущей атаки, либо дополнительные Т2 очаги также через 3 месяца после клинических проявлений.
Необходимо отметить, что при достоверном рассеянном склерозе данные МРТ недостаточно сопоставимы с клиникой. Новые очаги в мозге возникают чаще, чем клинические обострения.
Шкала EDSS
Еще одна шкала, характеризующая состояние больного рассеянным склерозом, носит название EDSS. В ней находят отражения функциональные нарушения, также она помогает оценить тяжесть инвалидизации пациента.
Рассеянный склероз: современные методы диагностики
Рассеянный склероз – достаточно распространённое заболевание, которое часто приводит к потере работоспособности, а затем и инвалидности. На начальной стадии его диагностируют у пациентов в возрасте от 20 до 40 лет. Наибольшее количество больных приходится на США и страны запада, что говорит о генетической предрасположенности. Если говорить о наследственности, то среди прямых родственников (братьев и сестёр) больные встречаются в 10-20 раз чаще. При этом среди женщин заболевание встречается почти в 2 раза чаще, чем у мужчин.
Диагностика рассеянного склероза на ранней стадии у женщин раньше основывалась только на клинических особенностях. Полная картина заболевания осложняется тем, что симптоматика рассеянного склероза разнообразна и часто может маскировать признаки других болезней. Для диагностики и лечения рассеянного склероза требуется консультации различных специалистов, в том числе:
- Офтальмолога – при нарушениях зрения;
- Инфекциониста – при вероятности вирусных (бактериальных) инфекций, которые могут вызвать обострение РС;
- Иммунолога – при подозрении нарушений функции иммунной системы;
- Психиатра – при психических расстройствах и отклонениях;
- Уролога – при нарушениях функций мочевого пузыря.
- Генетика – для выявления предрасположенности к заболеванию у будущих детей.
Что такое рассеянный склероз, причины возникновения
Рассеянный склероз – хроническое заболевание, в результате которого постепенно происходит разрушение нервной системы организма. По самым разным причинам – от наследственных, до поражения вирусами или бактериями – нарушается работа иммунной системы. Иммунные клетки вместо защиты поражают ткани организма, в том числе белое вещество головного и спинного мозга. Происходит нарушение их функций, что отражается на снабжении органов и тканей нервными клетками. В результате теряется связь с центральной нервной системой.
Коварство болезни заключается в медленном прогрессировании с чередованием фазы обострения и временного улучшения. Постепенно больной утрачивает способность работать, а затем и обслуживать себя. Наступает инвалидность и потребность в постоянном уходе.
Первичные признаки хронического процесса
Установить точный диагноз на начальной стадии достаточно сложно из-за смешанной симптоматики. Его сложно отличить от заболеваний со схожими симптомами: болезни Лайма (возбудитель – микроорганизмы боррелии, передающиеся с укусами клещей), ревматических заболеваний (красная волчанка, узелковый периартрит и т.п.), характеризующимися сбоем в работе иммунной системы.
У женщин течение болезни проходит значительно мягче, чем у мужчин. В силу гендерных особенностей, у них менее выражены симптомы и признаки рассеянного склероза. Но всё же можно выделить ряд общих симптомов.
Какие признаки должны стать поводом для обращения к врачу-неврологу?
- головокружение, обусловленное нарушением кровообращения головного мозга, приводящее к нарушению баланса тела;
- нарушение зрения – чаще одного глаза. Пациент теряет чёткость картинки, тускнеют цвета;
- покалывание и онемение конечностей, тремор меняется почерк, становится сложно выполнять работу, связанную с мелкой моторикой;
- спазмы мышц (нечасто судороги) – как осложнение воспаления проводящих путей центральной нервной системы, проявляются в определённых группах мышц;
- периоды депрессии, нарушение интеллектуальных способностей. Пациент с трудом усваивает информацию;
- хроническая усталость, сопровождающаяся постоянной сонливостью и снижением работоспособности;
- увеличивается чувствительность к перепаду температуры. Баня или сауна могут резко ухудшить самочувствие;
- проблемы с кишечником, мочевым пузырём.
Первичное обследование невролога: выявление клинических симптомов
Диагностикой и лечением рассеянного склероза занимается врач-невролог. При первичном обследовании он должен определить классические и редкие симптомы заболевания и поставить диагноз ещё на стадии амбулаторно-клинического исследования. Диагностика начинается с беседы с пациентом, в ходе которой врач задаёт уточняющие вопросы и проводит первичный осмотр. Важно выяснить хронологию появления симптомов, узнать, проводилось ли обследование у других специалистов, каков был поставлен предварительный диагноз. Если назначалось лечение, то нужно выяснить название и дозировку препаратов. Особый акцент следует сделать на перенесённые ранее вирусные инфекции, которые могут спровоцировать рассеянный склероз. Уточнить, возможен ли наследственный фактор – болезни родственников, родителей. Важно выяснить, есть ли зависимости от курения, наркотиков или алкоголя.
Предварительная диагностика обычно включает следующие пункты:
- выявление симптомов, указывающих на вероятность рассеянного склероза;
- уточнение соответствия их критериям РС;
- исключение заболеваний с похожей клинической картиной;
- определение типа течения болезни;
- определение стадии РС;
- определение степени поражения и степени инвалидности больного.
После проведения полного опроса врач назначает лабораторные и аппаратные исследования, которые помогут в уточнении диагноза.
Объективное неврологическое обследование
При проведении обследования доктор при помощи специального молоточка выявляет участки поражения белого вещества. Важно установить участки, поражённые в разное время. Для этого оцениваются:
- тонус и сила мышц, движения конечностей
- поверхностная и глубокая чувствительность.
- ощущения температуры, прикасаний и болезненности на симметричных участках;
- правильность работы черепных нервов. Выявляется факт косоглазия, раздвоенности зрения, выпадения полей видимости;
- движения мышц лица, языка, шеи, глотки;
- наличие тремора рук, изменение почерка, шаткость в позе Ромберга.
Проводить обследования желательно на протяжении нескольких дней, чтобы сравнить функциональные изменения. Одним из характерных признаков РС является выпадение брюшных рефлексов в первый приём и восстановление к следующему приему.
Лабораторная и аппаратная диагностика
Современные технологии позволяют обнаружить мельчайшие очаги патологии. Анализы биологических жидкостей организма позволяют определить природу заболевания. Проведение исследований необходимо для исключения либо подтверждения рассеянного склероза. Если факт заболевания не подтвердится, они могут помочь в постановке истинного диагноза.
Анализ крови
Общий анализ крови малоинформативен при рассеянном склерозе, но позволит исключить патологии и инфекции, схожие по симптомам.
МРТ в диагностике рассеянного склероза
Метод магнитно-резонансной терапии является наиболее информативным из всех анализов. Он позволяет определить атрофию коры головного мозга и расширение полости мозговых желудочков.
Для получения качественного снимка при проведении процедуры используется парамагнитная контрастная жидкость. Благодаря ей становится возможным выявить участки, наиболее подвергнутые разрушению. МРТ делает возможным увидеть минимальные дефекты в белом веществе нервной ткани. Для постановки диагноза «рассеянный склероз» достаточно выявить 4 участка с отсутствием миелина размером свыше 3 мм. При этом хотя бы один из них должен находиться рядом с мозговыми желудочками (первентрикулярно).
Исследование цереброспинальной жидкости на IgG
Один из обязательных анализов при РС. Многие пациенты боятся повреждения спинного мозга во время пункции, поэтому требуется психологически подготовить его. Во время анализа из спинномозгового канала забирается небольшое количество ликвора. Во время пункции врач может определить давление в спинном мозге, тем самым проведя дифференциальную диагностику.
В фазе обострения РС в ликворе будет повышено содержание белка. Но при фазе спада его количество будет в норме. Поэтому для точного диагноза нужно путём электрофореза выделить олигоклональные иммуноглобулины класса G. Их наличие указывает на агрессию иммунных клеток к миелину.
Суперпозиционное электромагнитное сканирование
Новейший метод диагностики позволяет вычислить активность ферментов нервной ткани, состояние ионного обмена в тканях, активность нейромедиаторов. Но СПЭМС не достаточно для постановки рассеянного склероза.
Определение электрической активности мозга
Исследование проводится при помощи электроэнцефалографа и позволяет установить состояние и степень повреждения нервных волокон. Определяются слуховые, зрительные и соматосенсорные потенциалы. Метод позволяет следить за состоянием больного во время проведения лечения, оценивать эффективность назначенных лекарств.
Дифференциальная диагностика
Дифференциальная диагностика производится доктором на основе данных, полученных при проведении всех аппаратных и лабораторных исследований. Именно благодаря дифференциальной диагностике можно отличить рассеянный склероз от заболеваний со схожей симптоматикой. Опыт и знания врача являются основным фактором в постановке правильного диагноза.
Критерии диагностики МакДональда
Сегодня большинство врачей-диагностов РС при постановке диагноза «рассеянный склероз» используют критерии МакДональда, врача-невролога из Новой Зеландии. Впервые он предложил использование критериев на международной коллегии в 2001 году, пересмотр критериев в 2006 г проводился международными экспертами, а последняя версия опубликована в журнале Lancet Neurology 21.12.2017. Благодаря им значительно упрощается диагностика рассеянного склероза, основанная на клинических проявлениях заболевания.
В основе постановки диагноза МакДональд выделил 5 основных групп критериев, в зависимости от количества клинических атак, с учётом диссеминации во времени и в пространстве. Постановка диагноза РС основывается на клинических и радиологических признаках. В редакцию 2017 года внесены два основных изменения:
- раннюю диагностику можно выполнить у пациента с клиническим изолированным синдромом в случае диссеминации в пространстве, наличии олигоклональных СМЖ-специфических антител. При этом не требуется демонстрация диссеминации (распространения возбудителя) во времени.
- симптоматические и/или ассимптоматические МР очаги, за исключением очага зрительного нерва, рассматриваются с позиции диссименации во времени и пространстве.
Также МакДональдом в отдельную группу были выделены критерии для постановки первично-прогрессирующего рассеянного склероза, что значительно упрощает диагностику заболевания на ранних стадиях.
Диагностика рассеянного склероза: анализы и обследования для точного диагноза
Для определения заболеваний, поражающих нервную систему, разработано множество методов. Диагностика рассеянного склероза основана на сборе данных о развитии болезни, неврологическом обследовании, лабораторных и аппаратных исследованиях. Комплексный подход к проблеме поможет вовремя остановить развитие РС и предотвратить инвалидность.
Характерные диагностические признаки
Возникновение рассеянного склероза можно заподозрить по нарушению функций, выполняемых спинным и головным мозгом. Потеря миелина в разных структурах нервной системы приводит к проявлению одного или сразу нескольких неспецифических симптомов. Признаки рассеянного склероза носят непостоянный характер, периодически пропадают, оставляя ощущение мнимого выздоровления, однако позже вновь проявляются уже с большей силой.
Церебральная, бульбарная и спинальная форма рассеянного склероза определяется по преобладанию симптомов из структуры, подвергшейся наибольшему разрушению миелина. Самостоятельно диагностируется рассеянный склероз по следующим признакам:
- Выпадение отдельных участков видимости и нечеткость зрения (у большинства больных это первый диагностический симптом рассеянного склероза).
- Отсутствие движений в руках и ногах и чувствительности в различных сегментах кожи.
- Нарушение нервной регуляции тазовых органов. Недержание или задержка мочи и кала.
- У женщин искажается менструальный цикл, у мужчин проявляется импотенция.
- Появляется шаткость походки, дрожь в руках, возможны падения на ровном месте.
- Парезы мимических мышц, косоглазие нарушение глотания, речи.
- Эйфория или стойкая депрессия, расстройство когнитивной функции и прогрессирующее слабоумие. Появление симптома хронической усталости, редко возникают эпилептические приступы.
Симптомы рассеянного склероза редко проявляются по одному, чаще это сочетание функциональных расстройств. За помощью в больницу стоит обращаться уже на ранних стадиях после появления вышеперечисленных признаков. Рассеянный склероз прогрессирует с каждым днем и без своевременного лечения приводит к гибели.
Специалист, лечащий рассеянный склероз, правила сбора анамнеза
Диагностика рассеянного склероза на ранней стадии проходит у невропатолога. Врач начинает беседу с расспроса о жалобах и сбора анамнеза. Собрать нужную информацию по заболеванию доктор может при помощи вопросов, на которые нужно ответить четко и в развернутой форме:
- В каком хронологическом порядке развивались симптомы текущего заболевания, лечился ли человек у других специалистов, и какой диагноз был поставлен.
- Принимал ли на ранних стадиях рассеянного склероза медикаменты. Если лекарства использовались самостоятельно или по назначению доктора, то нужно четко сказать названия препаратов.
- Какие заболевания переносил ранее, особенно акцент делается на вирусные инфекции, которые согласно распространенной теории могут приводить к РС.
- Имелись ли схожие проблемы со здоровьем у родителей и ближайших родственников.
- Зависим ли человек от спиртных напитков, табакокурения, наркотических веществ.
Расспрос помогает доктору ориентироваться в сроках развития рассеянного склероза и факторах, которые могли его спровоцировать. Данные о больном также помогают специалисту определить участок нервной системы, с которого лучше начать диагностику.
Объективное неврологическое обследование на РС
Для того чтобы знать, как диагностировать рассеянный склероз, доктора любой специальности изучают неврологию и учатся владеть специальным молоточком. Чтобы диагноз был достоверным, врачу необходимо обнаружить как минимум 2 участка поражения белого вещества центральной нервной системы, которые возникли в разное время. В обследование на рассеянный склероз входят:
- Оценка движений в конечностях, определение тонуса и силы мышц.
- Выявление усиленных и неестественных рефлексов.
- Проверка поверхностной и глубокой чувствительности. Сравниваются ощущения боли, температуры, прикасаний на симметричных участках тела.
- Оценка правильности работы черепных нервов. Объективно устанавливается наличие косоглазия, раздвоение зрения, тотальное или частичное выпадение полей видимости. Определяются парезы мышц лица, нёба, языка, глотки и шеи.
- Выявление шаткости в статической позе Ромберга, дрожания рук и искажения почерка.
Наблюдение за больным осуществляется на протяжении нескольких дней. Важно провести топическую диагностику для определения наиболее поврежденной структуры нервной системы. За это время можно заметить транзиторные функциональные изменения. Характерным примером клинических проявлений при рассеянном склерозе служит выпадение брюшных рефлексов в первый день обследования и их восстановление на следующие сутки.
Лабораторная и аппаратная диагностика
Диагностика рассеянного склероза на ранней стадии с помощью современных технологий обусловлена возможностью обнаружения мельчайших патологических очагов. Анализы при РС также помогают установить настоящую природу заболевания. Для их проведения берут биологические жидкости организма человека. Использование прогрессивных методов исследования нужно для подтверждения текущего диагноза и исключений других заболеваний.
Общий анализ крови
К неспецифическому исследованию, выполняемому всем поступившим пациентам, относится общий анализ крови. При рассеянном склерозе этот метод малоинформативен, однако, позволяет исключить инфекционные, онкологические и другие патологии, схожие по характеру симптоматического развития.
Поясничная пункция и ликвородиагностика
Исследование непременно выполняется при подозрении на рассеянный склероз. Анализу должна предшествовать психологическая подготовка больного, так как многие боятся, что в ходе манипуляции будет поврежден спинной мозг. При проведении люмбальной пункции из спинномозгового канала забирается немного ликвора. Уже на этапе забора доктор может провести дифференциальную диагностику, определяя давление в спинном мозге.
В период обострения в анализе может увеличиваться количество лимфоцитов, повышаться белок, но этого мало для диагностики. Когда рассеянный склероз не активен, они исчезают. Гораздо информативнее путем электрофореза выделить олигоклональные иммуноглобулины класса G. Обнаружение этой белковой фракции указывает на аутоаллергический процесс и агрессию собственных иммунных клеток к миелину. Анализ помогает, как диагностировать рассеянный склероз, так и исключить прочие заболевания.
Высокоточный метод выявления рассеянного склероза
МРТ превосходит другие анализы при рассеянном склерозе по информативности, являясь «золотым» стандартом диагностики. При проведении аппаратного исследования можно определить расширение полости мозговых желудочков и атрофию коры.
Чтобы получить качественный снимок, при проведении МРТ используют парамагнитную контрастную жидкость. В участках подвергшихся разрушению миелина накопление специального вещества происходит активнее. Высокоточный способ позволяет увидеть мельчайшие дефекты в белом веществе нервной ткани. Диагноз при проведении МРТ устанавливается при обнаружении не менее 4 участков демиелинизации размером более 3 мм, из которых хотя бы один должен располагаться около мозговых желудочков (перивентрикулярно).
Протонная магнитно-резонансная спектроскопия
Ценность ПМРС заключается в способности определить в реальном времени метаболическую активность ткани. У больного РС концентрация маркера N-ацетиласпартата в пораженном участке снижается на 60-80%. При сочетании метода с МРТ можно исследовать функционально-морфологическое состояние нервного вещества и развития рассеянного склероза.
Суперпозиционное электромагнитное сканирование
Новейшее диагностическое устройство дает возможность объективно вычислить активность ферментов нервной ткани. При рассеянном склерозе можно оценить суммарную и очаговую потерю миелина. Также СПЭМС позволяет установить состояние ионного обмена в тканях и активность нейромедиаторов. Для определения функциональности пораженной ткани и определения тяжести демиелинизации метод весьма ценный, однако, для окончательной постановки диагноза его недостаточно.
Определение электрической активности мозга
Метод основан на исследовании сигналов разной модальности из центральных нервных структур с помощью электроэнцефалографа. При рассеянном склерозе определяют такие вызванные потенциалы:
Исследование позволяет установить состояние нервных волокон, степень их повреждения. С помощью метода можно следить за восстановлением больного во время лечения и оценивать эффективность назначенных медикаментов.
Дифференциальная диагностика
Окончательная формулировка диагноза основывается на полученной из анамнеза информации, объективно выявленных нарушений и аппаратных вариантов исследования. Проводимая дифференциальная диагностика помогает отвергнуть схожие патологии от истинной болезни.
Заболевания, с которыми проводится дифференциальная диагностика
Современные методы диагностики рассеянного склероза
Патологические изменения в миелиновой оболочке нервного волокна головного либо спинного мозга – это рассеянный склероз, диагностика которого затруднительна на ранних сроках болезни. Тогда как при своевременном обращении за медицинской помощью удается существенно замедлить прогрессирование заболевания и сохранить трудоспособность человека еще на долгое время. Огромную роль в дифференциальной диагностике играют современные методы исследования.
Как распознать болезнь
Поскольку поражение миелиновой оболочки волокна нерва носит хронический характер, для постановки своевременного диагноза рассеянного склероза человек должен обращать внимание на малейшие изменения в собственном самочувствии.
Единого критерия, который бы позволял врачу быстро ориентироваться в разнообразных неврологических симптомах, не разработано. Это затрудняет на ранних сроках рассеянного склероза его диагностику. Предварительное заключение врача подтверждают либо опровергают результаты проводимых исследований:
- лабораторные – анализы крови, а также спинномозговой жидкости, иммунограмма;
- инструментальные методы – компьютерная, магниторезонансная томография, а также анализ вызванных потенциалов мозга.
Во многом раннее распознавание рассеянного склероза зависит от квалификации врача. При внимательном осмотре больного уже на первом этапе течения болезни можно отметить снижение вибрационной чувствительности, сбои в цветовосприятии, изменения слуха, памяти.
Для рассеянного склероза у женщин начальная стадия в диагностике не составляет труда. В клинических проявлениях преобладают симптомы расстройств тазовых органов – учащенные позывы на мочеиспускание, иногда в комбинации с запорами. При этом страдает чувствительность кончиков пальцев, усиливается головокружение, могут быть резкие перепады настроения.
Лабораторная диагностика
Стандартными методами диагностики, которые назначают всем людям с подозрением на какое-либо заболевание, являются общий анализ крови, а также биохимическое исследование. Особых отклонений в них, безусловно, не будет. Однако, заподозрить рассеянный склероз можно по следующим изменениям:
- повышение концентрации лимфоцитов – до 40% и более;
- уменьшение количества лейкоцитов;
- увеличение СОЭ – присутствие воспалительного процесса в организме, в том числе и аутоиммунного характера.
Среди биохимических параметров следует обращать внимание:
- глюкоза – ее концентрация не изменяется;
- ревматоидные показатели остаются в норме, либо слегка повышаются, к примеру, фибриноген и С-реактивный белок.
Подтвердить аутоиммунный сбой в организме призвана люмбальная пункция с забором спинномозговой жидкости. Процедуру должен выполнять врач, в условиях строгой стерильности. В случае рассеянного склероза в ней будет высокий процент специфических клеток – иммуноглобулинов, особенно IgG. Изменяется также количество лимфоцитов, могут присутствовать олигоклональные антитела.
Оценить состояние иммунной системы позволяет иммунограмма. В венозной крови исследуют иммунные клетки – отдельная часть их повышается, что говорить об аутоиммунном процессе, тогда как другие параметры снижены, что свидетельствует о низких защитных барьерах организма.
Инструментальная диагностика
Современный метод выявления рассеянного склероза – электромагнитное суперпозиционное сканирование мозговых структур. С помощью СПЭМС врачам удается оптимизировать сведения о спектре химических соединений в мозге – суммарной, а также очаговой потери миелина. Это позволять ставить диагноз склероза на ранней стадии его возникновения.
Так как разрушение миелиновой оболочки приводит к сбоям в проведении нервных импульсов, то крайне важным представляется своевременно определить сбой в электрической активности мозга. Помощь оказывают следующие инструментальные методы:
- При рассеянном склерозе вызванные потенциалы головного мозга будут замедлены либо значительно нарушены в двигательных, соматосенсорных либо слуховых, а также зрительных путях. Суть метода сведена к нанесению внешних раздражителей и отслеживанию электрических сигналов нервной системы на них с помощью компьютера. Метод позволяет врачу подтвердить начало заболевания на этапе, когда еще отсутствуют характерные неврологические признаки.
- Электроэнцефалограмма при рассеянном склерозе результативна в 1/3 случаев. Однако, нервный импульс может носить неспецифические следы сбоя в проведении, без четкой взаимосвязи с основным заболеванием.
С целью повышения результативности диагностики врачи рекомендуют проведение более информативных нейровизулизационных методов исследования.
Магнитно-резонансная и компьютерная томография
Внедрение в неврологическую практику таких диагностических процедур, как компьютерная и магнитнорезонансная диагностика рассеянного склероза позволила специалистам с высокой достоверностью оценивать состояние структур центральной нервной системы.
Степень чувствительности МРТ при рассеянном склерозе составляет 90–95%. Основные критерии подтверждения патологии:
- для лиц до 45–50 лет – обнаружение четырех и более очагов поражения в нервных волокнах с диаметром 3–4 мм;
- у людей старше 50–55 лет – очаги в поперечной части не менее 3–3.5 мм, либо какой-то из них прилегает к боковым желудкам, или же расположен в черепной ямке сзади.
Помогает повысить результаты диагностики рассеянного склероза на МРТ головного мозга введение контрастного раствора. Это позволяет усилить интенсивность сигнала, а также контрастность получаемых изображений тканей. Так, накопление вводимого вещества в очагах поражения будет свидетельствовать об активном воспалительном процессе или обострении болезни.
Помимо обследования головного отдела нервной системы, врачи обязательно назначают томограммы спинного мозга – для уточнения тяжести патологии. Если в заключении МРТ при рассеянном склерозе указаны множественные поражения, прогноз неблагоприятен.
Основные диагностические признаки
Объективная симптоматика неврологического характера – поражение проводящих путей с выпадением части чувствительного либо двигательного восприятия импульсов при рассеянном склерозе будет выглядеть следующим образом:
- недержание мочи, запоры – нарушения функции тазовых органов;
- утомляемость – желание отдохнуть даже в утренние часы, после 8–10 часов сна;
- сбои в зрительном, слуховом восприятии;
- ощущения мурашек, онемения, покалывания в разных частях тела, чаще с одной стороны;
- резкие перепады настроения – чаще склонность к депрессивным расстройствам.
Все проявления симптомов в диагностике рассеянного склероза врач обязательно сопоставляет с информацией от диагностических процедур:
- отклонения в составе спинномозговой жидкости;
- сбои импульсов в электрических потенциалах мозга;
- множественные очаги рассеянного склероза на МРТ снимках.
Очаговая неврологическая симптоматика нарастает постепенно, иногда ступенчато – обострения заболевания происходят все чаще, клинические признаки становятся ярче. На снимках томографии появляются множественные безмиелиновые участки.
Если для диагностики рассеянного склероза на ранней стадии требуется не менее 5–6 критериев, чтобы распознать болезнь, то на позднем этапе течения патологии опытный специалист уже при первичном осмотре больного может поставить адекватный диагноз.
Дифференциальная диагностика
Из-за многообразия признаков неврологического расстройства, рассеянный склероз необходимо дифференцировать с большим количеством иных патологий нервной системы. Ведь каких-либо специфических, только ему присущих симптомов, не имеется.
По сути, это болезнь исключения. Усомниться в диагнозе врачу могут помочь следующие критерии:
- человек жалуется на повышенную утомляемость и ухудшение двигательной активности, тогда как неврологический осмотр не выявляет отклонений в рефлексах;
- на снимках МРТ виден единичный очаг – к примеру, только в задней ямке черепа;
- спинальные симптомы преобладают, но функции тазовых органов не страдают;
- состав спинномозговой жидкости соответствует возрастной норме;
- на первом месте находится болевой синдром, что нехарактерно для рассеянного склероза.
Иногда системная волчанка сопровождается поражением структур ЦНС, но при ней обязательно будут присутствовать специфические проявления и изменения в анализах крови. При внезапном появлении очаговой неврологической симптоматики врач будет рассматривать диагнозы инсульта либо тяжелой мигрени. При болезни Паркинсона, Бехчета, синдроме Шегрена также помимо поражений нервного волокна происходят изменения в крови и ликворе, которые требуют высокой квалификации врача для их соотнесения с определенным заболеванием.
Самодиагностика рассеянного склероза абсолютна недопустима. Только после всестороннего обследования врач выставит правильный диагноз и подберет соответствующее лечение.
Причины, симптомы и диагностика рассеянного склероза
Многие заболевания, к сожалению, до сих пор относятся к неизлечимым. Одной из таких является рассеянный склероз — аутоиммунное заболевание. Что его вызывает, как оно проявляется и диагностируется — об этом в нашей статье.
Рассеянный склероз — что это?
При аутоиммунном заболевании организм человека вместо того, чтобы бороться с инфекциями и вредоносными бактериями, начинает атаковать собственные здоровые клетки, что приводит к разрушениям органов, инвалидизации и даже к смерти. Рассеянный склероз (РС) входит в группу самых распространенных аутоиммунных заболеваний.
РС не имеет общего со старческим склерозом — термин появился из-за рубцов, очагов болезни, которые рассеяны по всей ЦНС. Рубцы представляют собой соединительную ткань, которая заменяет нормальную, вызывая таким образом значительные нарушения в работе организма.
Рассеянный склероз возникает в возрасте 10–50 лет, но чаще всего — в районе 30. Риску заболеть больше подвержены женщины, однако у них РС прогрессирует медленнее.
Типы рассеянного склероза
Более современная классификация РС — по типам в зависимости от течения болезни. Выделяют следующие разновидности патологии:
- клинически изолированный синдром — первое проявление рассеянного склероза. Его выделяют в отдельный вид, так как на этой стадии непонятно, по какому типу будет развиваться патология;
- ремитирующий рассеянный склероз — наиболее распространенный тип, характеризуется чередованием ремиссий и рецидивов (обострений). В периоды ремиссии отмечается частичное или полное восстановление нарушенных функций;
- вторично-прогрессирующий РС — тип течения, при котором происходит неуклонное нарастание неврологических нарушений. Четкого разделения на периоды обострений и ремиссий не наблюдается;
- ремитирующее-прогрессирующий — характерны выраженные обострения, после их затихания продолжается постепенное нарастание нарушений;
- первично-прогрессирующий рассеянный склероз — тип течения, когда с самого начала заболевание неуклонно прогрессирует без явных обострений и ремиссий. Этим типом рассеянного склероза страдает около 10% больных.
Невозможно сразу определить, как будет протекать болезнь у конкретного пациента. В целом самый распространенный — ремитирующий — рассеянный склероз часто имеет наиболее благоприятное течение среди других типов заболевания. Однако продолжительность жизни и степень инвалидизации пациента зависит от того, насколько сильно восстанавливается организм после каждого рецидива, насколько быстро болезнь перейдет в прогрессирующую форму. Некоторые исследователи даже выделяют такие типы рассеянного склероза, как доброкачественный (в течение 15 лет при отсутствии лечения у больного не наблюдается серьезных ухудшений функций) и злокачественный (заболевание прогрессирует очень быстро и приводит к тяжелой инвалидизации в течение двух–трех лет).
Причины рассеянного склероза
Несмотря на все проводимые медицинские исследования, врачи до сих пор не могут дать ответа на вопрос, почему возникает рассеянный склероз. Специалисты говорят о трех группах причин, которые часто приводят к этому заболеванию:
- генетические — РС не является наследственным заболеванием, однако риск болезни повышается при определенном сочетании генов;
- внешние — плохая экология, географическое положение (чаще патология встречается в северных регионах), повышенный радиационный фон, воздействие токсинов, перенесенные травмы и операции, инфекции и вирусы;
- поведенческие — курение, стрессы, особенности питания, значительные умственные нагрузки.
Симптомы рассеянного склероза у мужчин и женщин
Проявления РС очень многообразны и зависят от того, в каком участке мозга возникают бляшки. Более того, симптомы могут возникать и исчезать, что существенно осложняет диагностику.
Чаще всего симптомами начальной стадии рассеянного склероза у мужчин и женщин являются слабость, утомляемость, периодически возникающие проблемы со зрением, онемение конечностей, нарушение координации движения, головокружение. Реже в качестве первичных проявлений встречаются боли, нарушения мочеиспускания, импотенция, эпилепсия.
С течением болезни первые признаки рассеянного склероза становятся все более выраженными, к ним добавляются новые симптомы, состояние функциональных систем в целом значительно ухудшается. Возможны, но далеко не обязательны, следующие проявления:
- зрение может снижаться до 0,1 и менее, часто один глаз видит лучше другого;
- речевая функция постепенно нарушается — от легкой путанности и затрудненности речи до невозможности разговаривать и глотать;
- мышечная сила постепенно снижается вплоть до полной неподвижности;
- первичные незначительные нарушения координации могут перейти в полную невозможность нормальных направленных движений;
- чувствительность тела может исчезнуть на всем теле, кроме головы;
- интеллектуальные способности снижаются, в крайних стадиях возникает деменция;
- при сильном поражении тазовых органов наблюдается недержание мочи и кала.
Конечно, перечисленные крайние степени нарушений возникают при очень длительном течении болезни либо при отсутствии или низком качестве лечения. Своевременная диагностика рассеянного склероза на ранней стадии и правильная терапия помогают пациентам прожить всю жизнь без значительной степени инвалидизации.
Диагностика заболевания
Определить рассеянный склероз обычно довольно сложно: эта патология имеет много общего с другими заболеваниями ЦНС. Первым делом врач осматривает больного и опрашивает его о наличии симптомов РС. Для постановки предварительного диагноза достаточным является наличие двух и более обострений, длительностью сутки и более, с интервалом не меньше месяца.
Основным методом диагностики является магнитно-резонансная томография: на снимках видны очаги, являющиеся характерным признаком заболевания. Тем не менее МРТ не дает точного ответа о наличии патологии (при отсутствии других исследований).
Достаточно информативным является исследование вызванных потенциалов: оно позволяет подтвердить наличие рассеянного склероза на основании измерения сигналов, которые мозг подает телу под воздействием импульсов.
Дополнительно часто назначают исследование спинномозговой жидкости: для РС характерно повышение уровня олигоклональных иммуноглобулинов. Анализ крови позволит исключить заболевания, схожие по признакам с рассеянным склерозом.
Стадии заболевания
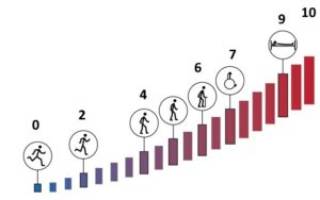
Для оценки тяжести патологии и общего состояния больного рассеянным склерозом существует расширенная шкала оценки инвалидизации EDSS (Expanded Disability Status Scale). По этой шкале пациентов можно разделить на несколько подгрупп:
- 0–3,5 балла — нарушения, обусловленные рассеянным склерозом. Позволяют полноценно работать, пациенты в посторонней помощи не нуждаются;
- 4–5,5 балла — имеются различные степени ограничения двигательной активности. Пациент может испытывать затруднения при выполнении определенных видов деятельности, ограничено расстояние, которое пациент может преодолеть самостоятельно (не более 50–100 м);
- 6–6,5 балла — пациент может ходить только с односторонним или двусторонним упором;
- 7 и более баллов — пациент не может самостоятельно передвигаться, передвижение возможно в инвалидном кресле.
Также широко применяется шкала функциональных систем: она позволяет оценить степень поражения зрительного нерва, нарушения черепных нервов, координации, чувствительности, функций тазовых органов, симптомы поражения пирамидного пути и изменения интеллекта. При исследовании применяют балльную систему от одного до пяти–шести баллов, где единица — незначительные нарушения, а пятерка или шестерка свидетельствует о серьезных повреждениях.
Безусловно, рассеянный склероз — это тяжелое заболевание, которое доставляет массу неудобств как самому больному, так и его родным и близким. Несмотря на то, что полностью данную болезнь вылечить нельзя, профильная терапия помогает замедлить ее течение и купировать симптомы. Начинать лечение лучше на ранних стадиях рассеянного склероза, однако в специализированных гериатрических центрах могут оказать помощь пациентам и с более тяжелой формой заболевания.
Пребывание больного с рассеянным склерозом в специализированном медицинском учреждении позволяет полностью контролировать медикаментозную терапию и при необходимости быстро ее корректировать. Какими бы любящими и внимательными ни были родственники, значение круглосуточного профессионального наблюдения в случае рассеянного склероза сложно переоценить.