Группы врожденных пороков сердца
84. Врожденные пороки сердца.
Врожденные пороки сердцавозникают в результате нарушения формирования сердца и отходящих от него сосудов. Большинство пороков нарушают ток крови внутри сердца или по большому (БКК) и малому (МКК) кругам кровообращения. Пороки сердца являются наиболее частыми врождёнными дефектами и являются основной причиной детской смертности от пороков развития.
Этиология.Причиной врождённого порока сердца могут быть генетические или экологические факторы, но, как правило, сочетание того и другого. Наиболее известные причины врождённых пороков сердца — точечные генные изменения, либо хромосомные мутации в виде делеции или дупликации сегментов ДНК. Основные хромосомные мутации, такие как трисомии 21, 13 и 18 вызывают около 5-8 % случаев ВПС. Генетические мутации возникают вследствие действия трёх основных мутагенов:
— Физические мутагены (главным образом — ионизирующее излучение).
— Химические мутагены (фенолы лаков, красок; нитраты; бензпирен при табакокурении; употребление алкоголя; гидантоин; лития; талидомид; тератогенные медикаменты — антибиотики и ХТП, НПВС и т. д.).
— Биологические мутагены (главным образом — вирус краснухи в организме матери, ведущий к врождённой краснухе с характерной триадой Грега — ВПС, катаракта, глухота, а также сахарный диабет, фенилкетонурия и системная красная волчанка у матери).
Патогенез. Ведущими являются два механизма.
1. Нарушение кардиальной гемодинамики → перегрузка отделов сердца объёмом (пороки по типу недостаточности клапанов) или сопротивлением (пороки по типу стенозов отверстий или сосудов) → истощение вовлеченных компенсаторных механизмов → развитие гипертрофии и дилатации отделов сердца → развитие сердечной недостаточности (и, соответственно, нарушения системной гемодинамики).
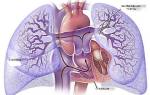
2. Нарушение системной гемодинамики (полнокровие/малокровие МКК и БКК) → развитие системной гипоксии (главным образом — циркуляторной при белых пороках, гемической — при синих пороках, хотя при развитии острой левожелудочковой СН, например, имеет место и вентиляционная, и диффузионная гипоксия).
ВПС условно делят на 2 группы:
1. Белые (бледные, с лево-правым сбросом крови, без смешивания артериальной и венозной крови). Включают 4 группы:
• С обогащением малого круга кровообращения (открытый артериальный проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникация и т. д.).
• С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
• С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
• Без существенного нарушения системной гемодинамики (диспозиции сердца — декстро-, синистро-, мезокардии; дистопии сердца — шейная, грудная, брюшная).
2. Синие(с право-левым сбросом крови, со смешиванием артериальной и венозной крови). Включают 2 группы:
• С обогащением малого круга кровообращения (полная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.) .
• С обеднением малого круга кровообращения (тетрада Фалло, аномалия Эбштейна и т. д.).
Клинические проявления ВПС можно объединить в 4 синдрома:
Кардиальный синдром(жалобы на боли в области сердца, одышку, сердцебиение, перебои в работе сердца; при осмотре — бледность или цианоз, набухание и пульсация сосудов шеи, деформация грудной клетки по типу сердечного горба; пальпаторно — изменения АД и характеристик периферического пульса, изменение характеристик верхушечного толчка при гипертрофии/дилатации левого желудочка, появление сердечного толчка при гипертрофии/дилятации правого желудочка, систолическое/диастолическое кошачье мурлыканье при стенозах; перкуторно — расширение границ сердца соответственно расширенным отделам; аускультативно — изменения ритмичности, силы, тембра, монолитности тонов, появление характерных для каждого порока шумов и т. д.).
Синдром сердечной недостаточности(острая либо хроническая, право- либо левожелудочковая, одышечно-цианотические приступы и т. д.).
Синдром хронической системной гипоксии(отставание в росте и развитии, симптомы барабанных палочек и часовых стёкол и т. д.)
Синдром дыхательных расстройств(в основном при ВПС с обогащением малого круга кровообращения).
— Сердечная недостаточность (встречается практически при всех ВПС).
— Бактериальный эндокардит (чаще отмечается при цианотических ВПС).
— Ранние затяжные пневмонии на фоне застоя в малом круге кровообращения.
— Высокая легочная гипертензия или синдром Эйзенменгера (характерна для ВПС с обогащением малого круга кровообращения).
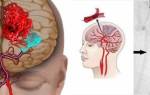
— Синкопэ вследствие синдрома малого выброса вплоть до развития нарушения мозгового кровообращения
— Стенокардитический синдром и инфаркты миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии).
— Одышечно-цианотические приступы (встречаются при тетраде Фалло с инфундибулярным стенозом легочной артерии, транспозиции магистральных артерий и др.).
— Релятивная анемия — при цианотических ВПС.
Патологическая анатомия.При врожденных пороках сердца в процессе гипертрофии миокарда у детей в возрасте первых 3 мес жизни участвуют не только увеличение объема мышечных волокон с гиперплазией их ультраструктур, но и истинная гиперплазия кардиомиоцитов. Одновременно с этим развивается гиперплазия ретикулиновых аргирофильных волокон стромы сердца. Последующие дистрофические изменения миокарда и стромы, вплоть до развития микронекрозов, приводят к постепенному разрастанию соединительной ткани и возникновению диффузного и очагового кардиосклероза.
Компенсаторная перестройка сосудистого русла гипертрофированного сердца сопровождается увеличением в нем интрамуральных сосудов, артерио-венозных анастомозов, наименьших вен (так называемых сосудов Вьессена — Тебезия) сердца. В связи со склеротическими изменениями в миокарде, а также усилением кровотока в его полостях появляется утолщение эндокарда за счет разрастания в нем эластических и коллагеновых волокон. Перестройка сосудистого русла развивается также и в легких. У детей с врожденными пороками сердца наблюдается отсталость общего физического развития.
Смерть наступает в первые дни жизни от гипоксии при особо тяжелых формах пороков или позже от развития сердечной недостаточности. В зависимости от степени гипоксии, обусловленной уменьшением кровотока в малом круге кровообращения и направлением тока крови через ненормальные пути между малым и большим кругом кровообращения, пороки сердца могут быть разделены на два основных типа — синий и белый. При пороках синего типа отмечаются уменьшение кровотока в малом круге кровообращения, гипоксия и направление тока крови по анормальному пути — справа налево. При пороках белого типа гипоксия отсутствует, направление тока крови слева направо. Однако это деление схематично и не всегда применимо ко всем типам врожденных пороков сердца.
Врожденные пороки с нарушением деления полостей сердца. Дефект межжелудочковой перегородки встречается часто, возникновение его зависит от отставания в росте одной из структур, формирующих перегородку, вследствие чего между желудочками развивается ненормальное сообщение. Чаще наблюдается дефект в верхней соединительнотканной (мембранозной) части перегородки. Кровоток через дефект осуществляется слева направо, поэтому цианоза и гипоксии не наблюдается (белый тип порока). Степень дефекта может варьировать, вплоть до полного отсутствия перегородки. При значительном дефекте развивается гипертрофия правого желудочка сердца, при незначительном — существенных изменений гемодинамики не происходит.
Дефект первичной перегородки имеет вид отверстия, расположенного непосредственно над клапанами желудочков; при дефекте вторичной перегородки имеется широко открытое овальное отверстие, лишенное заслонки. В том и в другом случае ток крови происходит слева направо, гипоксии и цианоза не бывает (белый тип порока). Переполнение кровью правой половины сердца сопровождается гипертрофией правого желудочка и расширением ствола и ветвей легочной артерии. Полное отсутствие межжелудочковой или межпредсердной перегородок приводит к развитию трехкамерного сердца— тяжелого порока, при котором, однако, в период компенсации не наблюдается полного смешения артериальной и венозной крови, так как основной ток той или другой крови сохраняет свое направление и поэтому степень гипоксии нарастает по мере прогрессирования декомпенсации.
Врожденные пороки сердца с нарушениями деления артериального ствола. Общий артериальный ствол при полном отсутствии деления артериального ствола встречается редко. При этом пороке один общий артериальный ствол берет свое начало от обоих желудочков, у выхода располагается 4 полулунных клапана или меньше; порок часто сочетается с дефектом межжелудочковой перегородки. Легочные артерии отходят от общего ствола недалеко от клапанов, до ответвления крупных сосудов головы и шеи, они могут совсем отсутствовать и тогда легкие получают кровь из расширенных бронхиальных артерий. При этом пороке наблюдаются резкая гипоксия и цианоз (синий тип порока), дети нежизнеспособны.
Стеноз и атрезия легочной артериинаблюдаются при смещении перегородки артериального ствола вправо, часто сочетаются с дефектом межжелудочковой перегородки и другими пороками. При значительном сужении легочной артерии кровь в легкие попадает через артериальный (боталлов) проток и расширяющиеся бронхиальные артерии. Порок сопровождается гипоксией и выраженным цианозом (синий тип порока).
Стеноз и атрезия аортыявляются следствием смещения перегородки артериального ствола влево. Они встречаются реже, чем смещение перегородки вправо, часто сопровождаются гипоплазией левого желудочка сердца. При этом наблюдаются резкая степень гипертрофии правого желудочка сердца, расшире¬ние правого предсердия и резкий общий цианоз. Дети нежизнеспособны.
Сужение перешейка аорты (коарктация), вплоть до его атрезии, компенсируется развитием коллатерального кровообращения через межреберные артерии, артерии грудной клетки и резкой гипертрофией левого желудочка сердца.
Незаращение артериального (боталлова) протокаможно считать пороком при наличии его с одновременным расширением у детей старше 3 мес жизни. Ток крови осуществляется при этом слева направо (белый тип порока). Изолированный порок хорошо поддается хирургической, коррекции.
Комбинированные врожденные пороки сердца. Среди комбинированных пороков чаще встречаются триада, тетрада и пентада Фалло.Триада Фаллоимеет 3 признака: дефект межжелудочковой перегородки, стеноз легочной артерии и как следствие этого гипертрофия правого желудочка.Тетрада Фаллоимеет 4 признака: дефект межжелудочковой перегородки, сужение легочной артерии, декстрапозиция аорты (смещение устья аорты вправо) и гипертрофия правого желудочка сердца.Пентада Фалло, кроме этих четырех, включает 5-й признак — дефект межпредсердной перегородки. Чаще всего встречается тетрада Фалло (40-50% всех врожденных пороков сердца). При всех пороках типа Фалло отмечаются ток крови справа налево, уменьшение кровотока в малом круге кровообращения, гипоксия и цианоз (синий тип пороков). К более редким комбинированным врожденным порокам относятся дефект межжелудочковой перегородки со стенозом левого предсердно-желудочкового отверстия (болезнь Лютамбаше), дефект межжелудочковой перегородки и декстрапозиция аорты (болезнь Эйзенменгера) и ответвление левой венечной артерии от легочного ствола(синдром Бланда — Уайта — Гарленда), первичная легочная гипертензия (болезнь Аэрза), зависящая от гипертрофии мышечного слоя сосудов легкого (мелких артерий, вен и венул) и др.
Врожденные пороки сердца
Содержание:
Врожденный порок сердца – это аномалия в строении сердца или крупных сосудов.
Информация Патология сердечно-сосудистой системы встречается очень часто (около 1% всех новорожденных). Для детей с такими заболеваниями характерна высокая смертность при отсутствии своевременного лечения: до 70 % пациентов погибают в первый год жизни.
По статистическим данным, если учитывать всю совокупность пороков, отмечается большее распространение аномалий сердечно-сосудистой системы у мальчиков, однако некоторые виды врожденных пороков сердца чаще встречаются у девочек.
Выделяют три группы врожденных пороков сердца по частоте встречаемости у мужского или женского пола:
- «Мужские» пороки: коарктация аорты (часто в сочетании с открытым артериальным протоком), транспозиция главных сосудов, аортальный стеноз и др.;
- «Женские» пороки: открытый артериальный порок, дефект межпредсердной перегородки, триада Фалло и др.;
- Нейтральные пороки (с одинаковой частотой встречаются у мальчиков и девочек): дефект предсердножелудочковой перегородки, дефект аорто-легочной перегородки и др.
Причины врожденных пороков
Формирование врожденных пороков развития сердца и крупных сосудов происходит в первые 8 недель беременности под влиянием различных факторов:
- Хромосомные нарушения;
- Вредные привычки матери (курение, алкоголизм, наркомания);
- Необоснованный прием лекарственных препаратов;
- Инфекционные заболевания матери (краснуха, герпетическая инфекция и др.);
- Наследственные факторы (наличие порока сердца у родителей и близкий родственников значительно увеличивает риск аномалий сердечно-сосудистой системы у ребенка);
- Возраст родителей (мужчина старше 45 лет, женщина старше 35 лет);
- Неблагоприятные воздействия химических соединений (бензин, ацетон и др.);
- Радиационное воздействие.
Классификации
На данный момент существует множество классификаций врожденных аномалий сердечно-сосудистой системы.
В 2000 году была принята Международная номенклатура врожденных пороков сердца:
- Гипоплазия правого или левого отдела сердца (недоразвитие одного из желудочков). Встречается редко, но является самой тяжелой формой пороков (большинство детей не доживают до операции);
- Дефекты обструкции (сужение или полное закрытие клапанов сердца и крупных сосудов): стеноз аортального клапана, стеноз легочного клапана, стеноз двухстворчатого клапана;
- Дефекты перегородок: дефект межпредсердной перегородки, дефект межжелудочковой перегородки;
- Синие пороки (приводящие к цианозу кожи): тетрада Фалло, транспозиция главных сосудов, стеноз трехстворчатого клапана и др.
Также в практикующей медицине часто используют следующую классификацию:
Пороки сердца: классификация, диагностика, лечение и профилактика
Пороки сердца — группа заболеваний, характеризующихся нарушением анатомического строения сердечных клапанов или перегородок. Проявляются обычно нарушением гемодинамики.
Данные заболевания встречаются как у взрослых, так и у детей и могут быть связаны с рядом факторов. Чтобы понять, что такое порок, нужно знать не только причины возникновения данного заболевания, но и то, как оно влияет на общее функционирование организма.
Классификация
Чтобы разобраться в том, какие бывают пороки сердца, необходимо знать их классификацию. Для начала следует сказать, что имеются врожденные и приобретенные пороки.
В зависимости от локализации поражения, бывают следующие виды пороков:
- Патологии клапанов.
- Патологии перегородок.
Согласно количеству пораженных структур, выделяют следующие виды пороков сердца:
- Простые. Поражение одного клапана.
- Сложные. Поражение нескольких клапанов.
- Комбинированные. Сочетание недостаточности и стеноза в одном клапане.
Классификация пороков сердца также учитывает уровень общей гипоксии организма. В зависимости от этого фактора, выделяют следующие виды:
- Белые. Достаточное снабжение тканей и органов кислородом. Цианоз не формируется.
- Синие. Раннее проявление гипоксии, формирование центрального цианоза.
Также для правильной классификации врожденных форм используется таблица по Мардеру:
Причины возникновения
Этиология врожденных форм представлена различными хромосомными нарушениями. Также определенную роль играют экологические факторы. В том случае, если мама во время беременности болела краснухой, у ребенка выявляется следующая тройка синдромов:
- Катаракта.
- Глухота.
- Врожденные аномалии сердца. Чаще всего это может быть тетрада Фалло (комбинированный врожденный порок, в состав которого входят стеноз выходного тракта правого желудочка, дефект межжелудочковой перегородки, смещение аорты, гипертрофия правого желудочка).
- Помимо краснухи, влияние на эмбриональное развитие сердечно-сосудистой системы оказывают следующие инфекционные агенты:
- Вирус простого герпеса.
- Аденовирус.
- Цитомегаловирус.
- Микоплазма.
- Токсоплазма.
- Бледная трепонема.
- Листерия.
Этиология врожденных пороков достаточно широка. К ней можно отнести употребление беременной женщиной алкоголя и наркотических средств. Доказано тератогенное влияние на плод амфетаминов.
Несмотря на то что по наследству пороки не передаются, наличие в семейном анамнезе сердечно-сосудистых патологий повышает риск возникновения клапанных пороков сердца у детей. Также некоторые специалисты говорят о возможном развитии врожденного порока у следующих поколений при близкородственном браке.
Причиной приобретенных пороков развития сердца чаще всего является острая ревматическая лихорадка. Помимо этого, этиология включает следующие заболевания:
- Атеросклероз.
- Сифилис.
- Аутоиммунные заболевания.
- Травмы сердца.
Основные проявления
Патофизиология врожденных пороков сердца в большей степени заключается в нарушении нормального кровообращения. Чаще всего этому способствует:
- Повышение сопротивления току крови, приводящее к гипертрофии соответствующего сердечного отдела.
- Создание порочного сообщения между обоими кругами кровообращения.
Очень часто оба этих патогенетических механизма могут комбинироваться. В связи с этим можно выделить следующие признаки пороков сердца:
- Одышка.
- Патологические шумы.
- Обморочные состояния.
- Цианоз.
- Сердцебиение.
- Нарушение ритма.
- Периферические отеки на ногах.
- Асцит (скопление жидкости в брюшной полости).
- Гидроторакс (скопление жидкости в плевральной полости).
Стоит заметить, что компенсированные пороки чаще всего протекают бессимптомно и выявляются при проведении профилактического осмотра. Основные симптомы пороков сердца проявляются тогда, когда организм уже не может своими силами справляться с нарушениями гемодинамики.
Диагностика
На основании одних лишь симптомов, выявленных при проведении осмотра, постановка диагноза «порок сердца» невозможна. Для этого врачу необходимо проведение ряда физикальных и инструментальных методов. Непосредственно при первом посещении специалиста играет большую роль пропедевтика внутренних болезней, в частности, аускультация и пальпаторное обследование.
Чтобы понимать, как определить порок сердца, важно знать основные инструментальные методы, применяемые в диагностике подобных заболеваний. Применяются следующие исследования:
- Электрокардиография. Электрокардиограмма поможет выявить изменения в работе сердца. ЭКГ при пороках сердца не играет большой роли и чаще всего помогает выявить последствия заболевания.
- Эхокардиография. Это ультразвуковая диагностика, предназначенная для тщательного изучения функциональных и морфологических особенностей сердца.
- Фонокардиография – методика, позволяющая отобразить тоны сердца в графическом виде.
- Рентген. Позволяет выявить конфигурацию сердца, а также обнаружить транспозицию сосудов.
Современная педиатрия особое место в определении врожденных аномалий отводит пренатальному выявлению. Такая диагностика пороков сердца проводится в несколько этапов. Первоначальный этап лежит на плечах обычного гинеколога, а после подозрения на наличие изменений беременная женщина направляется к специалисту по фетальной эхокардиографии.
Лечебные мероприятия
Основной метод терапии большинства сердечных пороков — хирургический. Тем не менее с целью снижения интенсивности прогрессирования заболевания, а также нормализации кровообращения, применяются следующие группы препаратов:
- Антикоагулянты. Их применение объясняется необходимостью в снижении риска тромбообразования.
- Мочегонные средства. Диуретики нужны для снятия отечного синдрома, а также компенсирования сердечной недостаточности.
- β-блокаторы. Необходимы для снижения нагрузки на сердце и нормализации давления.
- Ингибиторы АПФ. Как и предыдущие препараты, нужны для борьбы с артериальной гипертензией.
- Антиаритмические средства. Применяются при пороках, во время которых отмечается нарушение ритма сердца.
- Вазодилататоры. Снижают нагрузку на сердце.
О том, как лечить порок сердца в каждом конкретном случае, сможет ответить только врач, предварительно проведя диагностику. Крайне важно соблюдать все врачебные рекомендации и употреблять препараты строго в указанной дозировке.
Методы хирургического лечения порока сердца у взрослого человека и у детей достаточно разнообразны. Лечение применяется как при приобретенных, так и при врожденных пороках. Показания к проведению оперативного вмешательства напрямую зависят от степени нарушения гемодинамики. При врожденных формах и при наличии препятствия току крови проводятся следующие вмешательства для его устранения:
- Рассечение клапанного сужения в легочном стволе.
- Иссечение суженных участков в аорте.
В том случае, если порок сопровождается переполнением малого круга, необходимо ликвидировать патологический сброс крови. Это достигается за счет проведения следующих мероприятий:
- Перевязка открытого аортального протока.
- Ушивание имеющегося дефекта межпредсердной или межжелудочковой перегородки.
Помимо вышесказанного, при врожденных формах применяются следующие операции пороков сердца:
- Пластика клапана.
- Протезирование.
- Реконструкция.
Реконструкция применяется при сложных патологиях, которые сопровождаются не только нарушением клапанного аппарата, но и неправильным расположением крупных сосудов.
Длительное время считалось, что оперативное лечение врожденных пороков сердца должно проводиться в пятилетнем возрасте или даже позже. Однако уровень медицины в настоящее время позволяет производить хирургическую коррекцию в первые годы жизни.
При приобретенных патологиях клапанного аппарата основным оперативным вмешательством является протезирование. Больному на место поврежденного клапана устанавливается искусственный.
При приобретенных стенозах с целью устранения имеющегося препятствия проводится пластика клапана.
Осложнения
Чтобы понимать, чем опасен порок сердца, нужно знать, какие последствия могут проявиться. Основные осложнения связаны с формированием недостаточности кровообращения. Выделяют следующие её виды:
- Левожелудочковая недостаточность.
- Правожелудочковая недостаточность.
Одним из основных признаков тяжелой левожелудочковой недостаточности является одышка, сопровождающаяся выделением пенистой мокроты кровавого оттенка. Ее цвет объясняется наличием особых клеток. Клетки сердечных пороков представлены альвеолярными макрофагами, содержащими гемосидерин. Наличие данных клеток наблюдается при инфаркте легкого или же застое в малом круге кровообращения. И именно из-за них мокрота при данных патологиях обладает “ржавым” цветом.
Сестринский процесс
Сестринский процесс при пороках сердца играет большую роль в повышении качества жизни пациента. Данный процесс преследует следующие цели:
- Повышение качества жизни больного до приемлемого уровня.
- Минимизация возникающих проблем.
- Помощь самому больному и его родным в адаптации к заболеванию.
- Поддержка основных потребностей пациента или их полное восстановление.
При сердечных пороках данный процесс проводится в несколько этапов. На первом этапе медицинская сестра должна определить основные потребности больного. Второй этап заключается в постановке сестринского диагноза и выявлении основных проблем больного, среди которых нужно выделить следующие:
- Физиологические. В эту группу входят все осложнения основного диагноза.
- Психологические. Тревога относительно изменения качества жизни, а также страх ухудшения прогноза заболевания. Также сюда относится недостаток знаний и умений по общему уходу за здоровьем.
- Проблемы безопасности. Внимание следует уделить повышенному риску инфицирования, неправильному применению назначенных лекарственных средств, а также риску падений при возникновении обморочного состояния.
Третий этап заключается в определении целей, которые должна поставить перед собой медицинская сестра, чтобы облегчить общее состояние больного. В четвертый этап входит реализация всех сестринских вмешательств, которые необходимо провести согласно протоколу лечения и диагностики порока. Последний этап — оценка того, насколько эффективно был проведен сестринский уход, проводится не только медицинской сестрой, но и ее непосредственным начальством, а также самим больным.
Профилактические мероприятия
Профилактика пороков сердца — крайне важный комплекс мероприятий, позволяющий снизить риск возникновения нарушений в работе клапанного аппарата сердца. Стоит отметить, что с целью профилактики врожденных пороков будущей маме нужно соблюдать следующие рекомендации:
- Своевременная постановка на учет.
- Регулярное посещение гинеколога в установленные сроки для профилактического осмотра.
- Правильное питание.
- Исключение вредных привычек.
- Коррекция сопутствующих заболеваний.
- При отсутствии прививки от вируса краснухи, произвести вакцинацию приблизительно за 6 месяцев до планируемого зачатия.
- Профилактический прием фолиевой кислоты.
Главной причиной приобретенных пороков сердца является ревматизм. Именно поэтому одним из основных профилактических мероприятий является предотвращение развития острой ревматической лихорадки.
Также рекомендуется следующее:
- Ведение здорового образа жизни.
- Правильное питание.
- Своевременное лечение обострений хронических патологий.
- Санация инфекционных очагов.
После лечения взрослых и подростков от ревматизма рекомендуется проведение бициллинопрофилактики.
Также для того, чтобы снизить проявления ревматического процесса, а также предупредить возможные последствия рекомендуется проводить массаж при пороках сердца. Выделяют следующие показания для массажа:
- Неактивная стадия заболевания.
- Период снижения основных проявлений.
- Сформировавшаяся недостаточность кровообращения.
В период активных воспалительных изменений в сердечных оболочках применение массажа не допускается.
Пороки сердца: классификация, диагностика, лечение и профилактика
Пороки сердца — группа заболеваний, характеризующихся нарушением анатомического строения сердечных клапанов или перегородок. Проявляются обычно нарушением гемодинамики.
Данные заболевания встречаются как у взрослых, так и у детей и могут быть связаны с рядом факторов. Чтобы понять, что такое порок, нужно знать не только причины возникновения данного заболевания, но и то, как оно влияет на общее функционирование организма.
Классификация
Чтобы разобраться в том, какие бывают пороки сердца, необходимо знать их классификацию. Для начала следует сказать, что имеются врожденные и приобретенные пороки.
В зависимости от локализации поражения, бывают следующие виды пороков:
- Патологии клапанов.
- Патологии перегородок.
Согласно количеству пораженных структур, выделяют следующие виды пороков сердца:
- Простые. Поражение одного клапана.
- Сложные. Поражение нескольких клапанов.
- Комбинированные. Сочетание недостаточности и стеноза в одном клапане.
Классификация пороков сердца также учитывает уровень общей гипоксии организма. В зависимости от этого фактора, выделяют следующие виды:
- Белые. Достаточное снабжение тканей и органов кислородом. Цианоз не формируется.
- Синие. Раннее проявление гипоксии, формирование центрального цианоза.
Также для правильной классификации врожденных форм используется таблица по Мардеру:
Причины возникновения
Этиология врожденных форм представлена различными хромосомными нарушениями. Также определенную роль играют экологические факторы. В том случае, если мама во время беременности болела краснухой, у ребенка выявляется следующая тройка синдромов:
- Катаракта.
- Глухота.
- Врожденные аномалии сердца. Чаще всего это может быть тетрада Фалло (комбинированный врожденный порок, в состав которого входят стеноз выходного тракта правого желудочка, дефект межжелудочковой перегородки, смещение аорты, гипертрофия правого желудочка).
- Помимо краснухи, влияние на эмбриональное развитие сердечно-сосудистой системы оказывают следующие инфекционные агенты:
- Вирус простого герпеса.
- Аденовирус.
- Цитомегаловирус.
- Микоплазма.
- Токсоплазма.
- Бледная трепонема.
- Листерия.
Этиология врожденных пороков достаточно широка. К ней можно отнести употребление беременной женщиной алкоголя и наркотических средств. Доказано тератогенное влияние на плод амфетаминов.
Несмотря на то что по наследству пороки не передаются, наличие в семейном анамнезе сердечно-сосудистых патологий повышает риск возникновения клапанных пороков сердца у детей. Также некоторые специалисты говорят о возможном развитии врожденного порока у следующих поколений при близкородственном браке.
Причиной приобретенных пороков развития сердца чаще всего является острая ревматическая лихорадка. Помимо этого, этиология включает следующие заболевания:
- Атеросклероз.
- Сифилис.
- Аутоиммунные заболевания.
- Травмы сердца.
Основные проявления
Патофизиология врожденных пороков сердца в большей степени заключается в нарушении нормального кровообращения. Чаще всего этому способствует:
- Повышение сопротивления току крови, приводящее к гипертрофии соответствующего сердечного отдела.
- Создание порочного сообщения между обоими кругами кровообращения.
Очень часто оба этих патогенетических механизма могут комбинироваться. В связи с этим можно выделить следующие признаки пороков сердца:
- Одышка.
- Патологические шумы.
- Обморочные состояния.
- Цианоз.
- Сердцебиение.
- Нарушение ритма.
- Периферические отеки на ногах.
- Асцит (скопление жидкости в брюшной полости).
- Гидроторакс (скопление жидкости в плевральной полости).
Стоит заметить, что компенсированные пороки чаще всего протекают бессимптомно и выявляются при проведении профилактического осмотра. Основные симптомы пороков сердца проявляются тогда, когда организм уже не может своими силами справляться с нарушениями гемодинамики.
Диагностика
На основании одних лишь симптомов, выявленных при проведении осмотра, постановка диагноза «порок сердца» невозможна. Для этого врачу необходимо проведение ряда физикальных и инструментальных методов. Непосредственно при первом посещении специалиста играет большую роль пропедевтика внутренних болезней, в частности, аускультация и пальпаторное обследование.
Чтобы понимать, как определить порок сердца, важно знать основные инструментальные методы, применяемые в диагностике подобных заболеваний. Применяются следующие исследования:
- Электрокардиография. Электрокардиограмма поможет выявить изменения в работе сердца. ЭКГ при пороках сердца не играет большой роли и чаще всего помогает выявить последствия заболевания.
- Эхокардиография. Это ультразвуковая диагностика, предназначенная для тщательного изучения функциональных и морфологических особенностей сердца.
- Фонокардиография – методика, позволяющая отобразить тоны сердца в графическом виде.
- Рентген. Позволяет выявить конфигурацию сердца, а также обнаружить транспозицию сосудов.
Современная педиатрия особое место в определении врожденных аномалий отводит пренатальному выявлению. Такая диагностика пороков сердца проводится в несколько этапов. Первоначальный этап лежит на плечах обычного гинеколога, а после подозрения на наличие изменений беременная женщина направляется к специалисту по фетальной эхокардиографии.
Лечебные мероприятия
Основной метод терапии большинства сердечных пороков — хирургический. Тем не менее с целью снижения интенсивности прогрессирования заболевания, а также нормализации кровообращения, применяются следующие группы препаратов:
- Антикоагулянты. Их применение объясняется необходимостью в снижении риска тромбообразования.
- Мочегонные средства. Диуретики нужны для снятия отечного синдрома, а также компенсирования сердечной недостаточности.
- β-блокаторы. Необходимы для снижения нагрузки на сердце и нормализации давления.
- Ингибиторы АПФ. Как и предыдущие препараты, нужны для борьбы с артериальной гипертензией.
- Антиаритмические средства. Применяются при пороках, во время которых отмечается нарушение ритма сердца.
- Вазодилататоры. Снижают нагрузку на сердце.
О том, как лечить порок сердца в каждом конкретном случае, сможет ответить только врач, предварительно проведя диагностику. Крайне важно соблюдать все врачебные рекомендации и употреблять препараты строго в указанной дозировке.
Методы хирургического лечения порока сердца у взрослого человека и у детей достаточно разнообразны. Лечение применяется как при приобретенных, так и при врожденных пороках. Показания к проведению оперативного вмешательства напрямую зависят от степени нарушения гемодинамики. При врожденных формах и при наличии препятствия току крови проводятся следующие вмешательства для его устранения:
- Рассечение клапанного сужения в легочном стволе.
- Иссечение суженных участков в аорте.
В том случае, если порок сопровождается переполнением малого круга, необходимо ликвидировать патологический сброс крови. Это достигается за счет проведения следующих мероприятий:
- Перевязка открытого аортального протока.
- Ушивание имеющегося дефекта межпредсердной или межжелудочковой перегородки.
Помимо вышесказанного, при врожденных формах применяются следующие операции пороков сердца:
- Пластика клапана.
- Протезирование.
- Реконструкция.
Реконструкция применяется при сложных патологиях, которые сопровождаются не только нарушением клапанного аппарата, но и неправильным расположением крупных сосудов.
Длительное время считалось, что оперативное лечение врожденных пороков сердца должно проводиться в пятилетнем возрасте или даже позже. Однако уровень медицины в настоящее время позволяет производить хирургическую коррекцию в первые годы жизни.
При приобретенных патологиях клапанного аппарата основным оперативным вмешательством является протезирование. Больному на место поврежденного клапана устанавливается искусственный.
При приобретенных стенозах с целью устранения имеющегося препятствия проводится пластика клапана.
Осложнения
Чтобы понимать, чем опасен порок сердца, нужно знать, какие последствия могут проявиться. Основные осложнения связаны с формированием недостаточности кровообращения. Выделяют следующие её виды:
- Левожелудочковая недостаточность.
- Правожелудочковая недостаточность.
Одним из основных признаков тяжелой левожелудочковой недостаточности является одышка, сопровождающаяся выделением пенистой мокроты кровавого оттенка. Ее цвет объясняется наличием особых клеток. Клетки сердечных пороков представлены альвеолярными макрофагами, содержащими гемосидерин. Наличие данных клеток наблюдается при инфаркте легкого или же застое в малом круге кровообращения. И именно из-за них мокрота при данных патологиях обладает “ржавым” цветом.
Сестринский процесс
Сестринский процесс при пороках сердца играет большую роль в повышении качества жизни пациента. Данный процесс преследует следующие цели:
- Повышение качества жизни больного до приемлемого уровня.
- Минимизация возникающих проблем.
- Помощь самому больному и его родным в адаптации к заболеванию.
- Поддержка основных потребностей пациента или их полное восстановление.
При сердечных пороках данный процесс проводится в несколько этапов. На первом этапе медицинская сестра должна определить основные потребности больного. Второй этап заключается в постановке сестринского диагноза и выявлении основных проблем больного, среди которых нужно выделить следующие:
- Физиологические. В эту группу входят все осложнения основного диагноза.
- Психологические. Тревога относительно изменения качества жизни, а также страх ухудшения прогноза заболевания. Также сюда относится недостаток знаний и умений по общему уходу за здоровьем.
- Проблемы безопасности. Внимание следует уделить повышенному риску инфицирования, неправильному применению назначенных лекарственных средств, а также риску падений при возникновении обморочного состояния.
Третий этап заключается в определении целей, которые должна поставить перед собой медицинская сестра, чтобы облегчить общее состояние больного. В четвертый этап входит реализация всех сестринских вмешательств, которые необходимо провести согласно протоколу лечения и диагностики порока. Последний этап — оценка того, насколько эффективно был проведен сестринский уход, проводится не только медицинской сестрой, но и ее непосредственным начальством, а также самим больным.
Профилактические мероприятия
Профилактика пороков сердца — крайне важный комплекс мероприятий, позволяющий снизить риск возникновения нарушений в работе клапанного аппарата сердца. Стоит отметить, что с целью профилактики врожденных пороков будущей маме нужно соблюдать следующие рекомендации:
- Своевременная постановка на учет.
- Регулярное посещение гинеколога в установленные сроки для профилактического осмотра.
- Правильное питание.
- Исключение вредных привычек.
- Коррекция сопутствующих заболеваний.
- При отсутствии прививки от вируса краснухи, произвести вакцинацию приблизительно за 6 месяцев до планируемого зачатия.
- Профилактический прием фолиевой кислоты.
Главной причиной приобретенных пороков сердца является ревматизм. Именно поэтому одним из основных профилактических мероприятий является предотвращение развития острой ревматической лихорадки.
Также рекомендуется следующее:
- Ведение здорового образа жизни.
- Правильное питание.
- Своевременное лечение обострений хронических патологий.
- Санация инфекционных очагов.
После лечения взрослых и подростков от ревматизма рекомендуется проведение бициллинопрофилактики.
Также для того, чтобы снизить проявления ревматического процесса, а также предупредить возможные последствия рекомендуется проводить массаж при пороках сердца. Выделяют следующие показания для массажа:
- Неактивная стадия заболевания.
- Период снижения основных проявлений.
- Сформировавшаяся недостаточность кровообращения.
В период активных воспалительных изменений в сердечных оболочках применение массажа не допускается.
Врождённые и приобретённые пороки сердца
Пороки сердца — это различные аномалии клапанного аппарата, перегородок, крупных сосудов и отдельных частей сердца, вызывающие нарушения кровообращения.
Существует огромное количество пороков сердца, каждый из которых по-своему опасен для здоровья человека. Практически всегда порок сердца требует хирургического вмешательства.
Структурная патология сердца может начать развиваться у человека еще в материнской утробе — это явление называется врожденным пороком сердца. Причиной, как правило, являются хромосомные нарушения или перенесенные матерью инфекции. С таким дефектом рождается от 5 до 8 младенцев из тысячи. Выявить порок можно посредством УЗИ плода.
Если же заболевание появилось как следствие травмы, перенесенной инфекции или системного заболевания, речь идет о приобретенном пороке сердца.
По своей сути, порок — собирательное название для заболеваний разных частей сердца. Оба вида пороков сердца имеют множество подвидов, обладающих разной степенью тяжести и последствий для здоровья человека.
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата — свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) — вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) — затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
Причины пороков сердца
Причины врожденных пороков (ВПС):
- хромосомные и генетические отклонения;
- перенесенные в течение беременности инфекции (например краснуха и др.);
- алкоголизм и наркомания матери;
- побочное действие лекарств;
- облучение.
Причины приобретенных пороков:
- инфекционный, ревматический эндокардит (ревматические пороки сердца, хроническая ревматическая болезнь сердца, инфекционный эндокардит — обычно недостаточность аортального, митрального и трикуспидального клапанов);
- системные болезни соединительной ткани;
- травмы сердца;
- сепсис;
- инфекционные заболевания (особенно, сифилис);
- онкология.
Факторы риска развития пороков сердца
- наследственная предрасположенность (ВПС);
- осложнения при беременности (ВПС);
- прием (токсичных для плода) лекарственных препаратов при беременности (ВПС).
Симптомы пороков сердца
Проявления болезни полностью зависят от тяжести поражения.
Так, легкие врожденные и приобретенные пороки на ранних стадиях развития могут протекать незаметно и никак не влиять на самочувствие. Однако следует помнить, что тяжелые врожденные пороки сердца часто влияют на внешний вид, физическое развитие и сопротивляемость организма. Поэтому синюшность или бледность кожи, низкий рост и вес, а также склонность к частым простудным заболеваниям могут сами по себе быть симптомами недуга.
При приобретенных и врожденных пороках средней тяжести появляются явные симптомы сердечной недостаточности (одышка при физической нагрузке, отеки ног), головокружения, тахикардия, слабость, быстрая утомляемость.
Тяжелые врожденные (например, синий порок сердца) и приобретенные (недостаточность клапана в комбинации со стенозом аорты) пороки сердца могут сопровождаться симптомами острой сердечной недостаточности (приступы удушья, отек легких).
Общие симптомы порока сердца:
- одышка;
- аритмия (чаще тахикардия);
- цианоз кожных покровов (синюшность) или бледность;
- головокружения, слабость;
- набухание вен шеи и головы;
- понижение АД;
- обмороки.
Диагностика пороков сердца
После разговора с больным, сбора жалоб и физического осмотра, врач-кардиолог назначает лабораторные и аппаратные исследования.
Методы диагностики пороков сердца:
- биохимический и клинический анализы крови;
- электрокардиография (ЭКГ);
- суточное мониторирование ЭКГ по Холтеру;
- УЗИ сердца (ЭХО-КГ);
- Рентгенография органов грудной клетки;
- МСКТ или МРТ сердца и крупных сосудов;
- Чреспищеводная ЭХО-КГ.
Большинство из перечисленных методов диагностики также используются при определении показаний к хирургическому лечению пороков сердца.
Лечение пороков сердца
Медикаментозное лечение пороков сердца, как правило, не считается эффективным. Поэтому терапия нацелена на антибактериальное лечение при остром ревматизме, устранение проявлений хронической ревматической болезни сердца, сердечной недостаточности и других тяжелых осложнений. Единственно верным способом лечения пороков сердца на сегодняшний день считается хирургическая операция.
Хирургические методы лечения пороков сердца:
- протезирование клапана — при тяжелой недостаточности и тяжелом стенозе клапана дефектный клапан заменяют искусственным (существуют механические и биологические протезы клапанов сердца);
- имплантирование нескольких протезов клапанов сердца — при сочетанных и комбинированных пороках;
- закрытие дефекта межпредсердной/межжелудочковой перегородки — наложение шва или заплаты из искусственного материала;
- перевязка открытого артериального протока;
- рентгенохирургические, транскатетерные операции на работающем сердце (закрытие дефекта перегородок амплацером, транскатетерная имплантация аортального клапана — TAVI, наложение клипсы на створки митрального клапана при тяжелой недостаточности митрального клапана, закрытие открытого артериального протока и др.).
В нашей клинике вы можете пройти диагностику и лечение пороков сердца. Также наши врачи-кардиологи сведущи в амбулаторном ведении больных с пороками сердца и в амбулаторном ведении больных с протезами клапанов сердца.
Всё необходимое для высокоточной диагностики пороков сердца и других заболеваний сердца и сосудов есть в распоряжении отделения кардиологии клиники «МедикСити». Вы можете пройти полное обследование сердца и сосудов — ЭКГ, УЗИ сердца, велоэргометрию, суточное мониторирование артериального давления и ЭКГ на 12-канальном холтере в удобное время по предварительной записи.
В штате нашей клиники — только опытные специалисты с серьезной научной подготовкой и многолетней врачебной практикой!
Если у Вас возникли вопросы, звоните нам по телефону:
+7 (495) 604-12-12
Операторы контакт-центра предоставят Вам необходимую информацию по всем интересующим Вас вопросам.
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.