Застойная сердечная недостаточность симптомы и лечение
Что такое застойная сердечная недостаточность, симптомы и лечение
Застойная сердечная недостаточность (ЗСН) — это состояние, при котором сердечная мышца становится слабой и вялой, снижается насосная функция, а значит, кровь, идущая к сердцу по венам, задерживается в тканях.
Лечение заболевания длительное, в зависимости от стадии недуга. При соблюдении рекомендаций врача достигаются продолжительные ремиссии. Помните, что главный враг мышцы сердца (миокарда) — натрий (поваренная соль).
Симптомы застойной сердечной недостаточности
На начальных стадиях развития недуга у пациента появляются слабость, одышка, учащенное сердцебиение. Позже симптомы проявляются чаще и независимо от физической активности. Одышка переходит в удушье с навязчивым кашлем, отмечается цианоз (синюшно-фиолетовый оттенок) мочек ушей и пальцев, ощущается холод в руках и ногах.
Отеки ног перерастают в отечность живота, бедер, поясницы, половых органов. Повторю: застойная сердечная недостаточность — это не самостоятельное заболевание, а следствие нарушения в работе клапанов, миокарда и желудочков сердца. Различают три степени развития недуга.
Первая стадия ЗСН
На первой пациенты ощущают одышку при физической нагрузке, а также тахикардию , повышенную утомляемость . В покое чувствуют себя хорошо и поэтому неосознанно уменьшают двигательную активность, что только усугубляет слабость сердечной мышцы.
Вторая стадия ЗСН
Вторая степень сердечной недостаточности характеризуется постоянным чувством усталости, повышенным сердцебиением. В этот период диагностируется недостаточность по большому или малому кругу кровообращения.
Третья стадия
Для третьей характерны серьезные изменения в организме, недостаточность по обоим кругам кровообращения, что может привести к развитию легочной недостаточности, кардиального (сердечного) цирроза печени, нарушениям в работе кишечника, почек.
Если к этому времени не достигнут положительный результат в лечении, пациента, увы, ждет летальный исход. Правожелудочковая недостаточность сердца отличается от левожелудочковой двумя важными особенностями.
При правожелудочковой недостаточности артериальное давление снижено, накопление жидкости происходит в зависимых частях тела, но не в легких.
Наиболее частыми причинами левожелудочковой недостаточности являются:
- артериальная гипертензия ;
- поражение коронарных артерий;
- заболевание аортального или митрального клапана;
- застойная кардиомиопатия , которые угнетают сердечный выброс.
Реже это возникает при повышении минутного объема выброса, когда левый желудочек оказывается не в состоянии удовлетворить резко возросшие потребности организма в кровотоке.
Это иногда наблюдается при гипертиреоидизме (избытке гормонов щитовидной железы), септическом шоке, артериовенозных шунтах или болезни Педжета. Острая левожелудочковая сердечная недостаточность обычно вызывает отек легких. Так как левый желудочек отвечает за малый круг кровообращения (кровоснабжение легких).
Однако развитие отека легких может быть обусловлено и не сердечными факторами. Схожесть с проявлениями других заболеваний сердца затрудняет диагностику. Чаще всего причины развития синдрома заключаются именно в серьезных патологиях работы сердца.
Патологии сердца
- Гипертония
- Пороки сердца (стеноз митрального клапана)
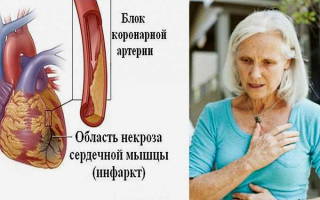
- Инфаркт миокарда
- Эндокардит
- Миокардит
- Заболевания коронарных артерий
Нередко застойная сердечная недостаточность развивается после курса химиотерапии, на фоне иммунодефицита либо сахарного диабета. Сердце может давать сбои и из-за неправильного образа жизни: малоподвижности, курения, злоупотребления алкоголем, постоянного переутомления.
Избыточный вес в несколько раз увеличивает вероятность развития различных сердечных патологий из-за увеличения нагрузки на сердце, а также потому, что жир откладывается не только в подкожно жировой клетчатке, но и во внутренних органах, в том числе в сердечной мышце.
Чрезмерное злоупотребление животными жирами, углеводами и прочими вредными продуктами провоцирует развитие атеросклеротических бляшек на стенках сосудов. Количество страдающих людей сердечной недостаточностью постоянно растет, поэтому недуг считается социальной проблемой.
Застойная сердечная недостаточность у пожилых людей встречается чаще. Однако заболеть могут и молодые. Гормональные изменения, быстрый рост костной и мышечной ткани увеличивают нагрузку на сердце, которое не успевает за бурным ростом организма в целом.
Потому тренировки для подростков носят щадящий характер, но при обнаружении признаков застойной сердечной недостаточности необходимо не только срочное лечение, но и прекращение занятий спортом в течение года.
Диагностика застойной сердечной недостаточности
Чтобы правильно поставить диагноз, определить стадию развития болезни и степень поражения внутренних органов, проводят комплексное обследование пациента: осмотр врачом, рентген грудной клетки, общий анализ крови и мочи, электрокардиограмму, УЗИ сердца.
После физических упражнений измеряют давление, исследуют пульс пациента, проводят ЭКГ-диагностику, Холтеровское мониторирование (в течение суток), ЭКГ и артериального давления, стресс- ЭХО КГ.
Лечение заболеваний сердца
Основное лечение застойной сердечной недостаточности состоит из комбинации лекарственных препаратов. Сердечные гликозиды (строфантин, коргликон, дигоксин) остаются основными препаратами: в подобранных дозировках они стимулируют ослабленное сердце, увеличивают силу сокращения.
Строфантин и коргликон вводят внутривенно на глюкозе в условиях стационара в случаях обострения застойной сердечной недостаточности. В амбулаторных условиях проводят лечение препаратами наперстянки (дигоксин, дигитоксин, изоланид, целанид).
Лечение начинают с больших доз для быстрого достижения насыщения. Когда в состоянии покоя сердечный ритм становится реже, переходят на поддерживающие дозы. Лечение гликозидами длительное или постоянное.
Диуретики (фуросемид, торасемид, гипотиазид, верошпирон), как и гликозиды, назначают для приема внутрь. Для восстановления сократительных способностей. миокарда и для устранения дефиците калия принимают панангин, аспаркам.
При отсутствии эффекта от лекарственной терапии возможна хирургическая коррекция основного заболевания, которое стало причиной ЗСН, или трансплантация сердца. Для поддержания жизнедеятельности пациента, если его дыхание затруднено, показана кислородотерапия.
Профилактика застойной сердечной недостаточности
Сердечная застойная недостаточность подразумевает корректировку образа жизни и питания пациента. Натрий — главный враг сердца. Помните, что избыток соли способствует накоплению воды в организме.
Поэтому ограничьте потребление соли до 1,5 г в день. 1 ч. ложка содержит примерно 2,3 г натрия, то есть вы должны потреблять менее 1 ч. ложки соли в день. Старайтесь не добавлять соль в пищу, которую вы готовите.
Научитесь использовать вместо этого специи: розмарин, орегано, базилик и петрушку, лук, чеснок. Не принесут пользу продукты с высоким содержанием натрия: чипсы, консервированные продукты, лапша быстрого приготовления и соусы.
Следите за правильным питанием в целом. Полезны продукты с высоким содержанием клетчатки (цельнозерновые злаки, хлеб, бобовые). Из-за высокого содержания сахара под запретом газированные напитки.
Кофе, крепкий чай, какао, шоколад способны повысить артериальное давление и увеличить частоту сердцебиения. Вместо продуктов с содержанием жиров (молоко, сливочное масло, животные жиры) включите в ежедневный рацион фрукты, овощи, растительные масла (особенно полезно оливковое).
Учитывая, что в рыбьем жире много полиненасыщенных жирных кислот, так необходимых нашему организму, в том числе и сердечной мышце, полезны жирные сорта рыбы северных морей (тунец, лосось, треска, хек, сельдь).
Рекомендации
Регулярно контролируйте давление. Небольшое повышение артериального давления (лишь на 7 мм рт. ст.) увеличивает риск сердечно-сосудистых заболеваний. Повышенное периферическое давление заставляет работать сердце с большим усилием, чтобы преодолеть сопротивление.
При застойной сердечной недостаточности скорректируйте свой образ жизни. Помогут укрепить сердце получасовые занятия физкультурой 3 раза в неделю. Начните с небольшой нагрузки, например, с получасовых прогулок быстрым шагом.
Если вы долгое время не занимались спортом, проконсультируйтесь с врачом. Полезны езда на велосипеде, плавание, легкие упражнения. Пациентам с застойной сердечной недостаточностью важно научиться преодолевать главный мешающий полноценной жизни симптом — усталость.
Придерживайтесь неспешного ритма, даже когда у вас много дел. Организуйте пространство вокруг себя. Планируйте и чередуйте сложные и простые задачи, которые следует выполнить на протяжении дня.
Не поднимайте тяжелые предметы: лучше катить или тянуть их по поверхности. Если все же вам необходимо поднять что-либо, не наклоняйтесь, а лучше согните колени или присядьте на корточки для этого.
Выбирайте твердую поверхность сиденья с подлокотниками. Мягкие кресла и диваны удобны, но подниматься с них достаточно трудно. Старайтесь экономить свою энергию. Присаживайтесь, когда расчесываете волосы, одеваетесь, бреетесь или наносите макияж.
Большой проблемой для людей с сердечной недостаточностью является отек лодыжек, поскольку это затрудняет надевание и ношение обуви. Потому отдайте предпочтение мягкой обуви с резиновой подошвой типа тапочек, которую не нужно зашнуровывать.
Застойная сердечная недостаточность — заболевание серьезное, поскольку наступают застойные явления в легочной ткани, провоцирующие воспаление. Воспаление легких часто приводят к смерти пациента.
Патологию можно предотвратить, если выполнять рекомендации врача, контролировать массу тела. Следует отказаться от вредных привычек, жирной пищи, кофе. Вести активный образ жизни, постоянно измеряя артериальное давление.
А теперь посмотрите этот ролик — рекомендации врача Мясникова при сердечной недостаточности
Светлана Бирюкова, врач-терапевт высшей категории
Застойная сердечная недостаточность
Как ни парадоксально это звучит, но успехи в лечении острых заболеваний сердца привели к росту продолжительности жизни и к увеличению численности населения с хронической сердечной недостаточностью. Распространенность этой патологии среди взрослых доходит до 2%. На нынешнем этапе развития медицины спасти удается половину пациентов при тяжелой степени заболевания.
Застойная сердечная недостаточность рассматривалась кардиологами СССР со Съезда в 1935 году как один из механизмов хронической недостаточности кровообращения. Выделены типы по преимущественному охвату застоем крови органов (лево- и правожелудочковый), стадии развития.
Современные научные данные позволили внести доказательные факты в теоретические предпосылки ученых прошлого века, разработать основу для получения лекарственных средств для помощи пациентам.
Теория застоя «позади сердца»
Согласно теории, предложенной S. Hoppe, механизм хронической недостаточности представляется как застой, образовавшийся позади ослабевшего сердца.
Разрушение миоцитов, замена на рубцовую ткань приводит к замедлению и снижению силы сокращений. Во время систолы сердце не способно полностью освободить желудочки, протолкнуть кровь в аорту и легочную артерию, что приводит к задержке остаточной крови в полостях. Застой передается обратным путем из левого желудочка в предсердие, затем в малый круг кровообращения.
Имеют значение 3 пути развития патологии:
- При левожелудочковом типе в левом предсердии во время диастолы можно зарегистрировать высокой давление.
- Изолированная застойная сердечная недостаточность правожелудочкового типа встречается редко.
- Тотальная форма недостаточности (левого и правого желудочков) образует волну застоя, вызывает повышение давления и в правом предсердии. За этим следует переполнение кровью полых вен. Через венозную систему печени застой распространяется в большой круг кровообращения.
Все органы начинают испытывать кислородный голод. В первую очередь головной мозг, сам аппарат кровообращения, легкие, почки, эндокринные железы, кроветворные органы. Гипоксия стимулирует рефлекторное увеличение выработки кровяных клеток в костном мозге. А эндокринная система реагирует задержкой натрия и воды.
Скорость кровотока замедляется. Повышенное давление в венозном русле вызывает прохождение жидкости через капиллярную стенку, способствует отекам.
Современные взгляды придают значение росту выработки гормона надпочечников альдостерона и гиперфункции задней доли гипофиза в ответ на гипоксию. Они отвечают за нарушение выведения почками натрия, задержку жидкой части крови.
Механизм нарушения сократительной функции миокарда
Изучение патофизиологических механизмов сокращения и влияния гипоксии на сердечную мышцу позволило выявить физико-химические изменения в волокнах актомиозина. Для сокращения необходима энергия, которую клетки миокарда получают при распаде АТФ (аденозинтрифосфорной кислоты). Процесс идет в присутствии молекул кислорода. Бескислородное получение энергии в миокарде возможно, но имеет слишком малый удельный вес в обеспечении энергетического баланса. Во время диастолы связи восстанавливаются.
Когда гипоксическое состояние блокирует «добывание» калорий, прекращаются все биохимические процессы. В клетках накапливаются неутилизированные продукты обмена (глюкоза, молочная кислота, аминокислоты, кетоны и другие). Нарушаются все виды тканевого обмена: не обновляются белковые структуры, изнашиваются миоциты.
Почему возникает застой крови?
Причины застоя могут «скрываться» как в самом сердце, так и зависеть от других тяжелых заболеваний, приводящих к истощению энергетических запасов миокарда. Установлено, что в 70% случаев — это патологические изменения в венечных артериях.
Первичные причины непосредственно влияют на миоциты:
- ревмокардит,
- миокардиодистрофия,
- эндокринные расстройства при микседеме, сахарном диабете, тиреотоксикозе,
- хронические анемии,
- наследственная предрасположенность.
Вторичные причины непосредственного влияния на клетки миокарда не оказывают, но вызывают механические препятствия, аритмию, дистрофические изменения и кислородное голодание:
- гипертония в большом и малом кругах кровообращения;
- атеросклероз сосудов;
- врожденные и приобретенные пороки сердца;
- перикардиты;
- эмфизема легких и пневмосклероз.
Многие ученые очень скептически относятся к подобному делению, поскольку в механизме развития патологии имеют место обе группы причин. Чаще всего «пуском» скрытой компенсированной болезни служит острое вирусное заболевание (грипп, ОРВИ), осложненное воспалением легких.
Классификации
С советских времен осталась классификация хронической сердечной недостаточности. По клиническим признакам выделяются 3 стадии:
- I (начальная) — характеризуется проявлением одышки, сердцебиения, повышенной усталостью только во время физической нагрузки, в спокойном состоянии никаких симптомов нет;
- II — появляются первые признаками застоя в обоих кругах кровообращения, нарушаются функции органов и систем, делится на стадии: 2а (нарушения только при нагрузке, выражены нерезко), 2б (все показатели гемодинамики и водно-электролитного обмена выражены значительно и не уменьшаются в покое);
- III (конечная, дистрофическая) — отличается тяжёлыми нарушениями кровообращения, всех видов метаболизма, функций органов, типично развитие необратимых структурных изменений.
Американской ассоциацией кардиологов рекомендована более современная классификация, предусматривающая 4 класса нарушения показателей гемодинамики:
- 1-й класс — характеризуется незначительными изменениями функции миокарда, гипертрофией при нормальном минутном объёме и отсутствии нарушения циркуляции крови;
- 2-й класс — объединяет возможные нарушения при сохраненном адаптационном механизме (подключение резервов) с достаточной компенсацией при физической нагрузке, но уже в наличии клинические признаки (утомляемость, одышка, тахикардия);
- 3-й и 4-й классы — проявляются нарастающими гемодинамическими нарушениями и клиническими проявлениями декомпенсации.
Кардиологи также выделяют латентную (скрытую) стадию застойной сердечной недостаточности. Для нее типично:
- проявление неадекватной функции миокарда только при чрезвычайных нагрузках;
- отсутствие постоянных жалоб пациента;
- выявление исключительно инструментальными методами.
Симптомы застойной недостаточности проявляются постепенно, формируются с вовлечением разных механизмов декомпенсации.
Одышка в клинике застоя крови
Одышка — относится к наиболее ранним и постоянным клиническим признакам. Она проявляется учащением и усилением дыхательных движений. Механизм возникновения симптома связан с рефлекторным воздействием дыхательного центра продолговатого мозга, увеличением концентрации углекислоты в крови пациента.
В начальной стадии беспокоит при ходьбе, подъеме по лестнице. Пациент вынужден останавливаться, чтобы отдышаться. Усиление одышки связано с обильным приемом пищи, волнением.
Далее нарастает частота дыхания в покое, в вечернее время, в постели. Это вызвано увеличением объема циркулирующей крови в положении лежа. Больной человек приспосабливается спать сидя. В акт дыхания подключаются мышцы плечевого пояса. При декомпенсации одышка становится постоянной и мучительной.
Крайним проявлением застоя в левых отделах сердца является приступ сердечной астмы и отек легкого. Приступ будит больного ночью. Может прекратиться самостоятельно в течении получаса или переходит в тяжелую форму: больной сидит в постели, опустив ноги с кровати, ртом «ловит» воздух, лицо бледное, губы синюшные, покрыт холодным липким потом. Типичен страх смерти.
Отек легких возникает при отсутствии медицинской помощи. В нижних отделах обоих легких скапливается жидкость. Больной начинает кашлять. При этом выделяет пенистую мокроту с кровью. Дыхание слышно на расстоянии, клокочущего типа. Кровохарканье зависит от переполнения кровью и разрыва мелких сосудов легкого.
Сердцебиение, физиологический механизм
Ослабленный миокард в начальной стадии пытается поддержать кровообращение не увеличением выброса крови, а учащением числа сокращений. Это рефлекторный механизм. Он включается при повышенном давлении в предсердиях. Активное участие принимают блуждающий и симпатический нервы.
В отличии от приспособительной реакции здорового организма, например, на физическую нагрузку, у больного с застойными явлениями пульс на лучевой артерии слабый. Это указывает на недостаточную волну на периферических артериях.
В стадии декомпенсации тахикардия сменяется аритмическими приступами от экстрасистол до мерцания.
Развитие отеков
Задержка воды и натрия сказывается на росте венозного давления. У здорового человека давление в артериальной части капилляров выше, чем в венозной. Поэтому направление перехода крови через ткани поддерживается в сторону венул.
Повышенное венозное давление нарушает установленный механизм обмена жидкости между сосудами и тканями. Имеет значение нарушение белкового обмена, что сказывается на повышенной проницаемости сосудистой стенки.
Снижение фильтрации через почечные клубочки достигает 50% от нормы. Отеки появляются в нижних отделах туловища: на стопах и голенях, если больной встает или сидит, на крестце или боку (в лежачем положении). Верхняя граница отека всегда имеет горизонтальный уровень. Кожа синюшна, напряжена, лоснится, может лопаться, холодная на ощупь.
Асцит (увеличенный живот) — появляется на стадии декомпенсации, вызван нарушением кровообращения в нижней полой вене и воротной. Одновременно выпот жидкости появляется в полости перикарда, между плевральными листками.
Прочие симптомы
Кислородная недостаточность вызывает такие общие симптомы:
- постоянную усталость;
- повышенную раздражительность из-за неустойчивости к стрессам;
- тошноту, потерю аппетита;
- тяжесть в подреберье справа в связи с увеличением печени;
- цианоз кожи на стопах, кистях рук, губах.
Методы диагностики
Диагностика строится на тщательном изучении анамнеза, выяснении связи симптомов с физической нагрузкой, наследственной предрасположенностью.
Помощь в диагностике оказывают:
- контрольное измерение веса;
- общий анализ крови;
- биохимические тесты;
- анализ фильтрационной способности почек;
- ЭКГ с нагрузочными пробами.
Выявить заболевание сердца позволяют:
- УЗИ сердца и крупных сосудов;
- допплеровское сканнирование;
- ангиография сосудов;
- рентгенография грудной клетки.
Режим больного рекомендуется в зависимости от сохранившихся приспособительных возможностей. В начальной стадии пациенты сохраняют трудоспособность.
Диета предусматривает ограничение жидкости и соли. Общее количество жидкости не должно превышать объем выделенной мочи. Соль разрешают до 1 чайной ложки в виде присаливания готовых блюд, при этом готовят пищу без соли.
Общие требования к питанию соответствуют столу №10, применяемому при заболеваниях сердца и сосудов.
Основное лечение застойной сердечной недостаточности состоит из комбинации лекарственных препаратов, воздействующих на разные звенья патологии:
- сердечные гликозиды — Строфантин, Коргликон, Дигоксин в подобранных дозировках «подкармливают» ослабленное сердце, увеличивают силу сокращения;
- диуретики (мочегонные) — большой класс препаратов разнонаправленного действия (Фуросемид, Лазикс, Гипотиазид, Триампур);
- препараты калия — необходимы для компенсации потерь с мочегонными, а также для восстановления сократительных способностей миокарда;
- витамины С, группы В, рутин позволяют поддержать сниженный метаболизм в клетках.
В лечении патологии сердца, приведшей к застойной недостаточности, необходимы целевые препараты гипотензивного действия при гипертонии, антибиотики при миокардитах, перикардитах, сосудорасширяющие средства при инфаркте. При своевременной профилактической терапии хронических заболеваний возможно надолго задержать появление сердечной недостаточности.
Симптомы застойной сердечной недостаточности
Застойная сердечная недостаточность превратилась в одно из часто встречающихся заболеваний. Это связано с увеличением среднего возраста населения. Несмотря на развитие медицины сердечно-сосудистой системы сегодня ЗСН является заболеванием с неблагоприятным прогнозом.
Что такое застойная сердечная недостаточность?
Застойная сердечная недостаточность проявляется в неспособности сердечной мышцы пропускать через себя необходимое для организма количество крови. Она возникает по причине слабости сердца и его неспособности нормально сокращаться, в результате чего камеры органа заполняются кровью неправильно. Кровь поступает очень быстро, сердце не может переработать такое большое количество, поэтому возникает застой. Это состояние сердечной мышцы и дало название заболеванию.
Сначала сердце начинает чаще сокращаться и сильнее расширяться, чтобы вобрать в себя кровь и подать ее в организм в больших объемах. Из-за недостатка крови почки начинают вырабатывать гормоны, задерживающие воду и натрий. Частое сокращение сердца не дает камерам наполниться кровью до конца, требуется больше кислорода, чтобы мышца могла работать в таком режиме. На определенное время организму хватает этих усилий, и нехватка крови может не проявляться.
Почему происходит расширение сердца? Негативное влияние различных факторов приводит к гибели кардиомиоцитов, из которых состоит сердечная мышца. Мертвые клетки замещает соединительная ткань, которая не обладает способностями сокращаться и проводить кровь. Вся работа перемещается на оставшиеся живые кардиомиоциты, которые из-за повышенной нагрузки также истощаются и отмирают. Рубцовая соединительная ткань увеличивает размер камер сердца, но снижает его работоспособность, и кровь перестает поступать в нужных количествах.
В группе риска находятся люди старше 60 лет. В этом возрасте застойная сердечная недостаточность может послужить причиной гибели. Заболевание представляет собой серьезную опасность для здоровья, важно придерживаться рекомендаций лечащего врача и прислушиваться к симптомам самостоятельно.
Причины возникновения
Факторы, провоцирующие появление заболевания:
- Наследственная предрасположенность. Генетически обусловленное неравномерное сокращение сердца приводит к его истощению и уменьшению количества выбрасываемой в организм крови;
- Нарушение водно-солевого баланса. Переизбыток выведения калия и задержка солей негативно сказываются на состоянии и работоспособности сердца;
- Ишемическая болезнь сердца. При данном заболевании коронарная артерия закупоривается бляшками, сердце начинает испытывать недостаток кислорода, возникает сердечный приступ. Он наносит ущерб работоспособности органа, и начинается застойная сердечная недостаточность;
- Наличие инфекционных заболеваний;
- Употребление алкогольных напитков;
- Несовершенство сердечной мышцы и сосудов (дефект митрального клапана, патология коронарной артерии) и изменение ее тканей (увеличение толщины соединительной ткани);
- Дисфункции щитовидной железы и переизбыток выделяемых ею гормонов;
- Ослабленность иммунитета во время беременности и перенапряжение организма;
- Утолщение тканей перикарда.
В каких симптомах проявляется заболевание?
Долгое время симптомы застойной сердечной недостаточности могут никак не проявляться. На ранней стадии ЗСН отмечаются следующие проявления:
- Появление одышки во время физических нагрузок;
- Ощущение слабости и постоянная усталость;
- Неспособность устойчиво реагировать на стрессовые ситуации;
- Учащение сокращения сердечной мышцы;
- Синюшный оттенок кожных покровов и слизистых;
- Отсутствие аппетита;
- Ощущение тяжести в правом подреберье;
- Наличие отеков в нижних конечностях.
Тяжелая форма ЗСН сопровождается сильным кашлем с прожилками крови и кровавой пеной. Ночью у человека могут возникать приступы удушения наподобие бронхиальной астмы. Синеют мочки ушей, конечности. Начинают отекать не только нижние конечности, но и другие части тела, а также внутренние органы.
На разных стадиях застойной сердечной недостаточности возникают свои симптомы:
Причины и проявления застойной сердечной недостаточности
Сердечная недостаточность является одним из наиболее опасных осложнений, развивающихся на фоне сердечно-сосудистых патологий. Однако в кардиологической практике существует такое понятие, как застойная сердечная недостаточность, обозначаемая в сокращенном варианте как ЗСН.
ЗСН не является отдельным заболеванием, так как чаще всего развивается как осложнение других заболеваний сердца и сосудов. При этом в 50% случаев это состояние приводит к смерти. Избежать плачевных последствий поможет знание особенностей и механизмов развития данного заболевания, его специфических симптомов, а также способов лечения.
Общее описание застойной сердечной недостаточности
Кровь – это жидкость, которая циркулирует в сосудах, доставляя в клетки организма кислород и другие растворенные вещества, необходимые для поддержания обменных процессов. Эта же жидкость собирает вещества, которые образуются в результате обменных процессов, отправляя их на утилизацию.
Функцию насоса, перекачивающего кровь по всем сосудам, выполняет сердце. Сначала оно под высоким давлением выталкивает кровь, чтобы она смогла проникнуть в самый мельчайший сосуд, а затем забирает ее обратно.
Застойной сердечной недостаточностью называют патологическое состояние, возникающее в тот момент, когда сердце по каким-либо причинам теряет способность полноценно прокачивать кровь по сосудам.
Сократительная способность сердца снижается за счет разрушения миоцитов – мышечных клеток, которые заменяются соединительной тканью, не имеющей сократительной способности.
При сокращении желудочков кровь попадает в аорту и легочный ствол. Если же они не могут полноценно сокращаться, часть крови остается в желудочках. При этом остатки кровь обратным путем попадают в малый круг кровообращения, застаиваясь в сосудах.
Формы застойной сердечной недостаточности
Застойная сердечная недостаточность может принимать три формы:
- левожелудочковая форма характеризуется повышением давления в левом желудочке в момент расслабления миокарда;
- правожелудочковая или изолированная форма характеризуется повышением давления в правом желудочке в момент расслабления миокарда;
- тотальная форма, при которой поражаются оба желудочка, образуя волну застоя и возврат крови в большой круг кровообращения.
Следует заметить, что правожелудочковая форма патологии встречается достаточно редко. Чаще всего развивается тотальная форма с поражением обоих желудочков. Так как сердце не способно проталкивать кровь в полном объеме, все органы начинают испытывать гипоксию. При этом сильнее всего страдает система кроветворения, головной мозг, почки, легкие и органы эндокринной системы.
Кислородное голодание вызывает в костном мозге рефлекс, вследствие которого он начинает активнее вырабатывать кровяные клетки. Не меньший стресс испытывает и эндокринная система, реагируя на нехватку кислорода задержкой в тканях воды и натрия.
Так как кровь течет гораздо медленнее, стенки сосудов повышают тонус, пытаясь ее протолкнуть. Это в свою очередь приводит к растяжению и истончению сосудистых стенок, через которые жидкая составляющая крови проникает в ткани, вызывая отеки.
В ответ на кислородное голодание происходит повышение активности задней доли гипофиза и надпочечников, начинающих активнее продуцировать гормон альдостерон. Этот гормон воздействует на почки, снижая выведение натрия из организма, и задерживая плазму крови в тканях.
На ранних стадиях человек может не ощущать никаких проявлений болезни за счет срабатывания компенсаторного механизма. До поры до времени клетки получают достаточное количество кислорода за счет увеличения частоты сердечных сокращений. Однако рано или поздно компенсаторный механизм исчерпывает свои возможности, клетки миокарда погибают, вызывая развитие клинической симптоматики.
Причины развития застойной сердечной недостаточности
Застойная сердечная недостаточность может быть вызвана самыми разными причинами. Кроме проблем с самим сердцем, развитие данного состояния способны спровоцировать и другие заболевания. При этом в большинстве случае застою крови способствуют патологии венечных артерий.
Причины могут быть первичными и вторичными. Первичные причины оказывают губительное влияние на мышечные клетки. Вторичные причины никак не воздействуют на миоциты, однако они создают благоприятные условия для формирования застойных явлений.
К первичным причинам относятся следующие патологические состояния:
- системные заболевания соединительной ткани;
- нарушение метаболизма в клетках сердечной ткани;
- нарушение функций эндокринной системы;
- анемии, носящие хроническое течение;
- наследственная предрасположенность.
Среди вторичных причин наибольшее влияние оказывают следующие состояния:
- артериальная гипертензия;
- атеросклеротическая болезнь сосудов;
- пороки сердца, как врожденные, так и приобретенные;
- воспалительные процессы в перикарде;
- заболевания легких.
Однако наиболее часто провоцирующими факторами выступают вирусные заболевания, например, грипп, которые осложняются пневмонией.
Классификация застойной сердечной недостаточности
По клиническим проявлениям выделяют три стадии застойной сердечной недостаточности.
Первая стадия
На данном этапе заболевание только начинает свое развитие. Проявления болезни заметны только при физических нагрузках. К ним относятся:
- одышка;
- учащение сердцебиения;
- повышение утомляемости.
Следует заметить, что в спокойном расслабленном состоянии у больных какие-либо симптомы ЗСН отсутствуют.
Вторая стадия
На этом этапе заболевание проявляется характерными признаками, указывающими на застой крови в обоих кругах кровообращения. Также происходит нарушение в функционировании всех органов и систем. При этом вторая стадия заболевания делится на две группы:
В первом случае признаки заболевания проявляются только при физической нагрузке. При этом изменения во внутренних органах и системах выражены слабо. А во втором случае происходит нарушение функций системы кроветворения, а также нарушается водно-электролитный баланс. Признаки болезни проявляются не только при физических нагрузках, но и в состоянии полного покоя.
Третья стадия
Третья стадия наступает в случае отсутствия адекватного лечения. Она характеризуется сильным кислородным голоданием тканей, под действием которого во внутренних органах происходят необратимые структурные изменения.
Признаки заболевания
Заподозрить развитие застойной сердечной недостаточности можно по следующим признакам:
- по ощущению нехватки воздуха и одышке;
- по беспричинной слабости во всем теле;
- по учащенному сердцебиению;
- по ощущению тяжести в правом подреберье, возникающем в результате увеличения печени;
- по мучительному кашлю;
- по приступам сердечной астмы, вызывающим страх смерти;
- по отечности нижних конечностей и поясничной зоны, если больной лежит;
- по увеличению объема живота, возникающего вследствие скопления жидкости.
Следует заметить, что наиболее ранним симптомом застойной сердечной недостаточности является именно одышка. И если остальные признаки присутствуют не всегда, одышка сопровождает человека на протяжении всего течения болезни.
Ее возникновение вызвано избытком углекислого газа в крови. И если на начальной стадии она может возникать только при ходьбе или подъеме по лестнице, в дальнейшем она усиливается в положении лежа. Этот фактор объясняется тем, что в легких при сердечной недостаточности скапливается кровь, объем которой увеличивается, когда человек принимает горизонтальное положение. Поэтому больные люди зачастую вынуждены спать сидя.
Среди других проявлений болезни можно отметить следующее:
- снижение стрессоустойчивости, выражающееся в повышенной раздражительности;
- снижение аппетита;
- тошнота и рвота;
- синюшность кожи на кистях рук, стопах и губах.
Способы диагностики застойной сердечной недостаточности
Застойная сердечная недостаточность может быть выявлена только путем проведения определенных инструментальных исследований. Однако, прежде всего, врач собирает анамнез, а также проводит опрос пациента на предмет наследственной предрасположенности к сердечно-сосудистым заболеваниям. Также выясняется, какая причина способна спровоцировать одышку и другие проявления заболевания.
К основным методам инструментальной диагностики относится следующее
- ЭКГ, в том числе с нагрузкой;
- Эхо-КГ;
- допплеровское сканирование сердца и сосудов;
- ангиография сосудов;
- рентгенографическое исследование грудной клетки;
- лабораторные исследования крови и мочи.
Способы лечения застойной сердечной недостаточности
На начальных стадиях заболевания больные люди способны, как и прежде, ходить на работу. Поэтому лечение чаще всего не требует помещения человека в стационар. Для начала пациентам рекомендуется скорректировать рацион питания, уменьшив потребление соли и жидкости.
В качестве основного лечения застойной сердечной недостаточности применяются определенные группы лекарственных препаратов, которые в комбинации оказывают системное воздействие на сердце и сосуды.
К ним относятся:
- гликозиды являются поставщиками энергии, необходимой для образования миоцитов и усиления сократительной способности миокарда;
- мочегонные средства способствуют выведению из тканей лишней жидкости;
- препараты, содержащие калий, витамины группы В, а также витамин С и рутин усиливают сократительную способность сердечной мышцы и нормализуют обменные процессы в тканях сердца.
Остальные препараты подбираются исходя из причины, вызвавшей развитие застойной сердечной недостаточности. Например, при артериальной гипертензии пациентам назначаются препараты, снижающие давление крови. Если причиной ЗСН стало воспаление перикарда, больному назначаются антибиотики.
Заключение
Основная опасность застойной сердечной недостаточности заключается в том, что она вызывает застой в легких, вследствие чего у больных людей возникают воспалительные процессы. Именно они чаще всего становятся причиной смерти.
Предотвратить развитие ЗСН поможет контроль массы тела, отказ от вредных привычек и употребления кофе, а также ведение активного образа жизни.
Что такое застойная сердечная недостаточность, симптомы и лечение
Застойная сердечная недостаточность (ЗСН) — это состояние, при котором сердечная мышца становится слабой и вялой, снижается насосная функция, а значит, кровь, идущая к сердцу по венам, задерживается в тканях.
Лечение заболевания длительное, в зависимости от стадии недуга. При соблюдении рекомендаций врача достигаются продолжительные ремиссии. Помните, что главный враг мышцы сердца (миокарда) — натрий (поваренная соль).
Симптомы застойной сердечной недостаточности
На начальных стадиях развития недуга у пациента появляются слабость, одышка, учащенное сердцебиение. Позже симптомы проявляются чаще и независимо от физической активности. Одышка переходит в удушье с навязчивым кашлем, отмечается цианоз (синюшно-фиолетовый оттенок) мочек ушей и пальцев, ощущается холод в руках и ногах.
Отеки ног перерастают в отечность живота, бедер, поясницы, половых органов. Повторю: застойная сердечная недостаточность — это не самостоятельное заболевание, а следствие нарушения в работе клапанов, миокарда и желудочков сердца. Различают три степени развития недуга.
Первая стадия ЗСН
На первой пациенты ощущают одышку при физической нагрузке, а также тахикардию , повышенную утомляемость . В покое чувствуют себя хорошо и поэтому неосознанно уменьшают двигательную активность, что только усугубляет слабость сердечной мышцы.
Вторая стадия ЗСН
Вторая степень сердечной недостаточности характеризуется постоянным чувством усталости, повышенным сердцебиением. В этот период диагностируется недостаточность по большому или малому кругу кровообращения.
Третья стадия
Для третьей характерны серьезные изменения в организме, недостаточность по обоим кругам кровообращения, что может привести к развитию легочной недостаточности, кардиального (сердечного) цирроза печени, нарушениям в работе кишечника, почек.
Если к этому времени не достигнут положительный результат в лечении, пациента, увы, ждет летальный исход. Правожелудочковая недостаточность сердца отличается от левожелудочковой двумя важными особенностями.
При правожелудочковой недостаточности артериальное давление снижено, накопление жидкости происходит в зависимых частях тела, но не в легких.
Наиболее частыми причинами левожелудочковой недостаточности являются:
- артериальная гипертензия ;
- поражение коронарных артерий;
- заболевание аортального или митрального клапана;
- застойная кардиомиопатия , которые угнетают сердечный выброс.
Реже это возникает при повышении минутного объема выброса, когда левый желудочек оказывается не в состоянии удовлетворить резко возросшие потребности организма в кровотоке.
Это иногда наблюдается при гипертиреоидизме (избытке гормонов щитовидной железы), септическом шоке, артериовенозных шунтах или болезни Педжета. Острая левожелудочковая сердечная недостаточность обычно вызывает отек легких. Так как левый желудочек отвечает за малый круг кровообращения (кровоснабжение легких).
Однако развитие отека легких может быть обусловлено и не сердечными факторами. Схожесть с проявлениями других заболеваний сердца затрудняет диагностику. Чаще всего причины развития синдрома заключаются именно в серьезных патологиях работы сердца.
Патологии сердца
- Гипертония
- Пороки сердца (стеноз митрального клапана)
- Инфаркт миокарда
- Эндокардит
- Миокардит
- Заболевания коронарных артерий
Нередко застойная сердечная недостаточность развивается после курса химиотерапии, на фоне иммунодефицита либо сахарного диабета. Сердце может давать сбои и из-за неправильного образа жизни: малоподвижности, курения, злоупотребления алкоголем, постоянного переутомления.
Избыточный вес в несколько раз увеличивает вероятность развития различных сердечных патологий из-за увеличения нагрузки на сердце, а также потому, что жир откладывается не только в подкожно жировой клетчатке, но и во внутренних органах, в том числе в сердечной мышце.
Чрезмерное злоупотребление животными жирами, углеводами и прочими вредными продуктами провоцирует развитие атеросклеротических бляшек на стенках сосудов. Количество страдающих людей сердечной недостаточностью постоянно растет, поэтому недуг считается социальной проблемой.
Застойная сердечная недостаточность у пожилых людей встречается чаще. Однако заболеть могут и молодые. Гормональные изменения, быстрый рост костной и мышечной ткани увеличивают нагрузку на сердце, которое не успевает за бурным ростом организма в целом.
Потому тренировки для подростков носят щадящий характер, но при обнаружении признаков застойной сердечной недостаточности необходимо не только срочное лечение, но и прекращение занятий спортом в течение года.
Диагностика застойной сердечной недостаточности
Чтобы правильно поставить диагноз, определить стадию развития болезни и степень поражения внутренних органов, проводят комплексное обследование пациента: осмотр врачом, рентген грудной клетки, общий анализ крови и мочи, электрокардиограмму, УЗИ сердца.
После физических упражнений измеряют давление, исследуют пульс пациента, проводят ЭКГ-диагностику, Холтеровское мониторирование (в течение суток), ЭКГ и артериального давления, стресс- ЭХО КГ.
Лечение заболеваний сердца
Основное лечение застойной сердечной недостаточности состоит из комбинации лекарственных препаратов. Сердечные гликозиды (строфантин, коргликон, дигоксин) остаются основными препаратами: в подобранных дозировках они стимулируют ослабленное сердце, увеличивают силу сокращения.
Строфантин и коргликон вводят внутривенно на глюкозе в условиях стационара в случаях обострения застойной сердечной недостаточности. В амбулаторных условиях проводят лечение препаратами наперстянки (дигоксин, дигитоксин, изоланид, целанид).
Лечение начинают с больших доз для быстрого достижения насыщения. Когда в состоянии покоя сердечный ритм становится реже, переходят на поддерживающие дозы. Лечение гликозидами длительное или постоянное.
Диуретики (фуросемид, торасемид, гипотиазид, верошпирон), как и гликозиды, назначают для приема внутрь. Для восстановления сократительных способностей. миокарда и для устранения дефиците калия принимают панангин, аспаркам.
При отсутствии эффекта от лекарственной терапии возможна хирургическая коррекция основного заболевания, которое стало причиной ЗСН, или трансплантация сердца. Для поддержания жизнедеятельности пациента, если его дыхание затруднено, показана кислородотерапия.
Профилактика застойной сердечной недостаточности
Сердечная застойная недостаточность подразумевает корректировку образа жизни и питания пациента. Натрий — главный враг сердца. Помните, что избыток соли способствует накоплению воды в организме.
Поэтому ограничьте потребление соли до 1,5 г в день. 1 ч. ложка содержит примерно 2,3 г натрия, то есть вы должны потреблять менее 1 ч. ложки соли в день. Старайтесь не добавлять соль в пищу, которую вы готовите.
Научитесь использовать вместо этого специи: розмарин, орегано, базилик и петрушку, лук, чеснок. Не принесут пользу продукты с высоким содержанием натрия: чипсы, консервированные продукты, лапша быстрого приготовления и соусы.
Следите за правильным питанием в целом. Полезны продукты с высоким содержанием клетчатки (цельнозерновые злаки, хлеб, бобовые). Из-за высокого содержания сахара под запретом газированные напитки.
Кофе, крепкий чай, какао, шоколад способны повысить артериальное давление и увеличить частоту сердцебиения. Вместо продуктов с содержанием жиров (молоко, сливочное масло, животные жиры) включите в ежедневный рацион фрукты, овощи, растительные масла (особенно полезно оливковое).
Учитывая, что в рыбьем жире много полиненасыщенных жирных кислот, так необходимых нашему организму, в том числе и сердечной мышце, полезны жирные сорта рыбы северных морей (тунец, лосось, треска, хек, сельдь).
Рекомендации
Регулярно контролируйте давление. Небольшое повышение артериального давления (лишь на 7 мм рт. ст.) увеличивает риск сердечно-сосудистых заболеваний. Повышенное периферическое давление заставляет работать сердце с большим усилием, чтобы преодолеть сопротивление.
При застойной сердечной недостаточности скорректируйте свой образ жизни. Помогут укрепить сердце получасовые занятия физкультурой 3 раза в неделю. Начните с небольшой нагрузки, например, с получасовых прогулок быстрым шагом.
Если вы долгое время не занимались спортом, проконсультируйтесь с врачом. Полезны езда на велосипеде, плавание, легкие упражнения. Пациентам с застойной сердечной недостаточностью важно научиться преодолевать главный мешающий полноценной жизни симптом — усталость.
Придерживайтесь неспешного ритма, даже когда у вас много дел. Организуйте пространство вокруг себя. Планируйте и чередуйте сложные и простые задачи, которые следует выполнить на протяжении дня.
Не поднимайте тяжелые предметы: лучше катить или тянуть их по поверхности. Если все же вам необходимо поднять что-либо, не наклоняйтесь, а лучше согните колени или присядьте на корточки для этого.
Выбирайте твердую поверхность сиденья с подлокотниками. Мягкие кресла и диваны удобны, но подниматься с них достаточно трудно. Старайтесь экономить свою энергию. Присаживайтесь, когда расчесываете волосы, одеваетесь, бреетесь или наносите макияж.
Большой проблемой для людей с сердечной недостаточностью является отек лодыжек, поскольку это затрудняет надевание и ношение обуви. Потому отдайте предпочтение мягкой обуви с резиновой подошвой типа тапочек, которую не нужно зашнуровывать.
Застойная сердечная недостаточность — заболевание серьезное, поскольку наступают застойные явления в легочной ткани, провоцирующие воспаление. Воспаление легких часто приводят к смерти пациента.
Патологию можно предотвратить, если выполнять рекомендации врача, контролировать массу тела. Следует отказаться от вредных привычек, жирной пищи, кофе. Вести активный образ жизни, постоянно измеряя артериальное давление.
А теперь посмотрите этот ролик — рекомендации врача Мясникова при сердечной недостаточности
Светлана Бирюкова, врач-терапевт высшей категории