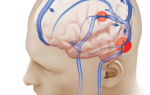
Давит сердце тяжело дышать
Что делать, если давит сердце?
Боль в сердце – всегда опасный симптом. Но она имеет различные характеристики, может быть очень различной. Сам по себе различный характер боли не может быть надёжным диагностическим признаком, тем не менее, он может помочь врачу предположить, чем может страдать пациент, и поставить предварительный диагноз.
Описание симптома
- Давящие боли в области сердца пациенты характеризуют как чувство сдавливания в левой половине груди. Этот симптом возникает внезапно при физической или эмоциональной нагрузке, или без явной причины.
- Давление имеет кратковременный характер, не более получаса.
- По интенсивности может быть различным – от слабой до выраженной настолько, что пациент вынужден не шевелиться и сдерживать дыхание.
- Характерен симптом кулака – пациент может приблизительно описать область, на которой испытывает давящую боль, прижав к груди кулак.
- Боль купируется прекращением нагрузки, приёмам успокоительных средств или нитратов.
Также предлагаем вам прочитать нашу статью о том, что такое грудная жаба.
Причины давящей боли в сердце
Существует несколько заболеваний, которые проявляются чувством давления на сердце.
Это могут быть:
- Стенокардия;
- Инфаркт миокарда;
- Кардионевроз;
- Миокардит.
- Давящим болям в сердце при его заболеваниях часто сопутствуют одышка, чувство нехватки воздуха, страх смерти, тревога и другие неприятные ощущения.
- Пациент может чувствовать себя намного хуже, чем его состояние на самом деле, или, наоборот, чувствовать себя относительно хорошо при тяжёлом поражении миокарда.
- При стенокардии и инфаркте миокарда боль имеет давящий, сжимающий или колющий характер, сопровождается одышкой, страхом смерти, и другими симптомами.
Длительность боли (дольше получаса) считается первым дифференциально-диагностическим признаком инфаркта, позволяющим отличить его от приступа стенокардии. Интенсивность боли никак не связана с тяжестью состояния. - Кардионевроз имеет другую природу, но схожие со стенокардией симптомы – давящая боль, одышка, страх. Отличить кардионевроз от стенокардии и даже инфаркта бывает трудно. Более того, возможно наличие обоих этих заболеваний одновременно.
Сопутствующие симптомы могут не давать ясной картины, а характер боли не зависит от того, каким из двух заболеваний она вызвана. Приступ кардионевроза хорошо купируется успокоительными средствами. - Миокардит – воспаление миокарда, имеет либо инфекционную, либо токсическую природу. Отличительная черта боли при этом заболевании – она присутствует почти постоянно. Интенсивность боли может меняться в течение дня. Сопутствующие симптомы могут отсутствовать при хроническом миокардите.
Острый миокардит проявляется повышением температуры тела, резкой слабостью при любой физической нагрузке, постоянными болями в сердце различного характера.
Последствия
Если не принимать никаких мер, заболевание, которое вызвало боли в сердце, будет прогрессировать, что со временем приведёт к опасным для жизни последствиям.
- Инфаркт – это острое нарушение кровоснабжения сердца, которое приводит к гибели части клеток миокарда, и на их месте образуется рубец. Последствия зависят от размера и локализации рубца. Рубцовая ткань, в отличие от мышечной, неспособна сокращаться, поэтому после инфаркта функция сердца значительно ухудшается.
Как это отразиться на состоянии пациента, зависит от того, сможет ли оставшаяся мышечная ткань компенсировать функцию повреждённой. Период восстановления после инфаркта длительный, связан с существенным ограничением физической активности. - Миокардит – воспалительное заболевание, которое может иметь острый или хронический характер. Течение острого миокардита, как правило, быстрое, приводит к значительным гемодинамическим нарушениям, сбоям сердечного ритма, а впоследствии – к формированию обширного рубца.
Хронический миокардит протекает длительно, с периодическими обострениями и ремиссиями, приводит к постепенному замещению части ткани сердечной мышцы рубцовой тканью (кардиосклероз). Это заболевание может быть даже более опасным, чем инфаркт миокарда, хотя встречается реже.
Первая помощь при давящей боли в сердце
Давящая боль в сердце – тревожный симптом, поэтому при её возникновении нужно обязательно принять лечебные меры:
- В первую очередь необходимо прекратить физическую нагрузку.
- Пациенту необходимо сесть или лечь в удобное положение, расстегнуть воротник, ремень и другие элементы одежды, мешающие свободному дыханию.
- Двигаться ему нежелательно, разговаривать нужно как можно меньше.
- Лучше всего, если помощь будет оказывать кто-то из близких, поскольку самому пациенту не желательно предпринимать никаких активных действий.
- Из медикаментозных средств можно принять нитроглицерин – не более одной таблетки одновременно.
- Успокоительные средства, такие как валидол, корвалол и другие, принимать можно и нужно, они облегчают состояние пациента.
- Возобновить активность можно только после того, как боли прекратятся.
- Если боль в сердце длится больше получаса, или состояние пациента тяжёлое, то это признак инфаркта миокарда. В этом случае необходимо как можно скорее вызвать «скорую». Ограничения на двигательную активность сохраняются, пациенту следует сохранять как можно большую неподвижность.
- Принимать нитроглицерин можно в количестве 3 таблеток с интервалом около 20 мин, успокоительные средства не будут эффективны.
- При тяжёлом состоянии пациента с подозрением на инфаркт, ему необходимо придать полусидячее положение, можно наложить давящие повязки на бёдра, чтобы уменьшить приток крови к сердцу. При появлении хриплого дыхания или пены изо рта, необходимо дать пациенту вдохнуть пары спирта.
Что делать, если давит сердце?
Краткий список того, что необходимо делать, если давит сердце и тяжело дышать:
- Сесть или лечь в удобную позу;
- Обеспечить доступ воздуха в дыхательные пути. Если есть возможность — открыть окно;
- Принять нитроглицерин;
- При ухудшении состояния или продолжительности боли больше получаса:
- Вызвать «скорую»;
- Принять 3 таблетки нитроглицерина с интервалом 20 мин;
- При необходимости – наложить давящие повязки на ноги, вдохнуть пары спирта.
Этих мер недостаточно для полноценного лечения, но они позволяют улучшить состояние пациента.
Рекомендации, чего нельзя делать
Описание того, чего ни в коем случае нельзя делать без крайней необходимости:
- Двигаться и разговаривать;
- Принимать обезболивающие препараты, мочегонные средства, антиаритмики;
- Игнорировать боль, если она длится дольше получаса;
- Отказываться от госпитализации.
Эти действия могут усугубить состояние пациента, привести к более опасным последствиям, вызвать тяжёлые нарушения гемодинамики.
Опасные сопутствующие симптомы
- Боли в сердце редко возникают сами по себе, они обычно сопровождаются и другими симптомами. Как правило, они возникают вследствие нарушения гемодинамики.
- Страх смерти – очень характерный симптом, который почти всегда сопровождает боли в сердце. Связан с исключительной важностью функции сердца для организма, и вызванной этим эмоциональной реакцией на боли в сердце.
- Одышка, чувство нехватки воздуха появляются в связи с нарушением циркуляции крови в малом кругу кровообращения. Как правило, в нём развивается застой, что может привести к отёку лёгких. Это опасное состояние, которое нарушает газообмен, проявляется синеватым оттенком кожи, одышкой, кашлем с мокротой, в тяжелых случаях – выделением пены из лёгких.
- Другие симптомы, связанные с тем, что давит голову и сердце – общая слабость, чувство усталости головная боль, шум в ушах и мушки перед глазами связаны с нарушением гемодинамики.
Когда обратиться к врачу?
- Желательно обратиться к врачу в любом случае, если появились боли в сердце, тем более, если они сопровождаются описанными выше симптомами.
- Вторая ситуация, когда обращение за медицинской помощью обязательно – если прописанная врачом терапия перестала быть эффективной.
- И третья ситуация, когда необходимо немедленно обратиться к врачу – подозрение на инфаркт или другое серьёзное осложнение.
- В остальных случаях желательно периодически обследоваться у кардиолога, чтобы врач имел возможность наблюдать течение заболевания, оценивать эффективность лечения, вовремя предотвращать развития тяжёлых осложнений.
Диагностика заболеваний сердца
Лечение сердечных заболеваний невозможно без правильной диагностики.
Современная кардиология обладает довольно большим арсеналом средств для диагностики заболеваний сердца:
- В первую очередь применяется опрос пациента, чтобы определить характер боли – давит ли сердце ночью или днём, связана ли боль с физической нагрузкой и другие сведения помогут врачу поставить предварительный диагноз. Лабораторные методы в подобных случаях малоинформативны, и на первый план выходят инструментальные:
- Самый первый и самый простой метод – ЭКГ. Она позволяет определить ишемические или воспалительные изменения в миокарде.
- Но при стенокардии ЭКГ, записанная вне приступа, может не быть информативной и иметь минимальные изменения. В этих случаях применяют холтер-ЭКГ, т. е. суточную запись кардиограммы. Она позволяет определить характер и частоту приступов.
- Второй важный метод – эхокардиография (УЗИ сердца, эхо-КГ). Она позволяет определить структурную патологию сердечной мышцы, пороки сердца, выявить нарушения внутрисердечного кровотока.
- Коронароангиография – метод, позволяющий оценить состояние коронарных артерий, их проходимость, степень нарушения кровотока в них, выявить ишемизированные участки.
- Кардиовизор – одна из современных технологий, позволяющих пациенту самостоятельно проследить за изменение своего состояния. Требует от пациента внимательного отношения к своему здоровью, а также начальных знаний о кардиологии.
- МРТ и КТ позволяют в спорных случаях оценить изменения состояния сердца, увидеть трёхмерную картину для наиболее точного описания происходящих в сердце процессов и наиболее полного представления о заболевании и эффективности лечения.
Только основываясь на данных этих анализов, врач сможет поставить точный диагноз, и аргументировано сказать, что принять, если давит сердце. Самолечение в данном случае очень опасно – с сердцем всё-таки не шутят.
Тяжело дышать и болит сердце – что делать?
Болит сердце и тяжело дышать — эта комбинация симптомов характерна для многих сердечных заболеваний. Подобные признаки могут указывать на ишемическую болезнь, предынфарктное состояние, сердечную астму, невралгию, всд и ряд других недугов. Часто они сопровождаются головной болью, головокружением, повышенной температурой тела. Чтобы установить причину подобных клинических проявлений и поставить верный диагноз, необходимо проконсультироваться с лечащим врачом.
Появление таких симптомов как ноющая боль в сердце и нехватка воздуха, нередко застигают человека в врасплох. В большинстве случаев — это верный признак развития серьезных патологических процессов в организме. Установить точную причину подобного состояния — значит вовремя распознать симптом и не допустить осложнений в будущем.
К наиболее распространенным заболеваниям, при которых возникает резкая боль в сердце и нехватка воздуха, относят:
- Ишемию миокарда – это предшественник инфаркта. Боли в сердце и нехватку воздуха чаще всего повоцируют стресс, физические нагрузки.
- Сердечную болезнь или инфаркт: колющая боль в сердце и трудно дышать, отдышка.
- Тяжело дышать становится и больным сердечной астмой. Пациенты испытывают сильную тяжесть в области грудины. Ощущение, будто что-то сдавливает изнутри, наступает удушье.
- При тромбоэмболии легочной артерии у больных отмечается ноющая боль в сердце и нехватка воздуха, человек внезапно начинает задыхаться, кожные покровы и слизистые оболочки приобретают синеватый оттенок.
Как только проявляется один из вышеуказанных симптомов, необходимо обратиться за помощью к специалисту. Врач направит пациента на обследование системы желудочно-кишечного тракта, сердца, сосудов и других органов. По результатам исследования будет поставлен диагноз и начато соответствующее лечение.
Ишемия миокарда
Развивается на фоне функционального и органического поражения миокарда. Возникает в результате нарушения снабжения кровью сердечной мышцы. Проявляется как в острой, так и в хронической форме. В первом случае пациенту грозит остановка сердца, во втором — стенокардия, для которой характерны резкий болевой синдром в области грудины, сердечная недостаточность. Согласно данным статистики, ишемическое заболевание — это одна из самых распространенных причин внезапного летального исхода.
К основным факторам риска, способствующим развитию болезни, относят:
- артериальную гипертонию;
- серьезные проблемы с лишним весом;
- вредные привычки;
- сахарный диабет;
- гиперлипедемию (характеризуется сильным повышением уровня липидов в организме).
Патологию чаще диагностируют у представителей мужского пола, а также у людей пожилого возраста. Несмотря на то, что симптоматика заболевания зависит от его формы, существуют обще клинические проявления ишемии.
Пациенты часто жалуются на то, что болит сердце, трудно дышать, сильно учащенный пульс, слабость, тошнота, головокружение, одышка или нехватка воздуха (на фоне стрессовых ситуаций, нервных перенапряжений, физических нагрузок). В ходе развития хронической стадии у больного возникает отечность в области нижних конечностей, обморочные состояния. Чаще всего указанные признаки не появляются одновременно, превалирование зависит от формы недуга.
Доктора могут назначить шунтирование (осуществляется хирургическим путем), поддержку оптимальной жизнедеятельности с помощью медикаментозных препаратов, коронарную ангиопластику. Мешать процессу выздоровления может неправильный образ жизни, переживание по любому поводу.
Необходимо исключить все вредные привычки, выбрать оптимальный рацион питания. Следует учесть и тот факт, что любая физическая нагрузка нередко вызывает серьезные осложнения, поэтому врачи корректируют режим активности больного.
Инфарктное состояние
В большинстве случаев причиной недуга становится ишемия миокарда. В 35-45% летальный исход наступает спустя четверть часа. Клинические проявления зависят от стадии развития патологического процесса. Выделяют четыре этапа:
- острая форма;
- некроз;
- подострая форма;
- рубцевание.
К первым признакам относят резко возникающие болезненные ощущения в грудной области, спины. В ходе прогрессирования болезни боль приобретает разный характер: слабо выраженная, ноющая, колющая, режущая. Обычно возникает на фоне нагрузок (как умственных, так и физических), стрессовых ситуаций. Подобные симптомы могут наблюдаться несколько недель.
Для острой формы недуга характерно:
- резкая боль в сердце и трудно дышать (длится на протяжении нескольких часов, помочь не в состоянии даже препарат «Нитроглицерин»);
- интенсивное сердцебиение;
- холодный пот, одышка, озноб;
- бледные кожные покровы (вызвано плохим кровоснабжением).
Клинические проявления подострой формы менее выражены. Температура тела постоянно повышается, пациента может тошнить, становится сложно дышать. Является самым опасным периодом, так как нередко заканчивается смертью. Больного одолевает внезапная паника, чувство тревоги, страха (кардионевроз). Движения может сковать. На стадии рубцевания ткани симптомы постепенно исчезают.
Сердечная астма
Чаще всего причиной развития болезни становится левожелудочковая недостаточность (в острой или в хронической форме), пороки сердца, миксома, внутрипередсердный тромб, инфекции, гломерулонефрит, нарушения циркуляции крови в организме.
В большинстве случаев приступы наблюдаются в ночное время суток. Днем их провоцируют нервные перенапряжения, физические нагрузки. Больной начинает хватать воздух (диспноэ), далее следует сильный кашель, человек находится в стадии крайнего возбуждения.
Большинство людей ошибочно считают, что во время таких приступов необходимо лечь, но врачи рекомендуют занять вертикальное положение. Так легче перенести атаку.
Приступ длится от нескольких минут до 3-х часов. Клинические проявления и их интенсивность зависят от типа и стадии основного заболевания. Если он продолжается достаточно долго, давление у человека падает, он чувствует сильный упадок сил, шейные вены набухают, кожные покровы приобретают сероватый оттенок.
Обычно приступы купируют наркотическими анальгетиками, нитроглицерином, мочегонными лекарственными средствами, терапией с использованием кислорода. Также могут проводиться процедуры кровопускания, пациенту назначают гипотензивные средства.
Тромбоэмболия легочной артерии
Обусловлена закупоркой ствола или ветвей легочной артерии из-за тромба, который возникает в области предсердия или правого желудочка. Болезнь развивается очень интенсивно. Если вовремя не диагностировать ее и не предпринять необходимые меры, больного ожидает летальный исход. Основные причины развития патологии:
- возникновение тромбов;
- болезни сердечно-сосудистой системы;
- рак;
- сепсис.
Признаки патологии зависят от общего состояния пациента, интенсивности развития недуга, количества и размеров тромбов. Клинические проявления могут иметь слабо выраженный характер, но также стать причиной внезапной смерти.
Среди общих симптомов выделяют острую сосудистую и коронарную недостаточность (ощущение, будто колет сердце, непродолжительная резкая боль). При цереброваскулярной недостаточности у пациента наблюдается ухудшение зрительных функций (начинает двоиться в глазах), шум в ушах, обморочное состояние, рвота. Вызваны очаговыми или общемозговыми нарушениями.
При легочно-плевральном синдроме больному становится невозможно глубоко дышать, начинает давить в грудной области, кожа приобретает сероватый оттенок. Высокая температура тела, интенсивный кашель, трудно контролировать свое тело, выделение крови вместе с мокротой (при инфарктной пневмонии).
Оказание первой помощи
Острый болевой синдром в области сердца и затрудненное дыхание требует от человека незамедлительных действий. Необходимо вызвать «скорую помощь» и до приезда медиков постараться пребывать в состоянии покоя.
Рекомендуется занять полусидящее положение, запрещено лежать на спине или животе. Это только усугубит симптомы. Если ранее были диагностированы патологии сердечно-сосудистой системы, следует выпить назначенный врачом препарат. Также можно положить под язык таблетку Валидола.
Диагностика
Диагностику патологических процессов осуществляют в несколько этапов. Врач проводит первичный осмотр пациента, изучает его анамнез. В ходе лабораторных исследований определяется уровень холестерина, сахара, липопротеидов в крови.
Пациента направляют на ЭКГ, ультразвуковое исследования сердца, что позволяет изучить его активность, оценить функционирование клапанов, полости. В зависимости от типа патологии, доктора могут назначить специальные нагрузочные тесты в стационарных условиях. Для определения состояния сосудов (например, при ишемии) врачи проводят коронарографию.
Своевременная диагностика позволяет контролировать и лечить заболевания вовремя, предотвратить осложнения и смерть человека. Терапия осуществляется в соответствии с рекомендациями специалистов. В ряде случаев проводят операцию. Самолечение при помощи народных средств запрещено. Они принимаются исключительно с разрешения врача.
Давит в области сердца: тревожный симптом или безобидное «защемление» нерва?
Боль в области сердца – симптом, который может быть обусловлен как патологическими, так и безобидными для здоровья причинами. Если сильно давит в области сердца, необходимо во всех случаях вызвать скорую помощь. Однако иногда боль не представляет угрозу для жизни и не должна лечиться, поскольку проходит спонтанно. Зная определенные симптомы, можно предотвратить серьезные осложнения.
Причины патологического состояния
Сердце – это полый мышечный орган, расположенный в груди. Мышечные волокна сердца сокращаются ритмично – эти сокращения могут ощущаться как сердцебиение или пульс. Функция сердца важна для кровообращения. Сердце прокачивает кровь по всему организму, снабжая все органы и ткани.
Если возникает давящая боль в области сердца, зачастую это указывает на сердечный приступ. Тем не менее такие боли в груди часто не являются сердечной болью, а имеют причину в легких, диафрагме или дискомфорте в желудке.
Типичная давящая боль в области сердца – стенокардия – возникает при ишемической болезни сердца. Пострадавшие жалуются на боль, чувство давления и жжение за грудиной, которое обычно вызывается физическим или психическим стрессом. Боль может распространяться в правую или левую руку, плечи, шею или щеки и зубы. Сердечная боль при ИБС также может быть связана с очень нетипичными жалобами.
Приступ стенокардии обычно длится всего несколько минут и может быть остановлен спреем или капсулами нитроглицерина, которые многие пациенты с ИБС используют в качестве экстренного лекарственного средства. Если нет улучшения несмотря на нитропрепараты, это может указывать на сердечный приступ.
За ощущением боли может стоять как дискомфорт, так и сердечные заболевания. Но не за всеми болями в грудине скрывается порок сердца. Часто утверждается, что сердечная боль связана с мышечным напряжением, диафрагмальным напряжением, позвоночником и дискомфортом в суставах, которые распространяются в виде боли в груди.
Некоторые заболевания пищевода (такие как рефлюксная болезнь) и дискомфорт в желудке, такие как гастрит и заболевания легких (такие как пневмония, легочная эмболия), могут вызывать боль, подобную сердечной боли.
Если никаких физических причин для сердечной боли не найдено, но человек все еще страдает от сильного дискомфорта и очень боится сердечного приступа, это также может быть актом невроза сердца. Есть некоторые сердечно-сосудистые заболевания, которые вызывают боли в сердце. К такой боли всегда следует относиться очень серьезно, особенно если известно о заболевании сердца.
Опасные причины кардиалгии:
- ишемическая болезнь сердца (ибс) со стенокардией;
- сердечный приступ;
- эндокардит;
- перикардит;
- миокардит;
- порок клапана сердца;
- аритмия;
- сердечная недостаточность;
- болезни кровообращения, такие как высокое кровяное давление;
- аневризма аорты.
Перикардит может быть причиной того, что давит в области сердца
Очень часто изжога вызывает боль в груди. Часто дефект желудочного входа ответственен за выделение желудочной кислоты в пищевод. Еще одной причиной изжоги является также нездоровое питание. Избегание тяжелой пищи, пряных специй и подкисляющих веществ, таких как алкоголь и никотин, уже может решить проблему.
Симптомы проявления
Сердечные боли обычно начинаются совершенно незаметно и обычно игнорируются пациентами. Боли в сердце в периоды отдыха являются скорее исключением. Кардиалгия усиливается при дальнейшем отсутствии лечения и, как правило, настолько сильна, что глубокое дыхание оказывается невозможным.
Сильная потливость и нарушение дыхания усугубляют сильную боль в сердце и часто вызывают беспокойство и тревогу. Даже если не все боли в сердце исходят из сердца, они часто могут указывать на серьезную болезнь. Особенно с повторяющимися болями слева или справа в сердце следует проконсультироваться с врачом.
Точно так же кардиалгия должна быть прояснена с медицинской точки зрения, если она возникает впервые, не улучшается в состоянии покоя и возникают дополнительные симптомы – одышка, проблемы с кровообращением, беспокойство или опухшие ноги.
Люди с известной стенокардией должны проконсультироваться с кардиологом, если боль в области сердца усиливается, встречается чаще, чем обычно. Если давит в области сердца и становится тяжело дышать, нужно срочно вызвать скорую помощь.
Если есть подозрение на сердечный приступ, нужно немедленно связаться с врачом скорой помощи, так как первый час после появления инфаркта имеет решающее значение для выживания. Сердечный приступ часто сопровождается сильной сжимающей болью за грудной клеткой, которая может распространяться в левую руку, спину, шею или желудок. Боль обычно сопровождается беспокойством, одышкой, тошнотой и потоотделением.
Тем не менее боль в груди не должна сидеть глубоко позади грудины. Она также может быть поверхностной и исходить от самой груди или от мышц. Если боль ощущается прямо в груди, причиной может быть перелом ребра. Тем не менее мышечное напряжение или нервное раздражение могут вызвать поверхностную боль.
У женщин поверхностная боль в груди также нередко обусловлена заболеваниями молочных желез. Она вызывает тянущие боли или болезненность в одной или обеих молочных железах. Причиной этого является изменение гормонального баланса во время менструального цикла. Однако боль также может быть вызвана воспалением, абсцессами или опухолями.
Диагностика
Точный диагноз важен, чтобы исключить или выявить серьезную болезнь сердца. Чтобы определить характер сердечной боли, лечащий врач сначала задает пациенту несколько вопросов, чтобы сузить причину появления симптомов. Иногда бывает трудно выявить основные причины болезни.
Чтобы диагностировать первопричину, доктор берет кровь и, в лаборатории, проверяет на типичные ферменты, которые повышены в сердечном приступе. Затем врач выполняет ЭКГ. С этими исследованиями он обычно уже может обнаружить или исключить сердечный приступ.
ЭКГ – метод диагностики, если давит в области сердца
Стресс-ЭКГ, долговременная ЭКГ, ультразвуковое сканирование сердца (эхокардиография), процедуры ядерной медицины, специальная компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) помогают выявить патологии.
Методы терапии в зависимости от вида патологии
Боль в сердце, вызванная приступом стенокардии при ишемической болезни сердца, обычно проходит через несколько минут после применения нитроглицерина в виде спрея или капсулы.
Если кардиалгия не улучшается, несмотря на нитропрепараты, врачи говорят о «нестабильной стенокардии». Это может указывать на острый инфаркт миокарда. Инфаркт является неотложным медицинским состоянием. Пострадавший должен уже лечиться по дороге в больницу.
Предупреждающими знаками, указывающими на нестабильную стенокардию или инфаркт, являются:
- Боли в сердце и одышка при физической нагрузке возникают впервые.
- Боли становятся все хуже или чаще.
- Жалобы отличаются от обычных (например, в другом месте, сильнее, дольше).
- Боль в груди возникает при меньшем стрессе, чем обычно.
- Кардиалгия не исчезает после отдыха.
- Симптомы не исчезают при использовании нитроглицерина.
Причинное лечение кардиалгии зависит от основного заболевания Долгосрочное лечение сердечной боли, вызванной ишемической болезнью сердца, варьируется от изменений образа жизни до медикаментозного лечения и хирургического вмешательства.
Другие болезни сердца, являющиеся причиной сердечной боли, – бактериальный эндокардит. Воспаление слизистой оболочки сердца рекомендуется лечить антибиотиками.
Осложнения
У кардиалгии могут быть не только физические причины, но и психическое происхождение. Типичная боль в сердце вызвана ишемической болезнью сердца, которая связана с сужением сосудов.
У пациентов нередко возникают сердечные аритмии, которые могут привести к дальнейшим осложнениям – сердечный приступ или инсульт. Другие осложнения включают сердечную недостаточность и, следовательно, снижение производительности. Может возникнуть дальнейшее повреждение стенки сердца или клапанов сердца.
Сердечный приступ – возможное осложнение
В дополнение к ИБС, воспаление сердечной мышцы или клапанов сердца, а также перикарда могут вызывать типичные боли в сердце. Осложнения, которые могут возникнуть, также разнообразны. В редких случаях речь идет о сердечной недостаточности.
Серьезным осложнением перикардита, которое может возникнуть, является тампонада сердца, излияние в перикард, которое может привести к остановке сердца. При бактериальном эндокардите могут возникнуть сгустки крови, которые приводят к инсульту.
Если у боли в сердце нет физических причин, это может также привести к смерти из-за серьезного жизненного события. Лечить этот сердечный невроз можно в течение года или двух. При отсутствии лечения могут возникнуть такие осложнения, как тревожные расстройства, которые могут привести к ограничению социальной жизни.
Профилактические меры
Сердечная боль – серьезная опасность для здоровья, к которому всегда нужно относиться ответственно. Отказ от госпитализации может привести к инсульту и, в худшем случае, к смерти. Поэтому, если возникает боль в сердце, нужно обязательно и незамедлительно обратиться к врачу.
Кардиалгия может быть связана с нездоровым образом жизни или возрастом, и во многих случаях ее можно лечить и строго ограничивать. Если патология излечивается, то существует высокая вероятность того, что жизнь будет полностью без боли в сердце.
Лечение медикаментами не может заменить хирургическое вмешательство и не полностью контролирует симптом.
Даже здоровый образ жизни не может напрямую изменить кардиалгию, но уменьшает симптомы. Если повреждение сердца и артерий уже возникло, его нельзя полностью изменить. Поэтому в случае сердечной боли всегда следует немедленно получить медицинскую консультацию, чтобы избежать ухудшения.
Здоровый ИМТ, сбалансированная диета, которая предотвращает развитие ишемической болезни сердца и диабета, а также отказ от никотина, имеет смысл. Также рекомендуется укрепление сердца и улучшение кровообращения с помощью полезных жирных кислот и регулярные физические упражнения.
Необходимо при необходимости скорректировать дозировку лекарственных средств. Конечно, есть лекарства, которые могут включать обезболивающие и психотропные препараты, которые поддерживают дополнительный стресс на сердце из-за их побочных эффектов. Их следует прекратить или, по возможности, уменьшить дозировку для предотвращения сердечной боли.
Тяжесть и боль в области сердца, тяжело дышать: что это может быть?
Рассмотрим причины тяжести в области сердца, симптомы, диагностику, особенности лечения, возможные осложнения, профилактику.
Чтобы в груди возникло ощущение тяжести, иногда достаточно привычных обстоятельств, которые его провоцируют:
- колебания атмосферного давления (метеозависимость);
- смена часовых поясов, климата;
- переедание;
- вредные привычки;
- переутомление
Такие ощущения дискомфорта проходят самостоятельно после непродолжительного отдыха, периода адаптации. Но чаще тяжесть в области сердца – это проявление патологического процесса в нем или близлежащих органах. Поэтому причины, вызывающие патологию делят на сердечные и внесердечные.
Появление симптома справа
Тяжесть в области сердца справа, сопровождающаяся слабостью, одышкой возникает в результате многих причин, отдифференцировать которые помогает полное клинико-лабораторное обследование:
- например, при физикальном осмотре выявляют связь между подъемом правой руки и загрудинным дискомфортом, что говорит о неврологических расстройствах;
- повышенная ЧСС, которую можно увидеть на ЭКГ, свидетельствует в пользу сердечно-сосудистой патологии;
- тяжесть справа с температурой, кашлем, одышкой заставляет думать о дыхательных проблемах, требует рентгенологического обследования;
- если дискомфорт за грудиной справа возникает после еды – причина в заболеваниях ЖКТ, нужно соответствующее обследование.
Объем лабораторных и инструментальных методов определяет врач.
Любая тяжесть в груди кардиологической этиологии имеет общую симптоматику:
- боль и чувство сдавливания грудной клетки;
- слабость, разбитость, хроническая усталость;
- бледная кожа;
- гипергидроз;
- колебания АД;
- подташнивание;
- гипертермия;
- предобморок, обморок;
- одышка;
- тахикардия;
- панические атаки.
Такие клинические проявления – повод для обращения за специализированной медицинской помощью. Игнорирование симптомов может привести к летальному исходу.
Если причины тяжести за грудиной иной этиологии, то человека беспокоит:
Эта симптоматика также требует обращения к специалистам, чтобы исключить серьезные осложнения.
Диагностика
Алгоритм обследования стандартен:
- сбор анамнеза, физикальный осмотр;
- ОАК, ОАМ, биохимия;
- копрограмма;
- ЭКГ, ЭхоКГ;
- рентген грудной клетки: снимок, КТ, МСКТ;
- ангиография;
- ФГДС;
- МРТ;
- пункция перикарда;
- биопсия миокарда
В случае необходимости объем исследования может быть изменен, расширен.
Особенности лечения, осложнения
Если появились неприятные ощущения в груди, на сердце «легла тяжесть» в домашних условиях нужно:
- вызвать Скорую;
- успокоить человека, положить или посадить его в удобное положение;
- обеспечить доступ свежего воздуха;
- ослабить тесную одежду;
- если приступ не в первый раз, и есть лекарства, выписанные врачом, нужно принять их (например, Нитроглицерин, Корвалол)
Если это стенокардия – приступ купируется еще до приезда врачей. В случае более серьезной патологии необходима госпитализация.
Когда нужен врач
Обращение к врачу обязательно при наличии следующих симптомов:
- жжение в груди, нарастающее по интенсивности;
- резкое падение артериального давления (ниже 80 мм рт. ст.) или повышение (более 180 мм рт. ст.);
- обморок;
- кашель с примесью крови;
- отсутствие реакции на Нитроглицерин.
Здесь необходима экстренная медицинская помощь, причем нужно помнить, что каждый следующий приступ может привести к летальному исходу. Ответственность за собственную жизнь и здоровье в первую очередь несет каждый из нас.
Медикаменты
Терапия лекарственными средствами делится на симптоматическую и патогенетическую. Симптомы купируются коронарорасширяющими лекарственными средствами: Валидол, Нитроглицерин. Приток крови к миокарду снимает ощущение тяжести. Патогенетическая включает:
- антикоагулянты: Клексан, Гепарин, Фленокс;
- антиагреганты: Клопидогрел, Аспирин;
- статины: Розувастатин, Симвастатин;
- гипотензивные: Амлодипин, Энап, Валсартан;
- бета-блокаторы: Метопролол, Небиванол, Атенолол;
- Нитраты: Нитронг, Дикор-Лонг.
При неэффективности консервативной терапии применяют хирургические методы:
- стентирование – установка металлоконструкции в области сужения сосуда;
- аортокоронарное шунтирование – создание дополнительного кровотока в обход стеноза;
- установка пейсмекера – электронного прибора, анализирующего ритм сердца, его проводимость и корректирующий их электроимпульсами;
- лечение пороков сердца окклюдерами – зонтик-заплатка, закрывающий дефект в камерах сердца
Способ терапии зависит от этиологии.
Профилактика
Основа – сохранение здоровья, формирование здорового образа жизни:
- отказ от вредных привычек;
- контроль за весом;
- исключение фаст-фуда из питания;
- сбалансированный овощами и фруктами рацион;
- занятия спортом, физкультурой;
- чередование работы и отдыха;
- диспансеризация
Главное – своевременное выявление заболевания, устранение причины, адекватная терапия. Исход патологии благоприятный, при выполнении рекомендаций врача.
Что делать, если болит сердце и тяжело дышать?
Ишемической болезни сердца, наиболее распространенной сердечной патологии, как правило, не свойственна затрудненность дыхания. Но среди пациентов нередко можно услышать такие жалобы — болит сердце и тяжело дышать.
Если эти симптомы проявляются на фоне ишемии, это, скорее всего, говорит об атипичном течении ИБС или присоединении других патологий, влияющих на дыхательную функцию. Попробуем разобраться, с какими болезнями может быть связано нарушение дыхания на фоне патологий сердца.
Вы уверены, что болит сердце?
Самый часто задаваемый кардиологом вопрос — уверены ли вы, что болит именно сердце,— не лишен основания.
Ведь за сердечную боль можно принять болевые ощущения при остеохондрозе, миалгии или невралгии, при расстройствах в системе пищеварения, при легочных патологиях.
- Принято считать, что наибольшим показателем «сердечности» боли является ее локализация в загрудинном отделе, то есть в области за центральной костью грудной клетки.
- Однако такой характер боли может быть также связан с острым трахеитом или же плевритом. Это можно предположить, если тяжело дышать и боль в сердце усиливается во время кашля.
- Если же болевые ощущения иррадируют (отдают) в левую руку, лопатку или плечо, есть повод предположить коронарную болезнь сердца.
- Еще одна характерная особенность сердечной боли — она чаще всего бывает тупой или тянущей, длится примерно 10 минут, может устраниться при обеспечении покоя (если возникла при физической нагрузке) или приеме сердечных препаратов — Нитроглицерина, Валидола.
Если же сердце болит «прострелами», зависит от положения тела (при выборе удобной позиции не проявляется) и купируется обезболивающими препаратами, то это, скорее всего, болевой синдром неврологического генеза.
Разобраться с характером боли помогают, как правило, вопросы лечащего врача и тщательные диагностические процедуры.
Причины боли в сердце и затрудненного дыхания одновременно
Ишемия миокарда, предынфарктное состояние
Итак, отчего может возникнуть состояние, когда болит сердце и тяжело дышать? Как уже говорилось, затрудненность дыхания ишемической болезни сердца не типично. Однако при недостаточности кислорода (собственно, ишемии) в сердечной мышце может возникнуть и недостаточность поступления кислорода в легочную артерию. Вот почему болит сердце и тяжело дышать.
Нарушение питания миокарда вследствие сужения коронарных артерий приводит к инфаркту, то есть отмиранию участка миокарда. Пограничным с инфарктом периодом является предынфарктное состояние, которому свойственны:
- сильные боли за грудиной (не забываем, что это — центральная кость груди), схожие с болевым синдромом при стенокардии;
- предынфарктные боли нередко выбирают мишенью конечности, подключичную и подъязычную области, правую часть груди (при атипичном проявлении);
- тахикардия, беспокойство, возбуждение;
- иногда — тошнота, удушье.
Нередко предынфарктное состояние проявляется нетипичными признаками, за которыми сложно увидеть сердечную причину недомогания:
- нарушениями сна (сонливостью или бессонницей);
- болями в эпигастрии, иррадирующими в левую часть груди, жжением «под ложечкой»;
- ломотой в нижней челюсти;
- головокружением, слабостью;
- одышкой в покое (от 20 вдохов и выдохов в минуту).
Инфаркт миокарда
Если все вышеописанные симптомы были проигнорированы или меры по улучшению состояния пациента были приняты неправильно, может развиться инфаркт, то есть полное прекращение питания части миокарда.
- Известны случаи, когда симптомы были приняты за проявления шейно-грудного остеохондроза, пациент направлен на рентгенографию — и драгоценное время упущено.
- Описаны в литературе и такие ситуации, когда атипичные проявления принимались за острое отравление, пациенту промывали желудок, и человек умирал.
- Не менее опасна дифференциация сердечной одышки при инфаркте с легочными болезнями — известны случаи введения Эуфиллина человеку в предынфарктном состоянии, в результате которого наступил инфаркт.
В этой ситуации оправдана тактика — надейся на лучшее, готовься к худшему. Пациенту с такими жалобами, как боль в сердце и тяжело дышать, лучше обеспечить покой и вызвать врача.
Факторы риска инфаркта миокарда
Тромбоэмболия легочной артерии
Когда болит сердце и трудно дышать, можно заподозрить и такую патологию как ТЭЛА — тромбоэмболия легочной артерии. Это состояние развивается в результате закупорки (эмболии) тромбами артериальных ветвей или самой легочной артерии.
- При нормальном газовом метаболизме кровь из правых отделов сердца поступает в легкие.
- Там кровь «отдает» углекислый газ, насыщается кислородом и по венозной системе возвращается к сердцу, теперь уже к его левым отделам.
- Через аорту насыщенная кислородом кровь отправляется к органам и тканям по артериям, затем по венозной системе вновь попадает в правую половину сердца, и циркуляция снова повторяется.
Пациенты из этой группы риска должны обратить внимание на такие симптомы ТЭЛА:
- внезапное учащение дыхания (одышку);
- болевые ощущения в груди, отдающие в руку или плечо;
- учащенное сердцебиение;
- иногда — кашель с кровяными мокротами (кровохаркание).
Кроме того, для обширной закупорки сосудов свойственны такие признаки как взбухание поверхностных шейных вен и цианоз (посинение кожи) в верхней части туловища.
Сердечная астма
Иногда на фоне пороков сердца (врожденных и приобретенных), ИБС, инфаркта или внесердечных патологий (пневмонии, болезней почек) развивается сердечная астма. Состояние не является самостоятельной болезнью, а выступает именно как осложнение вышеуказанных заболеваний.
- При сердечной астме нередко болит сердце, тяжело дышать, дыхание становится свистящим.
- Может появиться кашель — сначала сухой, а по мере развития приступа — влажный, пенистый, с розоватыми из-за примесей крови мокротами.
- Нередко наблюдается появление цианотичного (синюшного) оттенка губ и фаланг пальцев.
- Обычно за день-два до приступа человек чувствует слабость, трудность с дыханием при физических нагрузках, дыхание затруднено при вдохе.
Что делать?
Какие бы причины не стояли за этим состоянием, человеку с такими признаками нужно в первую очередь обеспечить покой. Если болит сердце и тяжело дышать, что делать в этом случае?
- Не стоит укладывать больного в постель — дышать в горизонтальном положении намного труднее из-за притока крови к легким.
- Следует усадить больного так, чтобы он мог опираться, например, о поручни кресла, вызвать скорую помощь и постараться обеспечить человеку свободный доступ воздуха.
- Для купирования сердечной боли можно, предварительно измерив артериальное давление, положить под язык Нитроглицерин (при низком давлении этого делать не следует) или Валидол.
- При подозрении на инфаркт, следует растолочь таблетку аспирина и дать ее больному с небольшим количеством воды.
При сильном сердцебиении и выраженном беспокойстве следует принять успокаивающее средство. Даже если приступ боли и одышки удалось купировать самостоятельно, не стоит затягивать с визитом к врачу.
Полезное видео
Дополнительную информацию о болезнях сердца смотрите в следующем видео: