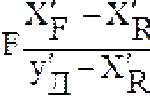Диагностика ибс стабильная стенокардия
ИБС, стенокардия напряжения: диагностика и лечение
В данной статье расскажем о стенокардии напряжения. В центре внимания будут принципы диагностики и лечения недуга, так как крайне важно отличить стенокардию напряжения от других подобных заболеваний.
Диагностика стенокардии напряжения включает клинико-лабораторные и специальные кардиологические исследования (инвазивные и неинвазивные). Их используют для подтверждения диагноза при предполагаемой стенокардии, оценки факторов риска, определения эффективности лечения и прогноза.
Подготовка к диагностике
Перед проведением дополнительных исследований необходимо тщательно собрать анамнез заболевания (историю развития болезни) и жалобы пациента. Типичная стенокардия проявляется загрудинной болью специфического характера и продолжительности, возникающей при физической или эмоциональной нагрузке, проходящей в покое или после приема нитратов. При наличии двух из перечисленных признаков говорят об атипичной (вероятной) стенокардии. Если имеется лишь один из перечисленных признаков, или ни одного из них, стенокардия мало вероятна.
При осмотре обращают внимание на индекс массы тела, определяют частоту сердечных сокращений, характеристики пульса, измеряют артериальное давление. Внешне можно определить признаки нарушений липидного обмена, симптомы стеноза периферических сосудов.
Лабораторные исследования
Всем больным проводят анализ крови с определением уровня липидов натощак (общий холестерин, липопротеиды высокой и низкой плотности, триглицериды). Определяют уровень глюкозы в крови натощак. Проводят общий анализ крови с лейкоцитарной формулой, а также устанавливают уровень креатинина.
При наличии показаний могут быть определены маркеры повреждения миокарда (тропонины) и показатели активности щитовидной железы.
В некоторых случаях возникает необходимость провести пероральный тест с нагрузкой глюкозой, определить уровень гликированного гемоглобина, С-реактивного белка, липопротеина (а), АпоА и АпоВ (В).
В некоторых случаях необходимо ежегодное определение липидного профиля и уровня глюкозы в крови натощак.
Инструментальная диагностика
Инструментальные методы диагностики стенокардии напряжения:
- электрокардиография (ЭКГ);
- эхокардиография (ЭхоКГ);
- нагрузочные тесты;
- амбулаторное мониторирование ЭКГ;
- стресс-визуализирующие методики;
- коронароангиография (КАГ);
- сцинтиграфия миокарда;
- однофотонная позитронно-эмиссионная компьютерная томография миокарда (ОПЭКТ);
- компьютерная томография.
Неинвазивные методы
ЭКГ покоя в 12 отведениях – обязательный метод исследования при стенокардии напряжения. Изменения на ней часто отсутствуют. Признаки ишемии миокарда можно выявить в момент болевого приступа, после окончания боли ЭКГ быстро возвращается в норму.
Более точным методом диагностики стенокардии является нагрузочное тестирование. Во время теста с физической нагрузкой пациент выполняет ступенчато возрастающую нагрузку на велоэргометре или тредмиле, при этом регистрируется ЭКГ, измеряется артериальное давление. Проба с физической нагрузкой является методом выбора при подозрении на стенокардию напряжения.
При невозможности выполнить нагрузочное ЭКГ-тестирование или его неинформативности можно провести чреспищеводную предсердную электрическую стимуляцию. При этом увеличение частоты сердечных сокращений достигается путем стимулирования сердца серией электрических импульсов.
Если у пациента предполагается стенокардия напряжения, а нагрузочные пробы не дают информации, назначается суточное мониторирование ЭКГ по Холтеру. Длительная запись ЭКГ в условиях обычной активности больного позволяет оценить связь эпизодов изменения ЭКГ с нагрузкой, выявить безболевую ишемию миокарда, определить признаки вазоспастический стенокардии.
ЭхоКГ в покое целесообразна у пациентов с шумом в сердце, признаками гипертрофии левого желудочка, после перенесенного инфаркта миокарда, а также при наличии сердечной недостаточности.
Стресс-ЭхоКГ считается одним из наиболее точных методов неинвазивной диагностики стенокардии. Считается, что изменения локальной сократимости миокарда предшествуют развитию изменений на ЭКГ и появлению болей. Поэтому выполнение ЭхоКГ после нагрузки позволяет определить ранние признаки коронарной недостаточности. При этом нагрузку на сердце осуществляют с помощью физических (велоэргометрия), электрических (чреспищеводная стимуляция) или фармакологических (добутамин, дипиридамол, аденозин, эргоновин) факторов.
Перфузионная сцинтиграфия миокарда с нагрузкой основана на неравномерном распределении радионуклида в миокарде в зависимости от его локальной сократимости.
Показания для стресс-ЭхоКГ и стресс-сцинтиграфии одинаковые. Выбор способа диагностики зависит от наличия оборудования и опыта специалиста. Обычно преимущество отдается первому из указанных методов. Эти методы наиболее востребованы при низкой вероятности ИБС, у женщин с неоднозначными результатами нагрузочных проб.
Мультиспиральная компьютерная томография сердца и электронно-лучевая томография могут проводиться в следующих случаях:
- у мужчин 45 – 65 лет и женщин 55 – 75 лет без диагностированных болезней сердца и сосудов для раннего выявления признаков атеросклероза коронарных сосудов (атеросклеротических бляшек);
- у пациентов младше 65 лет с атипичной болью в груди;
- у пациентов младше 65 лет при сомнительных результатах нагрузочных проб;
- при необходимости дифференцировать сердечную недостаточность ишемического и неишемического генеза.
Инвазивные методы
КАГ является основным методом, позволяющим оценить состояние коронарного кровотока. Она позволяет подобрать оптимальный метод лечения (медикаменты или реваскуляризация миокарда). Она должна обязательно назначаться в следующих случаях:
- стабильная стенокардия III – IV ФК, особенно при плохом эффекте медикаментозной терапии;
- остановка сердца в анамнезе;
- тяжелые желудочковые нарушения ритма;
- быстрое развитие стенокардии после реваскуляризации миокарда.
Дополнительно может применяться такой современный метод, как внутрисосудистое ультразвуковое исследование, позволяющее более подробно оценить структуру и состояние атеросклеротической бляшки, вероятность тромбоза. Этот метод требует дорогостоящего оборудования и высококвалифицированного персонала.
Принципы лечения стабильной стенокардии
Лечение направлено на увеличение продолжительности жизни путем предупреждения грозных осложнений ИБС, а также на улучшение качества жизни путем уменьшения частоты приступов стенокардии.
Рекомендуется отказаться от курения, быть физически активным, увеличить в диете содержание овощей, фруктов, рыбы, снижать массу тела. Перед физической нагрузкой во многих случаях рекомендуется прием нитратов. Следует научить больного принимать нитроглицерин при болях стенокардитического характера.
Медикаментозное лечение
Назначаются лекарственные препараты, улучшающие прогноз заболевания: ацетилсалициловая кислота, клопидогрел, тиклопидин (антиагреганты). Применяются гиполипидемические препараты (статины, фибраты, никотиновая кислота).
Улучшают прогноз при стенокардии бета-адреноблокаторы, ингибиторы ангиотензин-превращающего фермента, антагонисты кальция. Препараты этих групп в различных комбинациях необходимы для длительного приема у больных со стенокардией напряжения.
Для предупреждения приступов стенокардии применяют препараты трех основных фармакологических групп: нитраты, бета-адреноблокаторы, антагонисты кальция.
Дополнительно могут быть назначены такие средства, как ивабрадин («Кораксан») и триметазидин («Предуктал»).
При тщательном подборе лекарств эффективность антиангинальной терапии достигает 90%. Эффективной считают такую терапию, которая позволяет перевести стенокардию в I ФК с сохранением хорошего качества жизни пациента.
Реваскуляризация миокарда
Реваскуляризация миокарда подразумевает восстановление проходимости коронарных артерий. Она включает коронарное шунтирование и различные виды чрескожного коронарного вмешательства. Наиболее часто применяется транслюминальная баллонная коронарная ангиопластика (ТБКА). Она может сочетаться с установкой в сосуд металлического каркаса (стента), ротоблацией, атеротомией.
Выбор метода лечения определяется индивидуальным риском сердечно-сосудистых осложнений и выраженностью симптомов стенокардии.
Трансмиокардиальная лазерная терапия заключается в создании мелких каналов, через которые кровь из полости левого желудочка поступает в миокард.
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Стенокардия. Как защитить свое сердце»
Примеры формулировки диагноза:
1. ИБС, стенокардия напряжения III ФК.
2. ИБС, впервые возникшая стенокардия напряжения.
3. ИБС, спонтанная стенокардия.
Клинические проявления стенокардии
Основа диагноза стенокардии – квалифицированный расспрос больного. Необходимо обратить внимание на:
Характер болевого синдрома. Приступ стенокардии характеризуется болью давящего, режущего, сжимающего характера. Часто ангинозный приступ воспринимают как тяжесть, сжатие, стеснение, тупая боль в груди.
Локализация и иррадиация боли. Наиболее типична загрудинная локализация. Реже боль может начинаться слева от грудины, в эпигастральной области, в области левой лопатки, левого плеча.
Интенсивность ангинозной боли заметно варьирует у разных больных.
Факторы, вызывающие приступ стенокардии. Физическая нагрузка является наиболее частым и очевидным фактором, вызывающим стенокардию напряжения. Психоэмоциональное напряжение. Воздействие холода. Приём пищи (особенно обильной).
Обстоятельства, облегчающие боль. Прекращение нагрузки очень часто ведёт к прекращению ангинозного приступа. Приступ стенокардии обычно облегчается приёмом нитроглицерина. Эффект нитроглицерина проявляется не ранее, чем через 1-3 мин.
Программа диагностического обследования
Несмотря на то, что для установления диагноза стенокардии часто бывает достаточно анамнестических данных, для подтверждения диагноза, оценки прогноза заболевания и выбора наиболее подходящего лечения обычно необходимо проведение дополнительных исследований.
Функциональная диагностика стенокардии:
ЭКГ в 12 общепринятых отведениях. Однако на ЭКГ в покое могут отмечаться такие признаки ишемической болезни сердца, как перенесенный в прошлом инфаркт миокарда, или патологический характер реполяризации миокарда. Кроме того, ЭКГ может продемонстрировать наличие других нарушений, таких как гипертрофия левого желудочка, блокада ножки пучка Гиса, предвозбуждение желудочков, нарушения ритма или проводимости;
амбулаторное электрокардиографическое (Холтеровское) мониторирование ЭКГ;
чреспищеводная электрическая стимуляция предсердий;
стресс-эхокардиография (добутаминовый стресс-тест).
Обязательные параклинические исследования:
общий анализ крови (лейкоцитоз, увеличение СОЭ);
показатели, отражающие активность воспалительного процесса: С-реактивный белок (СРБ), фибриноген;
ХС ЛПНП, ХС ЛПВП, триглицериды.
Вспомогательные методы обследования:
рентгенография органов грудной клетки: дилатация сердца;
радионуклидная ангиография с использованием меченных технецием красных кровяных клеток может использоваться для оценки функции левого желудочка (общей фракции выброса и регионарного движения стенки) в покое и при физической нагрузке;
компьютерная томография – аневризма сердца, тромбы;
коронарная ангиография (занимает центральное место в ведении больных хронической стабильной стенокардией и является самым достоверным методом определения анатомической тяжести ишемической болезни сердца);
вентрикулография (контрастирование левого желудочка);
радионуклеидные методы исследования: определение перфузии миокарда (чаще всего используемыми изотопами являются таллий-201 и меченные технецием-99m перфузионные радиоактивные индикаторы).
Лечение больных стенокардией
Улучшение прогноза за счет предотвращения инфаркта миокарда и смерти для достижения этой цели должны быть предприняты попытки вызвать обратное развитие или остановить прогрессирование коронарного атеросклероза, а также предупредить возникновение осложнений, особенно тромбоза. При этом существенную роль играют изменения образа жизни и прием лекарственных препаратов, но можно также защитить миокард, если увеличить его перфузию с помощью инвазивных методов.
Сведение до минимума или устранение симптомов стенокардии в этом плане играют роль изменение образа жизни, прием лекарств и инвазивные вмешательства.
Общее ведение больных
Больных и их ближайшее окружение следует проинформировать о природе стенокардии, значении диагноза и видов лечения, которые могут быть рекомендованы. Больного можно успокоить тем, что в большинстве случаев течение стенокардии улучшается при помощи надлежащего лечения. Во всех случаях следует оценивать наличие факторов риска, особенно курения и уровней липидов в крови. Особое внимание необходимо уделять тем аспектам образа жизни, которые могут способствовать развитию данного состояния и влиять на прогноз заболевания. Отказ от курения.
Диета. Больных следует поощрять придерживаться «Средиземноморской» диеты, основой которой являются овощи, фрукты, рыба и домашняя птица. Степень выраженности необходимых изменений питания зависит от содержания общего холестерина (ЛПНП) в плазме крови и от других липидных нарушений. Тучным лицам следует соблюдать диету, снижающую массу тела. Употребление алкоголя в умеренных количествах может быть полезным, но злоупотребление им опасно, особенно для больных с гипертонией или сердечной недостаточностью.
Следует соответствующим образом лечить сопутствующие заболевания. Особое внимание следует уделять контролю повышенного артериального давления и сахарного диабета. Оба состояния увеличивают риск прогрессирования коронарной болезни сердца, особенно если их плохо контролируют.
Физическая активность. Следует поощрять больных к физической активности в пределах своих возможностей, поскольку это может повысить толерантность к физической нагрузке, ослабить симптомы заболевания и оказать положительное влияние на массу тела, липиды крови, артериальное давление, толерантность к глюкозе и чувствительность к инсулину. Рекомендуя физическую нагрузку необходимо учитывать индивидуальную общую физическую подготовленность и тяжесть симптомов.
Психологические факторы. Хотя роль стресса в генезе поражения коронарных артерий спорна, нет сомнений, что психологические факторы важны в провоцировании приступов стенокардии.
Фармакологическое лечение стенокардии подразумевает как профилактику осложнений коронарного атеросклероза, так и уменьшение ее симптомов. В последние годы стало очевидным, что лекарства, видоизменяющие содержание липидов или снижающие риск тромбоза, существенно улучшают прогноз заболевания, сокращая частоту возникновения как инфаркта миокарда, так и смерти. В этом отношении эффективности нитратов и антагонистов кальция не продемонстрировано, но в крупных исследованиях было установлено, что по крайней мере у больных, перенесших инфаркт миокарда, β-блокаторы уменьшают смертность и частоту реинфарктов.
Антиангинальные препараты: выраженное ослабление симптомов стенокардии является результатом:
расширение коронарных артерий;
предотвращение спазма коронарных артерий;
расширение периферических вен;
уменьшения постнагрузки и коронарной дилатации
основным побочным действием нитратов является головная боль, которая может быть мучительной, но имеет тенденцию к уменьшению по мере продолжения приема препаратов. Другие побочные явления включают внезапное покраснение лица и шеи и обморок.
Существует три вида органических нитратов: 1) нитроглицерин; 2) изосорбида динитрат; 3) изосорбида 5-мононитрат.
нитроглицерин, применяется для купирования приступа стенокардии, эффект проявляется через 1-3 минуты;
ингаляционная форма нитроглицерина — нитроминт;
нитроглицерин для в/в введения (перлинганит – ампулы по 10 мл, содержащие 10 мг нитроглицерина;
Препараты нитроглицерина длительного действия:
сустак – таблетки по 2,6, 6,4 мг, нитро-мак – таблетки 2,5, 5 мг, нитрогранулонг – таблетки 6,4, 5,2, 6,5, 8 мг.
таблетки и капсулы изосорбида динитрата короткого действия: нитросорбид (10 мг), изокет, кардикет, изомак в таблетках или капсулах по 20 мг;
таблетки и капсулы изосорбида динитрата пролонгированного действия: кардикет-ретард (20, 40, 60 мг), изокет-ретард (20, 40, 60 мг).
мономак — таблетки по 20, 40 мг, оликард-ретард – капсулы по 40,50,60 мг, эфокс – таблетки по 60мг.
уменьшают частоту сердечных сокращений;
снижают сократимость миокарда;
уменьшают потребность миокарда в кислороде и таким образом тяжесть ишемии;
-блокаторы, назначаемые в соответствующих дозах, помогают предотвратить ангинозные приступы;
блокаторы показаны при отсутствии противопоказаний большинству больных, имеющих стенокардию;
особенно показаны больным, перенесшим инфаркт миокарда.
Антагонисты кальция вызывают:
расширение коронарных и периферических сосудов;
расслабление гладкой мускулатуры и уменьшение постнагрузки;
снижают потребность миокарда в кислороде;
бензотиазепиноподобные антагонисты кальция: верапамил замедляет проведение через атриовентрикулярный узел и оказывает значительное отрицательное инотропное действие, а также вызывает расслабление гладкой мускулатуры, что приводит к увеличению коронарного кровотока и к снижению постнагрузки.
дигидропиридины: нифедипин, амлодипин, также вызывают расслабление гладких мышц, но не оказывают влияния на ткань водителя ритма сердца, что может привести к рефлекторному повышению частоты сердечных сокращений. Назначение антагонистов кальция следует обсуждать, когда -блокаторы противопоказаны или не эффективны. Они особенно показаны при вазоспастической стенокардии.
Молсидомин (сиднофарм, корватон) относится к классу сиднониминов, которые сходны по своему действию с нитроглицерином. Никорандил, активатор калиевых каналов, также обладает сходной с нитратами активностью. Он расслабляет гладкую мускулатуру сосудов и, по-видимому, не вызывает толерантности при хроническом применении.
Гиполипидемические препараты – симвастатин, аторвастатин, ловастатин cущественно снижают риск возникновения инфаркта миокарда, наступления смерти и уменьшает потребность в операции.
Ацетилсалициловая кислота (75 – 125 мг ежедневно) оказывает антитромботическое действие за счет ингибирования циклооксигеназы и синтеза тромбоксана А2 тромбоцитов. У больных нестабильной стенокардией на фоне лечения ацетилсалициловой кислотой улучшается как краткосрочный, так и отдаленный прогноз за счет снижения частоты развития фатального и нефатального ИМ. Благоприятное действие у больных после перенесенного ИМ.
Метаболические (цитопротективные) препараты повышают эффективность утилизации кислорода миокардом. Триметазидин. Применяется как при монотерапии, так и в комбинации с любым классом антиангинальных средств, уменьшая количество приступов стенокардии.
Инфаркт миокарда – очаг некроза миокарда, формирующийся вследствие резкого ухудшения коронарного кровотока и сопровождающийся развитием характерной клинической картины, ЭКГ-измнений и динамикой концентрации маркёров некроза миокарда в крови.
Эпидемиология: ИМ значительно чаще встречается в индустриально развитых странах. Отмечается увеличение заболеваемости с возрастом. Мужчины болею чаще, чем женщины, особенно в молодом и среднем возрасте. Что связано с более поздним развитием атеросклероза у женщин. Мужчины и женщины старше 70 лет заболевают одинаково часто.
Наиболее частая причина развития инфаркта миокарда — тромбоз венечных артерий, развившийся на фоне атеросклеротических изменений. Реже причиной ИМ могут быть:
спазм венечной артерии;
эмболизация (вегетации, тромбы пристеночные, части опухоли);
тромбоз (артерииты, травма сердца, амилоидоз);
Стабильная стенокардия
Стабильная стенокардия – клинический синдром, характеризующийся появлением приступообразной загрудинной боли сжимающего или давящего характера в ответ на определенный уровень нагрузки. Основные симптомы стабильной стенокардии — тяжесть, давление и боль за грудиной в момент физического и эмоционального напряжения, стихающие при прекращении нагрузки или приеме нитроглицерина. Диагноз стабильной стенокардии основан на данных суточного мониторирования ЭКГ, велоэргометрии, тредмил-теста, чреспищеводной электрокардиостимуляции, стресс ЭхоКГ, сцинтиграфии миокарда и коронарографии. Основу лечения стабильной стенокардии составляют противоишемические средства (нитраты, b-адреноблокаторы и блокаторы кальциевых каналов) и хирургическая реваскуляризация миокарда (ангиопластика, АКШ).
Общие сведения
Стабильная стенокардия – наиболее распространенная клиническая форма ИБС с устойчивым течением и отсутствием признаков ухудшения на протяжении нескольких недель. Стабильная стенокардия относится в кардиологии к разновидности стенокардии напряжения и проявляется характерной болью, постепенно нарастающей при определенных нагрузках и прекращающейся при их снятии. В моменты физического и эмоционального напряжения венечные артерии не могут обеспечить повышенную потребность сердечной мышцы в кислороде, что вызывает острую преходящую ишемию миокарда и развитие приступа стабильной стенокардии.
Почти 70% больных стабильной стенокардией составляют мужчины (среди возрастной группы моложе 50 лет этот процент еще выше). Стабильная стенокардия у мужчин проявляется обычно в возрасте 50-60 лет, у женщин — в 65-75 лет.
Причины стабильной стенокардии
Главной причиной стабильной стенокардии является атеросклеротическое поражение сосудов сердца, приводящее к их выраженному стенозу (у 90-97% больных). Для развития приступа стабильной стенокардии утрата просвета коронарных артерий должна составлять более 50-75%.
К резкому уменьшению кровоснабжения сердечной мышцы может приводить длительный спазм на уровне мелких интрамиокардиальных венечных сосудов, связанный с локальной гиперчувствительностью гладкомышечных клеток сосудистой стенки к различным стимулам и изменению тонуса вегетативной нервной системы. У больных пожилого возраста ангинозный приступ может рефлекторно сопровождать приступы желчнокаменной болезни, панкреатита, скользящие грыжи пищевода, опухоль кардиального отдела желудка.
Стабильная стенокардия может развиваться при ревматоидном поражении соединительной ткани, дистрофии коронарных артерий при амилоидозе, относительной коронарной недостаточности, обусловленной аортальным стенозом или гипертрофической кардиомиопатией.
Спровоцировать приступ стабильной стенокардии может обильная еда, холодная ветреная погода, стресс. К факторам риска развития атеросклероза коронарных артерий и стабильной стенокардии также можно отнести артериальную гипертензию, гиперхолестеринемию и ожирение, сахарный диабет, генетическую предрасположенность, табакокурение, гиподинамию, у женщин – преждевременную менопаузу, длительный прием КОК. Чем более выражена патология коронарных артерий, тем ниже порог развития приступа стабильной стенокардии в ответ на провоцирующие факторы.
Классификация стабильной стенокардии
В зависимости от уровня переносимой нагрузки выделяют 4 функциональных класса стабильной стенокардии.
К I классу стабильной стенокардии относятся легкие формы с начальными проявлениями заболевания. Ангинозные приступы возникают редко, только при длительном и чрезмерном физическом усилии и исчезают при прекращении или замедлении темпа нагрузки. Обычные нагрузки (ходьба со скоростью 5 км/ ч) переносятся хорошо и дискомфорта не вызывают.
Для II класса стабильной стенокардии характерно развитие приступов при быстром темпе ходьбы на расстояние >500 м и при подъеме более чем на 1 этаж (особенно в утренние часы, в холодную и ветреную погоду, после приема пищи, при эмоциональном стрессе). Боль не купируется прекращением нагрузки. Скорость ходьбы ограничена до 4 км/ч.
III класс проявляется выраженным снижением физической активности, появлением приступов загрудинной боли при обычной ходьбе на расстояние
Больные с IV функциональным классом относятся к наиболее тяжелой группе и не способны выполнить минимальную физическую работу без развития приступа. Симптомы стабильной стенокардии развиваются при медленной ходьбе менее чем на 100 м, вставании со стула, надевании обуви, даже в состоянии покоя.
Симптомы стабильной стенокардии
Стабильная стенокардия проявляется возникновением ангинозных приступов во время ходьбы, физического усилия или сильного эмоционального напряжения. Больные стабильной стенокардией обычно предъявляют жалобы на неприятные ощущения в груди (тяжесть, давление, удушье) или явную боль за грудиной, имеющую сжимающий, распирающий, давящий или жгучий характер. Боль иррадиирует в левое плечо и руку, межлопаточную область, нижнюю челюсть, область эпигастрия, реже — в обе стороны грудной клетки, задние отделы шеи, ниже пупка.
Во время приступа стабильной стенокардии больны не могут вздохнуть полной грудью, обычно прижимают к грудине ладонь или кулак, стараются замедлить темп движения, замереть, принять положение стоя или сидя. Болевой синдром сопровождается чувством «страха смерти», быстрой утомляемостью, потоотделением, тошнотой, рвотой, повышением АД (реже гипотонией), учащением сердечного ритма (тахикардией).
Приступ стабильной стенокардии постепенно нарастает, продолжается от 1 до 10-15 мин и быстро стихает после прекращения нагрузки или приема нитроглицерина (обычно в течение 5 минут). Если болевой приступ затянулся свыше 15-20 минут, следует предположить его перерастание в инфаркт миокарда. У молодых пациентов иногда проявляется феномен «прохождения через боль», при котором боль уменьшается или исчезает при увеличении интенсивности нагрузки из-за лабильности тонуса сосудов.
Диагностика стабильной стенокардии
При типичном проявлении стабильной стенокардии диагноз в 75 % случаев можно установить исходя из анамнеза, данных осмотра, аускультации и ЭКГ. Основной критерий – четкая связь болевого синдрома с ходьбой, физической нагрузкой, эмоциональными переживаниями и исчезновение в покое или после приема нитроглицерина.
Изменения на ЭКГ в состоянии покоя у большинства больных стабильной стенокардией не отмечаются; на ЭКГ, выполненной во время ангинозного приступа, признаком острой ишемии является снижение сегмента ST, уплощение или инверсия зубца T во многих грудных отведениях, нарушение сердечного ритма. При сомнении в диагнозе стабильной стенокардии проводят суточное мониторирование ЭКГ, выявляющее чередование болевых и безболевых эпизодов ишемии миокарда и определяющее длительность ишемических изменений.
Велоэргометрия и тредмил-тест позволяют оценить уровень переносимой физической нагрузки без развития приступа с одновременной регистрацией ЧСС и ЭКГ, измерением АД. Критерием положительной нагрузочной пробы при ВЭМ является смещение сегмента ST более 1 мм, продолжительностью более 0,08 с или развитие приступа стабильной стенокардии. При невозможности выполнения ВЭМ и тредмил-теста проводится чреспищеводная электрокардиостимуляция (ЧПЭКС) с целью искусственного увеличения ЧСС и провокации ангинозного приступа.
ЭхоКГ в покое используют для дифференциальной диагностики боли при стабильной стенокардии с болью в груди некоронарного генеза. Более информативная и чувствительная стресс-ЭхоКГ выявляет ишемические нарушения, локальные участки акинезии миокарда желудочка, гипокинезии и дискинезии, которых не было в покое.
Перфузионная сцинтиграфия миокарда (с Tl-201 или Tc-99), дополненная физической нагрузкой или фармакологической пробой, проводится для оценки кровоснабжения миокарда, выявления недостаточно перфузируемых участков, степени поражения коронарных артерий.
Клинико-лабораторная диагностика стабильной стенокардии больше имеет вспомогательное значение: определение гематокрита, уровней глюкозы, общего холестерина, ЛПНП и ЛПВП, ЛДГ, АСТ И АЛТ, креатинина, Т3, Т4, ТТГ важно для выявления сопутствующей патологии, факторов риска, исключения других причин болевого синдрома.
Диагностическая КТ-коронарография является эталонным методом диагностики состояния коронарного русла: позволяет определить тип кровоснабжения миокарда, наличие коронарного атеросклероза, оценить тяжесть стенозов, выявить аномальную анатомию коронарных артерий, определиться в выборе метода лечения стабильной стенокардии.
Лечение стабильной стенокардии
Целью лечения стабильной стенокардии является уменьшение частоты и интенсивности приступов и снижение риска осложнений: инфаркта миокарда, сердечной недостаточности, внезапной смерти. В основе фармакологической терапии – назначение трех основных групп противоишемических препаратов: нитратов, b-адреноблокаторов и блокаторов медленных кальциевых каналов, снижающих потребность миокарда в кислороде.
Для быстрого купирования болевого приступа стабильной стенокардии применяют нитроглицерин сублингвально – таблетированные формы или спрей. Нитраты пролонгированного действия (изосорбида динитрат, пентаэритритила тетранитрат) назначаются для профилактики приступов стабильной стенокардии с частотой развития 1 раз в неделю.
При стабильной стенокардии целесообразно применение b-адреноблокаторов: неселективных (пропранолол, надолол), кардиоселективных (бисопролол, атенолол), вызывающих расширение периферических сосудов (карведилол). Эффективны в лечении стабильной стенокардии блокаторы кальциевых каналов — верапамил, нифедипин, их сочетание, а также ретардные формы. Обязательными средствами терапии стабильной стенокардии являются антиагреганты, гиполипидемические средства.
Оперативное лечение стабильной стенокардии заключается в реваскуляризации миокарда, и включает чрескожную ангиопластику (баллонную дилатацию) или стентирование суженного атеросклеротическим процессом участка венечной артерии; аортокоронарное шунтирование с созданием анастомоза между аортой и венечной артерией дистальнее места сужения.
Прогноз и профилактика стабильной стенокардии
Стабильная стенокардия на протяжении многих лет может не проявлять тенденции к прогрессированию. При правильном лечении и ведении таких больных кардиологом можно держать под контролем симптомы заболевания (купировать приступы и избегать их повторного развития). Прогноз стабильной стенокардии – относительно благоприятный, зависит от степени коронарной обструкции и количества пораженных коронарных артерий. Семилетняя выживаемость больных при адекватной терапии составляет 97%. При прогрессировании стабильной стенокардии повышается риск развития инфаркта миокарда и внезапной сердечной смерти.
Для профилактики стабильной стенокардии необходимо исключить факторы риска ИБС: ограничить употребление жиров, соли, сахара, снизить массу тела, прекратить курить. Также важно обеспечить нормализацию уровня АД и коррекцию нарушений углеводного обмена.
Стенокардия: классификация, клиника, диагностика, лечение
Стенокардия — это клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область.
Два последних десятилетия в кардиологической практике широко применяется классификация ИБС, предложенная ВОЗ в 1979 году и адаптированная ВКНЦ АМН в 1983-м:
1. Стенокардия напряжения;
2. Впервые возникшая стенокардия;
3. Стабильная стенокардия (обязательно указание функционального класса):
· Класс I – латентная. Стенокардия возникает только при интенсивных и продолжительных физических нагрузках;
· Класс II – легкая степень. Приступы возникают при подъёме по лестнице, в гору, на холодном ветру, в морозную погоду, при ходьбе на расстояния больше двух километров и подъёме более чем на один этаж;
· Класс III – средней тяжести. Приступы возникают при ходьбе на расстояния более 1-го километра и подъёме на один этаж. Изредка наличествуют приступы в состоянии покоя;
· Класс IV – тяжелая. Неспособность к выполнению любой физической нагрузки, приступы регулярно возникают в состоянии покоя.
4. Прогрессирующая стенокардия (нестабильная);
5. Спонтанная (вариантная, вазоспастическая) стенокардия.
Классификация прогрессирующей стенокардии по остроте возникновения
· Класс I. Тяжелая или прогрессирующая стенокардия напряжения началась недавно, анамнез обострения ишемической болезни сердца менее чем 2 месяца;
· Класс II. Стенокардия напряжения и покоя подострая. Пациенты имели ангинозные приступы в течение предшествующего месяца, но не позднее, чем за 48 часов;
· Класс III. Острая стенокардия покоя. У пациентов наблюдались ангинозные приступы в состоянии покоя в течение последних 48-и часов.
Классификация нестабильной стенокардии в зависимости от условий её возникновения
· Класс А. Вторичная нестабильная стенокардия. Развитие нестабильной стенокардии происходит под влиянием факторов, которые усугубляют ишемию (лихорадка, анемия, гипотензия, инфекция, тахиаритмия, неконтролируемая гипертензия, дыхательная недостаточность, тиреотоксикоз);
· Класс В. Первичная нестабильная стенокардия, развивается без влияния вышеперечисленных факторов;
· Класс С. Ранняя постинфарктная НС. Развивается в течение двух недель после обширного инфаркта миокарда.
Большинство пациентов со стенокардией ощущают дискомфорт или боль в области груди. Дискомфорт обычно давящего, сжимающего, жгучего характера. Нередко такие пациенты, пытаясь описать область дискомфорта, прикладывают сжатый кулак или открытую ладонь к грудной клетке. Часто боль иррадиирует («отдаёт») в левое плечо и внутреннюю поверхность левой руки, шею; реже — в челюсть, зубы с левой стороны, правое плечо или руку, межлопаточную область спины, а также в эпигастральную область, что может сопровождаться диспептическими расстройствами (изжога, тошнота, колики). Исключительно редко боль может быть локализована только в эпигастральной области или даже в области головы, что очень затрудняет диагностику.
Приступы стенокардии обычно возникают при физической нагрузке, сильном эмоциональном возбуждении, после приёма избыточного количества пищи, пребывания в условиях низких температур или при повышении артериального давления. В таких ситуациях сердечной мышце требуется больше кислорода, чем она может получить через суженные коронарные артерии. В отсутствие стеноза коронарных артерий, их спазма или тромбоза, боли в грудной клетке, имеющие отношение к физической нагрузке или иным обстоятельствам, приводящим к повышению потребности сердечной мышцы в кислороде, могут возникать у пациентов с выраженной гипертрофией левого желудочка, вызванной стенозом аортального клапана, гипертрофической кардиомиопатией, а также аортальной регургитацией или дилатационной кардиомиопатией.
Приступ стенокардии обычно продолжается от 1 до 15 минут. Он исчезает при прекращении нагрузки или приёме нитратов короткого действия (например, нитроглицерина под язык).
Лабораторные тесты помогают установить возможную причину ишемии миокарда.
Клинический анализ крови. Изменения результатов клинического анализа крови (снижения уровня гемоглобина, сдвиги лейкоцитарной формулы и др.) позволяют выявить сопутствующие заболевания (анемию, эритремию, лейкоз и др.), провоцирующие ишемию миокарда.
Определение биохимических маркёров повреждения миокарда. При наличии клинических проявлений нестабильности, необходимо определить уровень тропонина или МВ-фракции креатинфосфокиназы в крови. Повышении уровня этих показателей указывает на наличие острого коронарного синдрома, а не стабильной стенокардии.
Биохимический анализ крови. Всем больным стенокардией необходимо исследовать липидный профиль (показатели общего холестерина, ЛПВП, ЛПНП и уровень триглицеридов) для оценки сердечно-сосудистого риска и необходимости коррекции. Также определяют уровень креатинина для оценки функции почек.
Оценка гликемии. Для выявления сахарного диабета как сопутствующей патологии при стенокардии оценивают уровень глюкозы натощак или проводят тест толерантности к глюкозе.
При наличии клинических признаков дисфункции щитовидной железы определяют уровень гормонов щитовидной железы в крови.
ЭКГ в покое. Всем пациентам с подозрением на стенокардию необходимо зарегистрировать ЭКГ в состоянии покоя в 12 стандартных отведениях. Хотя результаты этого метода соответствуют норме примерно в 50 % случаев наблюдения больных стенокардией, могут быть выявлены признаки коронарной болезни сердца (например, перенесённый инфаркт миокарда в анамнезе или нарушения реполяризации), а также другие изменения (гипертрофия левого желудочка, различные аритмии). Это позволяет определить дальнейший план обследования и лечения. ЭКГ может оказаться более информативной, если её регистрируют во время приступа стенокардии (обычно при стационарном наблюдении).
ЭКГ с физической нагрузкой. Применяют тредмил-тест или велоэргометрию с ЭКГ-мониторингом в 12 стандартных отведениях. Основной диагностический критерий изменения ЭКГ во время таких проб: горизонтальная или косонисходящая депрессия ST ≥0,1 мВ, сохраняющиеся по меньшей мере 0,06-0,08 с после точки J, в одном или нескольких отведениях ЭКГ. Применение нагрузочных тестов ограничено у пациентов с исходно изменённой ЭКГ (например, при блокаде левой ножки пучка Гиса, аритмиях или WPW-синдроме), так как сложно правильно толковать изменения сегмента ST.
Суточное амбулаторное мониторирование ЭКГ. Данный метод уступает в информативности стресс-тестам, но позволяет выявить ишемию миокарда во время обычной повседневной деятельности у 10-15 % больных стабильной стенокардией, у которых не возникает депрессия сегмента ST во время стресс-тестов. Особенно ценен этот метод для диагностики вазоспастической стенокардии.
Эхокардиография в покое — позволяет обнаружить или исключить другие расстройства (например, клапанные пороки сердца или гипертрофическая кардиомиопатия) как причины возникновения симптомов, а также оценить функцию желудочков, размеры полостей сердца и т. д.
Сцинтиграфия с физической или фармакологической нагрузкой проводят изотопами таллия-201, технеция-99 сестамиби или тетрофосмин в сочетании с физической нагрузкой. Если пациенты не могут выполнить физическую нагрузку, применяют сцинтиграфию в сочетании с фармакологическими пробами (введение добутамина, дипиридамола или аденозина).
Стресс-эхокардиография. Имеет как преимущества, так и недостатки по сравнению со сцинтиграфией миокарда и является альтернативой последнему. Проводят эхокардиографию в сочетании с фармакологической или физической нагрузкой.
С учётом возможных осложнений данной инвазивной процедуры и высокой стоимости, коронарография показана в следующих случаях:
· у пациентов, которые имеют высокую вероятность необходимости проведения реваскуляризации миокарда;
· у пациентов, перенесших остановку сердца, или с опасными для жизни желудочковыми аритмиями;
· если диагноз не подтверждён с помощью неинвазивных методов.
Лечение стенокардии преследует две основные цели.
Первая — улучшить прогноз и предупредить возникновение ИМ и ВС, и, соответственно, увеличить продолжительность жизни.
Вторая — уменьшить частоту и снизить интенсивность приступов стенокардии и, таким образом, улучшить КЖ пациента. Поэтому, если различные терапевтические стратегии равно эффективны в облегчении симптомов болезни, следует предпочесть лечение с доказанным или очень вероятным преимуществом в улучшении прогноза в плане профилактики осложнений и смерти.
Выбор метода лечения зависит от клинической реакции на первоначальную медикаментозную терапию, хотя некоторые пациенты сразу предпочитают и настаивают на коронарной реваскуляризации.
Изменение образа жизни.
Важнейшую роль в достижении первой цели играет изменение образа жизни пациента. Улучшения прогноза заболевания может быть достигнуто следующими мероприятиями:
Отказ от курения
Умеренная физическая активность
Диета и снижение веса тела: ограничение потребления соли и насыщенных жиров, регулярное употребление фруктов, овощей и рыбы.
Соблюдение диеты важно в качестве начальной терапии у пациентов с повышенным уровнем липидов, но, по данным различных исследований, этого недостаточно для снижения риска сердечно-сосудистых осложнений. Поэтому назначаются гиполипидемические препараты — ингибиторы ГМГ-КоА-редуктазы (статины). При этом цель лечения: снижение уровня общего холестерина до 4,5 ммоль/л (175 мг/дл) или ниже и снижение уровня холестерина ЛПНП до 2,5 ммоль/л (100 мг/дл) или ниже.
Всем больным стенокардией пожизненно назначают ацетилсалициловую кислоту в дозе 75-150 мг/сут при отсутствии противопоказаний. Доза должна быть минимально эффективной, так как с увеличением дозы повышается риск развития желудочно-кишечных побочных эффектов (кровотечения, ульцерогенность).
При наличии противопоказаний к ацетилсалициловой кислоте возможно назначение клопидогрела, который в исследованиях показал бо́льшую эффективность и реже вызывал развитие желудочно-кишечных кровотечений. Однако высокая стоимость клопидогрела создаёт определённые трудности. Также было показано, что добавление к ацетилсалициловой кислоте эзомепразола (80 мг/день) лучше, чем переход к клопидогрелу для профилактики рецидивирующих язвенных кровотечений у больных с язвенной болезнью и сосудистыми заболеваниями.
β-адреноблокаторы эффективны для купирования приступов стенокардии, и их рекомендовано использовать в качестве препаратов первой линии для облегчения ангинозных эпизодов. Их антиангинальный эффект обусловлен снижением потребности миокарда в кислороде за счёт снижения частоты сердечных сокращений (ЧСС) и артериального давления. Также удлиняется диастола и тем самым увеличивается время кровоснабжения ишемизированных зон миокарда. Наиболее предпочтительны кардиоселективные β-адреноблокаторы (они реже вызывают побочные эффекты, чем неселективные), среди которых наиболее широко используемые — метопролол, бисопролол и атенолол. Об эффективности приёма β-адреноблокатора судят по следующим клиническим параметрам: ЧСС в покое
93.79.221.197 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Что такое стабильная стенокардия?
Стенокардия является распространенной и опасной патологией, сопровождающейся болями в сердце, которые носят приступообразный характер. Когда симптомы возникают впервые, у пациента диагностируют нестабильную форму заболевания. Стабильная стенокардия характеризуется некоторой закономерностью: неприятные ощущения возникают периодически, например, под воздействием физической нагрузки. Но стоит только прекратить занятия, как боли проходят. Однако во всех случаях патология является следствием ИБС.
Классификация заболевания
Что такое стабильная стенокардия? Этот тип патологии, отличается от нестабильного вида, постоянством, то есть, пациент примерно понимает, когда может возникнуть приступ, под воздействием каких факторов. Код по МКБ 10 (международной классификации болезней) – I20.8.
Впрочем, в практике врачей предусмотрена другая форма классификации, разделяющая патологию на функциональные классы в зависимости от степени нагрузки, которую человек может вынести без появления боли:
- ФК 1 – пациент без опасений занимается домашними делами, может преодолеть 200 метров шагом без появления симптомов. Однако в холодное время года и при наличии вредных привычек этот порог снижается. Боли наблюдаются при интенсивных тренировках и эмоциональных переживаниях;
- ФК 2 – уровень активности снижается, и даже бытовые хлопоты могут вызвать болезненные ощущения, однако в целом человек ведет привычный образ жизни;
- ФК 3 – боли за грудиной появляются даже при медленной ходьбе на расстоянии 100 метров. Уровень жизни пациента снижается, ему требуется обязательное лечение. Если это требование проигнорировано, человеку придется исключить абсолютно все нагрузки на организм. Не только занятия спортом, но и подъем по лестнице или уборка в квартире окажется не по силам.
- ФК 4 – стабильная стенокардия напряжения возникает даже при минимальных нагрузках или в состоянии покоя. Нередко это вызвано перенесенными ранее заболеваниями – хронической сердечной недостаточностью и инфарктом миокарда.
Чем выше класс патологии, тем быстрее пациент должен обратиться к специалистам за помощью. Так как стенокардия поддается лечению, в том числе – медикаментозному, лучше начать терапию своевременно.
Причины развития заболевания
Наиболее часто стабильная стенокардия является следствием ишемической болезни сердца, она может быть вызвана и атеросклерозом, когда просвет в коронарных сосудах снижается более чем наполовину. В результате в сердечную мышцу поступает недостаточное количество кислорода, происходит спазм мелких сосудов, изменяется тонус сердца.
Пожилые пациенты в результате приступа стенокардии могут наблюдать обострение панкреатита, желчнокаменной болезни, грыжи кишечника.
Развитию болезни способствуют следующие факторы:
- Дистрофия коронарных артерий – возникает при явных нарушениях белкового обмена;
- Поражение соединительной ткани, которое носит ревматоидный характер – чаще наблюдается у пациентов в возрасте от 55 лет;
- Артериальная гипертония, протекающая в тяжелой форме или не пролеченная должным образом;
- Легочная гипертензия;
- Коронарная недостаточность и развитие стеноза;
- Наследственные факторы, ожирение, сахарный диабет, ранняя менопауза у женщин и длительное употребление контрацептивов.
Но не только заболевания сердца могут вызывать приступы. У пациента, состоящего на учете у кардиолога, боли могут возникать даже при обильном приеме пищи, длительном пребывании на свежем воздухе зимой и переохлаждении организма. Вызывают приступ и стрессовые ситуации: достаточно перенервничать, как неприятные ощущения за грудиной не заставят себя ждать.
Признаки начавшегося приступа
Выяснить, какие симптомы стабильной стенокардии являются наиболее распространенными, необходимо для того, чтобы вовремя диагностировать начавшийся приступ и обратиться в медицинское учреждение за помощью. Клинические признаки заболевания:
- Появляются боли в области груди, при этом они носят не постоянный характер, а возникают периодически. Пациент может заметить сам, какие факторы влияют на возникновение болей – зачастую это интенсивная физическая нагрузка;
- Характер боли может быть любым – тупые, давящие, сжимающие ощущения, которые отдают в область лопатки, левой руки или предплечья;
- Продолжительность приступа – не более 20 минут, обычно неприятные ощущения проходят после прекращения нагрузки на организм;
- Иногда боли отдают в область живота, сопровождаясь нарушением стула, рвотой и тошнотой. Зачастую столь противоречивые симптомы затрудняют диагностирование патологии.
Если приступ продолжается дольше обычного, чего ранее у пациента не наблюдалось, возможно, ИБС прогрессирует, развивается инфаркт миокарда – нужно обратиться к врачу.
Сопровождается стабильная стенокардия и другими признаками. Например, усталостью, быстрой утомляемостью, бледностью кожи и повышенной потливостью. У пациента возникает чувство страха, паники, артериальное давление может понижаться или повышаться. Это вызвано недостатком кислорода в крови, больные стараются снизить интенсивность нагрузки, обычно замирают в одном положении, чтобы дать организму отдых.
Диагностика стенокардии
Как и любые другие коронарные заболевания, стабильная стенокардия отлично поддается диагностированию в медицинском учреждении. Современное оборудование и высокая квалификация врача позволяют быстро выявить причину болей и назначить необходимое лечение. Впрочем, некоторые сложности могут возникнуть по той причине, что клинические симптомы при обращении к врачу не проявляются, пока нет приступа, соответственно, и аппаратура не сможет выявить нарушений.
Диагностика происходит несколькими методами:
- Пациент рассказывает о признаках и симптомах заболевания, чем подробнее будет рассказ, тем лучше. Диагноз ставится в том случае, если прослеживается отчетливая связь между физическими нагрузками и возникновением приступов;
- Велоэргометрия – этот метод основан на исследовании сердца под нагрузкой. Удается выяснить не только характер патологии, но и выносливость организма – какие тренировки не вызывают болей, а какие – провоцируют неприятные ощущения;
- Суточное мониторирование ЭКГ – позволяет определить чередование болевых приступов и периодов покоя, выяснить их продолжительность и факторы, повлиявшие на развитие стенокардии;
- Лабораторная диагностика – необходима, чтобы выявить сопровождающие приступ патологии, а также для исключения других отклонений в миокарде;
- КТ-коронарография – метод оценки сосудов области сердца, позволяющий выбрать оптимальную схему терапии и дать оценку рискам развития стеноза и атеросклероза.
В большинстве случаев поставить диагноз, хотя бы предварительный, можно на основании жалоб пациента. Именно поэтому важно отмечать любые проявления патологии, как можно более точно описывать характер болей и свои занятия, предшествующие началу приступа.
Лечение заболевания
Лечение стабильной стенокардии напряжения может осуществляться различными методами, это зависит от общей клинической картины, возраста пациента, риска развития более опасных патологий. Впрочем, выбрать метод терапии должен кардиолог на основании точной диагностики.
Принципы лечения
Ввиду того, что стенокардия развивается на фоне других заболеваний, методика лечения обусловлена несколькими принципами:
- Проводится терапия патологии, которая привела к развитию стенокардии – только в этом случае можно говорить об успешном лечении;
- Подбирается комплекс препаратов, которые бы могли стабильно купировать и предотвращать приступы;
- Оперативное вмешательство назначается в случае, когда прием медикаментов не дал результата, противопоказаний нет, зато имеются риски развития более тяжелых последствий.
Обращение к специалисту должно происходить своевременно, пока не возникли новые заболевания, а организм не ослаблен постоянными приступами.
Медикаментозная терапия препаратами
Наиболее эффективным методом лечения является фармакотерапия прогрессирующей стабильной стенокардии. Прием препаратов – это консервативный способ борьбы не только с симптомами, но и причинами, спровоцировавшими развитие патологии. Какие же группы лекарств назначают?
- Нитраты и нитриты – обладают способностью расширять коронарные сосуды, однако их прием должен вестись не постоянно, а лишь при возникновении приступов. Например, одним из наиболее эффективных средств для купирования болевых ощущений является Нитроглицерин. Также применяют Сустонит, Нитродерм, Тринитронг – средства, обладающие длительным эффектом;
- Антиагреганты – препараты, разжижающие кровь. Принцип их действия направлен на то, чтобы исключить склеивание тромбоцитов, появление бляшек на стенках сосудов, как результат – избежать сужения просвета. Наиболее доступные средства имеют в составе салициловую кислоту – Аспирин, Кардиомагнил, ТромбоАСС;
- Бета-адреноблокаторы – уменьшают частоту сокращений сердечной мышцы, что приводит к снижению потребности организма в кислороде. Пациенту легче переносить приступы. К числу препаратов с указанным эффектом относят Карведиолол, Эпанолол, Целипролол, Небиволол;
- Блокаторы кальциевых каналов – расслабляют гладкую мускулатуру артерий, что увеличивает просвет, улучшает доступ крови к сердцу. Пациентам назначают Стамло, Кардиолопин, Амлотоп, Норвакс, Тенокс.
Медикаментозный метод терапии должен проводиться под контролем врача. Принимать необходимо все назначенные препараты в той дозировке, что указано специалистом.
Хирургический метод лечения
Когда фармацевтические методы оказываются неэффективными, стабильная стенокардия прогрессирует, требуется оперативное лечение. Оно возможно далеко не для всех пациентов, так как у многих больных наблюдается недостаточное функционирование сердечной системы. Зато хирургический способ позволяет полностью избавиться от болей.
Врачами применяются такие методы терапии:
- Аортокоронарное шунтирование – операция заключается в том, что между аортой и сердечной артерий устанавливают искусственный сосуд в обход суженной артерии. Вмешательство требует высокой квалификации врача, переносится пациентами достаточно тяжело;
- Баллонная ангиопластика – расширение сосудов происходит за счет введения специального баллона, который фиксируется в месте закупорки артерии, позволяет ей перекачивать больший объем крови. Такая операция не проводится без стентирования;
- Стентирование артерии – вмешательство состоит в том, что в месте сужения сосуда вводят искусственное устройство – стент, который исключает дальнейшую закупорку и склеивание стенок.
Стентирование и баллонная ангиопластика – менее болезненные операции, так как стент вводится через бедренную артерию, не требуется вскрытие грудной клетки.
Многие пациенты боятся обращения к специалистам именно по той причине, что им может быть назначено хирургическое лечение. Однако при своевременном посещении врача в подавляющем большинстве случаев используют медикаментозную терапию, которая оказывается эффективной, а прибегать к более сложным методам не приходится.
Профилактика и образ жизни при стенокардии
Сама стабильная стенокардия является неблагоприятным симптомом того, что у человека развивается ИБС, соответственно, без врачебной помощи в скором времени возможно появление инфаркта миокарда или других более тяжелых патологий. Однако прогноз при стабильной стенокардии благоприятней, чем при нестабильной форме. Контролировать приступы и нормализовать кровоток можно с помощью медикаментов.
Многое зависит еще и от того, какой функциональный класс стабильной стенокардии диагностирован. Чем он выше, тем хуже качество жизни пациента. В целом, при выявлении патологии нужно придерживаться нескольких рекомендаций:
- Исключить вредные привычки;
- Следить за своим весом и рационом, не допускать переедания;
- Не подвергать организм стрессам и интенсивным физическим нагрузкам;
- Уделять больше времени сну и отдыху;
- Соблюдать все назначения врача.
Стабильная стенокардия отличается болезненными ощущениями в области сердца, а к ее развитию могут привести другие патологии коронарного характера. Теперь вы знаете признаки, симптомы и лечение стенокардии, названия препаратов, назначаемых специалистами. Но даже если по всем параметрам вы смогли самостоятельно диагностировать заболевание, принимать лекарства без консультации с врачом нельзя, только медики определяют оптимальный метод терапии.