Инфаркт миокарда внутренние болезни лекции
Юридическая консультация. Телефон: +7 920-985-9888.
Инфаркт миокарда.
Первый период представляет период предвестников (продромальный). Может отмечаться впервые возникшая стенокардия, прогрессирующая стенокардия, вазоспастическая стенокардия. Острейший период продолжается до 2 ч. Продолжительность острого периода до 8—10 дней, имеются следующие варианты течения:
1) ангинозный (боль за грудиной более 20 мин), двигательное беспокойство, холодный липкий пот, тошнота, рвота;
2) гастралгический (боли в эпигастральной области);
3) астматический (острая левожелудочковая недостаточность);
4) аритмический (острые нарушения ритма);
5) церебральный (недостаточность церебрального кровообращения);
6) бессимптомный (отсутствие клинических проявлений).
Далее следует подострый период продолжительностью до 4–8 недель. Затем развивается постинфарктный период продолжительностью до 2–6 месяцев.
При инфаркте миокарда основными синдромами являются болевой, аритмический, недостаточности кровообращения, резорбционно-некротический.
Болевой синдром отличается интенсивностью, продолжительностью (от нескольких часов до суток и более). Боль имеет давящий, сжимающий, режущий, разрывающий характер, локализуется чаще за грудиной, реже захватывает всю переднюю грудную стенку. Боль иррадиирует в левое плечо, руку, иногда челюсть, надчревную область, не снимается нитроглицерином, иногда наркотиками. Больные возбуждены, испытывают страх смерти. Кожа бледная, слизистые оболочки цианотичны, развиваются брадикардия, чаще умеренная тахикардия, кратковременное повышение артериального давления. Тоны сердца ослаблены, может выслушиваться протодиастолический ритм галопа.
Дополнительное диагностическое исследование. Обязательно проводится общий анализ крови: при стенокардии диагностической значимости не имеет, а при инфаркте миокарда отмечаются проявления резорбционно-некротического синдрома (повышение уровня лейкоцитов в периферической крови в первые сутки, через 2–3 суток увеличение СОЭ с постепенным снижением количества лейкоцитов).
Исследуются уровни трансаминаз, специфичных для инфаркта миокарда: миоглобин, микрофракция креатинкиназы (МВ-КК mаss) – ранние маркеры повреждения миокарда; тропонин, микрофракция креатинкиназы (МВ-КК) – поздние маркеры повреждения миокарда. При инфаркте миокарда происходит повышение активности трансаминаз, но эти показатели не относятся к специфичным тестам. Необходимо учитывать коэффициент де Ритиса (отношение АСТ/АЛТ), который при повреждении миокарда увеличивается более 1,33.
Проводится биохимическое исследование крови на определение холестерина, триглицеридов.
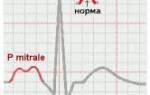
ЭКГ-исследование: при стенокардии отмечается отсутствие изменений на ЭКГ в безболевой период, при болях горизонтальное смещение интервала SТ ниже изоэлектрической линии более 1 мм при стенокардии напряжения и подъем сегмента SТ выше изолинии более 1 мм при стенокардии покоя. При инфаркте миокарда появляется патологический зубец Q глубиной более 1/3R и шириной более 0,03, отмечается смещение интервала SТ вверх от изолинии и отрицательный Т.
При стенокардии рекомендуется проведение коронарографии.
Нагрузочные пробы проводятся для определения функционального класса стенокардии, решения экспертных вопросов после перенесенного инфаркта миокарда.
При наличии противопоказаний к нагрузочным пробам и установления спазма коронарных артерий выполняются фармакологические пробы.
ЭхоКГ-исследование проводится для оценки функциональных параметров сердечной мышцы, выявления гипокинезии и акинезии миокарда.
Осложнения. К ранним осложнениям относятся кардиогенный шок, отек легких, нарушения ритма и проводимости, разрывы миокарда (тампонада сердца), острая аневризма сердца, перикардит, тромбоэндокардит, клиническая смерть (фибрилляция желудочков).
Поздними осложнениями являются стенокардия, сердечная недостаточность, разрыв миокарда, тромбоэмболия, нарушения ритма, синдром Дресслера (перикардит, плеврит, пневмонит), нарушения ритма, хроническая аневризма сердца.
Лечение. При стенокардии проводится купирование болевого приступа приемом нитроглицерина, при прогрессирующей форме стенокардии вводятся сосудорасширяющие средства и ненаркотические анальгетики.
Для профилактики повторных приступов рекомендуется ограничение физической нагрузки, борьба с артериальной гипертензией, ожирением, сахарным диабетом, гиперхолестеринемией, курением.
Медикаментозное лечение включает применение нитратов продленного действия, нитроподобных средств – нитронга, сустака, сустанита, нитросорбита, сиднофарма, эринита. Из антагонистов кальция используются кордафен, коринфар, верапамил. Из β-адреноблокаторов применяются атенолол, метапролол (эгилок), небиволол (небилет) и др. Используются антиаритмические препараты, спазмолитики (по показаниям), анаболитические средства, продектин).
Хирургическое лечение предусматривает проведение аортокоронарного шунтирования, чрескожной транслюминальной ангиопластики.
При инфаркте миокарда купирование болевого синдрома проводится наркотическими анальгетиками, фентанилом с дроперидолом, наркоз закисью азота, перидуральная анестезия.
При длительности болевого синдрома до 6 ч проводится тромболитическая и антикоагулянтная терапия. Возможно введение стрептазы, стрептодеказы, гепарина, непрямых антикоагулянтов.
Нитраты, β-адреноблокаторы применяются для предотвращения увеличения зоны некроза.
В подостром периоде используются нитраты пролонгированного действия, непрямые антикоагулянты для укрепления коронарного кровообращения.
При развитии осложнений проводится их соответствующее лечение.
Течение. При стенокардии течение волнообразное, зависит от степени и прогрессирования атеросклероза венечных артерий. При инфаркте миокарда течение может быть неосложненным, осложненным, затяжным и рецидивирующим.
Прогноз. При стенокардии прогноз зависит от степени выраженности атеросклероза коронарных артерий, от частоты приступов стенокардии. При инфаркте миокарда при отсутствии осложнений прогноз благоприятный, а при осложнениях – серьезный.
Профилактика. К первичной профилактике относятся следующие мероприятия: выявление факторов риска, рациональная организация режима труда и отдыха. Вторичная профилактика включает диспансерное наблюдение за лицами с нестабильными формами стенокардии, артериальной гипертензией.
2. Инфаркт миокарда
2. Инфаркт миокарда
Инфаркт миокарда – острый некроз сердечной мышцы. Он возникает в результате спазма или тромбоза коронарных артерий, измененных атеросклеротическими наложениями в результате резкого прекращения кровообращения в бассейне коронарных артерий или их веточек. Инфаркт миокарда – одно из проявлений ишемической болезни сердца. Такие клинические ситуации, как внезапно возникшие приступы стенокардии или стенокардия, изменившая свое течение, и некоторые другие, опасны в отношении развития инфаркта миокарда.
Факторы риска развития инфаркта миокарда. Наследственная предрасположенность, избыточная масса тела, малоподвижный образ жизни, наличие сахарного диабета и атеросклероз, вредные привычки (курение или употребление алкоголя).
Периоды заболевания. Первые 2 ч – острейший период заболевания. Возможные осложнения – острая недостаточность кровообращения и нарушения сердечного ритма. Острый период длится до 10 дней. Осложнения многообразны: выключение из функционирования участка миокарда приводит к появлению острой недостаточности левого желудочка (возникает отек легкого), кардиогенный шок, нарушения сердечного ритма и проводимости (аритмии и блокады сердца), разрыв сердца, тромбоэмболия по большому или малому кругу кровообращения, острая аневризма сердца. Подострый период продолжается до 4–8 недель. Возможные осложнения: синдром Дресслера (плеврит, перикардит, пневмонит), хроническая левожелудочковая недостаточность, тромбоэмболические осложнения и некоторые другие. Постинфарктный период продолжается до 2–6 месяцев, в течение которых сердечная мышца привыкает к новым условиям существования.
Клиника. В подавляющем большинстве случаев заболевание развивается внезапно. Возникает острая, жгучая, раздирающая боль за грудиной, иррадиирующая в левую руку, плечо, левую лопатку, левую половину нижней челюсти. Если приступ стенокардии не купируется в течение 20 мин, а продолжается несколько часов и даже дней, это помогает поставить диагноз инфаркта миокарда. В отличие от приступа стенокардии приступ боли при инфаркте не снимается с помощью расширяющих коронарные артерии лекарственных препаратов. Часто возникают страх смерти, резкая слабость, бледность кожи, холодный пот.
Данные клинического и инструментального обследования. При осмотре кожа бледная, может быть покрыта холодным липким потом (в сочетании с уменьшением количества отделяемой мочи, частым и слабым пульсом, гипотензией может быть признаком кардиогенного шока). Артериальная гипертензия сменяется гипотензией, возможны тахикардия, повышение температуры тела.
Аускультация. Тоны глухие, возможны нарушения ритма, причем выделяют даже аритмический вариант инфаркта, отличающийся от классического преобладанием в клинической картине аритмии.
При ЭКГ каждый период инфаркта миокарда отличается определенными изменениями. Так, в остром периоде инфаркта сегмент S-T поднимается над изолинией и плавно соединяется сзубцом Т, образуя монофазную кривую (симптом «кошачьей спинки»), затем исчезает зубец R, появляется патологический зубец Q, и формируется комплекс QS. Одновременно с этими изменениями формируется отрицательный Т, достигающий максимальной степени выраженности в подострую стадию инфаркта. Затем (в постинфарктный период) начинают происходить восстановительные процессы, однако отрицательный Т и патологический Q могут оставаться в течение последующей жизни. Такие изменения являются признаками трансмурального инфаркта миокарда.
Лабораторные методы исследования. ОАК: увеличение СОЭ, лейкоцитоз. Биохимическое исследование крови: повышение уровня ферментов (КФК, ЛДГ, аминотрансферазы и тропонины). Варианты течения инфаркта миокарда: астматический, гастралгический, безболевой, с атипичной локализацией боли, аритмический, церебральный.
Инфаркт миокарда
Инфаркт миокарда
Инфаркт миокарда – одна из наиболее актуальных проблем практического здравоохранения.
Еще в 1969 году в Женеве на заседании исполкома ВОЗ в протоколе записано: «Коронарная болезнь сердца достигла огромного распространения, поражая все более молодых людей. В последующие годы это приведет человечество к величайшей эпидемии, если мы не будем в состоянии изменять эту тенденцию на основе изучения причин и профилактики данного заболевания».
Ишемическая болезнь сердца была названа болезнью XX века. По данным ВОЗ около 500 человек на 100000 населения в возрасте от 50 – 54 лет умирают от инфаркта миокарда. В последние годы смертность от инфаркта миокарда несколько снижается в США и ряде европейских стран, но она по прежнему занимает 1 место в структуре смертности.
В 20% случаев заболевание имеет летальный исход, причем 60-70% погибают в первые 2 часа болезни. Госпитальная летальность 10%. Поэтому фельдшеру необходимо знать проявление болезни и уметь оказывать неотложную помощь. Мужчины болеют чаще, чем женщины: до 50 лет в 5 раз, после 60 лет в 2 раза. Средний возраст больных 45-60 лет. В последние годы отмечается «омоложение». Инфаркт миокарда уносит молодых мужчин, не достигших 40-летнего возраста.
Инфаркт миокарда – наиболее тяжелая форма ИБС, характеризующаяся развитием некроза в сердечной мышце, вследствие нарушения коронарного кровообращения. Термин предложен П. Мари в 1896 году (Франция).
В 1903 году клинику подробно описал В.П. Образцов и Н.Д. Стражеско – отечественные терапевты. Какова причина инфаркта?
Чаще всего причина оказывается атеросклероз коронарных артерий – (90 % людей старше 60 лет страдают атеросклерозом, в современных условиях атеросклероз отмечается чаще у 25-35 – летних).
Инфаркт миокарда возникает у 26-35% больных гипертонической болезнью.
Повышение свертываемости крови – тромбоз коронарных артерий.
Непосредственной причиной ИМ с зубцом Q является тромболитическая окклюзия коронарной артерии. При ИМ без зубца Q окклюзия неполная, наступает быстрая реперфузия (спонтанный лизис тромба или уменьшение сопутствующего спазма коронарной артерии) или причиной ИМ является микроэмболия мелких коронарных артерий тромбоцитарными агрегатами.
Гиподинамия – (Гете «Праздная жизнь» – это преждевременная старость, сидячий образ жизни, транспорт, телевизор и т. д.)
Ожирение. По данным ВОЗ избыточным весом страдают более 50% женщин, более 30% мужчин, более 15% детей. Люди с ожирением живут в среднем на 10 лет меньше.
Курение. Вероятность инфаркта миокарда в 6-12 раз больше, чем у некурящих. В соседней Финляндии курение уносит ежегодно 630 жизней мужчин в возрасте 35-64 лет.
Алкоголь. (50% летальных исходов связано с алкоголем). Инженер П. 40 лет, страдал редкими признаками стенокардии. Однажды после ответственного задания зашел к знакомым, выпил 100 гр. коньяка. По дороге домой скончался на улице. Злоупотребление алкоголем в большинстве случаев объясняет причину ранних инфарктов (до 40 лет).
Наследственная предрасположенность. Оказывает влияние в 25 % случаев. Нередко встречаются так называемые «семейные инфаркты».
В целом инфаркт миокарда – это болезнь цивилизации, так как в крупных городах болеют чаще, чем в малых и на селе. На селе в 10-12 раз меньше, чем в городах. Установлено, что инфаркты миокарда и внезапная смерть встречаются в течение 10 лет у 25% людей при наличии факторов риска, а среди остального населения того же пола и возраста в 4 раза реже.
В клинике различают стадии:
По глубине поражения (на основе данных электрокардиографического исследования):
Трансмуральный или крупноочаговый («Q-инфаркт») – с подъемом ST в первые часы заболевания и формированием зубца Q в последующем
По клиническому течению:
Неосложненный инфаркт миокарда
Осложненный инфаркт миокарда
Инфаркт левого желудочка (передний, задний или нижний, перегородочный)
Инфаркт правого желудочка
Синонимы термина ИМ с зубцом Q: мелкоочаговый, субэндокардиальный, нетрансмуральный или даже «микроинфаркт» (клинически и по ЭКГ эти варианты ИМ неотличимы).
Инфаркт миокарда проявляется в следующих клинических формах:
Типичная болевая – ангинозная
Клиническая картина типичной формы
Основными симптомами инфаркта миокарда являются боли. Боли сжимающего, давящего, жгучего характера, локализуются за грудиной, иррадирующие в левую половину тела (левую руку, плечо, лопатку, левую половину нижней челюсти, межлопаточную область). В отличии от стенокардии, боли интенсивнее, длительнее (от 30-40 мин и более), не купируются нитроглицерином. Как правило, у лиц пожилого и старческого возраста появляется одышка, удушье, слабость. Нередко появляется холодный липкий пот.
Характерным является чувство страха смерти. Больные так и говорят в последующем: «Я думал, что пришел конец». Они или боятся пошевелиться или стонут, мечутся. Вот, как описал боль при инфаркте миокарда Нодар Думбадзе в романе «Закон вечности»: «Боль возникла в правом плече. Затем она поползла к груди и застряла где-то под левым соском. Потом будто чья-то мозолистая рука проникла в грудь, схватила сердце и стала выжимать его словно виноградную гроздь. Выжимала медленно, старательно: раз-два, два-три, три-четыре… Наконец, когда в выжатом сердце не осталось и кровинки, та же рука равнодушно отшвырнула его, сердце остановилось. Нет сперва оно упало вниз, как падает налетевший на оконное стекло воробушек, забилось, затрепетало, а потом уже затихло. Но остановившееся сердце – это еще не смерть – это широко раскрытые от неимоверного ужаса глаза, мучительное ожидание: забьется вновь или нет проклятое сердце?»
По симптоматике острейшей фазы инфаркта миокарда выделяют следующие клинические варианты:
Болевой – типичное клиническое течение, основным проявлением при котором служит ангинозная боль, не зависящая от позы и положения тела, от движений и дыхания, устойчивая к нитратам; боль имеет давящий, душащий, жгущий или раздирающий характер с локализацией за грудиной, во всей передней грудной стенки с возможной иррадиацией в плечи, шею, руки, спину, эпигастальную область; характерны сочетания с гипергидрозом, резкой общей слабостью, бледностью кожных покровов, возбуждением, двигательным беспокойством.
Абдоминальный – проявляется сочетанием эпигастральных болей с диспептическими явлениями – тошнотой, не приносящей облегчения рвотой, икотой, отрыжкой, резким вздутием живота; возможна иррадиация болей в спину, напряжением брюшной стенки и болезненность при пальпации в эпигастрии.
Атипичный болевой – при котором болевой синдром имеет атипичный характер по локализации (например, только в зонах иррадиации – горле и нижней челюсти, плечах, руках и т. д.) и/или по характеру.
Астматический – единственным признаком, при котором является приступ одышки, являющийся проявлением острой застойной сердечной недостаточности (сердечная астма или отек легких)
Аритмический – при котором нарушения ритма сердца служат единственным клиническим проявлением или преобладают в клинической картине.
Цереброваскулярный – в клинической картине которого преобладают признаки нарушения мозгового кровообращения (чаще – динамического): обморок, головокружение, тошнота, рвота; возможна очаговая.
Малосимптомный (бессимптомный) – наиболее сложный для распознавания вариант, нередко диагностируется ретроспективно по данным ЭКГ.
На догоспитальном этапе оказания медицинской помощи диагноз острого инфаркта миокарда ставиться на основании наличия соответствующих:
При болевом варианте инфаркта диагностическим значением обладают:
интенсивность (в случаях, когда аналогичные боли возникали ранее, при инфаркте они бывают необычно интенсивными).
продолжительность (необычно длительный признак, сохраняющийся более 15-20 мин.)
поведение больного (возбуждение, двигательное беспокойство)
неэффективность сублигвального приема нитратов.
Электрокардиографические критерии – изменения, служащие признаками:
повреждения – дугообразный подъем сегмента ST выпуклостью вверх, сливающийся с положительным зубец Т или переходящий в отрицательный зубец Т (возможна дугообразная депрессия сегмента ST выпуклостью вниз)
крупноочагового или трансмурального инфаркта – появление патологического зубца Q и уменьшение амплитуды зубца R или исчезновение зубца R и формирование QS.
мелкоочагового инфаркта – появление отрицательного симметричного зубца Т
Биохимические маркеры некроза миокарда
Основным маркером возникновения некроза миокарда является повышение уровня сердечных тропонинов Т и I. Повышения уровня тропонинов (и последующая динамика) является наиболее чувствительным и специфичным маркером ИМ (некроза миокарда) при клинических проявлениях, соответствующих наличию острого коронарного синдрома (повышения уровня тропонинов может наблюдаться при повреждении миокарда «неишемической» этиологии: миокардит, ТЭЛА, сердечная недостаточность, ХПН).
Определение тропонинов позволяет выявить повреждение миокарда примерно у одной трети больных ИМ, не имеющих повышения МВ КФК. Повышение тропонинов начинается через 6 часов после развития ИМ и остается повышенным в течение 7 — 14 дней.
«Классическим» маркером ИМ является повышение активности или увеличение массы изофермента МВ КФК («кардиоспецифичный» изофермент креатинфосфокиназа). В норме активность МВ КФК составляет не более 3 % от общей активности КФК. При ИМ отмечается повышение МВ КФК более 5 % от общей КФК (до 15 % и более). Достоверная пожизненная диагностика мелкоочагового ИМ стала возможной только после введения в клиническую практику методов определения активности МВ КФК.
Для выявления зон нарушения регионарной сократимости широко используют эхокардиографию. Кроме выявления участков гипокинезии, акинезии или дискинезии, эхокардиографическим признаком ишемии или инфаркта является отсутствие систолического утолщения стенки левого желудочка (или даже его утоньшения во время систолы). Проведение эхокардиографии позволяет выявить признаки ИМ задней стенки, ИМ правого желудочка, определить локализацию ИМ у больных с блокадой левой ножки. Очень важное значение имеет проведение эхокардиографии в диагностике многих осложнений ИМ (разрыв папиллярной мышцы, разрыв межжелудочковой перегородки, аневризма и «псевдоаневризма» левого желудочка, выпот в полости перикарда, выявление тромбов в полостях сердца и оценка риска возникновения тромбоэмболий).
Лечение неосложненного инфаркта миокарда
Общий план ведения больных с ИМ можно представить в следующем виде:
Купировать болевой синдром, успокоить больного, дать аспирин.
Госпитализировать (доставить в БИТ).
Попытка восстановления коронарного кровотока (реперфузия миокарда), особенно в пределах 6-12 часов от начала ИМ.
Мероприятия, направленные на уменьшение размеров некроза, уменьшение степени нарушения функции левого желудочка, предупреждение рецидивирования и повторного ИМ, снижение частоты осложнений и смертности.
Купирование болевого синдрома
Причиной боли при ИМ является ишемия жизнеспособного миокарда. Поэтому для уменьшения и купирования боли используют все лечебные мероприятия, направленные на уменьшение ишемии (снижение потребности в кислороде и улучшение доставки кислорода к миокарду); ингаляция кислорода, нитроглицерин, бета-блокаторы. Сначала, если нет гипотонии, принимают нитроглицерин под язык (при необходимости повторно с интервалом 5 мин.). При отсутствии эффекта от нитроглицерина средством выбора для купирования болевого синдрома считается морфин — в/в через каждые 5-30 мин. до купирования боли. Кроме морфина, чаще всего используют промедол — в/в В большинстве случаев к наркотическим анальгетикам добавляют реланиум (под контролем АД).
При трудно поддающемся купированию болевом синдроме используют повторное введение наркотических анальгетиков, применение инфузии нитроглицерина, назначение -блокаторов. При отсутствии противопоказаний как можно раньше назначают -блокаторы: пропранолол (обзидан) в/в 4 раза в день; метопролол — в/в, далее метопролол внутрь 3-4 раза в день.
Внутривенную инфузию нитроглицерина назначают при некупирующемся болевом синдроме, признаках сохраняющейся ишемии.
Всем больным при первом подозрении на ИМ показано более раннее назначение аспирина (первую дозу аспирина 300-500 мг надо разжевать и запить водой).
При необходимости проводить реанимационные мероприятия – электроимпульсная терапия, дефибриляция – разряд 5500-7700 в ИВЛ, массаж сердца, адреналин внутрисердечно при остановке сердца.
Необходимо интенсивное, динамическое, кардиомониторное наблюдение за больным, контроль показателей гемодинамики, диуреза, деятельности кишечника. По состоянию больных переводят через 3-5 суток в общую палату.
Новая глава в медицине – хирургическое лечение ИБС и инфаркта миокарда с помощью восстановления кровотока.
Инфаркт миокарда внутренние болезни лекции
Лекция на тему «инфаркт миокарда»
Инфаркт миокарда (ИМ) — острое нарушение коронарного кровообращения, результат которого — некроз сердечной мышцы. Чаще всего некроз затрагивает мышцу левого желудочка. Причиной нарушения кровообращения является тромб , возникший на месте надрыва или разрыва покрышки атеросклеротической бляшки.
Около 15—20% больных инфарктом миокарда погибают на догоспитальном этапе, еще 15% — в больнице. Большая часть больничной летальности приходится на первые двое суток. Восстановление перфузии (коронарного кровообращения) в течение первых 4—6ч инфаркта миокарда способствует ограничению его размеров, улучшению сократимости левого желудочка, снижению частоты осложнений и летальности. Но даже позднее восстановление перфузии также сопровождается увеличением выживаемости, что связывают с ускорением рубцевания миокарда и уменьшением частоты аритмий (но не ограничением размеров инфаркта).
Клиника состоит из 5 периодов:
1) прединфарктное состояние. В первом периоде учащаются, утяжеляются и удлиняются приступы — нестабильная (прогрессирующая) стенокардия;
2) острейший — первые сутки — начало некроза,
3) острый – 2-3недели — зона некроза ограничивается,
4) подострый — 4-8 недель — начало формирования рубца на месте очага некроза,
5) рубцовый — постинфарктный — 2-6 месяцев — рубцевание закончилось — кардиосклероз.
Инфаркт может быть мелкоочаговым и крупноочаговым (распространённым, обширным). Распространенность определяется числом отведений, в которых регистрируются изменения ЭКГ.
По глубине поражения миокарда инфаркт может быть трансмуральным — некроз всех слоёв стенки сердца, интрамуральным (некроз участка миокарда в глубине мышцы), субэпикардиальным (участок некроза под эпикардом), субэндокардиальным (участок некроза под эндокардом).
Трансмуральный и крупноочаговый протекает с типичным болевым синдромом .
Мелкоочаговый и не трансмуральный чаще всего протекает атипично.
Решающее значение для диагностики инфаркта миокарда имеет ЭКГ (изменения в 85% случаев) – смотри ЭКГ при ИМ. Для подтверждения диагноза при наличии клиники, отсутствии изменений на ЭКГ, атипичном варианте течения необходимо произвести исследование крови на маркёры инфаркта миокарда : сердечные тропонины, ферменты, белки острой фазы.
В крови в первые сутки лейкоцитоз со сдвигом лейкоформулы влево и повышение СОЭ к концу первой недели. Повышается активность миокардиальных ферментов: аспаратаминотрансферазы (АСТ), лактатдегидрогеназы 1 и 2 (ЛДГ 1 , ЛДГ 2 ,), креатинфосфокиназы (КФК) — её сердечной фракции (МВ-КФК). Увеличивается уровень миоглобина и сердечных тропонинов. Появляется СРБ и повышаются другие белки острой фазы (сиаловые кислоты, фибриноген).
Оказание неотложной помощи при подозрении на инфаркт миокарда — смотри алгоритм.
Лечение инфаркта миокарда — в палате кардиореанимации:
1. строгий постельный режим, диета № 10,
2. установка в/в катетера (в/м введение препаратов изменяет концентрацию ферментов крови),
3. оксигенотерапия (30-40% кислородно-воздушная смесь, в тяжёлых случаях 100% кислород) 3-4л/мин через носовой катетер,
А морфина сульфат 1% 1мл или 1мл 2% промедола или 1мл дроперидола 0,25% или фентанила 1-2мл 0,005% в 8-9мл физраствора в/в медленно струйно,
Б нейролептанальгезия таламоналом 2мл (дроперидол+фентанил) 8мл физраствора в/в медленно струйно,
В обезболивание и седация (атаранальгезия) — в/в медленно струйно 0,005% фентанил 2мл + 0,5% диазепам 2мл + 16мл физраствора или 1мл 2% раствор промедола + 2мл 0,5% диазепама + 17 мл физраствора, повторить через 30-40 мин,
Г седация — натрия оксибутират 20% 20мл в/в со скоростью 1 мл/мин;
Д при неэффективности — наркоз закисью азота,
5. снятие коронароспазма — нитроглицерин одна таблетка под язык через каждых 10-15мин в течение часа; затем перейти на нитроглицерин в/в капельно 5 мкг/мин до снижения артериального давления до 100мм рт ст, продолжать от нескольких часов до нескольких суток;
6. аспирин по 0,1-0,375г в день — разжевать, но не глотать, а рассосать во рту,
7. при повышении АД — периферические вазодилятаторы (нитропруссид натрия), антагонисты кальция, мочегонные (лазикс), при тахикардии и повышении АД — β-адреноблокаторы: обзидан 1мл 0,1% в 15мл физраствора в/в медленно струйно,
8. кардиопротекция и профилактика аритмий — поляризующая смесь в/в капельно (500 мл 5% глюкозы + 6ЕД инсулина + 1,5гр хлористого калия + 2,5гр сернокислого магния или 20 мл панангина вместо хлористого калия и сернокислого магния),
9. лечение аритмий: лидокаин 2% в/в медленно струйно 3-5мл + 10мл физраствора в течение 3-5 мин, а затем в/в капельно со скоростью 17 капель в минуту или 10% новокаинамид 10мл + амиодарон 2мл + 200мл физраствора в/в капельно; при нарушении проводимости атропин 1мл в/м, если не помогают антиаритмики – ЭИТ – дефибрилляция — (50-100Дж, а затем 200-360Дж);
10. восстановление коронарного кровотока – тромболизис – растворение тромба: тромболитики – стрептокиназа (стрептаза), кабикиназа, авелизин, урокиназа, анистреплаза, алтеплаза. Вводят внутривенно капельно, иногда струйно. В осстановление кровотока в первые 4 часа уменьшает зону некроза,
11. профилактика повторных тромбозов — гепарин в/в струйно 5-10тысЕД в 10мл физраствора, а затем в/в капельно в 200мл физраствора со скоростью 1000ЕД/час, 2-3 раза в день,
12. за 2 дня до отмены гепарина — непрямые антикоагулянты – неодикумарин (пелентан), синкумар (аценокумарол), фепромарон, фенилин, варфавин.
За больным производится кардиомониторное наблюдение с целью диагностики осложнений. Производится измерение до 10 параметров: дыхание, пульс, артериальное давление, температура, парциальное давление кислорода и углекислого газа в крови (SpO 2 , CO 2 , FiO 2 ), сердечный выброс, ЭКГ. Кардиомониторы — 12 канальные, самостоятельно производящие интерпретацию полученных показателей.
Оказание неотложной помощи при кардиогенном шоке – смотри алгоритм.
Осложнения инфаркта миокарда:
-острая левожелудочковая недостаточность (сердечная астма, отёк лёгких),
-нарушения ритма (желудочковая тахикардия, фибрилляция желудочков, трепетание и мерцание предсердий), проводимости (вплоть до полной АВ-блокады),
-синдром Дресслера (аутоиммунный генез) развивается через несколько дней — 6 недель после инфаркта и заключается в возникновении перикардита, плеврита, пневмонии, лечится НПВС и кортикостероидами,
-аневризма сердца — отсутствие динамики на ЭКГ, прогрессирование сердечной недостаточности,
-постинфарктная стенокардия (на 2-21 день).
Профилактика инфаркта миокарда : первичная – лечение атеросклероза, вторичная — исключение провоцирующих факторов и назначение противорецидивного лечения.
Примеры формулировки диагноза:
-инфаркт миокарда заднебазальный трансмуральный крупноочаговый от ___ числа; кардиогенный шок;
-инфаркт миокарда интрамуральный мелкоочаговый от ___ числа; мерцательная аритмия;
-инфаркт миокарда суэпикардиальный от ___ числа; ранняя постинфарктная стенокардия;
-инфаркт миокарда передний трансмуральный крупноочаговый от ___ числа; постинфарктный кардиосклероз, аневризма сердца.
4.7. Инфаркт миокарда
Острый инфаркт миокарда — острое заболевание, которое обусловливается развитием одного или нескольких очагов ишемического некроза в сердечной мышце в результате нарушения ее кровообращения, возникающего от сужения сосудов атеросклеротической бляшкой или тромбоза коронарной артерии (рис. 35).
Рис. 35. Инфаркт миокарда:
я — трансмуральный; б — нетрансмуральный (крупноочаговый); в — интрамуральный
Классификация инфаркта миокарда
I. По величине очага некроза сердечной мышцы: 1. Крупноочаговый. 2. Мелкоочаговый.
II. По локализации поражения: определяется названием стенок левого желудочка сердца I, кроме того, преимущественно базальным или верхушечным расположением зоны инфаркта. Поражающий некрозом всю толщину стенки желудочка инфаркт называется трансмуральным (рис. 36).
III. По клиническому протеканию периода: 1. Предынфарктный. 2. Острейший. 3. Острый. 4. Подострый. 5. Постинфарктный.
IV. По течению: 1. Рецидивирующий. 2. Повторный. 3. Продолжительный.
V. Атипичные формы: 1. Астматическая. 2. Гастральгическая (абдоминальная). 3. Аритмическая. 4. Церебральная. 5. Бессимптомная. 6. Периферическая.
VI. Осложнения инфаркта миокарда: 1. Кардиогенный шок. 2. Острая сердечная недостаточность (сердечная астма). 3. Нарушение ритма и проводимости. 4. Гемотампонада. 5. Разрыв межжелудочковой перегородки и сосочковой мышцы. 6. Аневризма сердца. 7. Парез желудка и кишечника, кровотечение желудочное и кишечное, панкреатит.
8. Психические расстройства. 9. Синдром Дресслера и др.
Инфаркт миокарда развивается чаще у мужчин старшего возраста, но может встречаться и у лиц моложе 40 лет.
Основные симптомы. Инфаркт миокарда не имеет единой патологической симптоматики, его клинические и инструментально-лабораторные данные вариабельны. Поэтому диагностика заболевания должна основываться на сумме клинических, электрокардиографических и ферментативных признаков.
Наиболее частым симптомом инфаркта миокарда является длительный болевой приступ в области сердца и за грудиной. Боль при инфаркте миокарда отличается от болевого приступа стенокардии не только интенсивностью, но и длительностью, поскольку не купируется обычными дозами нитратов. Боль возникает внезапно, имеет особенно интенсивный характер, сжимающая, в ряде случаев острая, распирающая, иррадиирующая в левую руку, кисть, нижнюю челюсть, ухо, зубы, эпигастральную область, под левую лопатку. Наличие болевого синдрома характеризует начало развития острейшего периода заболевания. Чем больше зона некроза, тем интенсивнее боль.
Боль носит волнообразный характер (то усиливается, то ослабевает), может продолжаться несколько часов и даже суток, не снимается нитроглицерином. Сопровождается чувством страха, возбуждением. Наблюдается бледность кожи, слизистых оболочек, акроцианоз, холодеют пальцы рук и ступней, появляется гиперемия с синюшным цветом на коже шеи, что служит показателем боли и одновременно характеристикой ее интенсивности. При обследовании пульса возможна брадикардия, которая сменяется тахикардией и аритмией. Артериальное давление в период болевого приступа может быть повышенным, а затем постепенно снижаться. При аускультации выслушивается приглушение тонов сердца.
Вместе с тем могут встречаться и атипичные формы инфаркта миокарда: периферическая; баболевая. Периферическая, в свою очередь, делится на: а) леворучную; б) леволопаточную; в) гортанно-глоточную; г) верхнепозвоночную; д) нижнечелюстную. Безболевые атипические формы инфаркта миокарда: а) абдоминальная; б) астматическая; в) коллапгоид- ная; г) отечная; д) аритмическая; е) церебральная; ж) малое и м- птомная; з) комбинированная. Атипичные формы чаще всего встречаются у пожилых людей с выраженными явлениями кардиосклероза, недостаточности кровообращения и др.
Через два дня после начала заболевания повышается температура тела до субфебрильной и несколько выше и удерживается 3—5 сут., а улиц старшего возраста она может быть и нормальной.
При исследовании крови в остром периоде, который отражает развитие явлений некроза, асептического воспаления, наблюдается увеличение ферментов — общей КФК, МВ-КФК, ЛДГ, ЛДГф АсАГ, миоглобин, нейтрофильный лейкоцитоз со сдвигом влево, а начиная с 3-го дня увеличивается скорость оседания эритроцитов, повышается уровень грубодисперсных фракций белка (глобулины, фибриноген), ферментов сыворотки крови.
На ЭКГ появляются характерные изменения комплекса ОЛБ!зубца Т(рис. 36).
Рис. 36. Изменения ЭКГ при остром инфаркте миокарда (схема): а — ишемическая стадия: резкий подъем сегмента ЛТи слияние его с зубцом Т: 6 — острая стадия: образование глубокого, широкого зубца 0; е — подострая стадия: сегмент 5Тна изолинии, образовался отрицательный глубокий зубец /«коронарный»; г — рубцовая стадия: сохраняется патологический зубец 0, амплитуда «коронарного» зубца /уменьшилась
При мелкоочаговом инфаркте миокарда на ЭКГ наблюдаются только изменения зубца I
После острой стадии болезни, когда с помощью лечения снижаются боль и артериальное давление, больной может почувствовать себя удовлетворительно.
У некоторых больных приступы стенокардии возобновляются.