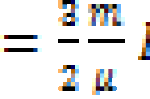Давление плода на диафрагму
Ребенок давит на диафрагму
Во втором триместре беременности живот женщины начинает расти более интенсивно. К этому времени тошнота и токсикоз уже прошли, но начинаются новые неудобства, связанные с увеличивающейся маткой, смещением внутренних органов. Ребенок растет и начинает активно шевелиться, что тоже не проходит незаметно для женского организма.
Именно в этот период беременности женщина часто жалуется, что у нее болит грудная клетка. Эти боли имеют несколько причин.
Растяжение связок
Главной причиной являются гормональные изменения. Природа позаботилась о том, чтобы во время беременности женский таз стал немного шире. Это дает возможность плоду быстрее пройти через родовой канал.
В функции плаценты входит выработка специального гормона под названием релаксин. Он мягко действует на связки, сухожилия и кости таза, размягчая их, делая более эластичными. Однако релаксин также оказывает свое действие и на другие костные структуры, в том числе на кости, хрящи и связки грудной клетки. Создается ощущение дискомфорта, болезненности в груди, чувство распирания.
Это состояние физиологично и неопасно. После родов, когда гормональный фон придет в нормальное состояние, неприятные ощущения пройдут.
Также читайте почему при беременности болит поясница.
Межреберная невралгия
Так называют появление боли, связанной с компресссией нервного корешка. Возникает по ходу межреберных нервов.
Чаще всего это состояние связано с тем, что с ростом живота на позвоночник беременной значительно возрастает нагрузка. Растущая матка давит на диафрагму, а та, в свою очередь, оказывает давление на ребра. В результате межреберные промежутки несколько сужаются, защемляя проходящие в них нервы.
Заболевание проявляет себя внезапно: сильно болит грудная клетка, становится трудно сделать вдох. При малейших движениях боль усиливается. Особенно женщине трудно утром встать с кровати.
При беременности это одна их самых неприятных вещей, так как практически все эффективные методы лечения в данном случае противопоказаны, они могут навредить ребенку.
Подробнее о межреберной невралгии при беременности читайте здесь.
Еще одной причиной межреберной невралгии может стать остеохондроз, который нередко встречается у женщин после 35 лет. Питание межпозвоночных дисков ухудшается, фиброзная ткань замещается соединительной, которая, в свою очередь, не обладает такой превосходной амортизацией.
Поэтому женщине, страдающей остеохондрозом, следует еще до беременности провести профилактическое лечение, укрепить мышечный каркас. Тогда вероятность обострения заболевания снизится в несколько раз.
Давление в грудной клетке из-за изжоги
Изжога — это состояние беспокоит многих женщин во второй половине беременности. Причина ее та же, что и в предыдущих случаях. Только в этот раз увеличенная матка давит своим дном на желудок, смещая его кверху. В дополнение главный гормон беременности – прогестерон – расслабляет не только мышечную ткань матки, но и гладкую мускулатуру желудка и пищевода.
В результате расслабленный сфинктер не в состоянии сомкнуться и кислое желудочное содержимое легко проникает в пищевод, вызывает чувство дискомфорта, отрыжку, часто с кислым привкусом. Беременная ощущает, что на грудную клетку что-то давит изнутри. Такое чувство в медицине называют дисфагией. А само состояние – рефлюкс-эзофагитом.
Для снижения симптомов изжоги рекомендуют:
- спать с высоко поднятой подушкой;
- за 2 часа до сна не принимать пищу;
- не увлекаться газированной водой, жареной и острой пищей. Приступ изжоги может вызвать свежая сдоба, чашка кофе, цитрусовые, виноград;
- питаться следует маленькими порциями до пяти раз в день, но не переедая;
- постараться не волноваться, так как кортизол, вырабатывающийся во время стресса, повышает выработку соляной кислоты;
- бросить курить, если женщина до сих пор этого не сделала;
- принять таблетку Рэнни (но только при сильной изжоге). Этот препарат безопасен и разрешен беременным.
Заболевания сердца
Даже если до беременности у женщины не было сердечных заболеваний, необходимо помнить, что нагрузка на организм в этот период достаточно большая. Поэтому сердечная мышца также может недополучать кислород. К тому же увеличенный живот смещает сердце немного вверх, что отрицательно сказывается на его работе.
Проблема проявится с большей вероятностью, если женщина еще до беременности имела проблемы с сердцем.
Симптомы повышенной нагрузки на сердечную мышцу напоминают приступ стенокардии. Причина в том, что механизм возникновения – недостаток кислорода – одинаков. Болит за грудиной, боль иррадиирует в руку, плечо, под лопатку.
Возникает ощущение недостатка воздуха, страх.
К какому врачу обращаться
Выяснив причину, необходимо направить все усилия на ее устранение. Для этого необходима помощь врача. С подобными проблемами обращаются к неврологу, ортопеду, терапевту или кардиологу (в зависимости от преобладающих симптомов).
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Специалисты направят на необходимые исследования и назначат лечение, которое поможет беременной и не навредит будущему ребенку.
Наиболее эффективно проведение профилактики заболеваний еще до наступления беременности. Женщине следует вести здоровый образ жизни, правильно питаться. Полезны будут умеренные физические нагрузки и плавание в бассейне.
Что делать, если давит по грудью при беременности? Причины ощущения сдавливания в груди
Как правило, подобную симптоматику большинство беременных женщин начинает ощущать ближе к концу второго — началу третьего триместра и обусловлена она сугубо физиологическими процессами, неизменно происходящими в организме по мере роста плода.
При этом состояние, когда давит под грудью при беременности, вовсе не обязательно должна ощущать каждая женщина, ведь оно напрямую зависит не только от размеров плода, но и внутреннем расположении матки относительно брюшных стенок (различают внутренне и наружное). Так, в случае, если матка расположена слишком близко к передней брюшной стенке, то по мере роста будущего ребенка, она начинает не только способствовать значительному смещению всех внутренних органов, что является вполне естественным процессом, но и оказывать сильное давление на диафрагму и костную ткань, из-за чего и создается ощущение, что болит под грудью ребро при беременности. Причем, болезненный синдром — не единственный негативный момент таких перестроек в организме, напрямую связанных с интересным положением женщины, ведь помимо прочего, давление на диафрагму, ребра и, как следствие, мягкие ткани передней стенки живота, сопровождаются такими неприятнейшими моментами, как зуд, отечность и даже скрытые гематомы.
Чаще всего у беременных женщин с подобными проблемами можно наблюдать очень большой животик, ну а если речь идет о многоплодии, то, к сожалению, избежать такого дискомфорта вряд ли удастся. Мало того, нередко, когда подобная симптоматика усугубляется плохим физическим самочувствием, которое особенно сильно дает о себе знать в тем моменты, когда женщина находится в исключительно горизонтальном положении (имеется ввиду идеально ровная поверхность без мягких подушек или матраца). Так, например, многие будущие мамочки начинают чувствовать острое недомогание, во время процедуры УЗИ (ультра-звуковое исследование плода и плаценты) и нередко когда она заканчивается потерей сознания. Врачи называют данное явление синдромом полой вены и как раз-таки и объясняют его сильным давлением плода на диафрагму.
Случается и такое, что наряду с тем, что болит ребро под грудью при беременности, женщина начинает чувствовать сильнейшее распирание в области грудной клетки и все лифчики становятся ей малы в объеме. Подобная симптоматика обусловлена временными деформациями суставов и обычно в течение нескольких дней/недель после родов все становится на свои места. Для того, чтобы хоть как-то облегчить свое существование в последние несколько месяцев беременности, специалисты рекомендуют носить специальное бескаркасное нижнее белье, которое предусматривает широкую полосу под чашечками лифа и полностью исключает использование поддерживающих косточек. Дополнительное удобство таких лифчиков заключается в том, что они, как правило, оснащены специальными регуляторами обхвата, которыми можно воспользоваться в случае, если размер груди перестанет меняться, а объем грудной клетки продолжит свое расширение. Такое белье, кстати, пригодится и во время грудного вскармливания, особенно если его чашечки оснащены специальными пуговичками, которые позволяют в любой момент извлекать грудь наружу без снятия самого лифа.
Случается и такое, что сильнейшие боли и тяжесть под грудью беременная женщина начинает испытывать из-за своей неправильной осанки (имеется ввиду различные патологии и искривления, при которых внутренне смещение органов затрудняется или происходит совершенно по другим, нестандартным для этого явления, схемам). Выход из этой ситуации только один — следить за своей осанкой и как можно чаще откидываться на вертикальную плоскую поверхность, будь-то стена или спинка стула, по максимуму тем самым разгружая свой позвоночник, диафрагму и грудную клетку посредством смещения центра тяжести. В идеале, конечно, стоит подобрать специальный бандаж для живота или пошить его у высококвалифицированных специалистов по индивидуальным размерам с учетом всех особенностей строения. Это приспособление поможет поддерживать живот снизу и в то же время сдержит его от напирания вверх, тем самым снизив давление на диафрагму и грудную клетку в целом.
Можно помогать себе «разгрузиться» и с помощью специальных упражнений. Одно из них заключается в том, что женщина должна стать в коленно-локтевую позу и начать выгибаться дугой вверх и, соответственно, прогибаться вниз, как кошечка. Обычно пяти-десяти минут таких нехитрых манипуляций вполне достаточно для того, чтобы снизить болевой порог или хотя бы на время устранить другие неприятные ощущения, связанные с этим явлением. Не редкость, когда тяжесть в грудной клетке частично или полностью проходит где-то с 35 недели, когда женщина уже, как говорится, находится на финишной прямой. Это связано с тем, что по мере приближения родового процесса, сам животик начинает опускаться вниз, снижая тем самым напор на диафрагму и ребра. В этом случае, напротив, центр тяжести может сместиться вниз и на этот раз начнут давать о себе знать тазовые кости, хотя последняя симптоматика вовсе не обязательна.
И даже, если существенного облегчения до родов так и не произойдет, не стоит отчаиваться, ведь все трудности и не очень комфортные моменты забудутся сразу после того, как на свет появится малыш и мамочке придется озаботиться уже совсем другими проблемами.
Иногда, для того, чтобы ускорить послеродовый процесс восстановления, женщине рекомендуют использовать специальный корсет, который поможет в кратчайшие сроки утянуть растянутые мышцы передней стенки брюшной полости, а также привести в первоначальный вид грудную клетку, которая нередко во время беременности поддается довольно серьезным деформациям и смещениям.
Третий триместр беременности
Второй триместр беременности завершен. Остались позади 27 счастливых недель и вы на «финишной» прямой. Третий триместр беременности длится с 27 по 40 недели беременности и оканчивается родами.
Третий триместр называют плодным периодом или поздним фетальным, который характеризуется окончательным внутриутробным ростом и созреванием органов и систем плода и подготовкой организмов матери и ребенка к родам. Осталось совсем немного ожиданий, и свершится то чудо, о котором вы мечтали всё это время.
Третий триместр беременности – развитие плода
К началу третьего триместра ваш будущий ребенок весит около 1000 г и рост его составляет примерно 35 см. Дети, рождающиеся в этот период, обычно способны выжить, хотя по мере приближения назначенного срока шанс выжить значительно увеличивается. Для выхаживания детей, рожденных в самом начале третьего триместра беременности, необходима специальная аппаратура. К концу беременности антитела проникают через плаценту в плод, создавая кратковременную сопротивляемость болезням, к которым у матери имеется иммунитет. Недоношенные детки получают меньше этой защиты, чем доношенные, следовательно, более подвержены инфекции.
Ребенок уже фактически сформирован и в третьем триместре будет активно происходить совершенствование его органов и систем: ногти вырастут до кончиков пальцев, отрастут волосики на голове, пушок (лануго) почти исчезнет, под кожей отложится жир, зачатки постоянных зубов появятся под зачатками молочных.
В третьем триместре беременности ребенок слышит и начинает узнавать голос матери, так что после рождения предпочтет его незнакомым голосам. Конечно, ребенок слышит и другие звуки: передвижение пищи по кишечнику, стук сердца и другие внешние звуки (музыка, голоса и т.д.). Эти знакомые или похожие на знакомые звуки часто успокаивают плачущего новорожденного.
У ребенка активно работают мышцы глаз, открываются веки. В стадии быстрого сна малыш в утробе двигает глазами подобно тому, как это делают взрослые, и многие ученые считают это сном. Ученые предполагают, что плод видит сны о том, что он знает – об ощущениях, которые он испытывает в утробе.
К началу третьего триместра малыш много двигается, свободно переворачивается, вытягивает ручки и ножки и движения его становятся все ощутимей – теперь не только мамочка, но и другие родственники могут ощутить, что малыш изнутри толкается или упирается ножкой, если приложить руку к животу. Периоды движения чередуются с относительно спокойным его состоянием, когда ребенок спит.
Если в начале третьего триместра шевеления частые, то по мере увеличения срока беременности малышу все меньше хватает места в матке, движения становятся реже, но сильней, а порой даже болезненней. Легкие толчки уже заменяются сильными «пинками», а когда ребенок переворачивается внутри матки, снаружи заметно, как живот меняет свою конфигурацию.
Во время планового осмотра в третьем триместре беременности врач или акушерка прощупывает руками живот беременной, чтобы определить, какое положение принял ребенок. Эта процедура называется прием Леопольда – Левицкого.
Ближе к родам шевеления ощущаются в основном в той области, где располагаются конечности малыша, чаще всего в верхней половине живота (так как в подавляющем большинстве плод располагается головкой вниз). Это называется головным предлежанием. Если же кроха разместился вниз ножками или ягодичками, то это называется тазовым предлежанием плода. При тазовом предлежании активные шевеления ощутимы в нижних отделах живота. Когда вы чувствуете серию ритмичных толчков, возможно, ваш ребенок икает.
Третий триместр беременности – самочувствие женщины
Вам стало тяжело дышать, это связано с тем, что за предыдущее время матка значительно увеличилась в размерах и в связи с высоким стоянием дна матки она подпирает диафрагму и, как следствие, затрудняет дыхание. Выросшая матка оказывает давление не только на диафрагму, но и на внутренние органы (кишечник, желудок, печень), что нарушает их нормальное функционирование и может возникнуть изжога и запоры. Справиться с изжогой помогут следующие меры: спите полусидя, ешьте часто и понемногу и после каждого приема пищи некоторое время сохраняйте вертикальное положение. Рекомендация по устранению запоров: обязательно выпивайте не меньше 8 стаканов жидкости в день.
В 30 недель беременности работающим женщинам на основании листка нетрудоспособности, выданного в ЖК предоставляется отпуск по беременности и родам с выплатой пособия.
К концу восьмого месяца отдышка должна пройти, так как плод опустится и не будет давить на диафрагму, дышать становится легче, проблем с пищеварением меньше, но появляется значительное давление на мочевой пузырь, на промежность и тазовое дно. Растущая матка серьезно давит на мочевой пузырь и отхождение некоторого количества мочи во время смеха, кашля, чихания наблюдается у большинства будущих мам. К концу срока беременности мочиться приходится значительно чаще, объем мочи существенно увеличивается, но ее порции, выходящие за один раз, при этом сокращаются. Обязательно мочитесь сразу же, как почувствуете позыв, и полностью опорожняйте мочевой пузырь. Нельзя, чтобы моча застаивалась в мочевом пузыре, поскольку это повышает риск воспаления мочевых путей и даже может стать причиной преждевременных схваток. В последние недели беременности отхождение мочи существенно затрудняется из-за сильного сжатия мочевого пузыря. Чтобы недержание не доставляло вам неудобств, пользуйтесь ежедневными гигиеническими прокладками. Недержание мочи после родов проходит само по себе в течение первых месяцев. Если этого не произошло, то необходимо проконсультироваться у врача.
Значительные размеры живота могут спровоцировать частые боли в пояснице и спине. Вам следует поберечься: чаще отдыхать лежа с приподнятыми на подушку ногами для оттока крови, спать полулежа или на боку, избегать значительной физической нагрузки, регулярно бывать на свежем воздухе, совершая длительные, но не утомительные прогулки.
После того как вы долго стояли или когда вы быстро поднимаетесь, у вас может возникнуть слабость и головокружение, похожее на то, что вы испытывали во втором триместре. Немедленно садитесь или ложитесь. Это состояние может быть вызвано низким уровнем сахара в крови, и поэтому вам нужно часто, но понемногу есть. Отдых, полноценное питание и стремление избегать резких смен положения – все это позволит избавиться от приступов слабости и головокружения.
В третьем триместре беременности из сосков может начать выделяться молозиво. Это совершенно нормальное явление: грудь начинает подготовку к предстоящему вскармливанию новорожденного. Чтобы не беспокоил эстетический вопрос, нужно просто купить специальные прокладки для бюстгальтера.
Схватки Брекстона-Хигса (ложные схватки, предродовые) могут начаться уже на 30 неделе, но особенно четко проявляются ближе к родам на 37-39 неделе. Ощущения напоминают настоящие схватки, но интервалы между ними отличаются друг от друга. Например «настоящие» родовые схватки будут возникать через каждые 20 минут, а при «ложной тревоге» интервал будет неравномерным; 20 минут – 10 минут – 30 минут – 15 минут и т.д. Не характерна для ложных схваток и динамика процесса – они не станут ни усиливаться, ни удлиняться, а промежутки между ними так и останутся неравномерными. Главное отличие между родовыми схватками и ложными, что они не ведут к раскрытию шейки матки.
У беременной на данном этапе может возникнуть состояние подавленности и неопределенный страх перед родами. В первую очередь стоит разобраться, почему вам страшно и что вас пугает – предстоящая боль, услышанные «страшилки» или «а если что-то пойдет не так». Поделитесь своими волнениями с близкими, гоните от себя плохие мысли – и в самом скором времени вы прижмёте к себе своего долгожданного малыша, для которого станете самым родным человеком.
УЗИ в третьем триместре беременности
УЗИ в третьем триместре беременности является обязательным плановым обследованием и проводится оно обычно на сроке в 30-34 недели по месту наблюдения беременной женщины. Задачами УЗИ в 3 триместре беременности являются: диагностика пороков развития с поздним проявлением, определение задержки развития плода (ЗРП); оценка функционального состояния плода — оценка двигательной и дыхательной активности по качеству и количеству движений и дыхательных эпизодов, допплерометрия кровотока в системе «мать–плацента–плод».
При изучении роста и развития ребенка в третьем триместре беременности проводят фетометрию (измерение размеров ребенка). Обязательный объём фетометрии включает измерение бипариетального размера (БПР) и окружности головки (ОГ), диаметров или окружности живота (ОЖ), а также длины бедренной кости (длину трубчатых костей измеряют с обеих сторон). На основании указанных параметров возможно определение предполагаемой массы плода.
В третьем триместре беременности также устанавливают локализацию плаценты, определяют степень её зрелости. Свидетельствовать о плацентарной недостаточности может и измеренная толщина плаценты (истончение или наоборот, утолщение).
В последнем триместре проведенное УЗИ позволяет определить обвитие пуповиной шеи малыша, низкую плацентацию или предлежание плаценты, тазовое предлежание плода и др. Исходя из данных, полученных при исследовании, окончательно выбирается тактика ведения родов: естественное родоразрешение или роды путем операции кесарева сечения.
Осмотр и анализы в третьем триместре беременности
С 37 недели беременной показаны еженедельные посещения врача женской консультации. Врач отслеживает признаки готовности к родам и состояние ребенка. Кроме таких обследований, как измерение массы тела, артериального давления и измерения высоты стояния дна матки в третьем триместре беременности определяют тонус матки, пальпацию и аускультацию плода (выслушивания сердечных тонов) с помощью стетоскопа.
Врач при каждом посещении будет проверять, нет ли у беременной явных или скрытых отеков – ранние симптомы гестоза, которые могут появиться во второй половине беременности не только у больных женщин, но и у здоровых.
Дается направление на общий (клинический) анализ крови развернутый, биохимический (общетерапевтический): общий белок, мочевина, креатинин, билирубин, билирубин, АЛТ, АСТ, глюкоза и др. Анализ на определение антител к RW (сифилис), гепатита B и С, ВИЧ.
Повторяют анализ влагалищного отделяемого и мазков из шеечного канала на гонококк и молочницу (грибы рода кандида).
Начиная с 33 недель беременности проводят кардиотокографию (КТГ плода). Этот простой и информативный метод позволяет своевременно диагностировать признаки кислородного голодания – гипоксии – и принять соответствующие меры.
В третьем триместре беременности подготовьте все необходимые документы и вещи, так как госпитализация в родильное отделение может потребоваться в любой момент.
При сроке беременности 35-36 недель с учетом течения беременности по триместрам, оценки риска осложнений дальнейшего течения беременности и родов на основании результатов всех проведенных исследований, в том числе консультаций врачей-специалистов, врачом-акушером-гинекологом формулируется полный клинический диагноз и определяется место планового родоразрешения.
Беременная женщина и члены ее семьи заблаговременно информируются врачом-акушером-гинекологом о медицинской организации, в которой планируется родоразрешение. Вопрос о необходимости направления в стационар до родов решается индивидуально.
Возможные осложнения второго триместра беременности
Наиболее частыми осложнениями второго триместра беременности являются:
- анемия беременных, развивающаяся во время беременности преимущественно во втором или третьем триместре. В конце третьего триместра объем циркулирующей крови (ОЦК) в 1,4-1,5 раза превышает исходный, поэтому создается умеренно выраженная анемия за счет разведения крови.
- судороги мышц ног. К концу второго и весь третий триместр многие женщины просыпаются от судорог икроножных мышц и мышц стопы. Боли в костях и суставах, деминерализация зубной эмали — все это является следствием при недостаточном поступлении кальция в организм с пищей. В третьем триместре ребенок получает от матери 19 г кальция и 10 г фосфора, что эквивалентно 260 мг/сут и 140 мг/сут соответственно. В связи с этим потребление кальция матерью в поздние сроки физиологической беременности удваивается.
- кровотечение. Предлежание и преждевременная отслойка плаценты – это акушерские осложнения, наиболее опасные для беременной и плода. С предлежанием и преждевременной отслойкой плаценты связано 50% кровотечений в третьем триместре беременности. Кровотечение может начаться внезапно. Его провоцирует какое-либо физическое усилие или сексуальная близость, даже приступ кашля. Если такое кровотечение возникло, сразу обратитесь к врачу!
- фетоплацентарная недостаточность является одним из наиболее частых осложнений третьего триместра беременности, которая сопровождается снижением артериального кровоснабжения плаценты и плода, уменьшением поступления к малышу необходимого количества питательных веществ и выведения продуктов метаболизма.
- гестоз, который возникает вследствие фетоплацентарной недостаточности и внешне проявляется в виде скрытых отеков и неравномерной прибавки массы тела (задержка жидкости в организме). Если вовремя не принять меры, то возможно повышение артериального давления и появления белка в моче. Ориентируйтесь на обручальное кольцо на пальце, если вы не можете снять его, значит есть задерка жидкости и это веский повод для внеочередного визита к врачу.
- Преждевременные роды. Чтобы с уверенностью диагностировать преждевременные роды, используйте формулу 1—5—1: если схватки продолжаются не меньше минуты с интервалом 5 минут (или меньше) в течение, как минимум, часа, то у вас, скорее всего, начались роды. Это значит, что вы должны немедленно сообщить об этом своему врачу.
боль в области диафрагмы во время беременности
Боли при беременности, виды болей во время беременности
С первого дня беременная женщина ощущает в своем организме те или иные болевые ощущения. Одни из них могут быть сильными, другие наоборот. В период ожидания ребенка, женщина очень чутко относится к любым проявлениям боли, поэтому важно знать, какие из них могут говорить об опасности, а какие являются просто сопутствующим признаком беременности.
Иногда такие боли могут возникать из-за перемены питания. Если до беременности женщину мучили такие заболевания как колит или дисбактериоз, то во время вынашивания ребенка они могут обостриться, отсюда возникают и боли внизу живота. Нужно помнить, что главное, это правильное и сбалансированное питание во время беременности, для того чтобы исключить сильной нагрузки на органы пищеварения.
Одним из наиболее часто встречающихся последствий неправильного питания, а также перестройки организма во время беременности, являются запоры. При отсутствии стула и вздутии живота женщина ощущает боли. Помните, чтобы избежать таких проблем, нужно выпивать много жидкости в день, введите в рацион продукты богатые клетчаткой.
По мере увеличения срока беременности, увеличивается в размерах и живот. Мышцы, поддерживающие матку, растягиваются, она увеличивается, все это причиняет боль. Таких болей не стоит бояться. Для снятия болевого симптома можно принять препараты снимающие спазмы, а лучше просто расслабитесь и отдохните. Как правило, такая боль в низу живота недолговременная.
Если вы ощутили резкие боли в области живота, не проходящие в течение долгого времени, то, как можно быстрее обратитесь к врачу. Такие боли могут говорить об обострении аппендицита, панкреатита или могут быть связаны с кишечной непроходимостью. Хотя это случается не часто, но лучше вовремя исключить эти причины.
Боли, которые связаны с осложнением в течение беременности,
Источник
Причины болей в левом боку при беременности
Иногда при беременности может болеть в левый бок – это признак, который всегда настораживает женщину. Тревога в таком случае не напрасна: дело в том, что вызвать болевые ощущения в указанной области могут различные заболевания.
Общие сведения
Вообще при появлении болей в животе в период беременности важно быть предельно осторожной. Живот не является самостоятельным органом в отличие от, например, печени либо селезенки. Живот – это место локализации сразу нескольких органов, функционирование каждого из которых может сопровождаться нарушениями и, соответственно, возникновением боли. В принципе, возможно условное разделение живота на 4 части (их еще называют сегментами либо квадрантами). В соответствии с этим выделяются правый верхний (и, разумеется, правый нижний) квадрант и левый верхний (а равно и левый нижний) квадрант. В каждой части живота находятся те или иные органы. И нарушение функционирования любого из них способно привести к появлению болей в левом боку при беременности.
В силу указанного крайне проблематично поставить точный экзамен, ведь для установления истинного источника болевых ощущений необходимо проведение целого комплекса диагностических исследований, а также тщательное изучение ряда анализов.
Появившуюся боль в левом боку не рекомендуется игнорировать. Если же боль является пронзительной, острой, внезапно возникшей, к тому же достаточно долго (полчаса и более) сохраняется, то и вовсе не следует медлить: нужно поскорее позвонить в «скорую» либо в медицинский центр, где можно будет получить врачебную консультацию по телефону.
О возможных причинах
Какие же причины способны спровоцировать развитие болевых ощущений в период беременности, локализованных в левом боку? Иными словами, почему же при беременности иногда болит левый бок?
Источник
Болит желудок, симптомы и лечение боли в желудке
Боль в желудке в медицине называют гастралгией, она возникает тогда, когда человека тревожат в области живота боли схваткообразного характера, которые могут быть спровоцированы желудочными заболеваниями, также характерны для вегетативных неврозов и других заболеваний. Болевые ощущения в области желудка ощущаются под левым ребром. Боль может быть разного характера – интенсивной, кинжальной, тянущей и т. д. в зависимости от причины ее возникновения.
Дискомфорт или боль в области желудка
Боль в желудке отличается своею интенсивностью, если у человека гастрит он не так заметна, поэтому человек долгое время не лечит данное заболевание. Такая же боль и при язве желудка, злокачественном новообразовании, но она может усиливаться и больному тяжело ее терпеть. Если язва перфоративного характера, боль может привести к шоковому состоянию пациента.
Но говорить об интенсивности боли в желудке сложно, потому что каждый человек может по-разному ее воспринимать. Больной, у которого была операция на желудке по поводу язвенного заболевания, имеет не такую интенсивную боль, у некоторых она полностью проходит.
Боль в желудке имеет разный характер, который зависит от конкретного заболевания. Если тревожит жгучая боль при гастрите, язве, это говорит, что у больного еще и солярит. Те, кто страдает гастритом хронического характера с пониженной кислотностью, постоянно тревожит тяжесть в области живота, кажется, что живот распирает. Болевые ощущения увеличиваются, если кроме заболевания желудка возникает панкреатит, колит, холецистит. При язве боль может быть резкой и схваткообразной. В случаи хронического дуоденита боль является колющей, режущей, схваткообразной. Если язва перфорирована, появляется кинжальная боль.
Обратите внимание на то, что дискомфорт в желудке может появляться в случаи дисб
Источник
Здоровье мамы: ранняя диагностика и обследования TUTTA.TV: Витамины для беременных – все «за» и «против» Витамины Иммунитет и ОРВИ при беременности Если беременная отравилась Антибиотики и беременность Иглорефлексотерапия для беременных Зуд у беременных женщин Ароматерапия при беременности Беременность без изжоги
Боли в животе во время беременности
Слабая боль в животе в первом триместре обычно сопровождает постепенный рост матки: связки, с помощью которых она крепится в полости малого таза, растягиваются.
Сильные, схваткообразные боли на любом сроке беременности, кровотечение – признаки угрозы выкидыша или преждевременной отслойки плаценты, они требуют немедленного обращения к врачу.
Боль в животе может быть вызвана, например, запором или более серьезными нарушениями в работе желудочно-кишечного тракта — спазмом в кишечнике или его непроходимостью (но она будет локализована в области кишечника, а не матки, будет не схваткообразной, а постоянной). Боль также может быть вызвана хроническими или острыми заболеваниями – например, мочекаменной болезнью, пиелонефритом, панкреатитом, воспалением аппендикса, и тоже требует обращения к врачу.
Во всех случаях, если есть сильная боль или кровотечение — необходимо срочно обратиться к врачу. Кровотечение может быть признаком отслойки хориона или плаценты и начавшегося выкидыша.
Иногда кровянистые выделения могут возникнуть после полового контакта у беременных с эрозией шейки матки или цервицитом (воспалением слизистой оболочки шейки матки), но разобраться в причинах сможет только врач.
Это зависит от индивидуальной чувствительности женщины к боли, ее «болевого порога». Тренировочные схватки, действительно, некоторым могут казаться болезненными – в этом случае врач может рекомендовать легкие успокаив
Источник
Новые публикации
Боль в диафрагме
Диафрагмальные грыжи (связанные с травмами или нетравматические, которые в свою очередь могут быть врождёнными или приобретёнными);
Грыжи пищеводного отверстия диафрагмы (скользящие или параэзофагеальные). В первом случае часть желудка, прилегающая к кардии, сдвигается и является сегментом грыжевого мешка.
Такая грыжа может быть зафиксированной или нефиксированной, врождённой или приобретённой. Во втором случае происходит перемещение желудочного свода или части кишечника в средний отдел грудной полости, кардия при этом остаётся на прежнем месте. При параэзофагеальной грыже существует риск ущемления, в то время как при скользящей такая возможность исключена.
Релаксация диафрагмы (врождённая или приобретённая, абсолютная или неполная) — истончение и перемещение диафрагмы в грудную полость с рядом находящимися органами брюшного отдела. Область прикрепления диафрагмы остаётся на прежнем месте.
Причины боли в диафрагме
Причины боли в диафрагме включают в себя повреждения, а также грыжи диафрагмы. Закрытые повреждения диафрагмы могут возникнуть при дорожно-транспортных происшествиях, падениях с большой высоты и при сильном давлении на живот. Из-за стремительного увеличения внутрибрюшного давления может произойти разрыв диафрагмы. Как правило, область поражения концентрируется в районе сухожильного центра или в точке его соединения с мышечным сегментом диафрагмы. Практически во всех случаях разрывается её левый купол.
Причиной боли в диафрагме может стать диафрагмальная грыжа. В результате такой патологии органы брюшины сдвигаются в грудную полость через поражённые области диафрагмы. При истинной грыже присутствуют грыжевые ворота и мешок. Если грыжа не связана с травмированием диафрагмы, её образование может быть вызвано наличием каких-либо
Источник
Боли в области диафрагмы
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Боли в области диафрагмы». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
привет всем! может у кого такое было и подскажите как с этим бороться? у меня вот не так давно появилась боль в области диафрагмы (это типа между ребер, примерно где солнечное сплетение). боль, как будто там всё затекает что ли, давит и такая длинная, ноющая.раньше только проявлялась при лежании на одном из боков, а теперь всегда практически под вечер и не зависимо лежишь ты или стоишь, или.
я вот тоже никак не могу выяснить зависимость: от чего конкретно болит. иногда, даже если объемся — ничего, а иногда, хоть ешь-хоть не ешь — всё равно болит… мне кажется, что за время беременности я так привыкла ко всякому дискомфорту с желудком, что даже забыла, как это было по-другому, когда не болело)))))) раньше я так обожала все кислое, сорбет лимонный, морсики, ммм… а теперь… изжога от всего этого)))))) рожу- обожрусь!
муж с утра разбитый, говорит что прям по середине болит в области диафрагмы, вздохнуть не может полностью.что может быть? Вчера отмечал, ухватил ядерной горчицы, ну и сверху водочка потом пошла, еще и вечером пива выпил, может от желудок сжег? и в диафрагму отдает? может такое быть? ходит бледный, жалко его ((( волнует что вздохнуть не может (((
Болит в области рёбер с левой стороны. Почитала в интернете написано, что просто может плод на диафрагму давить, а она уже и на другие органы. У кого так было?
Имплантация плодного яйца в слизистую оболочку яичника, мато
Боль в животе у детейБоли в животе очень часто возникают в любом возрасте ребенка. У грудничка до года чаще всего боли вызываются коликами и скоплением газов в кишечнике. Проявляются боли пронзительным криком, плачем, беспокойством, подгибанием ножек к животу. Основной причи
Источник
Боль в боку при беременности
Беременные часто жалуются на боль, возникающую в боку. Но поскольку это очень размытое определение, давайте попробуем разобраться, о чем может свидетельствовать боль в той или иной части живота.
Необходимо знать, что внезапно возникшая резкая боль в боку — тревожный звоночек, особенно, если она длиться более 30 минут. Не откладывайте визит к врачу или вызов “неотложки”, ведь, возможно, беременной требуется срочная медицинская помощь. При возникновении боли в боку, необходимо обратиться к одному из специалистов: акушеру-гинекологу, гастроэнтерологу, хирургу, инфекционисту.
Первое, что необходимо сообщить врачу еще по телефону — это симптомы, характер боли и место ее локализации. Для этого вы должны знать, что условно живот делится на четыре части: правый верхний сегмент (правый бок сверху), левый верхний сегмент (левый бок сверху), правый нижний и левый нижний сегменты (правый и левый бок снизу).
Боль в правом боку сверху при беременности
Здесь расположены: печень, желчный пузырь, часть кишечника, правая часть диафрагмы. Если болит в верхнем боку справа, то, вероятнее, произошла травма или началось (проявилось) заболевание именно этих органов. Это может быть воспаление печени (гепатит), проблемы с желчным пузырем либо поджелудочной железой. В последнем случае, при воспалении поджелудочной, приступ боли очень сильный, сопровождается тошнотой, рвотой, обильным потением. При этом боль отдает прямо в спину. Кроме того, инфекция, плохая функция печени или камни в желчном пузыре часто ответственны за боли в правом боку сверху. Иногда боли в правом боку сверху при беременности вызывает почечная патология.
Боль в левом боку сверху при беременности
В этой части находится желудок, поджелудочная железа, петли кишечника, селезенка и левая часть диафрагмы. Селезенка, основ
давление на диафрагму при беременности симптомы
32 неделя беременности
Живот все больше и его трудно не заметить. На 32 неделе беременности женщина во всю ощущает себя мамой. Ребенок все чаще напоминает о себе и часто пинается. Еще совсем каких-то 9 недель и беременность завершится рождением сына или дочки.
Ощущения на 32 неделе беременности
Ощущения в конце седьмого месяца далеко не из приятных. Так как увеличенная в размере матка давит на желудок, женщина часто испытывает изжогу, ее беспокоят отрыжки. Поскольку матка давит на легкие и диафрагму, дыхание может быть затруднено, при физической нагрузке возможна одышка. По причине нарушения перистальтики в кишечнике, женщину беспокоят запоры.
Будущей маме все труднее найти удобную позу для сна: на спине спать не рекомендуется из-за передавливания полой вены, да и на животе тоже уже не поспишь. Выбор не велик: остается только на левом или правом боку, подкладывая для удобства подушки. Нарушается и сон беременной женщины, а всему виной частые мочеиспускания и попытки найти удобное положение.
Все чаще женщина на сроке 32 недели может чувствовать сокращения матки — схватки Брексотна-Хиггса. Таким образом матка готовится к предстоящему родоразрешению.
К приятным ощущениям можно отнести хорошо ощутимые толчки и шевеления малыша. Места в матке с ростом ребенка становится все меньше, поэтому без труда можно определить какими частями тела ребенок толкает маму в живот.
Изменения в теле мамы на 32 неделе беременности
Живот увеличивается, подпирая внутренние органы и вызывая при этом подташнивание, изжогу, одышку, запор. Прибавка веса каждую неделю не должна превышать 200-300 грамм. Будущую маму должны насторожить слишком большая прибавка или недобор в весе.
Дно матки определяется на 10-11 см выше пупка и на 31 см выше лонного сочленения. Все чаще мама ощущает ложные тренировочные схватки. Так мышцы го
Источник
Обратите внимание, что ваши персональные данные обрабатываются на сайте в целях его функционирования. Если вы не согласны с этим, то вам надо покинуть сайт. Если вы продолжите пользоваться сайтом, это автоматически означает, что вы согласны на обработку ваших данных.
3 триместр беременности
Заключительный этап
В завершающем, третьем, триместре беременности организм женщины начинает активно готовиться к предстоящим родам.
Последний триместр начинается с 29 недели беременности и продолжается до родов. Срок 28 недель считается границей между вторым и третьим триместрами потому, что, если ребенок родится после 28 недель, он достигает веса более 1000 г, роста более 35 см и при соответствующем выхаживании и лечении приобретает высокие шансы к дальнейшей жизни и развитию вне утробы матери. Так как нагрузка на организм женщины в последнем триместре максимальна, то повышается риск развития различных осложнений беременности.
В течение третьего триместра плод становится достаточно крупным, поэтому он уже не может легко и многократно изменять свое положение в полости матки. В ответ на шевеления плода матка может приходить в кратковременный тонус: таким образом она как бы направляет малыша, чтобы он расположился головкой вниз – в головном предлежании, так как именно в таком положении ему легче всего будет преодолеть родовые пути. Окончательное положение плода формируется, как правило, к 34–35 неделям беременности, так как после этого срока в матке становится слишком тесно, чтобы значительно изменить положение.
7 месяц. На 29–32 неделе беременности у малыша идет активное совершенствование нервной системы: вокруг нервных волокон формируется миелиновая защитная оболочка, активно развивается головной мозг – увеличивается количество и глубина извилин. На этом сроке беременности у плода уже функционируют органы чувств:
Источник
Одышка и головокружение: причины, симптомы, лечение
Одышка, возникающее головокружение часто свидетельствуют о деструктивных процессах в органах дыхания, анемиях, нарушениях нервной системы. Аномальное состояние может проявиться и у людей с достаточно крепким здоровьем, к примеру, при быстром беге или при внезапной опасности. Разобравшись в причинах и устранив их, можно одержать полную победу над болезненным состоянием
Причины одышки
Одышка (диспноэ) воспринимается индивидом как недостаток в полной мере воздуха, «перехват» дыхания, неприятное чувство сдавленности и дискомфорта в области груди, возникающее беспокойство. Нарушается процесс дыхания, его ритм, глубина и частота. При этом может появиться неустойчивость в походке и тремор конечностей, головокружение. Часто возникает пелена (мерцающие точки) перед глазами, ощущается заложенность ушей.
Отметим, что ощущение дефицита воздуха, головокружение может возникать при панических атаках. Нередко оно наступает у лиц с неуравновешенной, нестабильной нервной системой, проявляется во время стрессовых ситуаций, при сильном волнении, страхе.
Не следует паниковать, если возникает потребность в дополнительных вдохах при физической нагрузке у тучного, нетренированного человека. В этом случае это связано с усилением кровотока в мышечных тканях, которые нуждаются в увеличенных дозах кислорода. Область дыхательного центра в мозгу возбуждается, человек начинает ускоренно вдыхать. Поступление кислорода в объемах ниже требуемых организмом, может вызвать головокружение, сдавливающую головную боль, предобморочное состояние.
Классификация
Если человек чувствует нехватку воздуха, дискомфорт при вдохе, то такая задышка называется инспираторной, а если при выдохе – экспираторной. Некоторые патологические состояния характеризуются ее смешанным видом.
Источник
Почему при беременности трудно дышать и как облегчить состояние?
Состояние, при котором тяжело дышать при беременности, обычно является временным и не опасно для будущей мамы и ее малыша. Речь идет о физиологической одышке беременных, которая может появляться на любом сроке.
Тем не менее, нехваткой воздуха во время беременности могут проявляться и такие состояния, как недостаток гемоглобина в крови, сбои в работе сердечно-сосудистой системы и прочие проблемы. Поэтому о возникшей одышке будущая мама обязательно должна проинформировать врача в женской консультации.
Обычно женщина жалуется на то, что тяжело дышать во время беременности на фоне длительной ходьбы, подъема по ступенькам и физической работы. Это вполне нормальное состояние, которое вызвано повышение физической нагрузки и может случиться у любого здорового человека. Но если женщина замечает, что ей трудно дышать даже во время отдыха, необходима консультация врача. Далее рассмотрим патологические причины, которые требуют врачебного наблюдения.
Перечисленные факторы обычно приводят к недостаточному насыщению организма кислородом. Одышка, которая формируется со временем, не столь заметна и опасна, как резкая нехватка воздуха. Если физиологическая одышка беременных считается естественным процессом, то патологические причины требуют обязательного устранения еще на этапе планирования беременности.
Если женщине стало тяжелее дышать при беременности во втором и третьем триместре, это может объясняться как физиологическими, так и патологическими причинами.
Сердечно-сосудистые и дыхательные патологии ухудшают самочувствие будущей матери. На их фоне кислород поступает в ее организм в недостаточном объеме, в связи с чем развивается гипоксия (кислородное голодание плода). Это состояние опасно тем, что может стать причиной преждевременного начала родовой дея
Источник
Межреберная невралгия при беременности
Межреберная невралгия – это состояние, при котором происходит сдавление нервных волокон, расположенных между ребрами. Такая патология нередко обнаруживается у молодых женщин, в том числе во время беременности. Опасна ли межреберная невралгия для будущей мамы? Как справиться с этим состоянием и не навредить малышу?
Основная причина развития невралгии – сдавление межреберных корешков в месте их выхода из позвоночника. Спровоцировать такое явление могут следующие состояния:
заболевания позвоночника (остеохондроз, спондилит, болезнь Бехтерева, опухоли грудного отдела спинного мозга или метастазы из первичного очага);
Остеохондроз – основная причина развития межреберной невралгии во время беременности. В ожидании малыша значительно усиливается нагрузка на грудной отдел позвоночника, что неизбежно сказывается на его функционировании. Растущая матка давит на диафрагму, смещает ее вверх, приводя к уменьшению межреберных промежутков. Все это приводит к появлению болей и других неприятных симптомов межреберной невралгии.
Причиной невралгии также может стать снижение иммунитета и активизация герпесвирусов в организме. Возникший опоясывающий лишай приводит к появлению на коже неприятных и даже болезненных ощущений в межреберных промежутках. Приступ невралгии развивается на фоне характерных высыпаний и других типичных симптомов опоясывающего герпеса.
Межреберная невралгия возникает преимущественно в III триместре беременности. На сроке после 24 недель матка поднимается достаточно высоко, чтобы оказывать существенное давление на диафрагму. Уменьшение межреберных промежутков и сдавление нервных волокон приводит к появлению таких симптомов:
Выраженность симптомов может быть различной и зависит от индивидуальной реакции женщины и интенсивности сдавления м
Источник
Третий триместр беременности
В третьем триместре беременная женщина будет чаще испытывать чувство усталости. В это время женщине необходим полноценный отдых. Если после отдыха усталость не проходит и сопровождает женщину постоянно, то ей рекомендуется обратиться к врачу, так как это может быть признаком развития анемии.
Утром будущей маме необходимо делать легкую гимнастику. Ей рекомендуется спать ночью 7—8 часов и, возможно, 1— 2 часа днем ежедневно. Чтобы не мучила бессонница и сон был продуктивным, беременной женщине рекомендуется чаще проветривать помещение, где она спит, не принимать пишу на ночь, не ложиться поздно спать. Перед сном полезно совершать прогулки на свежем воздухе. Бессонница может беспокоить женщину еще и потому, что с появлением большого живота ей часто трудно подобрать удобную позу для сна. Самое подходящее положение для сна — это положение на боку, а ноги следует положить одна на другую. Такое положение тела помогает работе почек и может способствовать уменьшению отеков на ногах. Если во время сна возникает одышка, рекомендуется изменить положение или подложить под голову еще одну подушку.
Ночью возможно появление судорог (сокращений икроножных мышц). Причинами возникновения судорог являются недостаток кальция и нарушения минерального обмена, в результате чего в мышцах накапливаются отработанные продукты обмена (молочная кислота). Чтобы уменьшить боль при судорогах и усилить кровоснабжение, рекомендуется массировать больное место. Для профилактики появления судорог в рацион питания следует ввести продукты с достаточным содержанием кальция и магния. Беспокойство и проблемы, которые неизбежно возникают во время беременности, также могут вызывать нарушение сна беременных. В этот период женщина не должна выполнять тяжелую физическую работу.
В результате того, что матка увеличилась и ребенок растет, будет усиливатьс
Источник
Как облегчить давление в груди при беременности
Как снизить давление при беременности?
Во время вынашивания малыша артериальное давление у женщины, превышающее 140/90 мм рт. ст. считается повышенным. Однако для всех существует своя норма, при которой человек чувствует себя хорошо. В этой статье мы расскажем, как снизить давление при беременности.
Артериальная гипертензия – тревожный симптом, несущий опасность для матери и плода. Поэтому при часто повышающемся давлении необходимо проконсультироваться с гинекологом, ведущим беременность. Ведь только врач знает, как правильно снизить давление у беременных.
При наличии ярко выраженных симптомов и незнании, как снять давление при беременности, необходимо срочно звонить в скорую помощь.
Если при беременности женщине часто требуется понижение давления, ей рекомендуется уменьшить количество употребляемой соли до 5 г в день. Для нормализации уровня липопротеидов и холестерина в крови, также способствующих росту артериального давления, медики советуют уменьшить в рационе количество жиров животного происхождения.
Легче предупредить гипертонию, чем сбивать уже повышенное давление при беременности. Для этого нужно следовать простым правилам:
Со свежими овощами важно не перебарщивать, особенно это касается свеклы, ведь ее сок может действовать как слабительное.
Что делать, если давит по грудью при беременности? Причины ощущения сдавливания в груди
Как правило, подобную симптоматику большинство беременных женщин начинает ощущать ближе к концу второго — началу третьего триместра и обусловлена она сугубо физиологическими процессами, неизменно происходящими в организме по мере роста плода.
При этом состояние, когда давит под грудью при беременности, вовсе не обязательно должна ощущать каждая женщина, ведь оно напрямую зависит не только от размеров плода, но