Ишемия передней стенки миокарда
ЭКГ-признаки ишемии миокарда
Выраженность ишемии миокарда и ее проявлений на ЭКГ прогрессирует вместе с объемом патологического процесса в сердечной мышце. Условно можно построить такую «иерархию» ишемии по времени возникновения и тяжести поражения:
- Стабильная стенокардия (преходящая ишемия).
- Нестабильная стенокардия ( преходящая ишемия и «оглушение» миокарда, может сопровождаться микроскопическими участками некроза).
- Не-Q инфаркт миокарда (инфаркт без элевации ST, NSTEMI, «мелкоочаговый» инфаркт — небольшие очаги некроза).
- Q-инфаркт миокарда ( инфаркт с элевацией ST, STEMI, «крупноочаговый» или «трансмуральный» инфаркт — некроз значительного участка миокарда, обычно — трансмуральный.
Ишемия, сопровождающаяся элевацией ST (STEMI и стенокардия Принцметала) разбираются в соответствующих статьях, здесь же мы сосредоточимся на выявлении стабильной стенокардии и NSTEMI.
Вы помните, что понятие NSTEMI включает в себя не-Q инфаркт миокарда и нестабильную стенокардию: достоверно различить эти два диагноза можно только по наличию или отсутствию положительных маркеров некроза миокарда через 3-10 часов после начала симптомов. В первые часы ЭКГ-картина у них идентична.
ЭКГ-признаки ишемии миокарда
- Сегмент ST — это основной показатель нарушения кровотока. Менее массивная субэндокардиальная ишемия проявляется депрессией ST, а более значимая трансмуральная или субэпикардиальная ишемия — элевацией ST. Депрессия и элевация ST может развиваться за несколько минут, и так же быстро приходить в норму, — поэтому не всегда удается зарегистрировать изменение сегмента ST у больного с ишемией при рутинной ЭКГ.
- Зубец Т скорее отображает функциональное состояние миокарда, которое быстро изменяется при нарушении кровотока. По обратимости изменения зубца Т можно судить о степени повреждения сердечной мышцы вследствие ишемического эпизода: если некроза миокарда не произошло, то зубец Т нормализуется быстро, от 20 минут до нескольких дней. Если некроз произошел — то отрицательный Т сохраняется недели, а иногда — годы. Очень часто у пациентов после эпизода ишемии с уже нормализовавшимся сегментом ST можно обнаружить только изменения зубца Т, так как они более стойкие.
- Коротко: сегмент ST указывает на ишемию, а зубец Т — на изменения миокарда в следствие ишемии.
Дополнительные признаки — это появление на ЭКГ блокад и аритмий, ранее отсутствоваших у данного больного (см. пример 3).
Депрессия сегмента ST
Депрессия сегмента ST может быть трех видов:
Косовосходящая депрессия ST часто возникает на фоне тахикардии (например, при физической нагрузке) и исчезает при урежении ЧСС. Такая депрессия является вариантом нормы. Косовосходящая депрессия, переходящая в высокоамплитудные «коронарные» зубцы Т может означать острейшую стадию обширного инфаркта миокарда (так называемые De Winter’s T-waves, см. статью про STEMI).
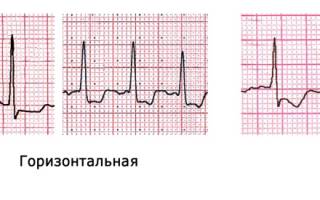
Горизонтальная и косонисходящая депрессия ST, глубиной ≥0,5 мм в двух и более соседних отведениях является признаком ишемии миокарда (все четыре примера выше).
Пример 1: ишемия во время велоэргометрии
Во время проведения велоэргометрии у больного развился классический приступ стенокардии напряжения, прекратившийся самостоятельно после остановки пробы. Снято используя ЭКГ-отведения по Нэбу.
Обратите внимание, что на этой ЭКГ есть все три ЭКГ-признака ишемии: изменение ST, изменение Т и динамика показателей во времени:
- На исходной ЭКГ виден зубец Q, депрессия ST до 0,05 мВ и отрицательный Т в отведении D (задняя стенка ЛЖ) — вероятно, больной ранее перенёс Q-инфаркт миокарда и сейчас у него сохраняются эпизоды ишемии в околоинфарктной зоне (ишемические изменения ST и Т).
- Во время нагрузки (3 мин.) на фоне частоты 120 уд./мин. возник болевой приступ, при этом в отведении D появилась значимая, до -0,2 мВ, депрессия ST (достоверная ишемия!), а в отведениях A и I — увеличилась амплитуда Т (ничего конкретно не означает, — неспецифические изменения реполяризации)
- После остановки пробы, на 10 минуте отдыха, в отведении D по прежнему отмечается депрессия ST до -0,1 мВ (до пробы было -0,5 мВ) и углубился зубец Т. Это указывает на сохраняющуюся гипоксию миокарда ЗСЛЖ — высокий риск реинфаркта в той же области. В этой ситуации необходима коронароангиография для точного выявления поражения коронарных артерий.
Пример 2: ишемия во время ходьбы
Больному, который жаловался на эпизоды давящей боли в области сердца во время нагрузки, сняли ЭКГ покоя. Затем попросили быстро походить до появления загрудинного дискомфорта и сняли ЭКГ после нагрузки.
У больного зафиксированы типичные для стабильной стенокардии ЭКГ-изменения:
- В сравнении с ЭКГ покоя после нагрузки в отведениях V4-V6 появилась значимая косонисходящая депрессия ST до -0,2 мВ.
- Также отмечается негативизация Т в трех показанных отведениях.
- Важно, что все эти изменения развились быстро — в течении нескольких минут.
Пример 3: нестабильная стенокардия
Больной Т., 50 лет госпитализирован с жалобами на боль в области сердца с иррадиацией в левую лопатку, нижнюю челюсть, имеющую «волнообразный» характер и продолжающуюся более часа.
У больного присутствуют признаки нарушения коронарного кровотока в передне-боковой стенке ЛЖ:
- косонисходящая депрессия ST в I, aVL, V2-V6
- инверсия T в I, aVL, V2-V6
- частые одиночные и парные полиморфные, политопные желудочковые экстрасистолы, суправентрикулярные экстрасистолы, ранее отсутствовашие у данного больного.
На догоспитальном этапе такая ЭКГ позволяет поставить диагноз «острый коронарный синдром без элевации ST» — NSTE-ACS, однако учитывая отрицательный тропониновый тест мы можем поставить диагноз «нестабильная стенокардия». Через 6 часов необходимо повторно проверить тропонины — если результат будет положительным, диагноз изменится на NSTEMI (не-Q инфаркт миокарда), что и произошло позже у данного больного.
Пример 4: не-Q инфаркт миокарда
Больной обратился за помощью после повторяющихся эпизодов загрудинной боли, последний из которых был особо сильным. Тропониновый тест — слабоположительный. Семейный врач диагностировал Синдром Велленса, тип Б.
- Заметна минимальная (до -0,05 мВ) депрессия ST в V4-V5
- Отмечаются отрицательные Т в V2-V6 с максимумом в V4 (в отведениях V4-V5 зубцы Т можно описать как «глубоко отрицательные» — характерный признак ишемического повреждения миокарда).
Такая комбинация изменений говорит нам о перенесенной ишемии передне-распространенной области ЛЖ и о возникшем вследствие этого повреждении миокарда. Положительные маркеры некроза миокарда позволяют нам достоверно говорить не просто о нестабильной стенокардии, а о не-Q инфаркте миокарда.
Ишемия миокарда
Ишемия миокарда – это острое или продолжительное несоответствие потребностей миокарда в кислороде и нутриентах к величине коронарного кровотока. Частота встречаемости ишемии миокарда в мировой практике кардиологов отличается высокими показателями и, к сожалению, процент летального исхода от данной патологии также находится на высоком уровне, даже несмотря на прогрессирующие успехи в лечении ишемического повреждения сердца.
Существует определенная прямая корреляционная зависимость показателя заболеваемости ишемией миокарда и увеличения возраста. Максимальный уровень заболеваемости ишемией миокарда наблюдается в возрастной группе после 50 лет. У пациенток женского пола значительно превалируют случаи безболевой формы ишемии, в то время как острая ишемия миокарда более характерна для мужской части населения. Для женщин фактором повышенного риска развития ишемии миокарда является наступление климактерического периода, в течении которого отмечается прогрессивное увеличение показателей холестерина в крови и склонность к повышенным цифрам артериального давления.
Причины ишемии миокарда
Самой распространенной этиопатогенетической причиной развития ишемии миокарда является атеросклеротическое поражение сосудов коронарного русла. Крайне редко наблюдается развитие ишемии миокарда в результате воспалительного поражения коронарных артерий, что имеет место при сифилитическом поражении, системных васкулитах и диффузных заболеваниях соединительной ткани.
Основные этиопатогенетические механизмы развития ишемии миокарда заключаются в органическом сужении венечных артерий, обусловленном атеросклеротическим поражением, коронароспазме, нарушении микроциркуляции и коронаротромбозе.
Органическое сужение просвета венечных артерий обусловлено тем, что излюбленной локализацией атеросклеротических изменений является именно этот сегмент кровеносного русла. В результате сужения просвета коронарной артерии, обусловленной внутрипросветным расположением атеросклеротической бляшки, развивается компенсаторное расширение дистального отдела коронарной артерии, временно устраняющее гемодинамические нарушения. Еще одним компенсаторным механизмом при ишемии миокарда является образование обходных анастомозов. При истощении компенсаторных возможностей коллатерального кровообращения развивается клиника ишемии миокарда.
Некоторые клинические формы ишемии миокарда могут провоцироваться коронароспазмом, который носит исключительно кратковременный характер и успешно купируется приемом нитратсодержащих препаратов. Возникновение коронароспазма при ишемии миокарда чаще всего провоцируется повышенной реактивностью пораженного отдела коронарной артерии в ответ на сосудосуживающее действие, гипервентиляцией при повышенной физической активности, локальным уменьшением продукции гуморальных веществ сосудорасширяющего действия, обусловленным высоким содержанием холестерина в крови.
Субэпикардиальная ишемия миокарда развивается чаще всего в результате нарушений гемодинамики на микроциркуляторном уровне, обусловленных образованием неустойчивых тромбоцитарных агрегатов, которые склонны к быстрой спонтанной дезагрегации. При увеличении размеров этих тромбоцитарных агрегатов, обусловленном увеличением продукции тромбоксана А может развиваться субэндокардиальная ишемия миокарда.
Коронаротромбоз, как один из этиопатогенетических механизмов развития ишемии миокарда, формируется в результате изъязвления имеющейся атеросклеротической бляшки. Продолжительность коронаротромбоза напрямую зависит от выраженности гиперкоагуляционных изменений гемостаза. В ситуации, когда фибринолитическая активность сохранена, может развиваться спонтанный тромболизис и самостоятельное устранение признаков ишемии миокарда необратимого характера.
Симптомы и признаки ишемии миокарда
В отношении клинического симптомокомплекса, характерного для ишемии миокарда, следует различать патогномоничные проявления в виде типичного ангинозного приступа и неспецифические клинические симптомы, которые могут наблюдаться при других заболеваниях.
Так называемый «ангинозный приступ» при ишемии миокарда представляет собой резкое прогрессирующее появление выраженного болевого синдрома в загрудинной области сжимающего жгучего характера, чаще возникающего после физической активности или на фоне полного благополучия, что является неблагоприятным клиническим признаком. Иррадиация болевого синдрома может распространяться даже на паховую область, но чаще всего ограничивается верхним плечевым поясом.
Продолжительность ангинозного приступа при ишемии миокарда напрямую зависит от клинической формы данной патологии и может варьировать от 5 минут, как при стенокардии, до получаса, что наблюдается при инфаркте миокарда.
У незначительной части пациентов, страдающих ишемией миокарда, наблюдается нетипичная локализация боли, например, в эпигастральной области, симулирующая клинические проявления заболеваний гастроэнтерологического профиля. Такой абдоминальный тип ангинозного приступа при ишемии миокарда более характерен для пациентов женского пола. Также к атипичным клиническим вариантам ишемии миокарда относится астматический, при котором у пациента абсолютно отсутствуют болевые ощущения, а прогрессируют дыхательные расстройства.
Диагностика ишемии миокарда исключительно на основании клинических проявлений невозможна. Большей достоверностью обладают инструментальные методики диагностики поражения сердечной мышцы, например электрокардиография. При выполнении ЭКГ-регистрации можно не только заподозрить факт ишемического поражения миокарда, но и определить локализацию повреждения сердечной мышцы. Так, ишемия миокарда нижней области левого желудочка сопровождается появлением прямых изменений ЭКГ во II, III, V7-9 отведениях, а также реципрокных изменений в отведениях V1-4. Трансмуральная ишемия миокарда левого желудочка с локализацией по передней или задней стенке проявляется подъемом или напротив депрессией сегмента ST, а также появлением отрицательного коронарного зубца Т преимущественно в грудных отведениях. Трудно диагностируемой локализацией является ишемия задней стенки миокарда, для выявления которой требуется проведение электрокардиографии не только в стандартных, но и дополнительных отведениях.
Безболевая ишемия миокарда
Заключение «безболевая ишемия миокарда» может быть установлено исключительно по данным дополнительных инструментальных методик обследования, несмотря на то, что данный вид ишемии относится к клиническим формам. Для безболевой ишемии миокарда присущи все те же этиопатогенетические механизмы развития, что и при других клинических формах (метаболические нарушения, изменения электрической активности миокарда, его перфузии) с той лишь разницей, что они носят преходящий характер и не сопровождаются развитием типичной клинической картины, как, например, стенокардия.
Безболевая форма ишемии миокарда может одинаково часто встречаться как у лиц с неустановленным предварительно диагнозом «ишемия миокарда», так и у пациентов, длительно страдающих другими клиническими формами данной патологии (стенокардия). Согласно выводам многочисленных рандомизированных исследований, посвященных изучению феномена безболевой ишемии миокарда, в 3% случаев регистрация признаков данной патологии на ЭКГ наблюдается у абсолютно здоровых людей. Возникновению безболевой ишемии способствует снижение общей болевой чувствительности к различного рода раздражителям. Патогенетическую основу безболевой ишемии миокарда составляет не только вазоконстрикция, но и увеличение потребности сердечной мышцы в кислороде.
Ведущим звеном в установлении данной клинической формы ишемии миокарда является проведение всестороннего инструментального обследования человека. Безболевая ишемия миокарда на Экг регистрируется исключительно при использовании холтеровского суточного мониторинга и признаки ее аналогичны тем, что имеются при других вариантах течения данной патологии. Помимо рутинного электрокардиографического исследования целесообразно проводить стресс-эхокардиографию с помощью физических и фармакологических проб, однако наибольшим процентом достоверности в отношении верификации диагноза обладает коронарография.
Лечение ишемии миокарда
Все терапевтические мероприятия, применяемые при установлении у пациента ишемии миокарда, направлены на улучшение качества жизни, напрямую зависящее от снижения частоты стенокардитических приступов, предотвращение развития осложнений кардиального профиля и повышения процентов выживаемости.
Первоначальными мерами терапевтической направленности является коррекция модифицируемых факторов риска, подразумевающая полный отказ от вредных привычек, нивелирование дислипидемических нарушений методом коррекции пищевого поведения, избежание чрезмерной психоэмоциональной и физической активности.
В отношении медикаментозного лечения ишемии миокарда в настоящее время применяется большое разнообразие лекарственных средств, которые можно объединить в небольшие группы по этиопатогенетической направленности. Так, антиангинальная симптоматическая терапия подразумевает назначение пациенту бета-блокаторов (Атенолол в суточной дозе 100 мг), которые обеспечивают снижение не только выраженности, но и частоты эпизодов ишемии уже в течение первого месяца регулярного приема. Пациенты, страдающие частыми ишемическими эпизодами с выраженным болевым синдромом, отмечают быстрое и эффективное купирование болевого синдрома при использовании нитратсодержащих препаратов даже в пероральной форме (Нитроглицерин сублингвально 1 таблетка). Выбор нитратов пролонгированного или короткого фармакологического действия напрямую зависит от клинической формы ишемии миокарда (при стенокардии напряжения III функционального класса предпочтительно использовать пролонгированные формы препарата).
Последние рандомизированные исследования в области фармакологической коррекции ангинального синдрома ишемии миокарда подтвердили положительные результаты применения Триметазидина в суточной дозе 60 мг, который является препаратом метаболического действия. Антиангинальный эффект Триметазидина обусловлен его способностью оптимизировать энергетические метаболические процессы, протекающие в миокарде, улучшать микроциркуляцию сердечной мышцы и улучшать кровоток в коронарных артериях.
В отношении этиотропной терапии препаратами выбора при ишемии миокарда являются лекарственные средства гиполипидемического действия (Торвакард 40 мг 1 р/сут.) при условии их продолжительного систематического приема.
Всем пациентам, страдающим какой-либо патогенетической или клинической формой ишемии миокарда, показано пожизненное применение средств антитромбоцитарного действия (Кардиомагнил 1 таблетка на ночь) с целью минимизации риска развития осложнений кардиального профиля.
В последнее время значительно улучшились возможности кардиохирургии, позволяющие осуществлять реваскуляризацию миокарда при ишемии, однако данное оперативное пособие должно выполняться исключительно по строгим показаниям (отсутствие положительного эффекта от применения медикаментозной терапии, высокий риск развития осложнений кардиального профиля, имеющиеся в анамнезе эпизоды желудочковой аритмии). Выбор оперативного пособия при ишемии миокарда напрямую зависит от выраженности гемодинамических нарушений и степени стенозирования коронарной артерии.
Ишемия миокарда – какой врач поможет ? При наличии или подозрении на развитие ишемии миокарда следует незамедлительно обратиться за консультацией к таким специалистам как терапевт, кардиолог.
Что такое ишемия миокарда? Симптомы заболевания и лечение
Заболевания сердечно-сосудистой системы – первая причина смертности населения планеты в настоящее время.
Более 50% людей погибают из-за проблем с сосудами и сердечной недостаточности.
Вопросом, что такое ишемия сердца, ежедневно задаётся не один человек. Словосочетание «ишемия миокарда» подразумевает под собой недостаточное снабжение сердечной мышцы кислородом.
Ишемия на ЭКГ проявляется характерным набором симптомов и патологических изменений, которые невозможно перепутать с другим заболеванием.
Этиология и патогенез ишемии миокарда
Основная причина возникновения заболевания – снижение питания миокарда артериальной кровью, богатой кислородом.
Патологические процессы, вызывающие ишемию миокарда:
- атеросклеротическое сужение сердечных артерий из-за образования бляшек в строме сосуда. Каждая бляшка состоит из липопротеинов низкой и очень низкой плотности, а также тромбоцитов. При разрыве бляшки формируется острое ишемическое повреждение миокарда, иначе именуемое инфарктом;
- воспалительные изменения сосудистой стенки: васкулиты, артерииты, системные заболевания соединительной ткани ведут к нарушению проницаемости сосудов;
- вирусные и бактериальные агенты, размножающиеся в интиме сосудов;
- токсическое поражение коронарных сосудов, вызывающее их спазм. Может формироваться вследствие избыточного употребления алкоголя, никотина, отравления тяжелыми металлами и солями ртути;
- стрессовая ситуация, вызывающая массивный выброс адреналина в кровь, ведет к сужению сосудистого просвета.
- гормонозависимые опухоли различных органов и тканей.
Вследствие нарушения питания сердечной мышцы развивается спазм сосудов, нарушение окисления свободных жирных кислот, накопление недоокисленных продуктов распада белков, активируется перекисное окисление липидов.
Эти изменения приводят к нарушению питания митохондрий – основных источников продукции энергии в клетках.
Из-за дисфункции митохондрий не функционируют ионные каналы в сердечной ткани, и развивается дисбаланс ионов, что ведёт к нарушению сократительной функции сердца.
Виды ишемии миокарда
В зависимости от расположения участка сердца, который не получает кровь, ишемия всего миокарда делится на субэпикардиальную и субэндокардиальную формы.
Субэпикардиальная ишемия миокарда локализуется непосредственно под наружным слоем сердечной мышцы – под эпикардом. Зона повреждения имеет достаточную величину и протяжённость от эпикарда до эндокарда, задевая все слои передней и задней стенки.
При субэндокардиальной ишемии повреждается внутренняя часть сердечной мышцы – эндокард. Эндокард содержит большое количество мелких капилляров и кровеносных сосудов, обеспечивающих питание сердца, поэтому его повреждение переносится особенно тяжело.
Клиническая картина заболевания
Типичная ишемия всего миокарда складывается из следующих проявлений: давящая, жгучая боль за грудиной с иррадиацией в челюсть, лопатку или плечо; ощущение нехватки воздуха и одышка, слабость, холодный пот и бледность кожных покровов.
Боль сопровождается страхом смерти и проходит в течение 15-20 минут после приема нитроглицерина.
При брюшной форме заболевание начинается с тошноты и рвоты, возможно появление диареи и болей в животе.
Через несколько минут к этим неприятным ощущениям добавляется боль в груди, учащённое дыхание и сердцебиение. Симптомы проходят через несколько минут после приёма нитросодержащих лекарственных препаратов.
Если заболевание манифестирует в форме астматического приступа, существует высокая вероятность перепутать ишемию миокарда с приступом удушья. При астматической форме изначально развивается резкая нехватка воздуха, сопровождающаяся болью в грудной клетке, нарушением потоотделения и бледностью кожи.
Через некоторое время неприятные ощущения в груди проходят, и остаётся лишь нарушение дыхания. Самая тяжёлая форма для диагностики – без болевая ишемия миокарда. Она протекает практически бессимптомно для пациента, оставляя некротические изменения в поражённых сосудах.
Для без болевой формы наиболее характерно появление инфаркта миокарда в финале заболевания.
Цереброваскулярная форма протекает по типу острого нарушения мозгового кровообращения и характеризуется потерей сознания, нарушениями спинномозговых рефлексов, утратой способности к чтению и письму на короткий промежуток времени.
После окончания приступа пациента могут беспокоить следующие симптомы: головокружения, головная боль, тошнота и слабость.
Периферическая форма ишемии начинается с болей в руках или ногах, постепенно переходящих на область сердца.
Конечности становятся холодными и бледными, мокрыми на ощупь. Учащается пульс, частота дыхательных движений постепенно увеличивается. Симптомы поражения сердечно-сосудистой системы добавляются через несколько часов.
Диагностические мероприятия
Для диагностики данного заболевания используется множество достоверных лабораторных и инструментальных методик. В большинстве больниц используется первичный врачебный осмотр и опрос пациента, которые позволяют заподозрить ишемические изменения в сердце, выявить специфические симптомы и симптоматические комплексы.
При прослушивании грудной клетки больного можно выявить нарушения ритма и проводимости, свидетельствующие о протекающем в организме патологическом процессе.
Для подтверждения диагноза используют следующие лабораторные методы:
- общий анализ мочи и крови с определением количества тромбоцитов позволяют судить о нарушениях в системе кроветворения и патологии костного мозга;
- биохимические анализы предоставляют сведения об основных маркёрах некроза миокарда: тропонинах, миоглобине, фракции креатинфосфокиназы. Также нужно измерить основные показатели печени и пронаблюдать их в динамике;
- коагулограмма и гемостазиограмма используются для определения времени свертывания крови и диагностики нарушений в системе свёртывания крови.
Из инструментальных методов наибольшее распространение получило электрокардиографическое исследование сердца. ЭКГ снимается в момент приступа, с участием нагрузочных проб (фармакологические пробы, холодовая и тепловая пробы, стресс-тест, чрез пищеводная стимуляция желудочков, велоэргометрия), а также большой информативностью обладает суточное ЭКГ-мониторирование, иначе называемое Холтеровским.
Ишемия миокарда на ЭКГ проявляется подъемом сегмента ST выше изолинии.
Рентгенографическое исследование грудной клетки в обеих проекциях позволяет выявить увеличение размера желудочков, что свидетельствует о функциональной перегрузке тех или иных отделов сердца. Также можно увидеть изменения со стороны аорты: этот сосуд наиболее подвержен изменениям.
На фонокардиографии можно увидеть изменение тонов сердца, появление патологических шумов, обозначающих нарушение ритма и проводимости, а также свидетельствующих о пороках сердца.
Эхокардиограмма сердца или УЗИ позволяют увидеть размеры полостей сердца, толщинку стенок, определить место и характер расположения некроза, патологические изменения миокарда.
Является высокочувствительным методом исследования, который позволяет минимизировать риск постановки неправильного диагноза при этих исходных данных.
Лечение ишемии миокарда
Ишемическая болезнь сердца – тяжелое мультифакториальное заболевание, которое требует комплексного подхода к лечению и профилактике дальнейших осложнений. Первым и самым важным этапом должно стать изменение образа жизни и отказ от вредных привычек.
Необходимо строго соблюдать режим труда и отдыха, избегать ненужных стрессовых ситуаций, а также регулярно применять дозированные физические нагрузки с целью оздоровления организма в целом.
Ходьба быстрым шагом до нескольких километров в день, занятия в спортивном зале или на спортивной площадке, посещение бассейна или лечебной гимнастики снижают риск повторения эпизода ишемии практически вдвое.
Изменение привычного питания является важным этапом на пути к здоровому сердцу.
Прежде всего, следует отказаться от жирной и жареной пищи с большим количеством соли и специй, избегать фастфуда, газированных и алкогольных напитков, пакетированных соков и консервантов. Следует добавить в ежедневный рацион овощи и фрукты, свежие ягоды и зелень, употреблять больше круп.
Сливочное масло необходимо заменить растительным, майонез – нежирной сметаной, а вместо сахара использовать мёд. Правильное питание снизит риск развития сердечно-сосудистой патологии и атеросклероза.
Помимо изменения образа жизни не следует забывать и о традиционной медицине.
Из лекарственных препаратов наиболее часто применяются следующие группы:
- Статины. Способствуют снижению уровня холестерина в организме, укрепляют сосудистую стенку и снижают количество «плохих» жиров, параллельно повышая уровень «хороших»
- Антикоагулянты и антиагреганты препятствуют тромбообразованию в организме, разжижают кровь, не позволяя ей формировать сгустки, которые могут вызвать ишемическое повреждение миокарда.
- Нитросодержащие препараты расслабляют сосудистую стенку, снижают тонус гладкой мускулатуры сосудов, вызывая падение артериального давления и устраняя коронарный спазм.
Лечение ишемии миокарда – длительный и трудоёмкий процесс, который должен контролироваться квалифицированным специалистом.
При соблюдении всех рекомендаций по спортивным тренировкам, питанию, медикаментозному лечению, отказу от вредных привычек можно добиться поистине ошеломляющих результатов: ишемия сердца больше никогда не побеспокоит вас и ваших близких, и в этом случае можно быть спокойным и не волноваться о дальнейших последствиях.
2.3.8. Электрокардиографическая диагностика ишемической болезни сердца
Изменения ЭКГ при ишемической болезни сердца весьма многообразны, однако могут быть сведены к электрокардиографическим признакам ишемии миокарда, ишемического повреждения и некроза сердечной мышцы, а также к их сочетаниям. Поэтому подробно рассмотрим электрокардиографические признаки этих нарушений.
1) Существенными электрокардиографическими признаками ишемии миокарда являются разнообразные изменения формы и полярности зубца Т.
2) Высокий зубец Т в грудных отведениях свидетельствует либо о субэндокардиальной ишемии передней стенки, либо о субэпикардиальной, трансмуральной, или интрамуральной ишемии задней стенки левого желудочка (хотя даже в норме, особенно у молодых людей, часто регистрируется высокий положительный зубец Т в грудных отведениях).
3) Отрицательный коронарный зубей Т в грудных отведениях свидетельствует о наличии субэпикардиальной, трансмуральной или интрамуральной ишемии передней стенки левого желудочка.
4) Двухфазные (+- или -+) зубцы Т обычно выявляются на границе ишемической зоны и интактного миокарда.
1. Основным электрокардиографическим признаком ишемического повреждения миокарда является смещение сегмента S-Т выше или ниже изолинии.
2. Подъем сегмента S-Т вверх в грудных отведениях свидетельствует о наличии субэпикардиального или трансмурального повреждения передней стенки левого желудочка.
3. Депрессия сегмента S-Т в грудных отведениях указывает на наличие ишемического повреждения в субэндокардиальных отделах передней стенки либо трансмурального повреждения задней стенки левого желудочка.
1. Основным электрокардиографическим признаком некроза сердечной мышцы является патологический зубец Q (при нетрансмуральном некрозе) или комплекс QS (при трансмуральном инфаркте).
2. Появление этих патологических признаков в грудных отведениях V1-V6 и (реже) в отведениях I и aVL свидетельствуют о некрозе передней стенки левого желудочка.
3. Появление патологического зубца Q или комплекса QS в отведениях III, aVF и (реже) II характерно для инфаркта миокарда, заднедиафрагмальных (нижних) отделов левого желудочка.
4. Патологический зубец Q или комплекс QS в дополнительных грудных отведениях V7-V9 указывает на некроз заднебазальных или заднебоковых отделов левого желудочка.
5. Увеличенный зубец R в V1, V2 может быть признаком заднебазального некроза.
Следует, однако, сказать, что иногда несколько углубленный зубец Q может выявляться не только при некрозе того или иного участка сердечной мышцы, но и при острой ишемии или повреждении миокарда, выраженной гипертрофии или при нарушениях внутрижелудочковой проводимости.
Изменения ЭКГ при приступе стенокардии. Уменьшение кровоснабжения миокарда и развитие вследствие этого кислородного голодания сердечной мышцы приводит в первую очередь к частичному изменению процесса реполяризации, который является наиболее лабильным. На ЭКГ определяются изменения зубца Т. Он становится отрицательным, остроконечным, симметричным, так называемый «коронарный» зубец Т. Возможна и любая другая его форма — закругленный, двухфазный, уплощенный. Может быть смещение сегмента S-Т ниже изолинии, в основе которого лежат те же нарушения реполяризации, что и в основе инверсии зубца Т, причем чаще наблюдается горизонтальное и косое нисходящее смещение сегмента S-Т, превышающее 0,5 мм в левых грудных отведениях.
Такие изменения на электрокардиограмме возникают во время приступа стенокардии, быстро нормализующиеся после купирования приступа стенокардии.
Изменения ЭКГ при хронической ишемической болезни сердца.
При хронической ишемической болезни сердца в сердечной мышце выявляются участки ишемии, ишемического повреждения в ряде случаев рубцовых изменений миокарда, различное сочетание которых приводит к разнообразным изменениям ЭКГ, описанным выше. Наиболее характерным для этих электрокардиографических изменений является их относительная стабильность на протяжении многих месяцев и даже лет. Однако нередки и колебания изменений в зависимости от состояния коронарного кровообращения.
Нередко, особенно у молодых больных с ишемической болезнью сердца, ЭКГ, зарегистрированные в покое, не отличаются от ЭКГ здоровых людей. В этих случаях для электрокардиографической диагностики ИБС используют функциональные нагрузочные пробы. Чаще других применяют пробу с дозированной физической нагрузкой на велоэргометре.
Изменения ЭКГ при инфаркте миокарда.
Рис.2.26. Стадии инфаркта миокарда.
Инфаркт миокарда (ИМ) является наиболее тяжелой формой острой коронарной недостаточности, которая приводит к некрозу участка сердечной мышцы. Однако, очаг поражения при ИМ обычно не представляет собой сплошную гомогенную некротическую массу. Он включает зону некротизированной ткани, которая располагается в центре очага, и «периинфарктную» зону, состоящую из зоны повреждения по периферии некроза и зону ишемии по периферии очага.
Электрокардиографически (рис. 2.26) различают несколько стадий ИМ: ишемическую, повреждения, острую (стадия некроза), подострую, рубцовую.
Ишемическая стадия. Связана с образованием очага ишемии, продолжается всего лишь 15-30 минут. Известно, что ветви коронарных артерий идут от перикарда к эндокарду, т. е. эндокард находится в худших условиях кровоснабжения, и незначительные нарушения кровоснабжения отразятся прежде всего на наиболее отдаленных участках миокарда. Развивается субэндокардиальная ишемия, над очагом поражения увеличивается амплитуда зубца Т, он становится высоким, заостренным, (коронарный). Но эту стадию не всегда удается зарегистрировать. Увеличение амплитуды зубца Т объясняется, видимо, тем, что в момент реполяризации имеется увеличенная разность потенциалов между положительно заряженными субэпикардиальными слоями миокарда, и ишемизированными, отрицательно заряженными субэндокардиальными слоями.
Стадия повреждения. Продолжается от нескольких часов до 3 суток. Как уже было сказано выше, на ишемию миокарда реагирует зубец Т. Отражением же зоны повреждения служит изменение сегмента S-Т, В норме сегмент S-Т находится на изолинии и характеризует полную деполяризацию сердечной мышцы, т. е. весь миокард заряжен отрицательно, и разности потенциалов нет. Если миокард поврежден, то участок повреждения во время возбуждения желудочков имеет меньший отрицательный потенциал, чем здоровый миокард, т. е. относительно положительный по отношению к окружающему полностью деполяризованному миокарду. Поэтому при субэпикардиальном или трансмуральном повреждении сегмент S-Т смещается вверх от изолинии. При субэндокардиальном повреждении (а иногда и при субэндокардиальной ишемии передней стенки) сегмент S-Т смещается вниз от изолинии. Таким образом, при инфаркте миокарда во время стадии повреждения в участках субэндокардиальной ишемии развивается субэндокардиальное повреждение, что проявляется смещением интервала S-Т книзу от изолинии. Повреждение и ишемия быстро распространяются трансмурально на субэпикардиальную зону, интервал S-Т смещается куполом кверху, зубец Т снижается и непосредственно сливается с интервалом S-Т.
Острая стадия. (стадия некроза). Связана с образованием некроза в центре очага повреждения и значительной зоны ишемии вокруг зоны повреждения, длится 2-3 недели; Зона повреждения и ишемии называется «периинфарктной» зоной. Эта стадия может развится уже через 1-2 часа после начала приступа, иногда через 3-5 дней. Отражением некроза на ЭКГ является патологический зубец Q шириной более 0,04 сек, глубиной более 2 мм, т. е. превышающий размеры обычного зубца в соответствующих отведениях, о чем было сказано при описании нормальных ЭКГ: если амплитуда его больше 25% амплитуды зубца R в III стандартном и в aVF, отведении, и более 15% амплитуды зубца R в левых грудных отведениях.
В здоровом сердце электрический потенциал периода деполяризации, регистрируемый внутрисердечно, имеет вид одного отрицательного зубца QS, а со стороны наружной поверхности сердца — положительного комплекса gRS, т. е. в период прохождения волны возбуждения от субэндокардиальных до субэпикардиальных слоев миокарда отрицательный внутриполостной потенциал трансформируется в положительный. Согласно теории Wilson с соавт., при ИМ очаг некроза является электрически невозбудимым и через него, как «через открытое окно» передается на поверхность отрицательный внутриполостной потенциал. Зубец R уменьшается или исчезает совсем, тогда формируется зубец QS, который свидетельствует о наличии трансмурального ИМ, когда некроз захватил всю стенку миокарда. Если же над областью ИМ сохранился слой живой ткани, то регистрируется уменьшение амплитуды R. Вокруг участка некроза располагается периинфарктная зона, в которой также извращается течение процессов деполяризации и реполяризации, функционально выключенная из активности зона. Электрокардиографически наличие периинфарктной зоны характеризуется появлением монофазной кривой. На нормальной двухфазной электрокардиографической кривой четко дифференцируются две фазы электрического процесса — фаза деполяризации (первое положительное отклонение в виде комплекса QRS) и фаза реполяризации (второе положительное отклонение в виде зубца Т). В монофазной же кривой классического типа нельзя четко разграничить последовательную смену фаз электрического процесса. Зубец Q или нисходящее колено зубца R без четкой границы переходит в приподнятый сегмент S-Т — так называемая кривая тока повреждения, в которой поглощается и зубец Т.
Эта кривая была описана в 1920 году Парди (Pardee). Смещение ST кверху возникает в результате наличия тока повреждения, т. е. постоянной разности потенциалов, существующей между зоной поражения, которая остается деполяризованной и в состоянии покоя, и здоровым соседним участком мышцы, которой поляризован в состоянии покоя.
Кроме того, в отведениях с противоположной стороны, всегда можно отметить реципрокные изменения, т. е. противоположные — отсутствие зубца Q высокий зубец R, снижение сегмента SТ и вертикально направленный вверх зубец Т.
Затем участок некроза сердечной мышцы ограничивается демаркационной зоной, а в самом некрозе отмечаются явления репарации, это уже начало перехода в подострую стадию.
Подострая стадия. Подострая стадия отражает изменения на ЭКГ, связанные с наличием зоны некроза, в которой идут процессы репарации, рассасывания, и зоны ишемии. Зоны повреждения уже нет. Признаки стадии: интервал S-T на изолинии, (если интервал S-T не опускается до изолинии больше 3 нед., можно заподозрить аневризму), зубец Т вначале отрицательный, симметричный, затем постепенно уменьшается, становится изоэлектричным или слабоположительным. У многих больных остается навсегда отрицательным. Об окончании подострой стадии свидетельствует отсутствие динамики зубца Т.
Рубцовая стадия. Рубцовая стадия характеризуется исчезновением ЭКГ-признаков ишемии, но стойким сохранением рубцовых изменений, что проявляется наличием патологического зубца Q. Зубец Т положительный, сглаженный или отрицательный, динамики его изменений нет. Если зубец Т отрицательный, он должен быть меньше 1/2 амплитуды зубцов Q или R в соответствующих отведениях, и не превышать 5 мм. Если отрицательный зубец Т глубокий, превышает 1/2 зубцов Q или R или больше 5 мм, это признак сопутствующей ишемии миокарда в этой же области. Рубцовая стадия продолжается в течение всей жизни.
ЭКГ — диагностика локализации ИМ (топическая диагностика ИМ).
Изменения, характерные для острой стадии ИМ, наблюдаются при:
1) распространенном ИМ передней стенки левого желудочка с вовлечением передней части межжелудочковой перегородки, верхушки и боковой стенки — в отведениях I, II, aVL, V1-V6;
2) ИМ передней, боковой стенок левого желудочка и верхушки (переднебоковой) — в отделениях I, II aVL, V4-V6;
3) ИМ передней стенки левого желудочка — в отведениях V3-V4, и в А (по Небу);
4) переднеперегородочном ИМ — в отведениях V1-V2, 3;
5) ИМ переднеперегородочном и передней стенки левого желудочка — в отведениях V1-V4 и А (по Небу);
6) верхушечном ИМ — в отведениях V4;
7) высоком переднем ИМ в отведениях V31-V25 (электроды расположены в позиции V1-V5, но во втором межреберье), кроме того, отрицательный зубец Т в отведении aVL; 8) высоком переднебоковом ИМ — в отведениях aVL, V24-V27, кроме того, возможно появление высоких зубцов R и Т в отведениях V1-V2 и снижение интервала S-Т в отведениях V1,2;
9) заднедиафрагмальный ИМ — в отведениях II, III, aVF, D (по Небу), кроме того, возможно увеличение зубцов R в отведениях aVR, Т в V1-V3, и смещение интервала S-Т книзу в отведениях V1-V3;
10) заднебоковом ИМ — в отведениях III, aVF, V5-V6, D (по Небу), кроме того, высокий зубец Т в отведениях V1-V2, сегмент S-Т смещен в отведениях V1-V3; 11) заднебазальном ИМ — в отведении D (по Небу), кроме того, увеличение зубца R в отведениях V1-V3, и Т в V1-V2, смещение сегмента S-Т в отведениях V1-V3 книзу от изолинии; 12) высоком заднебоковом ИМ — в отведениях I, II, aVL, V6, кроме того, высокие зубцы R и Т в отведениях V1-V2;
13) заднеперегородочном ИМ — в отведении V8-V9, кроме того, в отведениях V1-V3, высокий зубец R, опущение сегмента S-Т;
14) высоком боковом ИМ — в отведении -aVL, кроме того, в отведениях V1-V2 возможны высокие зубцы R и Т, опущение сегмента SТ;
15) ИМ боковой стенки — в отведениях V5-V6, I, II,aVL, I (по Небу).
Ишемия миокарда сердечной мышцы
Различными заболеваниями сердца страдает, по статистике, больше половины пожилых мужчин и около трети женщин. Ишемия миокарда – это одна из самых распространенных патологий, она широко распространена как в высокоразвитых странах, так и в тех, где уровень медицины оставляет желать лучшего.
Особенная опасность этого заболевания заключается в том, что оно может годами протекать в скрытой форме, только изредка проявляясь неприятными ощущениями в районе сердца, а впоследствии вызывает обширный инфаркт и скоропостижную смерть.
Итак, разберемся, что это такое – ишемия миокарда, и какие бывают виды патологии.
Поражение сердца при ишемии миокарда
Как правило, заболевание классифицируют следующим образом:
- Стенокардия сердца – является самой распространенной формой ишемии. Протекает обычно бессимптомно, диагностируется в основном у людей преклонного возраста. Особенно подвержены этой патологии люди, имеющие предпосылки к атеросклерозу.
- Инфаркт миокарда – одно из самых тяжелых и необратимых проявлений ишемии. Это состояние представляет собой некроз участков миокарда вследствие острого недостатка кислорода, и нередко является причиной наступления смерти. Но даже при успешном заживлении некротического очага на его месте все равно останется рубец (постинфарктный кардиосклероз).
- Нарушения сердечного ритма – сбои в нормальной работе сердца, при которой оно перестает сокращаться с должной периодичностью.
- Внезапная коронарная смерть.
- Постинфарктный кардиосклероз.
- Сердечная недостаточность.
В любом случае, ишемия миокарда вызывает постепенное развитие патологических изменений сердца. Такие больные особенно подвержены риску образования тромбов в сосудах конечностей, почек или головного мозга.
Особой формой патологии является транзиторная ишемия мышцы сердца. Встречается это заболевание приблизительно у 1/2 части пациентов, страдающих ишемическими болезнями сердца, при этом совершенно не проявляет себя внешне – обнаружить отклонения можно только с помощью инструментального обследования. Чаще всего такая патология развивается у курильщиков, гипертоников и больных с застойной сердечной недостаточностью.
Основным признаком, по которому можно заподозрить ишемическую болезнь сердца, является боль, возникающая и при хронической, и при острой форме патологии.
Сердце – это орган, который работает без перерыва, перекачивая по организму огромное количество крови, и затрачивая большое количество питательных веществ и кислорода. А внезапно возникающие спазмы сосудов, тромбы и атеросклеротические бляшки препятствуют нормальному кровообращению, следствием чего становятся болевые ощущения и патологические изменения.
Ишемия миокарда левого желудочка обычно является основой всех ишемических болезней сердца, поскольку на левую часть органа приходится гораздо большая нагрузка, чем на правую, и для нормального обеспечения ее кислородом нужно неизменно хорошее кровообращение.
Причины ишемии миокарда могут быть весьма разнообразными, но в числе главных провокаторов принято выделять преклонный возраст пациентов, принадлежность к мужскому полу, генетическую предрасположенность, сахарный диабет, ожирение, курение, гипертонию, гиподинамию и нарушения обменных процессов.
Курение, как одна из причин ишемии сердца
Безусловно, люди почтенного возраста являются основными пациентами кардиологических отделений, поскольку с годами в организме ухудшаются процессы обмена веществ, развиваются различные заболевания, начинаются дистрофические изменения в сосудах. Хотя в последнее время четко прослеживается тенденция сердечных патологий к омоложению, в особенности у жителей мегаполисов.
В женском организме эстрогены играют определенную защитную роль, поэтому у представительниц прекрасного пола ишемия миокарда случается гораздо реже, чем у мужчин. Однако в возрасте примерно 70 лет, когда наступает период стойкой менопаузы, шансы заболеть уравниваются у обеих полов.
Ожирение влечет за собой огромное количество патологий, поскольку вызывает отложение липидных образований на артериальных стенках, вследствие чего затрудняется кровообращение и начинается гипоксия (кислородное голодание) тканей сердца. Еще больше усугубляет положение наличие у больного сахарного диабета.
Все перечисленные факторы провоцируют возникновение основных причин нехватки кислорода – спазма сосудов, образования тромбов, атеросклероза.
Симптомы ишемии миокарда во многом зависят от разновидности болезни и степени артериального поражения. Самым распространенным видом заболевания считается так называемая стенокардия напряжения, когда боли в районе сердца проявляются после любых физических усилий.
Признаками стенокардии сердца считается:
- Боль в загрудинной области, которая отдает в левую руку и область между лопатками, и появляется или усиливается в период физических нагрузок.
- Одышка при эмоциональном перенапряжении или быстрой ходьбе.
Если перечисленные признаки и симптомы возникают только в моменты нагрузок, длятся не более получаса и снимаются нитроглицерином, говорят о стенокардии напряжения. В случае, когда боли возникают без видимой причины, можно говорить о так называемой стенокардии покоя. Если боль проявляет тенденцию усиливаться от случая к случаю, постепенно теряется эффект от приема лекарств и снижается устойчивость к физическим нагрузкам, говорят о прогрессирующей форме патологии.
Боли в области сердца — основной симптом ишемии
Инфаркт миокарда является крайне тяжелым ишемическим проявлением, которое дает о себе знать очень сильной болью в загрудинной области. Человек становится беспокойным, у него появляется одышка, кожа приобретает синюшный оттенок, возникает страх смерти и психомоторное возбуждение. В редких случаях у пациента начинает болеть живот, а прямых проявлений инфаркта при этом не наблюдается.
Очень опасный вариант ишемии – это внезапная сердечная смерть, которая случается на фоне сердечной аритмии, приступа стенокардии или некроза. Такое состояние нуждается в проведении срочных реанимационных мероприятий.
Диагностика
Диагностика ишемии миокарда проводится с помощью осмотра и опроса пациента, выслушивания сердца и легких, на основании которых врач может заподозрить диагноз. Для его подтверждения или опровержения больному назначается ряд дополнительных исследований: электрокардиограмма в спокойном состоянии и с нагрузкой, биохимический анализ крови, холтеровкое мониторирование.
Для уточнения диагноза также проводят такие обследования, как коронароангиография, МСКТ, КТ с контрастированием и сцинтиграфия. К сожалению, из-за отсутствия необходимого оборудования некоторые из исследований доступны не во всех медицинских учреждениях, поэтому для их проведения больные вынуждены обращаться в частные клиники.
Процедура ЭКГ для уточнения диагноза ишемии миокарда
Лечение ишемии миокарда назначается индивидуально для каждого пациента, и зависит от тяжести патологии, состояния больного, наличия или отсутствия сопутствующих заболеваний. При этом основные принципы терапии во всех случаях остаются неизменными.
В первую очередь лечение ишемических болезней подразумевает:
- Умеренную физическую нагрузку (зарядка, пешие прогулки) и исключение при этом чрезмерных перегрузок.
- Соблюдение специальной диеты (такой же, какая назначается и при атеросклерозе), направленной на улучшение обмена веществ. Если масса тела значительно превышает норму, ее необходимо снизить уменьшением количества пищи и снижением ее калорийности.
- Медикаментозную терапию, лекарства для которой назначаются врачом индивидуально.
Всем больным без исключения назначаются антиагреганты – ацетилсалициловая кислота, на базе которой они созданы, показывает отменные результаты в борьбе с патологией. При необходимости врач дополнительно предписывает применение антикоагулянтов. При инфаркте требуется введение гепарина.
Очень важными препаратами считаются бета-адреноблокаторы, которые позволяют регулировать частоту сердцебиения и уменьшить необходимость в кислороде, тем самым увеличивая продолжительность жизни пациентов.
Фибраты и статины помогают снизить содержание атерогенных холестериновых фракций, вместе с тем увеличивая количество антиатерогенных.
Нитроглицерин очень эффективен для снятия болевого симптома. Его применяют как в форме таблеток, так и в инъекциях. Однако этот препарат нужно крайне осторожно использовать гипотоникам, поскольку его побочными эффектами могут стать резкое понижение давления, обмороки и головокружения.
Для выведения излишков жидкости, которые создают нагрузку на миокард, применяются диуретики – тиазидные, мочегонные и петлевые средства.
Практически во все схемы терапии ишемических заболеваний входят ингибиторы АПФ, поскольку они снимают спазмы сосудов и нормализуют давление, стабилизируя его значения.
Если у больного имеет место сердечная аритмия, ему назначаются антиаритмические лекарства. При тахикардии потребуются бета-блокаторы, при остальных формах – кордарон или амиодарон.
В случае, когда артерии поражены очень тяжело, и медикаментозная терапия не оказывает необходимого эффекта, проводят хирургическую коррекцию. Используют как более щадящие методики (стентирование или балонная ангиопластика), так и радикальные (аортокоронарное шунтирование).
Ишемические заболевания сердца всегда отличаются крайне серьезным прогнозом. Подавляющее большинство людей в результате этой патологии приобретают инвалидность, крайне высок риск развития осложнений и даже летального исхода. В связи с широкой распространенностью заболевания, специалисты прилагают все возможные усилия для поиска наилучшего способа лечения патологии и ее успешной профилактики.