Ангиопатия сосудов головного мозга
Амилоидная ангиопатия головного мозга
Амилоидная ангиопатия головного мозга – прогрессирующее хроническое заболевание церебральных сосудов, при котором на их стенках откладываются патологические белки. Преимущественно поражаются средние и мелкие артерии и вены. Чаще диагностируется у людей возрастом от 60 лет. У новорожденных ангиопатия головного мозга не встречается. Протекает в двух вариантах: бессимптомно или с выраженной клинической картиной.
Ангиопатия сосудов головного мозга приводит к тяжелым осложнениям: острому нарушению мозгового кровообращения, деменции, дезориентации, энцефалопатии, эпилептическим припадкам. На исходе болезнь инвалидизирует пациента и приводит к смерти. Смертность при амилоидной ангиопатии мозга достигает 50%.
Проблема церебральной амилоидной ангиопатии заключается в том, что болезнь почти неизвестна врачам, диагностика трудна, а сама патология почти не поддается лечению.
Амилоидная церебральная ангиопатия головного мозга развивается из-за нарушения метаболизма бета-амилоидного пептида. Этот белок откладывается на стенках артерий и реже на стенках вен. Внутри сосуда образуется белковая бляшка, состоящая из остатков неправильно расщепленных белков. В состав бляшки входит 40 не выведенных фрагментов, оставшихся после переработки ферментами.
Бета-амилоидный пептид откладывается в капиллярах коры, подкорки и мозговых оболочек. Из-за откладывания патологическими белками в сосуде уменьшается ежеминутный объем кровообращения. Кора и подкорковые структуры страдают от недостатка питательных веществ и кислорода. Очаги ангиопатии приводят к микроинфарктам мозгового вещества. Это развивает грубые неврологические и психические расстройства.
Когда пораженный сосуд разрывается, возникает внутримозговое кровоизлияние. Чаще всего это происходит в подкорковых структурах.
Классификация
Амилоидная ангиопатия бывает спорадической и наследственной. Спорадическая – значит случайно обнаруженная ангиопатия, возникшая без очевидных причин. Спорадическая амилоидная ангиопатия диагностируется у пожилых. Приводит к острому нарушению мозгового кровообращения и деменции.
Наследственная форма амилоидной ангиопатии развивается из-за мутации белков. Наследственная ангиопатия диагностируется до 30 лет. Развивается медленно: постепенно снижается интеллект, расстраивается абстрактное мышление, возникает энцефалопатия, инсульты, эпилептические припадки.
Наследственная форма разделяется на два подвида:
- Исландский тип. Он характеризуется отложением белка цистатина С. Диагноз выставляется, если в цереброспинальной жидкости снижен уровень цистатина.
- Голландский тип. В стенках артерий коры головного мозга откладывается бета-амилоид.
Клиническая картина часто протекает бесследно и медленно. Прогрессирование болезни приводит к микроинсультам и тотальному слабоумию.
- Головная боль. На нее жалуются 70% пациентов. Частая головная боль – ранний признак прогрессирующей амилоидной ангиопатии мозга. Боль чаще располагается там, где возникли очаги ангиопатии.
- Тошнота и рвота. Возникает у 30-40% пациентов.
- Судорожные припадки. Наблюдаются у 25% больных. Характер припадков и эпилептических эквивалентов зависит от локализации: в двигательной коре – судороги конечностей, в теменной – иллюзии и простые галлюцинации.
- Внутримозговые кровоизлияния. Они возникают у 17% больных. Особенность инсультов в том, что они склонны к рецидивам. Чаще всего кровоизлияние происходит в лобной, затылочной и теменной долях. Тяжесть инсультов при амилоидной ангиопатии разная: от спонтанного онемения половины тела до глубокой комы.
- Психические нарушения. Чаще всего затрагиваются интеллектуальные свойства человека. С прогрессированием заболевания интеллект постепенно снижается, вплоть до глубокого слабоумия. Кроме интеллекта снижается память и рассеивается внимание.
- Преходящие неврологические нарушения. Они проявляются абсансами, парестезиями, эпилептиформными припадками, зрительными галлюцинациями. Абсанс – это временное выключение сознание при сохранности мышечного тонуса от 1 до 60 секунд. После этого больной приходит в себя и не знает, что он простоят несколько секунд в отключенном состоянии. Парестезии – нарушение чувствительности, при котором больному кажется, что по рукам ползут мурашки, ощущаются покалывания и онемения. Эпилептиформные припадки – внезапные встряхивание руками или ногами.
Диагностика
Чтобы выявить амилоидную ангиопатию, нужно провести такие исследования:
- Анализ спинномозговой жидкости. В ней обнаруживается повышенный уровень тау-протеина, сниженный уровень растворенного бета-амилоида.
- Генетические исследования. Назначается, если есть данные о наличии амилоидной ангиопатии у ближайших родственников. Исследуется аполипопротеин Е. Он не имеет отношения к патогенезу заболевания, однако по его уровню можно прогнозировать исход недуга и вероятность рецидива внутримозговых кровоизлияний.
- Церебральная ангиография. Это малочувствительный к амилоидной ангиопатии метод: он выявляет нарушения в 30% случаев.
- Исследование тканей. Точность диагностики достигает 53%.
- Магнитно-резонансная томография и спиральная компьютерная томография. Это наиболее точные методы. МРТ и СКТ позволяют изучить структуру мозга и сосудов послойно в трехмерном изображении.
Амилоидная ангиопатия – неизлечимое заболевание. Лечение патогенетическое и симптоматическое, направленное на стабилизацию состояния больного после инсультов и замедление прогрессирования дефицита интеллекта. Врачи назначают глюкокортикоиды и иммунодепрессанты.
При тяжелых формах показана операция. Хирурги удаляют очаг ангиопатии, чтобы улучшить психологическое и неврологическое состояние больного.
Разрабатываются новые лекарства. Клинические испытания проходит Трамипросат. Этот препарат связывает остатки бета-амилоидного пептида и выводит его из организма.
Ангиопатия сосудов головного мозга: симптомы, диагностика и лечение
Кровоснабжение головы осуществляется по 4 главным сосудам шеи – парным сонным и позвоночным артериям. Они выполняют полную и адекватную доставку необходимых питательных веществ и кислорода к тканям центральной нервной системы. Впадая в полость черепа они образуют так называемый мозговой веллизиев круг циркуляции. Чувствительность головного мозга к недостатку кислорода крайне высокая. Микроангиопатия головного мозга приводит к патологическому изменению циркуляции, и последующей гипоксии. Основными причинами, которые приводят к ангиопатии сосудов головного мозга являются:
Виды патологии
Поражение сосудов делится на макроангиопатию (повреждение крупных магистральных сосудов, таких как брахиоцефальный ствол, сонные артерии) и микроангиопатию головного мозга ( повреждение артерий маленького диаметра – капилляров и артериол).
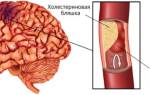
В типичных ситуациях церебральная ангиопатия начинается с поражения макро-уровня. Вследствие изменения баланса липопротеидов и нарушения нормального хода крови по сосудам, при атеросклерозе начинают формироваться наросты (бляшки) в местах разветвления и сужения сосудов. При церебральной ишемии это касается места разделения общей сонной на наружную и внутреннюю сонные артерии. Формируемая в этом месте атеросклеротическая бляшка приводит к недокровотоку к тканям мозга и последующему кислородному голоданию.
Если поражены все 4 питающих мозг артерии, без оперативного вмешательства это приведет к смертельному исходу. Иногда бляшка может разрушиться, и с током крови попасть в мелкие мозговые сосуды, застряв в каком-нибудь тонком капилляре. В место тромбоза формируется очаг ишемии. Такой процесс через некоторое время оканчивается ишемическим инсультом.
Такие коварные заболевания, как церебральная амилоидная ангиопатия, напротив, начинают разрушать сначала сосуды микро-уровня. Микроангиопатия головного мозга связана с накоплением и отложением в стенках сосудов специального белка – амилоида. Бляшки из этого белка способствуют растяжению и прорыву сосудов, вызывая кровоизлияния головного мозга. В такой ситуации ставят диагноз геморрагического инсульта.
Развитию всех видов инсультов способствуют гормональные и наследуемые от предков болезни, а также артериальная гипертония.
Клиническое проявление
Все вышеперечисленные болезни приводят к долговременному недостатку кислорода и глюкозы. У больного возникает хроническое ухудшение питания головного мозга. Это проявляется следующими признаками:
- Головные боли;
- Головокружения;
- Снижение памяти;
- Пошатывание при ходьбе;
- Нарушение зрения по типу мушек перед глазами или выключения части поля зрения;
- Боль в височных мышцах при жевании.
Все симптомы связаны с гипоксией мозга, появлением микроэмболий, спазмом сосудов. Проявляться они начнут после 3-5 летнего бессимптомного течения патологии. Инсульты являются её исходом. Продолжительность и качество жизни после этого резко снижается.
Если развивается только микроангиопатия головного мозга, то её симптомы могут иметь неспецифический характер:
- Обмороки и Головокружения;
- Шум в ушах;
- Изменения сна – бессонница;
- Вспыльчивость и агрессивное поведение;
- Ничем не провоцируемое повышение давления.
Человек с такими признаками может не связывать их с серьезной болезнью, сваливая все на усталость и тяжелую работу.
Диагностика
Все больные, у которых наблюдаются симтомы церебральной микроангиопатии проходят комплекс лабораторных исследований. Сюда входят клинические анализы крови и мочи, уровень сахара, липопротеинов, креатинина. Они позволяют дать первичную оценку состояния организма.
Из инструментальных методов исследования в XXI веке успешно применяют УЗИ и дуплексное исследование артерий головы и шеи, допплерографию. МСКТ и КТ-ангиографию используют для полного визуального подтверждения наличия болезни. С их помощью врачи выявляют наличие кровоизлияний, площадь ишемии и процент стеноза, определяются с тактикой лечения.
Если кроме церебральной ангиопатии имеется патология сосудов конечностей, то приоритетом для лечения выбирают голову.
Для улучшения реологический свойств крови применяют консервативное лечение. Оно направлено на улучшение микроциркуляции в головном мозге. Если имеется сахарный диабет, то корректируют инсулинотерапию, для нормализации уровня глюкозы. Больные без критических стенозов ложатся в стационар 1-2 раза в год, для наблюдения и «прокапывания». Дозы медикаментов подбираются с учетом степени ишемии. Народные средства лучше применять в промежутках между госпитализациями, и ни в коем случае не заменять ими лекарства.
Хирургическое лечение:
При поражении сосудов шеи, когда имеется макроангиопатия, применяется традиционная открытая хирургическая операция, такая как каротидная эндартерэктомия. После диагностики и установления точной локализации места сужения, выполняется доступ к сонной артерии. Через продольный разрез удаляют бляшку и вшивают в стенку сосуда заплату, чтобы предотвратить стеноз в дальнейшем. Возможно также полное пересечение сосуда, с установлением протеза, вшиваемого либо в неповрежденную общую сонную артерию, либо в аорту.
Более современным способом являются рентгенэндоваскулярные методики – баллонная ангиопластика и стентирование артерии. Под контролем рентгена, через прокол в артерию проводят тонкий катетер. Кончик катетера снабжен специальным баллоном, который раздувают в месте сужения. Часто, кроме расширения, внутри стенки устанавливают тонкую пружинку-стент. Он полностью интактен (не отторгается организмом), и предотвратит дальнейшее развитие болезни. Такая операция легче переносится пациентом и постепенно набирает все большую популярность.
Ангиопатия сосудов
Ангиопатия сосудов (АПС), еще известная как вазопатия, представляет собой поражение сосудов, вызванное нарушением нервной регуляции. Характеризуется изменением тонуса капилляров, не соответствующее физиологическим потребностям организма, поэтому появляются соответствующие клинические признаки.
При ангиопатии могут поражаться как артерии, вены, так и капилляры. При этом в МКБ-10 указывается такое определение, как “периферическая ангиопатия”, к которому обязательно должно добавляться конкретное заболевание и разновидность поражения.
С диагностикой ангиопатий сосудов особых вопросов не возникает. В первую очередь проводится ультразвуковое исследование сосудов, которое при необходимости дополняется контрастными рентгенограическими методами. При подтверждении диагноза АПС важно вовремя начать лечение, поскольку в противном случае могут возникнуть дистрофические осложнения.
Видео: Лечение ангиопатии, а также симптомы и причины
Описание ангиопатии сосудов
Термин “ангиопатия” походит от лат. Angiopathia, от др.-греч ἀγγεῖον — “сосуд” и πάθος — “страдание”, “болезнь”). Также известно второе определение — “вазопатия” от лат. Vasopathia, от vasum — “сосуд”.
Условно ангиопатия разделяется по степени поражения и сопутствующему заболевания, которое по сути может являться основной причиной развития АПС.
- По степени поражения:
- Макроангиопатия (macroangiopathia) — при развитии этой формы ангиопатии поражаются сосуды крупной и средней величины. В большинстве случаев определяется при атеросклерозе сосудов конечностей, склерозе Мекенберга, сахарном диабете и фиброзе интимы.
- Микроангиопатия (microangiopathia) — представляет собой патологическое состояние мелких сосудов (капилляров), которое в основном развивается на фоне некроза тканей, а также из-за тромбоза, гиалиноза и фиброза сосудов.
- По сопутствующему заболеванию:
- Диабетическая ангиопатия (angiopathia diabetica) — при сахарном диабете может развиваться генерализованное поражение сосудов разного калибра. В дополнении нередко наблюдается нарушение гомеостаза и повреждение сосудистых стенок.
- Гипертоническая ангиопатия (angiopathia hypertonica) — может возникать двумя путями. При первом на фоне сахарного диабета развивается гипертония и тогда в случае определения пораженных сосудов говорят о диабето-гипертонической ангиопатии. При втором имеющаяся гипертония осложняется сахарным диабетом, тогда возникшее повреждение сосудов определяют как гипертоническую ангиопатию.
- Гипотоническая ангиопатия (angiopathia hypotonica) — пониженное давление крови, определяемое при гипотонии, провоцирует развитие тромбов, которые в свою очередь вызывают повреждение интимы сосудов.
- Травматическая ангиопатия (angiopathia retinae traumatica) — возникает при повреждении сетчатки глаза.
- Юношеская ангиопатия (angiopathia retinae juvenilis) — патология еще известна как болезнь Илза или перифлебит сетчатки. Характеризуется воспалением сосудов сетчатки, кровоизлиянием в сетчатку и стекловидное тело.
- Амилоидная ангиопатия (angiopathia amyloides, angiopathia cerebralis amyloides) — патология более известна как болезнь Альцгеймера, хотя не только при ней возникает накопление бета-амилоидного белка в сосудах головного мозга.
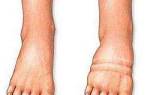
Важно отметить, что при макроангиопатии в крупных кровеносных сосудах, таких как артерии и вены, образуются сгустки крови. Это приводит к блокированию тока крови, что провоцирует развитие сердечного приступа и инсульта. Например, при диабетической периферической ангиопатии поражаются нижние конечности, которые приводят к образованию трофических язв стопы, повышающих риск ампутации ноги.

При микроангиопатии кровяные сгустки образуются в небольших кровеносных сосудах, то есть в капиллярах. Тромбы делают их толстыми и слабыми. Это препятствует плавному кровотоку по всему телу, что ухудшает снабжение тканей питательными веществами и кислородом. При этом сетчатка глаза может не получать достаточного количества кислорода, что часто приводит к микроангиопатии и слепоте.
Ангиопатия сосудов также может вызывать повреждение нервных клеток, что провоцирует развитие периферической нейропатией. Кроме того, АПС нередко провоцирует повреждение почек, что приводит к нефропатии.
Симптомы ангиопатии сосудов
При ангиопатии могут поражаться сосуды нижних конечностей, сетчатки, почек, головного мозга, сердца. Поэтому клиническая картина во многом зависит от местоположения пораженных сосудов. Из-за плохого кровоснабжения, конечности, например, не получают достаточного количества кислорода и питательных веществ, в результате чего ткани повреждаются. Это приводит к судорогам, дискомфорту в ногах и мышечной боли. В тяжелых случаях болезненные ощущения трудно переносить, даже когда человек находится в режиме отдыха. Это ограничивает движение больного.
Дополнительные симптомы диабетической ангиопатии:
- Ноги (или одна нога) становятся холодными и нередко ощущается онемение, из-за которого человек не может нормально ходить.
- Определяется слабый пульс в больной ноге.
- Кожа может изменять цвет, становится сероватой или наоборот ноги выглядят голубыми.
- Раны заживают длительное время.
Заключительный этап — дистрофия ткани, при которой любой маленький синяк приводит к образованию незаживающей язвы. В дальнейшем может возникнуть такое осложнение как гангрена.

Диабетическая ангиопатия нижних конечностей
Симптомы гипертонической ангиопатии:
- Чаще всего определяется поражение сосудов нижних конечностей по типу диабетической ангиопатии.
- Артериальное давление может быть выше нормы (у взрослого более 120/80 мм рт. ст.)
- Головные боли и появление мушек перед глазами.
Симптомы гипотонической ангиопатии:
Дополнительно к клиническим признакам ангиопатии сосудов нижних конечностей, как при диабете, будет отмечаться сниженное артериальное давление (у взрослых менее 80 мм рт. ст.). Признаки гипотонии в этих случаях следующие:
- Слабость.
- Быстрая утомляемость.
- Головокружение.
- В тяжелых случаях — потеря сознания.
При травматической ангиопатии сетчатки нарушается зрительное восприятие. В то же время у большинства пациентов с болезнью Илза присутствуют симптомы поплавков, пятнышек, паутины, размытия или уменьшенного зрения, связанные с кровоизлиянием в стекловидное тело. У других больных с юношеской ангиопатией размывание связано с васкулитом сосудов сетчатки или увеитом, но при этом кровоизлияния отсутствуют.
Амилоидная ангиопатия среди всех форм этого заболевания проявляется наименее благоприятно. У людей с болезнью Альцгеймера, при которой чаще всего встречается амилоидоз сосудов, повышен риск развития геморрагического инсульта. В связи с этим могут возникать такие симптомы, как острая головная боль, нарушения зрения или двигательной функции, потеря сознания.
Видео: Ангиопатия сосудов сетчатки у детей
Причины ангиопатии сосудов
Этиологические факторы возникновения некоторых форм ангиопатии до конца не изучены (юношеской ангиопатии). В других случаях указываются следующие причины:
- Диабетическая периферическая ангиопатиячаще всего обусловлена наличием очень высокого уровня глюкозы при неконтролируемом сахарном диабете, что повышает риск развития атеросклероза или бляшек. Образуемый налет на внутренних стенках сосудов состоит из холестерина и кальция, который откладывается в кровеносных сосудах и препятствует потоку крови. Как только кровоснабжение нарушается, к тканям не поступают питательные вещества и кислород, что приводит к их отмиранию (некрозу). В случае некроза ног проводится ампутация выше пораженного участка.
- Гипертоническая и диабетическая периферическая ангиопатия также вызываются наличием плохих привычек по типу курения, чрезмерного употребления алкоголя. Дополнительно подобные заболевания возникают у тех, кто работает на вредных производствах.
- Гипотоническая ангиопатиячаще всего связана с предрасполагающими факторами развития основного заболевания. Это может быть неблагополучная наследственность, недостаток физической активности, гормональный дисбаланс (особенно у женщин) и пр.
- Травматическая ангиопатия сетчатки в основном связана с повреждающими факторами, которые могли нарушить структуру сетчатки. Также подобное заболевание нередко возникает при повреждении черепа, шейного отдела хребта.
- Амилоидная ангиопатия развивается из-за оседания на стенках сосудов головного мозга амилоидного белка (Aβ). Особенное место в развитии болезни занимает наследственная предрасположенность. Почему именно белок начинает оседать на интиме сосудов до конца не выяснено. Предположительно это происходит из-за чрезмерного его количества или аномального клиренса. В нормальном состоянии амилоид покидает головной мозг четырьмя путями: через эндоцитоз астроцитами и микроглиальными клетками, с помощью ферментативной деградации неприлизином или инсулизином, посредством перехода гематоэнцефалического барьера и дренажем периартериального пространства. Если наблюдается расстройство деятельности хотя бы одного из этих путей — развивается амилоидоз и связанная с ним ангиопатия.
Общими причинами развития ангиопатии сосудов принято считать следующее:
- пожилой возраст;
- заболевания крови;
- аутоиммунные процессы.
Более точная причина изменения тонуса артерий, вен, капилляров устанавливается с помощью современных методов исследования.
Диагностика ангиопатии сосудов
Диагностика заключается в первоочередном проведении физического осмотра больного, во время которого может быть определен слабый пульс или медленно заживающие раны на ногах. Дополнительно назначаются лабораторные и инструментальные методы исследования.
- Анализ крови и мочи, в ходе которых проверяется наличие и количество сахара, креатинина, мочевины и белков. Определение липидного профиля также имеет важное значение.
- Визуальное тестирование, такое как допплерография и магнитно-резонансная ангиография, необходимы для исследования тока крови в конечностях и других участках тела. Также проверяется наличие атеросклеротических бляшек и определяется местоположение блокировок.
- Ультразвуковое исследование почек, используемое при подозрении на поражение почечных канальцев.
- Офтальмоскопия с изучением глазного дна.
- Гистологическое исследование — в первую очередь актуально при диагностике амилоидной ангиопатии. Для проведения исследования делается биопсия пораженной ткани.
- Электрокардиография, эхокардиография и коронарная ангиография, при подозрении на поражение сердца и коронарных артерий.

Церебральная амилоидная ангиопатия
Объем исследований во многом зависит от клинической картины болезни и возраста больного. В одних случаях, как вот при диабетической ангиопатии нижних конечностей, может быть достаточно физического осмотра и лабораторных анализов. В других случаях, особенно при ретинальной ангиопатии или поражении сосудов головного мозга, может потребоваться более продолжительная и тщательная диагностика.
Лечение ангиопатии сосудов
Практически при всех формах заболевания проводится симптоматическое лечение.
- Нарушение артериального давления (его снижение или повышение) предполагает прием соответствующих, например антигипертензивных, препаратов.
- При определении предрасположенности к атеросклерозу используются противохолестериновые средства.
- Повышенный уровень глюкозы в крови и наличие сахара в моче обязательно нормализуется или устраняется с помощью соответствующих эндокринологических препаратов.
- Наличие склонности к тромбообразованию предполагает прием антикоагулянтов.
- Для снятия нагрузки с сосудов могут использоваться спазмолитики и витаминные комплексы.
Важно отметить, что не существует специфической терапии амилоидной и юношеской ангиопатии сосудов, поэтому эти заболевания в основном лечатся только симптоматически.
Видео: Ангиопатия нижних конечностей при сахарном диабете — лечение. Макроангиопатия сосудов шеи
Как протекает заболевание ангиопатии сосудов головного мозга
Ангиопатия сосудов головного мозга является патологическим изменением тонуса кровеносных сосудов, из-за чего трансформируется строение стенок сосудов и их функциональность. Ангиопатия имеет и другое название – вазопатия. Кровеносные сосуды, которые вызывают понижение тонуса, поражаются из-за нарушений в работе нервной системы, а также из-за различных других болезней. В зависимости от этого воздействие патологических факторов бывает различным, однако в конце концов будет нарушено кровоснабжение в тканях, начнется их гипоксия и гибель.
Ангиопатия нередко выражается дистонией, являющейся сосудистым парезом обратимого типа или спазмом. Она имеет большую функциональность: обеспечивает доставку микро- и макроэлементов, сокращает и не свертывает кровь, а также поддерживает метаболизм. Самой важной является диффузная функция, обеспечивающая питание органов. Очень важно, чтобы в организм поступал кислород и глюкоза.
Церебральная форма патологии
Одним из основополагающих условий для нормальной мозговой деятельности является достаточное кровоснабжение. Его могут обеспечить сосуды трех уровней:
- Поверхностные мозговые артерии, ответственные за кровоснабжение отдельных участков мозга.
- Магистральные головные артерии – сонная и позвоночная.
- Капилляры, которые отвечают за метаболические и микроциркулярные процессы – кислородный и питательный обмен.

Достаточно большое количество заболеваний может привести к кислородному недостатку, то есть гипоксии мозга. Основополагающими являются гипертоническое заболевание и атеросклероз, второстепенными – сахарный диабет, кровяные, сердечные и венозные болезни, гипотоническая патология и церебральный амилоидоз.
Формируется церебральная ангиопатия из-за поражения небольших по размеру сосудов. Перечисленные болезни могут привести к хронической форме кислородного и глюкозного голодания мозга. Такое состояние начинает поражать небольшие артерии мозга. Человек страдает от мозговой недостаточности, выражаемой в появлении мигрени и головокружения, походка становится шаткой. Когда заболевание прогрессирует, начинают поражаться крупные сосуды. В качестве исхода болезни выступает инсульт.
При ангиопатии сосудов головного мозга у человека снижается краткосрочная память, больной страдает цефалгией, головокружениями и шумом в голове, становится весьма раздражительным. Наряду с этим возможно появление бессонницы и обмороков.
Стоит отметить, что лечение преимущественно психотерапевтическое. Требуется ведение здорового образа жизни. Если имеется стойкая ангиопатия, то потребуется назначение медикаментозных препаратов.
Происходящие изменения
Таким образом, ангиопатию можно разделить на несколько возможных типов:
- Микроангиопатию – поражение направлено на сосуды мелкого калибра. Сюда можно отнести артериолы, венулы и капилляры. Преимущественно проявляет себя в виде заболеваний глаз и почек.
- Макроангиопатию – поражение направлено на крупные и средние сосуды. В качестве подтверждения могут выступать инсульты, инфаркты и гангрены нижних конечностей. Такое заболевание более опасно и имеет тяжелое течение. Болезнь получила название сосудистой катастрофы. Прогноз весьма неблагоприятен, часто заканчивается необходимостью в неотложной госпитализации.
В случае ангиопатии головного мозга начинают происходить следующие патологические изменения:
- Образуются атеросклеротические бляшки, имеющие различные структуру и величину при последующих изменениях в них.
- Сужается и закрывается артериальный просвет.
- Развивается атеростеноз.
- Появляется атероэмболия.
- Начинаются структурные изменения в мозговых сосудах под воздействием усиленного редуцированного кровотока.

Механизм появления болезни
На сосудистые стенки может оказывать негативное влияние внешний фактор. Сюда можно отнести увеличение сахара в крови (гипергликемию), влияние вредных жиров (липопротеиды, имеющие низкую плотность), повышенное давление, вредность от предприятий тяжелой промышленности, никотин и алкогольную продукцию, медикаментозные препараты, токсические вещества, которые образуются вследствие болезней. Выдерживается важное условие: негативное воздействие должно длиться не меньше 5 лет.
На неблагоприятное воздействие сосудистая стенка начинает отвечать реакцией в виде увеличения тонического напряжения, таким образом сигнализируя о проблемах в организме. Если давление будет слишком длительным, то это приведет к голоданию клеток вен.
Последнее повлечет перестройку стенок сосудов. Начинает образовываться соединительная ткань, имеющая недостаточную прочность и функциональность. Со временем она начинает растягиваться, образуя выпячивания – аневризму. Такого рода образование будет рваться при малейшем напряжении, что образует кровоизлияние, проявляющееся в виде синяков, инфаркта и инсульта.
У патологически измененной стенки отсутствуют нервные окончания, начинает нарушаться иннервация, из-за чего появляются сосудистые парезы.
Подтверждение диагноза ангиопатия головного мозга означает, что мозговая функциональность подвергается большим нарушениям, что усложняет течение болезни. Таким образом и будет сформирован порочный круг. Стоит помнить, что если запустить ангиопатию, то это приведет к сосудистому разрыву и кровоизлиянию в головной мозг.
Как лечить церебральную ангиопатию сосудов головного мозга
Ангиопатия церебральная — это патология, характеризующаяся поражением сосудов, возникающим при заболеваниях сердечно-сосудистой или эндокринной систем. Болезнь сопровождается развитием неврологических нарушений, некоторые из которых делают человека инвалидом.
Клиническое проявление
На ранних стадиях заболевание не имеет специфических симптомов, поэтому остается не выявленным. Пациент живет привычной жизнью, изредка ощущая слабо выраженные головные боли. При отсутствии лечения возникают необратимые патологические изменения в сосудах, что приводит к появлению выраженных симптомов. Характер признаков ангиопатии головного мозга зависит от локализации пораженного участка. Наиболее часто наблюдаются следующие симптомы:
- кратковременные приступы головной боли (со временем неприятные ощущения приобретают постоянный характер);
- снижение концентрации внимания, связанное с кислородным голоданием мозговых тканей;
- потеря чувства времени и пространства (приступы имеют небольшую продолжительность);
- ухудшение памяти (человек начинает забывать события, происходившие до начала болезни);
- изменение поведения и личностной структуры;
- повышенная нервная возбудимость, агрессия, раздражительность;
- неконтролируемые вспышки гнева;
- непереносимость громких звуков и яркого света;
- частые смены настроения;
- снижение мышечного тонуса конечностей вплоть до паралича;
- снижение чувствительности кожных покровов;
- нарушение зрения, вызванное повреждением сосудистых стенок сетчатки;
- проблемы с речью и координацией движения.
При тяжелом течении ангиопатии сосудов головного мозга возникают реалистичные зрительные и слуховые галлюцинации, остановки дыхания, проблемы с глотанием. При подобном развитии клинической картины даже комплексная терапия не позволяет полностью устранить неврологические расстройства.
Диагностика
Начинают диагностику с осмотра и опроса больного. Невролог заставляет пациента выполнять простые действия, выявляя нарушение функций конечностей, органов зрения и слуха. Сбор анамнеза помогает обнаружить возможные причины поражения сосудов головного мозга. После постановки предварительного диагноза назначают дополнительные диагностические процедуры:
- Общие анализы крови и мочи. Используются для обнаружения источников воспаления и оценки состояния организма.
- МРТ. Процедура помогает детально рассмотреть сосуды и ткани мозга. С помощью этого метода обнаруживаются признаки ишемии, геморрагические осложнения, сужение сосудов, доброкачественные и злокачественные новообразования.
- КТ. С помощью компьютерной томографии определяют локализацию и протяженность пораженных участков.
- Ультразвуковое исследование шейной и головной областей. Назначается при подозрении на сужение или закупорку артерий, питающих головной мозг.
- Рентгенологическое исследование. Относится к вспомогательным методам, направленным на выявление провоцирующих факторов (опухолей, черепно-мозговых травм).
- Ангиография. Исследование сосудов с введением контрастного препарата направлено на определение проходимости крупных сосудов. Скорость кровотока оценивают по характеру распределения вещества.
- Офтальмоскопия. Врач исследует глазное дно, выявляя признаки сопутствующего ангиопатии сосудов головного мозга поражения вен и артерий сетчатки.
Медикаментозная терапия показана при микроангиопатии (поражении мелких сосудов). Она направлена на улучшение кровоснабжения мозговых тканей и устранение неврологических нарушений. Для лечения макроангиопатии используются следующие лекарственные средства: