Атеросклеротическая болезнь сердца лечение
Атеросклеротическая болезнь сосудов сердца
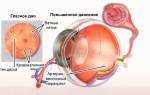
Такая патология, как атеросклеротическая болезнь сердца, развивается вследствие скопления и отложения холестерина на стенках сосудов. Заболевание характеризуется хроническим прогрессирующим течением с затруднением кровообращения и питания тканей. При своевременном обращении к врачу удается стабилизировать состояние пациента и предотвратить развитие осложнений.
Причины заболевания
Атеросклеротические изменения в сосудах сердца происходят из-за превышения количества жиров.
Основные причины болезни:
- генетическая предрасположенность;
- сахарный диабет;
- артериальная гипертензия (АГ);
- заболевания печени;
- нарушения гормонального фона;
- инфекционные болезни;
- воспалительные процессы;
- возрастные изменения организма.
- ожирение;
- курение, алкоголь;
- переедание;
- низкая двигательная активность;
- вредная экологическая обстановка;
- последствия электромагнитного излучения;
- психологическое перенапряжение;
- употребление некачественной воды;
- превышение количества соли.
Вернуться к оглавлению
Симптомы патологии
Атеросклеротическая болезнь сердца проявляется небольшим дискомфортом и слабыми болевыми ощущениями в области сердца. Присоединение дополнительной симптоматики значит, что болезнь прогрессирует. Основные симптомы атеросклероза сердца:
- болевой синдром и ощущение тяжести в загрудинной области;
- слабость, сонливость;
- одышка при физических усилиях;
- головные боли;
- увеличение артериального давления;
- головокружение;
- сильное сердцебиение;
- покалывание, похолодание, слабость конечностей.
Проявления развития болезни:
- нарушение концентрации внимания;
- усиление одышки;
- тошнота;
- усиленное потовыделение;
- охриплость голоса;
- затрудненность глотательного рефлекса;
- снижение умственных способностей;
- нарушения речи;
- хромота;
- отечность ног;
- нарушение мимики лица;
- стресс, панические атаки.
Вернуться к оглавлению
Методы диагностики
Атеросклеротическая болезнь лечится врачом кардиологического профиля. Для определения выраженности патологического процесса применяются следующие методы:
- Биохимический анализ крови. Оценка функционального состояния организма.
- Липидограмма. Исследование нарушений жирового обмена.
- Электрокардиограмма (ЭКГ). Определение частоты и ритмичности сердечных сокращений.
- Рентгенограмма. Визуализация состояния бронхолегочной системы.
- Эхокардиография (ЭхоКГ). Ультразвуковое обследование сердечных структур.
- Коронарография. Исследование проходимости, ширины и движения кровотока по сердечным сосудам.
Дополнительно проводятся такие обследования:
- Компьютерная томография (КТ). Посрезное обследование сердца.
- Ангиография. Исследование кровообращения организма.
- УЗИ нижних конечностей. Выявление проблем с кровенаполнением сосудов ног.
- Суточное мониторирование по Холтеру. Отслеживание сердечного ритма.
- Стресс-тест. Исследование кровообращения и частоты пульса при физических нагрузках.
- Глюкозотолерантный тест. Оценка работы поджелудочной железы.
- Магнитно-резонансная томография (МРТ). Послойное сканирование сердца.
- Эходопплеркардиография. Ультразвуковое исследование кровотока в камерах сердца.
Вернуться к оглавлению
Лечение болезни
Курс терапии подбирается индивидуально под каждого пациента с учетом выраженности патологических изменений, сопутствующих болезней, возраста и самочувствия больного. Лечение атеросклеротической болезни сердца включает следующее:
- соблюдение диеты и снижение лишнего веса;
- выполнение физических упражнений;
- полный отказ от алкогольной и табачной продукции;
- стабилизация психоэмоционального фона;
- прием медикаментов;
- лечение народными средствами;
- оперативное вмешательство.
Вернуться к оглавлению
Основы питания
Соблюдение диеты обеспечивает уменьшение холестериновых отложений, поддержание стабильного веса, поступление необходимого количества питательных веществ и оздоровление организма. Пациенту необходимо придерживаться следующих правил:
- Питаться регулярно в одно и то же время.
- Принятие пищи проводить не менее 4-х раз в день малыми порциями.
- Приготовление блюд осуществлять щадящими способами — варить, тушить на воде, запекать на пару либо в духовке.
- Употреблять установленное врачом количество питьевой воды.
- Исключить тяжелые для переваривания продукты и блюда, поваренную соль.
- Рацион обогатить крупами, вегетарианскими супами, свежими овощами и фруктами.
Вернуться к оглавлению
Медикаментозная терапия
Выбор лекарственных средств осуществляется лечащим врачом и зависит от выраженности патологических проявлений, причин заболевания и общего состояния организма больного. Основные медикаменты и их воздействие описаны в таблице:
Атеросклеротическая болезнь сердца
Атеросклероз сердца
Сердце — важная составляющая кровеносной системы. Посредством данного органа обеспечивается кровоснабжение всего человеческого тела, включая перекачивание крови через легкие. Таким образом сердечная мышца не только выполняет роль насоса, а и распределяет кровь по организму с учетом потребности в определенном количестве кислорода.
Важно! Нарушения функциональных особенностей кровеносной системы и сердечной деятельности приводят к патологическим изменениям процесса кровообращения.
С точки зрения специалистов в области кардиологии данные состояния можно обозначить как сердечно-сосудистые заболевания.
В медицинской практике насчитывается достаточно большое количество сердечных патологий, которые представляют потенциальную опасность для жизни человека.
Одной из них является атеросклеротическая болезнь сердца — патология, обусловленная нарушением кровяного тока в результате деформации коронарных артерий.
При данных проявлениях удается выявить уменьшение артериального просвета, что приводит к нарушению их проходимости. В запущенных случаях холестериновые образования закрывают этот просвет полностью. Несмотря на то, что данные процессы являются вялотекущими, они так или иначе приводят к нарушению сердечной деятельности в определенном направлении.
Важно! В кардиологической практике атеросклерозов существует несколько.
Атеросклеротическая болезнь сердца классифицируется как одна из его разновидностей. В результате развития заболевания происходит накопление холестерина, который откладывается на сосудистых стенках.
Данный процесс присущ практически каждому человеческому организму и развивается на протяжении всей жизни постепенно. Однако скорость засорения сосудов может существенно отличаться. Ускорение патологического процесса обуславливается рядом причинных факторов. Атеросклероз в свою очередь приводит к еще более серьезным осложнениям, одним из которых является ишемическая болезнь сердца.
Процесс развития атеросклеротической болезни сердца
Атеросклеротическая болезнь сердца характеризуется как постепенное изменение коронарных артерий, конечный результат которого — их окклюзия. Данный процесс является вялотекущим, при котором заболевание прогрессирует достаточно медленно. Однако трофика сердца при данном раскладе все равно угнетается. Это неизменно приводит к нарушению функций сердечной мышцы.
Вне зависимости от участков поражения, механизм развития атеросклероза не меняется. Появление холестериновых отложений отмечается еще в детстве. В самом начале существенного вреда человеческому организму они не приносят, да и угрозы для жизни не представляют. Однако пусковой механизм для последующих патологий можно считать запущенным.
Увеличение холестериновых отложений и их распространение по сосудистой системе отмечается с возрастом. В некоторых случаях процесс протекает очень медленно. Иногда на протяжении всей жизни вообще не возникает ни серьезных патологий, ни сердечных заболеваний, ни функциональных нарушений сердечно-сосудистой системы.
Важно! В силу некоторых обстоятельств отложение холестерина в определенном месте локализации ускоряется в разы.
Скопление данного вещества в совокупности с поражающими факторами начинают воздействовать на сосудистую стенку самым негативным образом. В результате происходит ее интенсивное разрушение.
Причины, ускоряющие атеросклероз сердца
• изменения гормонального плана, обусловленные нарушениями эндокринной системы или естественными возрастными изменениями (климакс);
причины атеросклероза сердца
отсутствие достаточной физической нагрузки;
• любая форма сахарного диабета.
На место разрыва попадают отдельные элементы крови, в том числе и липопротеины, основным составляющим которых является холестерин. Происходит формирование соединительной ткани.
Далее отмечается активное разрастание мышечной ткани. В результате ферментарного воздействия, при участии саркофагов, белковые соединения разрушаются, а холестерин остается и накапливается. Место уничтоженной клетки занимает данное вещество, а вокруг него постепенно образуется капсула из соединительной ткани. Таким образом на сосудистой стенке образуется бляшка.
Рубцовые формирования возникают в результате воздействия кальциевых солей. Данный процесс приводит к сужению пораженного сосуда, что нередко заканчивается полной его закупоркой. Если местом протекания изменений являются коронарные сосуды, то ткани сердечной мышцы недополучают кислород и испытывают недостаток в питательных веществах. Начинается развитие атеросклеротической болезни сердца.
Симптоматику атеросклеротических проявлений целесообразно рассмотреть отдельно.
Симптомы атеросклеротической болезни сердца
Как и любое другой недуг, атеросклеротическая болезнь сердца имеет свои признаки.
О наличии патологических изменений, свидетельствуют следующие проявления:
• аритмия, нередко сопровождающаяся одышкой;
• появление болевых ощущений в области грудины, усиление которых может наблюдаться при физических нагрузках. Те же самые последствия могут возникнуть и при нарушениях психического плана: частых стрессах, депрессиях, других, более серьезных расстройствах.
Внешние проявления атеросклероза схожи между собой, а вот внутренние процессы могут развиваться по-разному. Основная опасность данного заболевания состоит в длительном бессимптомном его протекании, при котором отсутствуют боли и дискомфорт.
Данное положение вещей вовсе не говорит том, что прогрессирование заболевания прекращается. У таких больных наблюдается выраженная аритмия или сердечная недостаточность, со временем приобретающая стойкую форму.
Нажмите тут — все материалы о сердце
Внимание! Атеросклероз коронарных артерий нередко приводит к летальному исходу.
Что касается бессимптомной формы протекания, то процент смертности страдающих данным недугом равен 70% по отношению к общей численности больных.
Атеросклеротическая болезнь сердца чаще всего получает свое развитие на фоне стенокардии, кратковременные приступы которой характеризуются внезапным возникновением. О развитии инфаркта может свидетельствовать затянувшийся приступ. Проявления нередко сопровождаются развитием некроза сердца, причиной которого является перекрытие коронарных артерий.
Немаловажное значение при развитии сердечных патологий имеет наследственная предрасположенность. Атеросклеротическая болезнь сердца начинает прогрессировать после того, как получен толчок для развития патологического процесса.
Лечение заболевания лучше всего начинать на ранней стадии. Таким образом возможно не только улучшить состояние больного, а и избежать опасных последствий.
Последствия атеросклероза
Среди самых часто встречающихся последствий атеросклероза можно выделить следующие:
• нарушения сердечного ритма;
• развитие кардиосклероза постинфарктного;
• острую сердечную недостаточность;
Лечение заболевания
Лечение атеросклеротической болезни предполагает несколько направлений. Одним из них является нормализация липидного обмена без применения медикаментозных препаратов. В данном случае речь идет об избавлении от избыточного веса, специальной диете, направленной на улучшение сердечной деятельности и изменении образа жизни, включая отказ от вредных привычек.
Внимание! Лечебно-профилактическая терапия должна проходить под контролем кардиолога.
В программу обязательно включаются физические упражнения или умеренные нагрузки, а также корректируется режим дня.
Медикаментозная терапия направлена на коррекцию общего состояния, которая проводится с учетом устранения факторов, ставших причиной атеросклероза. Чаще всего ими являются гипертония или различные формы сахарного диабета.
Для предотвращения прогрессирования атеросклеротической сердечной болезни назначаются препараты статиновой группы. Хорошую эффективность показывает средство, предназначенное для перорального употребления под наименованием «Товакард». Во время лечения должен проводиться контроль за состоянием печени.
Внимание! Атеросклероз коронарных артерий требует поддерживающей терапии пожизненно.
В таких случаях назначают препараты группы салицилатов.
Единственным вариантом купирования проявлений на более поздних стадиях является аортокоронарное шунтирование. Хирургическую операцию можно отнести к радикальным мерам, которые, к сожалению, не предотвращают прогрессирования заболевания и не останавливают процесс образования бляшек. В дальнейшем после операции необходимо будет придерживаться диеты и принимать лекарственные препараты.
Атеросклеротическая болезнь сердца: стадии и симптомы, лечение и прогноз жизни
А теросклеротическая болезнь сердца — это патология, затрагивающая коронарные артерии.
В ходе процесса наблюдается сужение (стеноз) или закупорка кровеносных сосудов холестериновыми бляшками, реже тромбами, что намного опаснее и становится причиной инфаркта и внезапной смерти.
Диагностика проводится под контролем кардиолога, в течение короткого промежутка времени.
Восстановительный период длительный, требуется как минимум 3 месяца на устранение основного состояния, далее проводится поддерживающая терапия неопределенной протяженности.
Механизм развития патологии
Становление не происходит в одночасье. Как уже было сказано, Атеросклероз сердца — это сужение или стеноз коронарных артерий.
Состояние оказывается результатом тромбоэмболии, это единственное исключение из правил, когда явление острое и требует немедленной помощи в стационаре.
Намного чаще как итог метаболических процессов. Нарушается обмен липидных структур, либо минеральных солей.
Последствие подобного отклонения — отложение холестерина на стенках сосудов, затем разрастание бляшки (самостоятельно они на рассасывается почти никогда).
Следующий этап — кальцификация или отложение соли на стенках жирных образований.
По мере прогрессирования процесса, наблюдается сужение просвета той или иной коронарной артерии. Чем он уже, тем хуже гемодинамика — нарушается питание всех органов и систем, возникают дисфункции генерализованного типа.
Лечение проводится в плановом порядке. Но лучше начинать его раньше, возможны осложнения и усугубление основного явления, когда без операции не обойтись.
Виды атеросклероза
Варианты патологического процесса определяются несколькими критериями. В зависимости от сути изменения, называют:
- Сужение или стеноз кровеносного сосуда. Редко встречается в клинической практике. Формирование подобного типа атеросклеротической болезни — итог длительного и активного курения, алкогольной зависимости, приема кокаина или героина сомнительного качества (то есть любого). Восстановление представляется сложным, требуется обязательная операция, например стентирование.
- Окклюзия, она же закупорка кровеносных структур. Наблюдается в 70% ситуаций. Определяется отложением липидных веществ, холестерина на стенках сосудов. Гемодинамика нарушается постепенно. Как правило, атеросклероз коронарных артерий начинается в молодом возрасте. Дает знать о себе спустя минимум 5-10 лет, если образ жизни крайне неблагоприятный, то возможно и раньше.
Четыре стадии развития
Другое основание классификации — стадиальность процесса. Соответственно выделяют:
- 1 этап. Легкий. Возникает в ранние годы. Характеризуется полным отсутствием симптоматики. Объем перекрытия просвета артерии составляет до 15%, компенсаторные механизмы еще выравнивают положение полностью. Лечение консервативное, восстановление в короткие сроки.
- 2 стадия. Умеренная. Объем перекрытия составляет 25% или около того, не более. Симптоматика минимальная, но уже присутствует. Со стороны сердца, сосудов и легких. Реже церебральных структур. Лечение проводится под контролем группы специалистов, шансы полного восстановления еще есть.
- 3 этап. Выраженный. Сопровождается перекрытием кровеносного сосуда почти наполовину. Гемодинамика нарушается существенно. Кардиальные проявления превалируют, церебральные встречаются наравне с ними. Лечение хирургическое, но полного восстановления уже не приходится ждать: есть органические нарушения со стороны анатомических структур.
- 4 стадия. Терминальная. До ее наступления проходит минимум 10-15 лет, бывает, что и больше. Чтобы не заметить усугубление процесса — нужно сильно постараться, потому вероятность подобного сценария минимальна. Множественные органические нарушения, анатомические дефекты не оставляют шансов на долгую жизнь. Помощь паллиативная.
Формы сердечного атеросклероза: острая и хроническая. Вторая лучше контролируется.
Факторы развития патологического процесса множественны и всегда имеют болезнетворный, кардиальный характер.
Многие могут быть скорректированы самим пациентом. Они субъективные, управляемые.
- Табакокурение. Наиболее частая причина стенозирования коронарных артерий. Длительность развития анатомических дефектов составляет около 3-5 лет. Затем формируются органические изменения со стороны сосудов. Отсюда недостаточность кровообращения на местном уровне. А это путь к инфаркту, приступам. При серьезном стаже потребления табака бросить вредную привычку недостаточно. Требуется длительное лечение, диета, кардинальное изменение образа жизни.
- Отягощенная наследственность. Семейный анамнез играет наибольшую роль в деле становления патологического процесса. Если в роду был хотя бы один человек, страдавший атеросклерозом коронарных артерий, вероятность проявления патологии в фенотипе растет на 30-40%, если оба родителя или двое членов семьи — еще выше. Контролю подобный фактор не поддается, но в рамках профилактики можно свести риски к минимуму, хотя и не полному нулю. Это основная причина развития болезнетворного явления в молодые годы.
- Стабильная артериальная гипертензия. Особенно на 2-3 стадии, когда показатели тонометра самостоятельно уже не снижаются. Суть процесса заключается в повышенной нагрузке на кардиальные структуры. Отсюда постоянное сужение коронарных артерий, невозможность адекватного снабжения кровью. Возникает замкнутый круг. Лечение консервативное. При существенном стенозе — хирургическое вмешательство.
- Ожирение. Собственно это не фактор развития, скорее указание на происхождение. Все пациенты с повышенной массой тела имеют метаболические синдромы. Проявляются они в частности нарушениями липидного обмена. Холестериновые бляшки откладываются на стенках сосудов. Растет артериальное давление. Тем самым, возникает комплекс причин становления атеросклеротической болезни сердца. Устранять нужно все, иначе эффект будет неполным.
- Холестеринемия. Увеличение уровня липидов в крови. Это не самостоятельная патология, скорее симптом процесса. Лечения сам по себе не требует, устраняется основное явление. В рамках терапии применяются статины. Они опасны при бесконтрольном использовании, требуется назначение врача.
- Сахарный диабет в анамнезе. Генерализованное нарушение работы организма. Полному устранению не подлежит, можно только держать патологию под контролем, не давая ей двигаться вперед в развитии. Сердечные проблемы находятся на первом месте среди осложнений диабета. К сведению, основная причина смерти больных — инфаркт. Чуть реже гангрена и сепсис на фоне специфического облитерирующего атеросклероза нижних конечностей.
- Гиподинамия. Недостаток физической активности. В большей мере рискуют пациенты с сидячим образом жизни, часто это профессиональная особенность. Также лежачие больные любого возраста. Для предотвращения застой крови и нарушения метаболизма рекомендуется гулять 1-2 часа в день.
- Неправильное питание. Погрешности рациона играют огромную роль в деле развития изменений в сердечнососудистой системы. Фактор легко устраним собственными силами. Восстановление после коррекции меню не представляет сложностей.
- Пиковые гормональные состояния , вроде пубертата, беременности, менопаузы и климакса у представителей сразу обоих полов.
Причины развития патологии многообразны, восстановление представляет определенные сложности. В случае неэффективности терапии возникает прогрессирующий атеросклероз сердца.
Изменения указанного рода представлены двумя клиническими вариантами.
Сам по себе процесс не дает какой-либо картины, она определяется проявлениями специфического типа. Инфаркт или же стенокардия — основные диагнозы.
- Боли в груди неясного происхождения. Давящие, тянущие. Иррадиируют в левую руку, спину, лопатку. Протекает приступообразно. Каждый эпизод продолжается от 5 до 50 минут или чуть больше.
- Аритмия. Обычно по типу ускорения сердечной деятельности. Возможен обратный процесс или же изменение интервалов между каждым последующим сокращением. Определяются опасные и относительно безобидные виды. Угрозу жизни и здоровью представляет групповая экстрасистолия, фибрилляция, пароксизмальная тахикардия . Изменение ЧСС можно считать самостоятельным клиническим вариантом с типичными признаками: ощущением замирания сердца , резкого толчка в груди, неправильного биения.
- Одышка. В начальный период на фоне интенсивной физической нагрузки. Это классическая ситуация, которая, однако, трудно выявляется. Только в рамках специальных тестов. На фоне отклонения снижается сатурация кислорода. Позже возникает как результат незначительной активности или же в состоянии полного покоя.
- Нарушения сознания по типу заторможенности, проблем с мышлением, тумана в голове.
- Обмороки. Синкопальные состояния возникают спонтанно, без предварительного периода. Возможны неоднократные эпизоды в течение одного и того же дня. Опасность представляют падения, травмы.
- Паническая атака. Характеризуется страхом, бесконтрольной тревогой. Требуется применение седативных препаратов для купирования состояния. В такой момент человек неадекватен, возможны опасные действия.
- Вертиго. Головокружение. Вплоть до невозможности стоять на ногах и ориентироваться в пространстве.
- Цефалгия (головная боль). Средней интенсивности. Купируется стандартными анальгетиками, но возникает вновь.
Внимание:
Также возможны признаки неотложных состояний, таких как инсульт. В подобной ситуации появляется заторможенность, нарушение мышления, ослабление зрения, слуха, тактильных ощущений, речи, прочих высших функций.
Симптомы атеросклероза сосудов сердца множественны, но неспецифичны. По одним им поставить диагноз невозможно, это пустая трата сил.
Диагностика
Исследование пациентов с проблемами кардиального профиля проводится врачом-кардиологом. Возможно привлечение сторонних специалистов, по мере необходимости.
Задачи: определение симптомокомплекса, существенных признаков, постановка первичного диагноза, его верификация.
Используются следующие методы:
- Опрос больного на предмет жалоб, также сбор анамнеза. Играет главную роль.
- Измерение артериального давления, частоты сердечных сокращений.
- Суточное мониторирвоание. Оценка показателей тонометра и ЧСС на протяжении 24 часов в автоматическом формате.
- Электрокардиография. Позволяет выявить функциональные отклонения в работе сердца.
- Эхокардиография. Способ визуализации органических проблем.
- Анализ крови: общий, биохимический, на гормоны. Проводится в первоочередном порядке.
- Коронография. Основная, ключевая методика.
В рамках необходимости МРТ или КТ, сцинтиграфия, нагрузочные тесты (велоэргометрия).
Терапия проводится комплексными методами. Используются лекарственные средства, сложные случаи устраняются хирургическим путем.
Препараты при атеросклерозе сосудов сердца:
- Статины. Основная группа. Снижают концентрацию холестерина в крови. Аторвастатин и аналоги.
- Фибраты. Гемфиброзил. Имеют тот же эффект, если не вдаваться в сложные фармацевтические подробности.
- Бета-блокаторы, антагонисты кальция и ингибиторы АПФ для нормализации артериального давления.
- Диуретики быстрого действия. Фуросемид, Гипотиазид. Они не сберегают калий, потому несут опасность для здоровья и жизни.
- Средства срочного действия — органические нитраты. В случае приступа.
Хирургическое лечение заключается в устранении стеноза или холестериновой бляшки путем открытого или лапароскопического доступа.
Риски на данный момент минимальны, но они есть. Стентирование (расширение коронарной артерии) или же устранение липидного образования — основной способ терапии.
Изменение образа жизни — главная мера на ранних стадиях. Об этом говорят все клинические рекомендации, кардиологических национальных сообществ.
- Отказ от курения, алкоголя, тем более наркотиков. Сделать это не так просто, требуется помощь нарколога.
- Нормализация физической активности. Примерно 1-2 часа пеших прогулок, плавания в день. Можно прибегнуть к ЛФК.
- Полноценный сон. 8 часов за ночь.
- Избегание стрессов. Хотя сделать это трудно.
- Дыхательные упражнения.
- Прием витаминно-минеральных комплексов. В профилактических целях и в рамках систематической терапии для обеспечения нормальной работы сердца.
- Коррекция рациона. Питание подразумевает повышенную витаминизацию, отказ от жирного, жареного, копченого. Больше белка (птица), яиц, сливочное масло в умеренных количествах.
Применение народных средств не практикуется. Это пустая трата времени и сил.
Зависит от стадии. Положительные признаки:
- Молодые годы начала процесса.
- Ранняя диагностика.
- Хороший отклик на проводимую консервативную терапию.
- Отсутствие хронических соматических патологий, особенно кардиального и эндокринного профиля.
- Нет вредных привычек.
В противоположном случае риски выше. Примерные выкладки такие:
Атеросклеротическая болезнь сердца: причины, схема лечения и последствия
- 17 Июля, 2018
- Кардиология
- Елена Жмакина
Сердце — самый главный орган. Нарушения в его работе значительно сказываются на жизни человека. Хронические заболевания, неправильное питание, стрессы и другие факторы отражаются на сердечнососудистой системе. Современные методы лечения сердечных патологий позволяют предотвратить развитие самых страшных последствий. Конечно же, при условии своевременного обращения к врачу и правильного подхода к лечению. Что такое атеросклеротическая болезнь сердца? Каковы схемы лечения в настоящее время? Какими могут быть последствия при отсутствии терапии? Ответы на эти вопросы представлены в статье.
Общая информация
Патологические изменения коронарных артерий, которые произошли в результате наслоения холестериновых бляшек, принято называть атеросклеротической болезнью сердца. Этот недуг протекает медленно. А прогрессирует в пожилом возрасте.
Атеросклеротические бляшки способствуют утолщению и повреждению стенок сосудов, которые теряют эластичность и прочность. Как следствие, происходит нарушение в работе сердца и других органов. Атеросклеротическая болезнь объединяет в себе все патологии сердца, которые возникают по причине нарушенного кровотока в коронарных артериях.
Причины появления недуга
Причины развития заболевания состоят в скоплении холестериновых бляшек в сосудах. Произойти это может не только в пожилом возрасте, но и в молодом. Одна из причин — это неправильное питание (жирная пища с большим содержанием холестерина).
Также образованию атеросклеротических бляшек способствуют такие факторы, как:
- повышенный показатель холестерина в крови;
- сахарный диабет;
- заболевания печени;
- инфекционно-воспалительные болезни;
- артериальная гипертензия;
- злоупотребление алкоголем;
- табакокурение.
Бляшки нередко возникают при лишнем весе и малоподвижном образе жизни. Сосуды теряют свою эластичность, становятся хрупкими, легко разрываются. Кровь с повышенным содержанием холестерина образует бляшки на внутренних стенках артерий.
Как распознать болезнь
Атеросклеротическая болезнь сердца проявляется у каждого человека по-разному. На первых стадиях недуг может себя никак не проявлять. Все зависит от особенностей организма, от того, насколько запущена болезнь, как она развивается. Но можно выделить несколько характерных признаков:
- чувство усталости, общей слабости;
- часто бывают холодными конечности, даже в жаркую погоду;
- снижение памяти;
- отсутствие концентрации внимания;
- частые боли за грудной клеткой;
- появляется одышка при ходьбе и в состоянии покоя;
- угасание половой функции;
- приступы стенокардии;
- повышается артериальное давление;
- возникает чувство покалывания в руках и ногах;
- повышенное потоотделение;
- при стрессе появляется хромота, головокружение;
- трудности в произношении слов.
Как правило, атеросклеротическая болезнь сердца симптомы такие имеет уже при выраженном сужении коронарных артерий. Сюда также следует отнести частые сердечные приступы.
Группы риска
Несколько слов о том, кто чаще всего подвержен атеросклеротической болезни сердца:
- Люди, у которых в роду есть сердечно-сосудистые заболевания.
- С возрастом происходят изменения в сосудах. С 45-50 лет возможно появление симптомов предвестников болезни.
- Мужчины больше подвержены развитию патологии в возрасте до 50 лет. После 50 лет шансы у мужчин и женщин равны.
- Заядлые курильщики имеют большие шансы заболеть. Никотин поражает сосуды и сердечную мышцу, а также выделяющиеся при этом токсины разрушающе влияют на организм в целом.
- Люди, страдающие гипертонией. Стенки сосудов ослаблены, а давление способствует проникновению холестерина и наращиванию бляшек.
- Пациенты, ведущие малоподвижный образ жизни.
- Диабетики.
- Люди, имеющие лишний вес.
Чаще всего у пациентов, относящихся к этой группе, причина смерти атеросклеротическая болезнь. В настоящее время заболевание легко диагностируется. Главное — вовремя обратиться к врачу. Тогда шансы прожить долгую жизнь существенно повысятся.
Диагностика
Для диагностики заболевания используются следующие методы обследования:
- Электрокардиография с нагрузочными тестами.
- Дуплексное триплексное сканирование.
- УЗИ сердца.
- Ангиография.
- Коронарография.
- Магнитно-резонансная томография.
- Анализ на уровень холестерина в крови.
Выслушав жалобы пациента, проанализировав результаты исследований, врач назначает лечение.
Схемы терапии
Прежде всего, учитывают, насколько выражены нарушения проходимости коронарных артерий.
Используют следующие схемы лечения:
- Проведение медикаментозной терапии. Ее направление заключается, прежде всего, в контроле над сопутствующими заболеваниями. Такими как сахарный диабет, артериальная гипертензия и прочими. Немаловажное значение играет лечение и профилактика признаков сердечной патологии, которые могут привести к внезапной смерти. Для лечения используют следующие средства: статины, никотиновая кислота, эссенциальные фосфолипиды, фибраты, секвестранты желчных кислот, антиагреганты. Дозировку подбирает врач. Это происходит индивидуально для каждого пациента.
- Методы немедикаментозной терапии. Задача лечения заключается в уменьшении факторов риска. Сюда можно отнести:
- нормализацию веса;
- сбалансированное питание;
- активный образ жизни, регулярные физические нагрузки;
- отказ от курения;
- физиотерапевтические процедуры;
- исключение психоэмоциональных нагрузок.
3. Оперативное вмешательство.
Метод аортокоронарного шунтирования. Восстанавливают кровоток при помощи шунтов, которые устанавливают в местах сужения артерий.
Новейший метод эндоваскулярная хирургия. Проводится под местной анестезией.
Лазерная реваскуляризация. Позволяет восстановить проходимость артерий.
Схему лечения для каждого пациента врач подбирает индивидуально. Медикаментозную терапию совмещают с немедикаментозной.
Народные способы
При лечении сердечных заболеваний, прежде всего, необходимо придерживаться диеты. В рационе должны быть следующие продукты:
- мясо нежирных сортов, говядина, птица;
- кисломолочная продукция;
- нежирные сорта рыбы;
- оливковое масло;
- ржаной хлеб, макароны из твердых сортов пшеницы, отрубной хлеб;
- овощи и фрукты, богатые клетчаткой.
Очень полезны отвары и настои из:
- боярышника;
- коры ивы;
- зеленого чая.
Также полезно употреблять чеснок и лук.
Помогает популярный в народе отвар трав для лечения атеросклероза сердца. Все перечисленные ниже ингредиенты берутся по 50 г:
- Боярышник (цветы).
- Плоды шиповника.
- Бурая водоросль.
- Листья крапивы.
- Листья шалфея.
- Листья березы.
- Семена тмина.
- Трава спорыша.
- Трава хвощ полевой.
- Трава омела.
- Тысячелистник
Все компоненты перемешиваются. Столовая ложка смеси заваривается стаканом кипятка. Настаивать в течение 3 часов. Принимать отвар надо 3 раза в день (перед едой).
Перед применением народных рецептов необходимо проконсультироваться с врачом. Существуют противопоказания при использовании трав в лечении.
Каковы последствия недуга
Атеросклеротическая болезнь сердца может стать причиной серьезных осложнений таких, как:
- аритмия;
- стенокардия;
- хроническая недостаточность кровообращения;
- сердечные приступы;
- кардиалгия;
- постинфарктный кардиосклероз.
И это далеко не полный список. Атеросклеротическая болезнь сердца — причина смерти многих людей. Особенно в возрасте после 50 лет.
Прогноз такого недуга зависит от того, какие применяются меры для лечения и улучшения состояния, а также от образа жизни пациента. Немаловажно наличие патологических изменений в жизненно важных органах.
Профилактика
Одна из главных задач профилактики атеросклеротической болезни сердца является предупреждение образования бляшек в сосудах. Вот несколько рекомендаций врачей.
Надо придерживаться сбалансированного питания, что обеспечивает нормальный обмен липидов в организме.
Вести активный образ жизни. Необходимо сердце и сосуды держать в тонусе. Этому способствуют физические нагрузки. Не обязательно заниматься изнурительными тренировками, достаточно делать зарядку по утрам, кататься на велосипеде, плавать.
- бороться с лишними килограммами;
- отказаться от курения, алкоголя;
- избегать стрессовых ситуаций;
- своевременно лечить заболевания, которые способствуют образованию атеросклеротических бляшек и ведут к патологии сосудов;
- регулярно посещать врача;
- принимать назначенные препараты;
- регулярно проходить полное обследование.
Для того чтобы эти мероприятия были эффективными, профилактику необходимо проводить систематически в течение всей жизни. А также каждый день уделять внимание своему здоровью.
Атеросклеротическая болезнь сердца: симптомы, лечение, профилактика
Здоровье человека зависит от нормальной работы «вечного двигателя» организма — сердца. При любых отклонениях в сердечнососудистой системе начинают страдать все другие органы, появляется кислородный голод, нарушаются обменные процессы, а при длительной гипоксии развиваются необратимые изменения.
Одна из главных причин сердечных заболеваний — это атеросклероз сосудов (сужение их просвета из-за холестериновых бляшек), который поражает и венечные артерии, в результате развивается атеросклеротическая болезнь сердца, представляющая собой одну из разновидностей ИБС.
Причины атеросклеротической болезни сердца
Существуют разные теории по возникновению атеросклероза, ведущее место все из них отводят нарушению липидного обмена. Повышенное содержание холестерина лежит в основе недостаточности коронарного кровоснабжения из-за отложения бляшек в стенках сосудов, в результате просвет постепенно сужается вплоть до полной обтурации артерии.
Предрасполагающими факторами для развития АБС являются:
- наследственная отягощенность;
- наличие гипертонической болезни;
- курение и алкоголь;
- болезни обмена веществ — ожирение, диабет;
- гормональные нарушения (климакс);
- гиподинамия.
Все эти факторы вызывают повреждение сосудистой стенки артерий, в которой развивается воспаление, в пораженный участок устремляются компоненты крови, включая липопротеиды и холестерин, они накапливаются здесь, образуя бляшки. На начальных стадиях бляшки мягкие, но по мере прогрессирования процесса в них откладывается кальций, они становятся твердыми и суживают просвет артерий, значительно затрудняя кровоток.
Как проявляется атеросклеротическая болезнь сердца
На ранних стадиях патологического процесса симптомы незначительны или отсутствуют. Они появляются тогда, когда есть уже сильное сужение венечных артерий. В основном наблюдаются приступы болей, как при стенокардии, нарушения сердечного ритма, признаки сердечной недостаточности или даже синдром внезапной остановки сердца.
Основным клиническим критерием считаются повторяющиеся эпизоды сердечных болевых приступов. Болевой синдром развивается по типу стенокардии: жгучего характера боль за грудиной с иррадиацией в левые отделы туловища. Кроме того, болезнь атеросклероз сердца характеризуется нарастанием дыхательных симптомов в виде прогрессирующей одышки, усиливающейся в лежачем положении. Принципиально, что в отличие от стенокардии в результате сердечного приступа при АБС, развиваются необратимые патоморфологические изменения в структуре миокарда, провоцирующие нарушения его функций.
Клиническая картина может выглядеть по-разному в зависимости от особенностей каждого конкретного человека.
Самым тяжелой формой течения атеросклеротической болезни является внезапная остановка сердца и смерть в течение нескольких часов после фиксирования первых симптомов заболевания.
Очень опасно для жизни и бессимптомное течение болезни, при этом значительно увеличивается возможность возникновения аритмий и застойной сердечной недостаточности. Около 70% случаев внезапной смерти от АБС произошло у людей при бессимптомной форме заболевания. В основном, атеросклероз является хроническим длительным стабильным заболеванием, но может и неуклонно прогрессировать.
Причина смерти при атеросклеротической болезни сердца — это острый инфаркт миокарда, тромбоэмболия легочной артерии, тяжелые нарушения сердечного ритма, хроническая сердечная недостаточность. Чем раньше обнаружена патология и начато лечение, тем лучше прогноз для жизни и здоровья пациента.
Какие обследования подтверждают диагноз АБС
Диагноз атеросклеротической болезни может поставить только специалист. При появлении любых признаков заболеваний сердца или имеющейся наследственной отягощенности по данной патологии необходимо обратиться к кардиологу.
Для уточнения диагноза выполняют следующие обследования:
- лабораторные анализы (кровь на сахар, холестерин, липопротеиды и триглицериды);
- допплерэхокардиография;
- ЭКГ с нагрузкой или холтеровское мониторирование;
- ангиография, коронарография;
- МРТ;
- другие исследования по показаниям.
Как помочь больному с атеросклеротической болезнью сердца
Наиболее радикальным методом считается хирургическое лечение атеросклеротической болезни сердца — аортокоронарное шунтирование, то есть создание обходных путей для восстановления кровотока в сердечной мышце. В последнее время нередко применяются альтернативные методики, не требующие трансторакального доступа, в виде лазерной ангиопластики, внутрисосудистого стентирования или баллонной дилатации. Хирургический метод является эффективным способом восстановления кровоснабжения сердца, однако, он не останавливает имеющуюся в организме проблему прогрессирования атеросклероза.
Для этого применяют консервативные способы лечения.
- Диета с ограничением продуктов, содержащих жиры, отказ от высококалорийной еды, мясных бульонов, колбас и консервов, соли. Консультация диетолога.
- Борьба с избыточной массой тела. Консультация эндокринолога.
- Регулярные умеренные физические нагрузки.
- Прием статинов — препаратов для снижения уровня холестерина под контролем анализов крови пожизненно.
- Лечение основного имеющегося заболевания (диабет, гипертоническая болезнь и т.д.).
- Отказ от курения и алкоголя.
- Прием аспирина в кардиологической дозировке 50 −75 мг в сутки ежедневно.
- Методы народной медицины — отвары и настои трав, укрепляющих стенки сосудов.
- Прием витаминов по назначению лечащего врача.
- Контроль АД, регулярное посещение кардиолога.
Профилактические мероприятия сводятся к соблюдению принципов здорового образа жизни — правильное питание без переедания, с ограничением насыщенных жиров, активный отдых, ликвидация вредных привычек в виде алкогольной и никотиновой зависимости, регулярное посещение врача, контроль АД и анализов крови на холестерин, особенно при наличии наследственной отягощенности. На ранних стадиях патологический процесс легче остановить, чем прибегать к сложным оперативным вмешательствам в запущенных случаях.
Важную роль в лечении и профилактике имеет отношение самого пациента к себе и своему заболеванию. Строгое соблюдение всех врачебных рекомендаций и готовность изменить привычный образ жизни являются залогом благоприятного прогноза.