Гипертензия артериальная и гормоны
Как взаимосвязаны надпочечники и давление
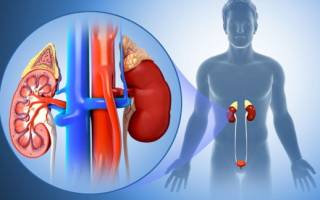
Надпочечники и давление взаимосвязаны, так как органы вырабатывают гормоны (кортизол и альдостерон, адреналин, норадреналин и дофамин), преимущественно повышающие артериальное давление (АД). При этом чаще всего избыточное выделение гормон провоцирует опухоль, из-за чего применение препаратов для снижения АД неэффективно.
Если давление понижено, то такое возможно из-за образования в других органах. Только операция способна вернуть и давление, и уровень гормон к норме.
Читайте в этой статье
Как надпочечники влияют на давление
В корковом слое надпочечных желез вырабатываются кортизол и альдостерон, а клетки мозгового вещества продуцирует адреналин, норадреналин и дофамин – все эти гормоны преимущественно повышают уровень артериального давления.
А здесь подробнее о надпочечниках и лишнем весе.
Кортизол – основной гормон надпочечников, повышающий давление
В норме этот гормон оказывает регулирующее действие на показатели кровообращения: расширяет сосуды сердца и головного мозга, обеспечивая поступление к ним крови, улучшает питание мышечной ткани, увеличивает сердечный выброс, учащает ритм сокращений.
При избыточном выделении кортизола корковым слоем надпочечников у пациентов развивается артериальная гипертензия – повышенное давление. Повышается вначале преимущественно систолический показатель, а в дальнейшем и диастолический.

Высокие цифры давления на ранней стадии фиксируются периодически. Затем гипертония становится постоянной и имеет тенденцию к прогрессированию вне зависимости от пола, возраста и даже концентрации самого кортизола в крови.
Это объясняется тем, что устойчивый избыток гормона:
- активизирует образование ангиотензиногена в печени (затем он превращается в ангиотензин 2, вызывающий спазм артерий);
- нарушает способность сосудов к расслаблению;
- стимулирует симпатический отдел нервной системы;
- тормозит синтез веществ, расширяющих просвет артерий.
Альдостерон надпочечников и давление
Гормон надпочечников альдостерон тормозит выведение натрия канальцами почек, одновременно задерживается вода в сосудистом русле, что повышает давление. Последними исследованиями доказано, что это не единственный механизм устойчивой гипертензии под влиянием альдостерона. Он также увеличивает поток симпатических импульсов, спазмирующих артериальные ветви, непосредственно сам сужает сосуды, увеличивает периферическое сопротивление.
У пациентов с избытком альдостерона в крови артериальная гипертензия имеет тяжелое течение, нередко приводит к острому нарушению кровообращения в миокарде (инфаркт), мозговой ткани (инсульт), падению зрения (ретинопатия), поражению почек. При применении любых гипотензивных препаратов давление не снижается. Помочь может только Верошпирон или Инспра.

Катехоламины надпочечников и высокое давление
Адреналин и норадреналин – гормоны надпочечников, действуют на адренорецепторы в сосудистой стенке и сердечной мышце, а дофамин еще и на соответствующие дофаминовые – результатом сложных, а иногда и разнонаправленных действий катехоламинов является повышение давления и спазм артериальных сосудов.
Болезни надпочечников с повышенным, высоким давлением
Избыточное выделение гормонов надпочечников в связи с болезнями приводит к симптоматической артериальной гипертензии, они представлены в таблице.
Название заболевания
Проявления
Избыток кортизола появляется при опухоли (аденоме) гипофиза, надпочечников (кортикостероме, глюкостерома, аденокарционома), при применении Гидрокортизона, Преднизолона или их аналогов для лечения.
Сопровождаются ожирением, сахарным диабетом, остеопорозом, половыми дисфункциями.
Гиперальдостеронизм
Бывает при узелковом разрастании коркового слоя или появлении опухоли, вырабатывающей альдостерон. Помимо гипертензии, у пациентов прогрессирует мышечная слабость, аритмия, падает зрение, возникают судороги, онемение конечностей.
Феохромоцитома
Гормонально-активная опухоль мозгового слоя, преимущественно наследственного происхождения. Чаще всего протекает с кризами, их может провоцировать стресс, перегревание, физическая активность, прием алкоголя, некоторых медикаментов.
Надпочечники и пониженное давление
Гипотония (пониженное давление) является одним из ранних и устойчивых признаков недостаточности надпочечников, ее могут вызывать:
- аутоиммунные болезни;
- туберкулез;
- генетические аномалии;
- метастазы опухоли из других органов;
- кровоизлияние;
- инфекции – сифилис, грибки, нагноение;
- последствия лечения – адреналэктомия (удаление надпочечника), облучение;
- поражения гипофиза и гипоталамуса.

Сопровождается потерей веса тела, потемнением кожи, общей слабостью, вялостью. Низкое давление крови приводит к головокружению, потемнению в глазах, особенно при смене положения тела, обморочным состояниям. При развитии криза возможно нарушение сознания разной степени тяжести.
Лекарства от давления при аденоме надпочечников
Аденома коркового слоя надпочечников может вырабатывать альдостерон или кортизол, которые и повышают давление, и лекарства тут не помогают. Для ее лечения проводится операция – адреналэктомия, которая позволяет избавить пациента от артериальной гипертонии и ее последствий. Обычно медикаментозная терапия недостаточно эффективна, так как пока идет усиленное образование гормонов, давление остается стойко повышенным.
На этапе предоперационной подготовки или для пациентов с абсолютными противопоказаниями к операции назначают:
- альдостерома – Верошпирон, Эплеренон, они блокируют рецепторы альдостерона;
- семейная форма гиперальдостеронизма – показан Дексаметазон, он помогает нормализовать активность ренин-ангиотензин-альдостероновой системы;
- кортикостерома – ингибиторы образования стероидных гормонов Митотан, Ориметен.
Эти препараты нередко комбинируют с альфа-блокаторами (Эбрантил, Зоксон), комбинированными адреноблокаторами (Карведилол), ингибиторами ангиотензинпревращающего фермента (Хартил, Моэкс), антагонистами ангиотензина 2 (Вазар, Микардис), мочегонными (Арифон, Лазикс).
А здесь подробнее о последствиях удаления надпочечников.
Артериальное давление при заболеваниях надпочечников зависит от уровня кортизола, альдостерона и катехоламинов. При их избыточном образовании развевается симптоматическая гипертензия, устойчивая к действию большинства гипотензивных препаратов.
Так как чаще всего причина высокого давления – это опухоль, то рекомендуется ее удаление. Консервативное лечение аденомы надпочечников проводится для подготовки к операции. Гипотония является признаком надпочечниковой недостаточности.
Полезное видео
Смотрите на видео о повышенном давлении и надпочечниках:

Есть несколько основных методов, как проверить надпочечники. Например, сдать анализ крови на гормоны для женщин и мужчин. Функцию коры может потребоваться проверить у ребенка. Какой врач направляет на анализы?

В некоторых ситуациях обязательно проводится удаление надпочечника, последствия при этом будут для организме женщин и мужчин. Они могут появиться сразу или же в отдаленной перспективе, даже если была операция по удалению аденомы.

Конечно, надпочечники и лишний вес — неразрывные спутники. Ведь органы вырабатывают гормоны, которые и стимулируют накопление жира в организме. Какие именно гормоны надпочечников провоцируют лишний вес?

Как при нарушении выработки, так и для подавления чрезмерной назначают препараты для надпочечников. Их используют также для лечения ожирения у женщин. Есть лекарственные средства для нормализации работы надпочечников, а также остановки прогрессирования феохромоцитомы.

К сожалению, болезни надпочечников не всегда определяются своевременно. Чаще их обнаруживают как врожденные у детей. Причины могут быть и в гиперфункции органа. Симптомы у женщин, мужчин в целом схожи. Помогут выявить болезни анализы.
Эндокринная артериальная гипертензия
Артериальной гипертензией называется стойкое повышение давления в артериях выше 140/90 мм.рт.ст. Чаще всего (90-95% всех случаев) причины заболевания выявить не удается, тогда гипертензию называют эссенциальной . В ситуации, когда повышенное давление связано с каким-либо патологическим состоянием, ее считают вторичной (симптоматической) . Симптоматические гипертензии подразделяют на четыре основные группы: почечные, гемодинамические, центральные и эндокринные.
В структуре заболеваемости эндокринная артериальная гипертензия занимает 0,1-0,3%. Учитывая широкое распространение гипертензии, почти каждый врач многократно встречается с эндокринной артериальной гипертензией в своей практике. К сожалению, часто патология остается нераспознанной и больные годами получают неэффективное лечение, что провоцирует осложнения со стороны зрения, почек, сердца, сосудов головного мозга. В этой статье мы обсудим основные моменты симптомов, диагностики и лечения артериальной гипертензии, связанной с патологией желез внутренней секреции.
Когда необходимо детальное обследование?
Вторичная артериальная гипертензия диагностируется редко (около 5% случаев в России). Однако, можно предположить, что в ряде случаев вторичных характер повышения давления просто не выявляется. У кого из пациентов можно заподозрить такую ситуацию? Вот основные группы больных, нуждающихся в детальном обследовании:
— те больные, у кого максимальные дозы гипотензивных средств по стандартным схемам не приводят к стойкой нормализации давления;
— молодые больные (до 45 лет) с тяжелой гипертензией (180/100 мм.рт.ст. и выше);
— пациенты с гипертонией, чьи родственники в молодом возрасте перенесли инсульт.
У части этих пациентов гипертония первичная, но удостоверится в этом можно только после детального обследования. В план такой диагностики необходимо включить и посещение эндокринолога. Этот врач оценит клиническую картину и возможно назначит гормональные пробы.
Какая эндокринная патология приводит к гипертензии?
Железы внутренней секреции вырабатывают особые сигнальные соединения – гормоны. Эти вещества активно участвуют в поддержании постоянства внутренней среды организма. Одной из прямых или косвенных функция части гормонов является и поддержание адекватного артериального давления. В первую очередь речь идет о гормонах надпочечников – глюкокортикостероидах (кортизол), минералокортикоидах (альдостерон), катехоламинах (адреналин, норадреналин). Также определенную роль играют тиреоидные гормоны щитовидной железы и гормон роста гипофиза.
Причиной повышения давления при эндокринной патологии может быть, во-первых, задержка натрия и воды в организме. Во-вторых, гипертонию провоцирует активизация гормонами симпатической нервной системы. Высокий тонус этого отдела автономной нервной системы приводит к учащению сердцебиений, увеличению силы сокращения сердечной мышцы, сужению диаметра сосудов. Итак, патология надпочечников, щитовидной железы, гипофиза может быть в основе артериальной гипертензии. Давайте подробнее коснемся каждого заболевания.
Акромегалия
Акромегалия – тяжелое хроническое заболевание, которое чаще всего вызывает опухоль гипофиза, продуцирующая гормон роста. Это вещество, помимо всего прочего, влияет на обмен натрия в организме, вызывая повышение его концентрации в крови. В результате задерживается лишняя жидкость и возрастает объем циркулирующей крови. Такие неблагоприятные изменения приводят к стойкому повышению артериального давления. Больные акромегалией имеют весьма характерную внешность. Гормон роста способствует утолщению кожи и мягких тканей, надбровных дуг, утолщению пальцев рук, увеличению размера стоп, также увеличиваются губы, нос, язык. Изменения во внешности происходят постепенно. Их всегда надо подтверждать, сравнивая фотографии разных лет. Если у больного с типичной клинической картиной выявляется еще и артериальная гипертензия, то диагноз акромегалии становится более вероятным.
Для точной диагностики необходимо определить концентрацию гормона роста в крови натощак и после приема 75 грамм глюкозы. Еще один важный анализ – ИРФ-1 венозной крови. Для визуализации опухоли гипофиза лучше всего подойдет магнитно-резонансная или компьютерная томография с введением контрастного вещества.
При подтверждении диагноза акромегалия чаще всего проводится хирургическое лечение. В основном выполняется трансназальное удаление опухоли гипофиза. Лучевая терапия выполняется в том случае, если невозможна операция. Лечение только медикаментами (аналоги соматостатина) используется редко. Эта терапия играет вспомогательную роль в периоды до и после радикальных вмешательств.
Тиреотоксикоз
Тиреотоксикоз – это состояние, вызванное избыточной концентрацией тиреоидных гормонов в крови. Чаще всего тиреотоксикоз провоцируют диффузный токсический зоб, токсическая аденома, подострый тиреоидит. Тиреоидые гормоны влияют на сердечнососудистую систему. Под их действием ритм сердца резко учащается, возрастает сердечный выброс, сужается просвет сосудов. Все это приводит к развитию стойкой артериальной гипертензии. Такую гипертонию всегда будут сопровождать нервозность, раздражительность, бессонница, снижение массы тела, потливость, «жар» в теле, дрожь в пальцах рук.
Для подтверждения диагноза тиреотоксикоза назначаются гормональные исследования: тиреотропный гормон (ТТГ), тироксин (Т4 свободный), трийодтиронин (Т3 свободный).
Если диагноз будет подтвержден, то лечение начинают с консервативной терапии тиреостатиками. Далее может быть проведена операция или радиоизотопное лечение.
Феохромоцитома
В мозговом слое надпочечников в норме вырабатываются гормоны «страха и агрессии» – адреналин и норадреналин. Под их воздействием учащается ритм сердца, сила сокращения сердечной мышцы, сужается просвет сосудов. Если в надпочечниках или реже вне их возникает опухоль, вырабатывающая эти гормоны бесконтрольно, то речь идет о заболевании феохромоцитома. Главной особенностью гипертензии при этой эндокринной патологии считается наличие кризов. В 70% случаев стойкого повышения давления нет. Наблюдаются только эпизоды резкого повышения цифр артериального давления. Причиной таких кризов является выброс опухолью катехоламинов в кровь. Криз сопровождается в классическом случае потливостью, учащенным сердцебиением и чувством страха.
Для подтверждения диагноза больному назначают дообследование в виде анализа нонметанефрина и метанефрина в моче или крови. Также проводят визуализацию надпочечников с помощью ультразвука или компьютерной томографии.
Единственным эффективным методом лечения считается операция удаления опухоли.
Болезнь и синдром Кушинга
Болезнь Кушинга вызывает опухоль в гипофизе, а синдром – в надпочечнике. Следствием этих заболеваний становится избыточная секреция глюкокортикостероидов (кортизол). В результате у больного не только активируется симпатический отдел автономной нервной системы и развивается артериальная гипертензия. Типичными являются психические нарушения вплоть до острого психоза, катаракта, ожирение в области живота, туловища, шеи, лица, акне, яркий румянец на щеках, гирсутизм, растяжки на коже живота, слабость мышц, кровоподтеки, переломы костей при минимальной травме, нарушения менструального цикла у женщин, сахарный диабет.
Для уточнения диагноза проводят определение концентрации в крови кортизола утром и в 21 час, далее могут проводится большая и малая пробы с дексаметазоном. Для обнаружения опухоли проводят магнитно-резонансную томографию гипофиза и ультразвуковое исследование или компьютерную томографию надпочечников.
Лечение предпочтительно проводить хирургическое, удаляя новообразование в надпочечнике или гипофизе. Также разработана лучевая терапия болезни Кушинга. Консервативные меры не всегда эффективны. Поэтому лекарства играют вспомогательную роль в лечении болезни и синдрома Кушинга.
Первичный гиперальдостеронизм
Повышенная секреция альдостерона в надпочечниках может быть причиной артериальной гипертензии. Причиной гипертензии в этом случае становится задержка жидкости в организме, увеличение объема циркулирующей крови. Повышенное давление носит постоянный характер. Состояние практически не корректируется обычными гипотензивными средствами по стандартным схемам. Это заболевание сопровождается мышечной слабостью, склонностью к судорогам, учащенным обильным мочеиспусканием.
Для подтверждения диагноза анализируют содержание калия, натрия, ренина, альдостерона в плазме крови. Также необходимо выполнить визуализацию надпочечников.
Лечение первичного альдостеронизма проводят спиронолактоном (верошпирон). Дозы препарата иногда доходят до 400 мг в сутки. Если причиной заболевания стала опухоль – требуется хирургическое вмешательство.
Эндокринные артериальные гипертензии имеют яркую клиническую картину. Кроме повышенного давления всегда есть и другие признаки избытка того или иного гормона. Вопросами диагностики и лечения такой патологии занимаются совместно эндокринолог, кардиолог, хирург. Лечение основного заболевания приводит к полной нормализации цифр артериального давления.
Гормональные нарушения
- Вам поможет специалист (15)
- Вопросы здоровья (13)
- Выпадение волос. (3)
- Гипертония. (1)
- Гормоны (33)
- Диагностика эндокринных заболеваний (40)
- Железы внутренней секреции (8)
- Женское бесплодие (1)
- Лечение (33)
- Лишний вес. (23)
- Мужское бесплодие (15)
- Новости медицины (4)
- Патологии щитовидной железы (50)
- Сахарный диабет (44)
- Угревая болезнь (3)
- Эндокринная патология (18)
Гипертония и гормоны
Различают артериальную гипертонию двух типов – первичную и вторичную (гипертония 1 и гипертония 2).
Первичная гипертония (гипертония 1) – это самостоятельное заболевание, не связанное с нарушением работы органов человеческого тела. Этот тип называют гипертонической болезнью.
Вторичной гипертонией (гипертония 2) считают повышение артериального давления под влиянием нарушения работы некоторых органов (например, почек, щитовидной железы).
Выявление и устранение этих нарушений приводит к нормализации артериального давления.
При обращении пациента с жалобами на повышенное артериальное давление врач назначает общий анализ крови, определение глюкозы, калия, мочевины, креатинина, холестерина, ЭКГ, рентгенографию органов грудной клетки, осмотр глазного дна, УЗИ органов брюшной полости. Если на данном этапе нет оснований подозревать вторичную гипертонию и удаётся добиться снижения давления стандартной терапией, то обследование может быть закончено.
У пациентов старше 40 лет вторичная гипертония встречается в 10% случаев, 30-35 лет – в 25%, младше 30 – практически в 100% случаев заболевания.
При подозрении на вторичную гипертонию назначаются целенаправленные лабораторные исследования. Выявляем причиныартериальной гипертонии, назначаем анализы:
Гипертонии почечного происхождения. Связаны с поражением почечных артерий, сужением их просвета. В почки поступает недостаточное количество крови и они вырабатывают вещества, повышающие артериальное давление.
- — При хроническом гломерулонефрите (хронический воспалительный процесс в клубочках почек) .
- — При хроническом пиелонефрите (воспалительное инфекционное заболевание почек).
- — При поликистозной почке — перерождении ткани (паренхимы) почки во множественные кисты.
- — При врождённом сужении почечной артерии.
Назначаются общий анализ мочи, анализ мочи по Нечипоренко,анализ мочи по Зимницкому, анализ крови на мочевину, креатинин, бактериологический посев мочи.
Гипертонии гормонального происхождения. Причиной являются патологии:
- — Болезнь Иценко-Кушинга .
- — Феохромоцитома .
- — Синдром Кона (гиперальдостеронизм).
- — Гипотиреоз, гипертиреоз.
- — Диабетический гломерулосклероз при сахарном диабете — изменения в капиллярах почечных клубочков, приводящие к почечной недостаточности, отёкам и артериальной гипертонии.
- — Акромегалия .
Болезнь Иценко-Кушинга связана с поражением коркового слоя надпочечников (пара маленьких эндокринныхжелез, расположенных над почками). При этом резко увеличивается уровень гормонов АКТГ и кортизола . Заболевание сопровождается ожирением, угревыми высыпаниями, выпадением волос на голове и ростом волос на конечностях, артериальной гипертонией, сердечной недостаточностью, повышением уровня сахара в крови. Такое состояние может развиться и при длительном лечении кортикостероидными препаратами (например, при бронхиальной астме, ревматоидном артрите).
Для диагностики назначают анализы на кортизол и АКТГ (адренокортикотропный гормон). Подробнее о болезни Иценко-Кушинга и о гормонах(АКТГ, кортизол) можно прочитать в статьях по ссылкам.
Феохромоцитома. Это опухоль надпочечников (в основном доброкачественная), которая продуцирует избыточное количество гормонов адреналина и норадреналина . Обычно артериальное давление повышается внезапно и резко, сопровождается дрожью, потливостью, повышается уровень сахара в крови.
Для диагностики назначают анализы на адреналин, норадреналин, дофамин. О феохромоцитоме, об адреналине и норадреналине читайте статьи по ссылкам.
Синдром Кона или гиперальдостеронизм. Это заболевание связано с наличием опухоли (чаще доброкачественной) клубочковой зоны надпочечников, где вырабатывается гормон альдостерон . Гормон усиленно поступает в кровь, накапливает воду и натрий в стенке сосудов, суживает их просвет, а это ведёт к повышению артериального давления. При этом из организма выводится калий, что ведёт к нарушениям в работе мышц, в том числе сердечной. Нарушается работа почек.
Назначают анализы на альдостерон, калий, натрий. Гормон альдостерон и синдром Кона также описаны в статьях по ссылкам.
Акромегалия – это заболевание, обусловленное избыточной выработкой гормона роста ( соматотропного гормона ). Болеют люди любого возраста. Увеличиваются размеры кистей рук и стоп, укрупняются черты лица. Головные боли, нарушена работа суставов и внутренних органов, повышена утомляемость, повышено артериальное давление.
Для диагностики назначают анализ на соматотропный гормон.
Гипертонии при нарушении функций щитовидной железы.
- — Гипертиреоз (повышен уровень гормонов щитовидной железы ).Характерный признак – высокое систолическое давление при нормальном диастолическом.
- — Гипотиреоз (понижен уровень гормонов щитовидной железы).Характерный признак – высокое диастолическое давление.
Для выявления патологии и причины гипертонии назначаются анализы на гормоны щитовидной железы Т3, Т4 свободный, ТТГ.
Гипертония гормонального происхождения
Причины гипертонии гормонального происхождения связывают с патологическими процессами, происходящими в гипофизе, щитовидной железе, в надпочечниках.
Причины вторичной гипертонии лежат в области нарушения работы эндокринной системы. Факторы внешней среды, которые влияют на тело человека — погодные условия, температурный режим, а также происходящие изменения в работе внутренних органов в процессе эволюции создали уникальную систему адаптации. Стресс и чувство опасности вызывают выброс в кровь гормонов, которые и вызывают как пониженное давление, так и повышенное.
Как связаны гормоны и артериальное давление?
- Причины гипертонии гормонального происхождения
- Гормоны, повышающие давление
- Гормоны, понижающие давление
- Необходимые анализы и лечение
Задача кровеносной системы — вовремя обеспечить доступ кислорода тому или иному органу. Для этого определенный сосуд сужается или расширяется. Происходит это благодаря рецепторам, расположенным в клетках тканей. Рецепторы реагируют на определенные гормоны, запуская нужный процесс. Регулирует процесс гипофиз, оказывая влияние на работу надпочечников, синтезирующих вещества, которые оказывают влияние на такие параметры:
- тонус сосудов, вызывая их резкое сужение,
- работу сердца, вызывая его учащенное биение.
Причины гипертонии гормонального происхождения
Причины гипертонии гормонального происхождения связывают с патологическими процессами, происходящими в гипофизе, щитовидной железе, в надпочечниках. Такие заболевания, как: феохромоцитома, синдром Кушинга, синдром Кона и тиреотоксикоз приводят к избыточному синтезу гормонов, способных сужать сосуды, влиять на частоту пульса, биение сердца и задерживать воду в организме. Итог — вторичная гипертония.
Гормоны, повышающие давление
Синтезируемые надпочечниками.
Надпочечники состоят из коркового слоя и внутреннего мозгового вещества. Последнее вырабатывает адреналин, выброс которого учащает сердцебиение, сужает кровеносные сосуды и расширяет зрачки. Опухоль мозгового слоя надпочечников, феохромоцитома, провоцирует выброс адреналина и норадреналина. Это приводит к гипертоническому кризу с головной болью и учащенным сердцебиением.
В случае, когда кортизол повышен, формируются заболевания — гиперкортицизм, синдром Кушинга и развивается сахарный диабет. Систолическое давление при этом повышено.
Избыток другого гормона надпочечников — альдостерона вызывает синдром Кона или гиперальдостеронизм. Причина избыточного выброса альдостерона состоит в опухоли (чаще доброкачественной) или гиперплазии (разрастании тканей) надпочечника. Альдостерон накапливает воду и натрий в стенках сосудов и выводит калий. Это сказывается на работе сердечной мышцы и приводит к повышению АД.
Стероидные гормоны
Путем ферментативной реакции из андрогенов тестостерона и андростендиона образуются стероидные гормоны — эстрогены. Называют их соответственно эстрадиол и эстрон, под контролем которых находится репродуктивная система. Они также воздействуют на работу сердечно-сосудистой системы, препятствуют развитию атеросклероза и способны повысить содержание тироксина Т4 в крови.
Организм не всегда вовремя реагирует на повышение или понижение эстрогенов. Это объясняет причину повышенного АД в подростковом возрасте, «приливы» крови к голове, покраснение и повышенное потоотделение в период менопаузы. У мужчин избыток эстрогенов повышает давление и увеличивает тромбообразование.
Синтезируемые щитовидной железой
К гормонам, повышающим АД, относят гормоны щитовидной железы. Роль щитовидки в организме человека — хранить йод и синтезировать йодсодержащие гормоны, которые, в свою очередь, регулируют обмен веществ — тироксин Т4 (тетрайодтиронин) и трийодтиронин Т3.
Принцип работы Т3 и Т4 следующий: в ответ на изменение в окружающей среде, когда резко холодает или увеличивается физическая нагрузка, человек подвергается эмоциональному стрессу, то щитовидная железа повышает уровень гормонов. Это приводит к приливу крови к поверхности тела и повышению температуры тела до 37 градусов. Повышается артериальное давление. Сердце стучит чаще. Кровеносные сосуды находятся в тонусе, артерии — сужены.
Тиреотоксикоз
Тиреотоксикоз, заболевание щитовидной железы, вызывающее избыточный синтез гормонов. Все положительные моменты, рассмотренные выше, приводят к отрицательным последствиям. Сердце и стенки сосудов, вынуждены работать при повышенном давлении. Таким образом, они быстрее изнашиваются. Появляется раздражительность, человек не может контролировать психо-эмоциональное состояние. Ускоряется обмен веществ.
Гормоны, понижающие давление
При возникновении большой кровопотери, повышении температуры окружающей среды и в ситуации недостатка кислорода уровень Т3 и Т4 должен быть снижен. Выжить в данных условиях — значит снизить артериальное давление и замедлить работу сердца. Снижение функции щитовидной железы ведет к гипотериозу.
Недостаточный синтез тироксина и трийодтиронина приводит к гипотонии. Как следствие, нарушается работа головного мозга из-за недостаточного количества кислорода, поступающего в кровь. Работу сердца нарушает аритмия, брадикардия. Температура тела — в пределах 34,2—36,4. Опасное осложнение — микседематозная кома.
Необходимые анализы и лечение
При подозрении на гормонозависимую гипертонию врач назначает ряд анализов крови, мочи. Ультразвуковое исследование органов эндокринной системы не показывает в полной мере наличие заболеваний. В таблице приведены необходимые анализы для определения нарушение в работе эндокринной системы.
Так как недостаток или избыток гормонов, воздействующих на АД — следствие, то необходимо определить причину. Врач-эндокринолог на основании проведенных исследований крови, мочи и компьютерной томограммы назначает схему лечения. Проведенные терапевтические действия должны нормализовать гормональный фон, а значит причин для отклонения давления от показателей 120/80 мм рт. ст. быть не должно.опубликовано econet.ru.
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Эндокринные симптоматические гипертензии
Эндокринные симптоматические гипертензии занимают 0,1-0,3% заболеваемости. Из-за широкого распространения врачи часто встречаются с данной патологией. Очень часто патогенез болезни остается нераспознанным и больной длительное время не получает надлежащего лечения. Это провоцирует развитие осложнений заболевания. Среди них ярко выражены болезни почек, сердца, сосудов, головного мозга, а также наблюдается ухудшение зрения. Информированность о болезни поможет избежать неприятных симптомов и возможных последствий.
Описание патологии
Артериальная гипертензия – это стабильно повышенные показатели давления на уровне 140/90 мм рт. ст. По статистике, 80-90% больных имеют первичную (эссенциальную) гипертензию, остальные 5-10% – вторичную (симптоматическую). В основе симптоматических артериальных гипертензий заложены заболевания различных внутренних органов, которые даже косвенно могут влиять на уровень артериального давления. В такой ситуации гипертензия не является отдельным заболеванием, а лишь выраженной симптоматикой другой патологии.
Симптоматические гипертензии делятся на 4 основных типа: почечные, гемодинамические, центральные и эндокринные. При развитии эндокринных заболеваний меняется количество вырабатываемых гормонов, которые воздействуют на изменение показателей на тонометре. Часто при заболеваниях эндокринной системы у больного наблюдается не только поднятие кровяного давления, но и гипертонические кризы, которые очень опасны.
Симптоматическую артериальную гипертензию отличает упорное течение заболевания и резистентность к гипотоническим препаратам. Также она негативно воздействует на органы-мишени: сердце, почки.
Симптоматическая гипертензия обладает рядом отличий:
- Вовлекает возрастную категорию людей до 20 и свыше 60 лет.
- Характерно резкое поднятие кровяного давления и его стойкое закрепление на высоких показателях.
- Интенсивное прогрессирование болезни со злокачественными проявлениями.
- Наступление периодических панических атак.
- Отсутствие положительной реакции на гипотензивные препараты.
- Увеличение нижних показателей при наличии почечной гипертонии.
- Обнаружение в сборе анамнеза причинных патологий.
Отличительная симптоматика способствует установлению рационального диагноза и правильного лечения.
Эндокринные гипертензии могут образовываться на фоне следующих патологий:
- сбои в работе надпочечников (феохромоцитома, синдром Конна);
- избыточное количество тиреоидных гормонов (гипотиреоз, тиреотоксикоз);
- нарушения в работе гипофиза (акромегалия, болезнь Кушинга).
При развитии данных патологий гипертензия выступает симптомом основного заболевания и имеет высокие показатели (от 160/100 мм рт. ст.).
Причины возникновения патологии
Железы внутренних секреций производят гормоны, которые отвечают за поддержания нормального внутреннего состояния организма. Гормоны – это высокоактивные вещества. Даже минимальный их переизбыток оказывает мощное негативное воздействие на внутренние органы и системы. Среди всех прямых и косвенных функций гормонов, выделяют ответственность за регуляцию уровня кровяного давления. Эта задача лежит на гормонах надпочечников, тиреоидных гормонах щитовидной железы и гормонах гипофиза.
Гипофиз располагается в центральной части головного мозга и имеет маленькие размеры (с ноготок мизинца). В гипофизарные функции входит контроль работы желез внутренней секреции и выработка химических веществ, которые управляют производством вторичных гормонов. Недостаточная или избыточная производительность гормонов гипофиза может привести к развитию тяжелых заболеваний или негативных симптоматических последствий.
- При избыточном количестве соматотропного гормона в юном возрасте развивается гигантизм, в зрелом – акромегалия. Результатом его повышения является артериальная гипертензия, при этом давление не понижается обычными гипотензивными препаратами, что дает возможность заболеванию приобрести стойкий характер.
- Увеличение уровня адренокортикотропного гормона стимулирует возникновение болезни Кушинга, которая проявляется повышенной хрупкостью костей, сахарным диабетом, психоэмоциональными расстройствами и стойким поднятием артериального давления.
Диагностирование и назначение лечебной терапиипатологий гипофиза занимаются в отделе эндокринологии. Самолечение может привести к осложнениям заболевания и ухудшению общего состояния больного.
Надпочечники
Гормоны надпочечников, а именно внутреннего (мозгового) слоя (адреналин и норадреналин) и внешнего (коркового) слоя (глюкокортикоидный и минералокортикостероидный гормоны) создают защитно-приспособительную реакцию сердца и сосудов на влияние внешних негативных факторов.
Адреналин усиливает работу миокарда, минутный объем и частоту пульса, что приводит к увеличению кровяного давления. Норадреналин образовывается на нервных окончаниях и оказывает прямое влияние на тонус сосудов. При этом норадреналин оказывает более сильный прессорный эффект, чем адреналин. Избыточное выделение норадреналина вызывает быстрое объемное лимитирование кровеносных сосудов, иногда до полного прерывания тока крови. В результате, как и адреналин, норадреналин повышает уровень кровяного давления, при этом развивается гипертоническая болезнь.
Лишнее выделение гормонов коркового вещества провоцируется избыточным производством адренокортикотропного высокоактивного вещества. Кортикостероиды увеличивают чувствительность стенок сосудов к влиянию на них катехоламинов, что провоцирует ряд сосудистых реакций, среди которых повышение давления играет главную роль.
Минералокортикоиды, а именно альдостерон, оказывают негативное влияние на тонус сосудов. Воздействие альдостерона на кровяное давление обусловлено усилением поглощения натрия в почечных канальцах и увеличением его количества в составе крови. Натрий застаивается в стенках сосудов, провоцируя повышение их тонуса и формирование гипертензивного состояния.
Щитовидная железа
Щитовидной железой синтезируются тиреоидные гормоны, избыточное или недостаточное количество которых влияет на здоровье организма. Воздействие на уровень артериального давления оказывают химически активные вещества: тироксин и трийодтиронин. В норме они повышаются в стрессовых ситуациях, при физических нагрузках и при пониженной температуре окружающей среды.
Если щитовидная железа регулярно производит избыточное количество данных гормонов, развивается болезнь – гипертиреоз. Заболевание провоцирует усиленные сердечные сокращения и сужение просвета артерий, что в результате отображается на уровне артериального давления.
Фоновые заболевания
Основными причинами развития эндокринной симптоматической гипертензии являются: акромегалия, тиреотоксикоз, гиперкортицизм, синдром Конна, феохромоцитома и другие.
Акромегалия
Акромегалия – это сложная патология хронической формы, которая провоцирует развитие опухолей в гипофизе, чем негативно влияет на продуцирование гормона роста. Любые изменения данного вещества приводят к сбоям минерального обмена в организме, вызывая его повышенную концентрацию в крови. Результатом нарушения работы является задержка жидкости, увеличение объема циркулирующей крови. Все это влияет на повышение давления и развитие гипертонической болезни.
Определить болезнь помогают типичные для ее развития изменения во внешности больного. У людей, страдающих акромегалией, постепенно появляются такие изменения:
- утолщается кожа мягких тканей и надбровных дуг;
- утолщаются пальцы рук;
- увеличивается размер стоп, губ, носа, языка.
Подобные перемены происходят в течение длительного времени. Сравнивание старых и новых фотографий помогает определить заболевание.
Если в комплексе с вышеперечисленными клиническими наблюдениями выявляется гипертензия, то диагноз акромегалии полностью подтверждается.
Тиреотоксикоз
Тиреотоксикоз – это избыток тиреоидных гормонов в крови. Данное химическое вещество влияет на работу сердечно-сосудистой системы. Под воздействием гормонов выражаются такие симптомы:
- учащенное сердцебиение;
- увеличение сердечного выброса;
- сужение просвета сосудов.
Эти проявления провоцируют возникновение стойкой артериальной гипертензии.
Вследствие данной причины гипертонии, у больного наблюдается повышенная нервозность и раздражительность, сонливость, потливость, бессонница, дрожь в пальцах рук.
Болезнь Кушинга
Болезнь Кушинга вызывает первичное поражение гипофиза, а синдром – опухоль коры надпочечников. Вследствие болезни вырабатывается избыточная секреция кортизола, что активирует симпатический отдел автономной нервной системы и провоцирует развитие артериальной гипертензии.
Если эндокринная гипертензия развилась на фоне болезни Кушинга, у больного будут наблюдаться типичные симптомы:
- потеря объективного восприятия окружающей среды;
- помутнение глазных хрусталиков;
- ожирение в области талии, шеи, лица, с типичными растяжками на коже;
- избыточный рост волос у женщин по андрогенному типу мужчин;
- слабость в мышцах;
- скопление крови между слоями тканей;
- уменьшение плотности костей;
- сбои в менструальном цикле у женщин;
- сахарный диабет.
Также симптоматика заболевания несет негативные перемены во внешности больного. Лицо становится лунообразным, с багровым румянцем и выраженной монголоидностью.
Синдром Конна
Первичный гиперальдостеронизм, или синдром Конна, появляется вследствие повышенного количества альдостерона (солезадерживающий гормон) в коре надпочечников. Избыточное производство его приводит к нарушению баланса электролитов, с большой потерей калия.
Синдром Конна является самой распространенной причиной возникновения эндокринной артериальной гипертензии. При развитии гипертензивной патологии на фоне первичного гиперальдостеронизма, к основным клиническим проявлениям добавляются:
- мышечная слабость;
- приступообразный паралич ног;
- спазмы конечностей;
- частые позывы к мочеиспусканию с обильными выделениями мочи;
- неугасающее чувство жажды.
Также возможны гипертонические кризы с развитием острой левожелудочковой недостаточности, инсульта, произвольной остановки миокарда. Давление при данной патологии колеблется в пределах 150/90 – 180/100 мм рт. ст. Повышенные показатели появляются при узловой гиперплазии надпочечников.
Для лечения злокачественных гипертензий проводится хирургическое вмешательство, которое способствует нормализации показателей кровяного давления у 50-70% больных. Перед операцией больной придерживается гипонатриевой диеты, а также осуществляется прием препаратов, блокирующих альдостероновые рецепторы.
Феохромоцитома
Феохромоцитома – это опухоль, формирование которой проходит вклетках внутреннего слоя надпочечников, где производятся гормоны адреналин и норадреналин (в народе называемые гормонами страха и агрессии). Они оказывают прессорное действие на сосуды, вследствие чего сужается их просвет и подымается уровень давления. Следствием выброса в кровяное русло повышенного количества катехоламинов, что характерно при феохромоцитоме, становится резко увеличенное кровяное давление, стойкая гипертензия.
Гипертензивные приступы проходят в тяжелой форме: наблюдаются приступы тахикардии, приступы сопровождаются повышенной пульсацией артерий и экстрасистолией. В период развития феохромоцитомы у больных наблюдаются периодические гипертонические кризы. Вылечить патологию можно исключительно хирургическим путем. Перед операционным вмешательством регулируются показатели артериального давления с помощью адреноблокаторов.
Эндокринные артериальные гипертензии обладают отчетливой симптоматической картиной, характерной для действия конкретного гормона. Это помогает определить прямой патогенез заболевания и назначить рациональное лечение.
Для подготовки материала использовались следующие источники информации.