Аускультация при артериальной гипертензии
Аускультация при гипертонической болезни
Характерным для аускультации при гипертонической болезни признаком служит акцент второго тона над аортой, обусловленный повышением давления в левом желудочке.
Второй тон над верхушкой или не изменен, или несколько ослаблен и объясняется более медленным сокращением сердца в связи с его гипертрофией и вызванным ею затруднением проводимости по пучку Гиса. Фазовый анализ подтверждает удлинение периода изгнания сердечной систолы.
Так, при сопоставлении синхронных записей электрокардиограмм, сфигмограмм сонных артерий и фонокардиограмм и анализа фаз систолы найдено удлинение фазы изометрического сокращения, что объясняется высоким диастолическим давлением в аорте, создающим повышенную нагрузку на левый желудочек; период же изгнания оказывается короче должных величин, что говорит о меньшей эффективности сердечного сокращения. В позднем периоде гипертонической болезни эти отклонения особенно выражены, что уже отражает развивающуюся к этому времени функциональную недостаточность переутомленного миокарда.
Гипертрофия сердца приводит в некоторых случаях к настолько существенному запаздыванию в возбуждении и сокращении левого желудочка, что появляется трехчленный ритм, т. е. расщепление resp. раздвоение первого тона. Этот феномен надо различать от другого типа ритма галопа, возникающего также при выраженной форме гипертонии, часто в поздней ее стадии, зависящего от усиления третьего тона сердца, что указывает на существенные нарушения сократительной функции сердечной мышцы.
Шумы при аускультации сердца
Нередко во время аускультации при гипертонии в сердце выслушиваются шумы. Обычно это систолический шум на верхушке или над аортой. Систолический шум на верхушке при гипертонии чаще всего встречается при расширении сердца, особенно в период сердечной недостаточности. Такой шум зависит от недостаточности митрального клапана, причем определяется увеличение левого предсердия (если эта недостаточность значительно выражена). Функциональный систолический шум над верхушкой может зависеть не только от дилятации левого желудочка и растяжения клапанного кольца, но и от изменения тонуса сосочковых мышц (и вызванного этим нарушения состояния митральных створок).
Систолический шум над аортой во время аускультации при гипертонической болезни выслушивается прежде всёго при развитии в аорте атеросклеротических изменений. Но, несомненно, встречается систолический шум на основании сердца, не зависящий от атеросклероза аорты. Возможно, что при усилении тонуса мышечных элементов сердца при гипертонии создается некоторое сужение аортального устья (функциональное), способствующее наряду с некоторой наклонностью к ускорению тока крови в ранних стадиях появлению систолического шума справа во втором межреберье.
Обычно считают, что диастолического шума при гипертонической болезни не бывает. Однако необходимо признать, что он хотя и редко, но встречается. Существует картина митрального стеноза с характерным диастолическим или пресистолическим шумом, иногда возникающую при гипертонии. Первое время казалось, что при этом речь идет о сочетании гипертонии с митральным стенозом. Однако данные аутопсии в ряде случаев не подтверждали констатированного при жизни митрального стеноза у этих больных. Этот феномен аускультации при гипертонической болезни объясняется, по-видимому, резким повышением тонического напряжения круговых мышечных волокон, охватывающих атриовентрикулярное устье, и возникновением функционального стеноза митрального отверстия. Встречается он только в случаях прогрессирующего течения болезни у лиц с особенно высоким, артериальным давлением.
Аускультация и гипертоническая болезнь (стр. 1 из 4)
Аускультация ( лат. auscultare- слушать, выслушивать) — метод исследования внутренних органов, основанный на выслушивании звуковых явлений ,связанных с их деятельностью. Аускультация предложена Лаэннеком в 1816 г.; он же изобрел первый прибор для аускультации — стетоскоп, описал и дал названия основным аускультативным феноменам.
Аускультативные признаки по акустической характеристике подразделяют на низко-, средне- и высокочастотные с диапазоном частот соответственно от 20 до 180 Гц, от180 до 710 Гц и от 710 до 1400 Гц. К высоко частотным аускультативным признакам в большинстве случаев относятся диастолический шум аортальной недостаточности, бронхиальное дыхание, звучные, мелкопузырчатые влажные хрипы и крепитация в легких. Низкочастотными обычно бывают глухие тоны сердца, III добавочный тон сердца (напр. при ритме галопа), нередко также щелчок открытия клапана при митральном стенозе. Большинство других аускультативных признаков определяются как среднечастотные.
Аускультация осуществляется путем прикладывания к поверхности тела человека уха или инструмента для выслушивания, в связи с чем выделяют аускультацию прямую и непрямую.
Благодаря улучшению техники регистрации звуков за последние два десятилетия было разрешено много неясных вопросов аускультации, что повысило ее значение. Акт дыхания , сокращения сердца, движение желудка и кишок вызывает колебании тканей, часть которых достигает поверхности тела. Каждая точка кожи становиться источником звуковой волны , распространяющейся во всех направлениях. По мере отдаления энергия волны распределяется на все большие объемы воздуха, быстро уменьшается амплитуда колебаний и звук становиться настолько тихим, что не воспринимается ухом, не соприкасающимся с телом. Прямое прикладывание уха или стетоскопа предотвращает ослабление звука от рассеивания энергии .
В практике применяют как непосредственную, так и опосредованную аускультацию. При первой лучше выслушиваются тоны сердца, тихое бронхиальное дыхание; звуки не искажаются и воспринимаются с большей поверхности., но такой способ не применим для аускультации в подмышечных впадинах, надключичных ямках и по гигиеническим соображениям.
В случае применения непрямой аускультации, звуки искажаются вследствие резонанса. Однако при этом обеспечивается лучшая локализация и ограничение звуков разного происхождения на малом участке, поэтому они воспринимаются более четко.
При аускультации твердым стетоскопом наряду с передачей волн по столбу воздуха , имеет значение передача вибраций по твердой части стетоскопа в височную кость исследующего. Простой стетоскоп, изготовляемый из дерева, пластмассы или металла, состоит из трубки с воронкой, которая приставляется к телу больного, и вогнутой пластинке на другом конце для прикладывания к уху исследующего. Широко распространены бинауральные стетоскопы , состоящие из воронки и двух резиновых трубок, концы которых вставляются в уши. Бинауральный способ более удобен, особенно для аускультации детей и тяжелобольных.
Стетоскоп представляет собой закрытую систему, в котором основным проводником звука является воздух: при сообщении с наружным воздухом или при закрытии трубки аускультация становится невозможной. Кожа ,к которой приложен стетоскоп , действует как мембрана , чьи акустические свойства меняются в зависимости от давления: при увеличении давления лучше проводятся высокочастотные звуки, при сильном нажатии тормозятся колебания подлежащих тканей. Широкая воронка лучше поводит звуки низких частот.
Применяются ,кроме того, фонендоскопы, которые в отличие от стетоскопов имеют мембраны на воронке или капсуле.
Для уменьшения в стетоскопах явления резонанса необходимо, чтобы ушная пластинка и воронка прибора небыли слишком глубоки, а внутренняя полость капсулы фонендоскопа имела сечение параболы; длина твердого стетоскопа не должна превышать 12 см, а трубки фонендоскопа должны быть, как можно, короче и количество воздуха в системе , как можно, меньше.
Аускультация остается незаменимым диагностическим методом для исследования легких, сердца и сосудов, а также для определения АД по способу Короткова, распознавания артериовенозных аневризм, внутричерепных аневризм, в акушерской практике. Аускультация показана при исследовании органов пищеварения, а также суставов (шум трения внутрисуставных поверхностей эпифизов).
1. В помещении должно быть тихо и достаточно тепло.
2. В время аускультации больной стоит, сидит на стуле или в постели в зависимости от того, какое положение является оптимальным для исследования.
3. Следует избегать выслушивание над поверхностью кожи, имеющей волосы, так как трение о них раструба или мембраны стетоскопа создает дополнительные шумы, препятствующие анализу звуковых явлений.
4. Стетоскоп во время выслушивания необходимо плотно прижать к коже больного. Следует однако , избегать сильного давления, иначе произойдет ослабление вибраций ткани в зоне прилегания стетоскопа , вследствие чего станут тише и выслушиваемые звуки.
5. Врач должен плотно удерживать стетоскоп двумя пальцами.
6. Врач должен регулировать дыхание больного, а в некоторых случаях больному предлагается покашлять (например , после выделения мокроты выслушиваемые ранее хрипы в легких могут исчезнуть или изменить свой характер).
7. Врач должен пользоваться тем аппаратом к которому он привык.
Гипертоническая болезнь (morbus hypertonicus) — заболевание, ведущим симптомом которого является повышение АД, обусловленное нейрогуморальных механизмов его регуляции. Это заболевание широко распространено и встречается одинаково часто и у мужчин и у женщин, особенно после 40 лет. Гипертензией считается повышение систолического давления от 140-160 мм рт.ст. и выше и диастолического 90-95 мм рт.ст. и выше. Гипертоническую болезнь нужно отграничивать от симптоматической артериальной гипертензии, при которой повышение АД явл. только одним из симптомов заболевания.
Этиология и патогенез.
Основной причиной , вызывающей гипертоническую болезнь, явл. нервное напряжение. Она нередко выявляется у тех, кто перенес тяжелые психические травмы или испытывающих длительные нервные волнения; она встречается у тех чья работа требует постоянного повышенного внимания либо связана с нарушением ритма сна и бодрствования, с влиянием шума, вибрации и т.д.
Предрасполагают к развитию болезни : неправильный образ жизни, курение, злоупотребление алкоголем, пристрастие к избыточному потреблению поваренной соли, а также перестройка функций эндокринной системы, что подтверждает частое развитие болезни в климактерический период. Большое значение в развитии заболевания имеет наследственный фактор.
Патогенез гипертонической болезни сложен. Вначале под влиянием стрессовых ситуаций возникают функциональные нарушения коре Г.М. и в центрах гипоталамической области. Повышается возбудимость гипоталамических вегетативных центров, в частности симпатической Н.С., что приводит к спазму артериол, особенно почек и возрастанию сосудистого почечного сопротивления. Это способствует увеличению секреции нейрогормонов ренин-гипертензин-альдостеронового звена, в результате чего повышается АД Активация симпатико-адреналовой системы в начальных стадиях заболевания приводит к увеличению сердечного выброса, что также способствует повышению АД.
В регуляции уровня АД участвуют не только прессорные механизмы, но и депрессорные: простагландины почек, кинин-калликреиновая система почек и др. При гипертонической болезни соотношение этих систем нарушается, увел. влияние прессорного механизма, что приводит к стабилизации артериальной гипертензии. При этом возникают качественно новые гемодинамические характеристики, выражающиеся в постепенном уменьшении сердечного выброса и нарастании общего периферического и почечного сосудистого сопротивления, связанная с этим секреция ренина приводит к увеличению выработки ангиотензина, который стимулирует выделение альдостерона. Последний воздействуя на минеральный обмен, вызывает задержку натрия и воды в стенках сосудов, что еще больше повышает АД.
В ранний период больные жалуются на невротические нарушения. Их беспокоят общая слабость, снижение работоспособности, невозможность сосредоточиться на работе, бессонница, преходящие головные боли, тяжесть в голове, головокружение шум в ушах, иногда сердцебиение. Позднее появляется одышка при физической нагрузке.
Основным объективным признаком явл. увеличение АД В начальных стадиях болезни АД подвержено большим колебаниям, позже его повышение становиться более постоянным.
При объективном обследовании больного основные изменения находят при исследовании С.С. системы. В начале заболевания можно выявить повышение АД, акцент II тона над аортой, при этом пульс становиться твердым, напряженным. В случае более длительного повышения АД можно выявить признаки гипертрофии левого желудочка.
При рентгенологическом исследовании отмечают аортальную конфигурацию сердца за счет гипертрофии левого желудочка
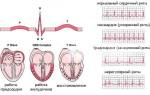
На ЭКГ обнаруживают левый тип, смещение сегмента S-T вниз, сглаженный, отрицательный или двухфазный зубец Т в I-II стандартном и левых грудных отведениях (V5-V6).
При исследовании глазного дна можно обнаружить сужение артериол сетчатки в начальных стадиях заболевания, расширения вен.
Течение и осложнения.
Длительное течение гипертонической болезни приводит к поражению сосудов, в первую очередь сосудов сердца, почек, головного мозга. Нередко развивается атеросклероз коронарных артерий, который может привести к развитию ишемической болезни сердца. У больных появляются симптомы стенокардии, может развиться инфаркт миокарда. В поздний период болезни может возникнуть сердечная недостаточность в связи с перенапряжением сердечной мышцы вследствие длительного повышения А.Д.; нередко она проявляется остро в виде приступов сердечной астмы или отека легких либо развивается хроническая недостаточность кровообращения. При тяжелом течении болезни может наступить понижение остроты зрения, связанное с изменением сосудов сетчатки. При поражении сосудов мозга под влиянием высокого АД может возникнуть нарушение мозгового кровообращения, приводящее к параличам, нарушении чувствительности, а нередко и к смерти больного. Оно обусловлено спазмом сосудов, тромбозом, гемморагиями разрыва сосудов или выхода эритроцитов.
24. Гипертоническая болезнь
Гипертоническая болезнь – заболевание, при котором повышается артериальное давление, что приводит к различным изменениям органов и систем. Причиной гипертонической болезни является нарушение регуляции сосудистого тонуса. Различают эссенциальную (первичную) гипертензию и симптоматические гипертензии, когда непосредственной причиной повышения артериального давления являются другие заболевания.
Гипертоническая болезнь имеет в своем развитии несколько стадий.
Первая стадия. Заболевание проявляется только артериальной гипертензией. Поражения органов мишеней нет.
Вторая стадия. Имеются отдельные признаки поражения органов мишеней.
Третья стадия. Поражения органов мишеней значительны: возникают инфаркт миокарда, стенокардия, нарушение мозгового кровообращения, почечная недостаточность, инфаркт мозга, аневризматические изменения сосудов, отек соска зрительного нерва.
Диагностировать гипертоническую болезнь позволяет повышение артериального давления выше 140 мм рт. ст. (систолического) и 95 мм рт. ст. (диастолического).
Этиология. Самой главной причиной гипертонии является хроническое нервное перенапряжение на работе, в семье или связанное с другими причинами. Важно наличие вредных профессиональных факторов и постоянного напряжения. Очень важна специфика питания: предрасполагают к заболеванию повышенная масса тела. Имеет место эндокринный фактор: нередко перестройка организма в климактерический период сопровождается появлением гипертонии.
Патогенез. Нарушение регуляции уровня артериального давления возникает под воздействием описанных выше этиологических факторов.
Клиника. При опросе больные предъявляют жалобы на головные боли, мелькание мушек перед глазами, шум в ушах, значительное снижение работоспособности, нарушение сна, раздражительность. Иногдажалоб может не быть. Эпизоды повышения давления могут сочетаться с появлением загрудинных болей.
Осмотр и объективное обследование. Начальные стадии заболевания (без вовлечения органов-мишеней) могут никак не проявлять себя при внешнем осмотре. Измерение артериального давления позволяет определить уровень его повышения.
Перкуссия. Расширение границ относительной сердечной тупости влево за счет гипертрофии левого желудочка.
Пальпация. Верхушечный толчок – приподнимающийся и усиленный, смещен влево относительно нормальных границ вследствие гипертрофии левого желудочка. Пульс твердый.
Аускультация. Акцент II тона над аортой – наиболее типичное изменение.
ЭКГ. Ось сердца смещена влево. Депрессия сегмента S-T, деформация Т в I и II стандартных отведениях, а также V5 – V6.
25. Стенокардия
Стенокардия – хроническое заболевание сердца, связанное с недостатком поступления крови по коронарным артериям по сравнению с потребностью сердечной мышцы в ней, проявляющееся в виде приступов загрудинных болей.
Этиология. Атеросклероз коронарных сосудов, реже спазм коронарных артерий.
Клиника. Типичны остро возникающий на фоне физической или эмоциональной нагрузки приступ болей за грудиной средней интенсивности, давящего, сжимающего характера, ощущение тяжести. Боли иррадиируют в левую руку, плечо, лопатку, нижнюю челюсть, эпигастральную область, длятся не более 10–20 мин, после чего проходят.
Аускультация. Сердечные тоны приглушены.
ЭКГ. Непосредственно во время приступа депрессия S-T, Т может стать отрицательным.
Холтеровское мониторирование – более точный метод диагностики стенокардии, основанный на постоянном (в течение суток) ЭКГ-исследовании и ведении дневника с регистрацией времени и характера производимых действий.
Вэлоэргометрия проводится в случае нетипичных изменений на ЭКГ. Исследование проводится во время физической нагрузки с одновременной регистрацией ЭКГ.
УЗИ сердца. Определяют размеры полостей сердца и толщину его стенок.
Рентгенологическое исследование коронарных артерий с использованием контраста выявляет уровень и степень сужения коронарных артерий.
Прогностически неблагоприятно появление приступов стенокардии в покое или ранней стенокардии после перенесенного инфаркта. Также опасно изменение длительности и (или) частоты приступов. Если приступ продолжается более 20 мин, необходимо задуматься о возможности развития инфаркта миокарда. Такие ситуации объединяются понятием «нестабильная стенокардия».
Стенокардия может течь медленно, постоянно, стадийно.
Функциональные классы стенокардии
Первый класс. Ежедневная привычная активность не ограничена, приступы стенокардии развиваются только при чрезмерной физической нагрузке.
Второй класс. Приступы болей развиваются уже при ходьбе на расстояния более 500 м, что ограничивает повседневную активность; нередко возникают при подъеме по лестнице (нужно уточнять, на какой этаж больной может подняться без появления болей за грудиной).
Третий класс. Причиной появления приступа является прохождение расстояния в 100–200 м или подъем на 1-й этаж. Это значительно ограничивает повседневную активность человека.
Четвертый класс. Практически полностью ограничена любая активность, поскольку даже при небольшой физической нагрузке возникают приступы стенокардии. Они могут отмечаться даже в покое.
Аускультация сердца при артериальной гипертензии
Вторичная артериальная гипертензия
Артериальной гипертензией называют заболевание, сопровождающееся стойким повышением артериального давления. Артериальная гипертензия бывает первичной или эсенциальной и вторичной или симптоматической.
Первичная артериальная гипертензия – это обычная гипертоническая болезнь, которой страдает четверть взрослого населения. И если у пациента имеется повышенное давление, то с уверенностью в 95-97% можно сказать, что речь идет именно об этой форме гипертензии. Первичная гипертензия не имеет единой причины, устранив или воздействуя на которую можно было бы нормализовать или хотя бы снизить давление. Её лечение сводится к пожизненному назначению гипотензивных препаратов и соблюдению ещё некоторых рекомендаций врача.
Вторичная артериальная гипертензия отличается тем, что в её основе лежит какая-нибудь одна, конкретная причина, устранение которой важно не только для снижения или нормализации АД, а и для предупреждения осложнений. Вторичная гипертензия всегда является следствием самостоятельного заболевания, чаще почек или эндокринной системы, при этом эти заболевания могут пагубно влиять не только на сердечнососудистую систему, а и на другие органы.
Чаще всего пациенты слышат от врача о том, что «единой причины обычной артериальной гипертензии не существует», это всегда приводит их в недоумение, поэтому они всегда ищут причину, то есть подогревают у себя вторичную гипертензию. Поверьте, что врач также всегда думает об этом, именно поэтому всем больным с повышенным давлением проводится ряд исследований включающих в себя, как минимум, ЭКГ, УЗИ сердца и почек (с надпочечниками), анализы крови и мочи. Кроме того, учитываются жалобы, течение болезни, наследственность и ответ на лечение.
Дело в том, что для вторичной гипертензии в первую очередь характерны высокие цифры артериального давления, обычно более 180-200, которые снижаются очень незначительно на фоне лечения даже 3-5 гипотензивными препаратами, иногда именно это становится причиной для подозрения вторичной гипертензии.
К сожалению, иногда данные стандартного (не расширенного) обследования даже при наличии вторичной гипертензии могут не выявить отклонений и только после того как врач увидит, что лечение неэффективно (2-3 недели) возникают подозрения о вторичном характере давления. В таком случае доктор может назначить более объемное обследование, ведь большинство из таких дополнительных обследований и анализов достаточно дорогостоящие.
Более того, некоторые из них при не рациональном использовании даже могут нанести вред здоровью, к примеру, компьютерная томография – это огромная радиационная нагрузка, контрастная ангиография – риск аллергических осложнений. Выполнять подобные исследования можно только если действительно имеются какие-то серьезные подозрения.
Далее мы рассмотрим все формы вторичной артериальной гипертензии и дадим пояснения этим сложным для прочтения и восприятия терминам, сейчас же просто причислим их:
- Ренопренхиматозная вторичная гипертензия
- Реноваскулярная вторичная гипертензия
- Эндокринные вторичные гипертензии
- Феохромоцитома
- Первичный минералокортицизм
- Акромегалия
- Гипопаротиреоз
- Гипертиреоз и гипотиреоз
- Первичный ренизм
- Эндотелин продуцирующие опухоли
Продолжение читаем далее.
25. Стенокардия
Стенокардия – хроническое заболевание сердца, связанное с недостатком поступления крови по коронарным артериям по сравнению с потребностью сердечной мышцы в ней, проявляющееся в виде приступов загрудинных болей.
Этиология. Атеросклероз коронарных сосудов, реже спазм коронарных артерий.
Клиника. Типичны остро возникающий на фоне физической или эмоциональной нагрузки приступ болей за грудиной средней интенсивности, давящего, сжимающего характера, ощущение тяжести. Боли иррадиируют в левую руку, плечо, лопатку, нижнюю челюсть, эпигастральную область, длятся не более 10–20 мин, после чего проходят.
Аускультация. Сердечные тоны приглушены.
ЭКГ. Непосредственно во время приступа депрессия S-T, Т может стать отрицательным.
Холтеровское мониторирование – более точный метод диагностики стенокардии, основанный на постоянном (в течение суток) ЭКГ-исследовании и ведении дневника с регистрацией времени и характера производимых действий.
Вэлоэргометрия проводится в случае нетипичных изменений на ЭКГ. Исследование проводится во время физической нагрузки с одновременной регистрацией ЭКГ.
УЗИ сердца. Определяют размеры полостей сердца и толщину его стенок.
Рентгенологическое исследование коронарных артерий с использованием контраста выявляет уровень и степень сужения коронарных артерий.
Прогностически неблагоприятно появление приступов стенокардии в покое или ранней стенокардии после перенесенного инфаркта. Также опасно изменение длительности и (или) частоты приступов. Если приступ продолжается более 20 мин, необходимо задуматься о возможности развития инфаркта миокарда. Такие ситуации объединяются понятием «нестабильная стенокардия».
Стенокардия может течь медленно, постоянно, стадийно.
Функциональные классы стенокардии
Первый класс. Ежедневная привычная активность не ограничена, приступы стенокардии развиваются только при чрезмерной физической нагрузке.
Второй класс. Приступы болей развиваются уже при ходьбе на расстояния более 500 м, что ограничивает повседневную активность; нередко возникают при подъеме по лестнице (нужно уточнять, на какой этаж больной может подняться без появления болей за грудиной).
Третий класс. Причиной появления приступа является прохождение расстояния в 100–200 м или подъем на 1-й этаж. Это значительно ограничивает повседневную активность человека.
Четвертый класс. Практически полностью ограничена любая активность, поскольку даже при небольшой физической нагрузке возникают приступы стенокардии. Они могут отмечаться даже в покое.
Источник http://studfiles.net/preview/5510292/page:13/
- Обусловленные поражением центральной нервной системы:
– головные боли, головокружение, шум в ушах, «мушки перед глазами», бессонница, слабость, снижение работоспособности
– тошнота, рвота желудочным содержимым
- Обусловленные поражением сердечно-сосудистой системы:
– сердцебиение, боли в области сердца «ангинозного» характера
– чувство «тяжести» в левой половине грудной клетки.
– вялость, апатия или возбуждение.
Анамнез заболевания.
– длительность течения заболевания;
– провоцирующие и предраспологающие факторы (вредные условия производства, вредные привычки, осложненная беременность, стрессовые ситуации, наследственность);
– какие были максимальные цифры АД, какие цифры АД больной считает для себя нормальными (т. е. адаптирован к определенным цифрам АД в повседневной жизни);
– лекарственная терапия (какие препараты принимал, системность приёма препаратов (регулярно или нет), эффективность лечения;
– наличие осложнений заболевания (ОИМ, ОНМК, гипертонический криз, расслаивающая аневризма аорты, гипертоническая кардиомиопатия, сердечная недостаточность, почечная недостаточность);
– наличие в анамнезе заболеваний, вызывающих повышение АД (т. е. симптоматической гипертензии) – тиреотоксикоз, болезнь Кона, феохромоцитома, патология почек и почечных сосудов, коарктация аорты;
– причина обращения к врачу.
Общий осмотр больного.
– цвет кожных покровов (бледность, гиперемия, нормальный цвет)
– наличие признаков сердечной недостаточности (отечный синдром, цианоз)
– неврологические и психические нарушения (нарушение чувствительности, мышечной силы; адинамия или возбуждение, дрожь в конечностях).
Каким образом понизить высокое верхнее давление: что принимать больным?
Не все знают, почему наблюдается высокое верхнее давление, что принимать больному человеку в данной ситуации и чем опасно это состояние. Артериальное давление является важным показателем здоровья человека. Различают систолическое и диастолическое давление. Систолическое давление иначе называется верхним. Это давление, которое возникает в артериях во время сокращения миокарда.Каковы причины, симптомы и лечение артериальной гипертензии?
Высокое АД чаще всего указывает на развитие гипертонической болезни. У здоровых людей показатель систолического АД варьируется от 110 до 139 мм рт. ст. В большинстве случаев наблюдается одновременное повышение систолического и диастолического давления. Реже встречается изолированное повышение верхнего давления. Оно составляет от 140 мм рт. ст. и выше.
Данная патология нередко выявляется у лиц преклонного возраста. Систолическое АД определяется в момент наполнения крупных артерий кровью. Высокие показатели могут свидетельствовать о сужении артерий. Очень часто повышенное верхнее АД является симптомом ишемической болезни. Это патологическое состояние при отсутствии лечебных мер становится причиной стенокардии, инфаркта сердечной мышцы, инсульта.