Артериальная гипертензия что это такое
Лечение артериальной гипертензии
Если кровяное давление часто повышается, это свидетельствует от развитии сердечно-сосудистого заболевания. Лечение артериальной гипертензии должно начинаться с первых дней обнаружения признаков высокого давления.

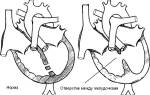
Что такое артериальная гипертензия? Понятие означает стойкое повышение уровня артериального давления во время систолы сердца (САД) выше 140 мм.рт. ст. и во время диастолы (ДАД) более 90 мм рт.ст.
Это основное патологическое состояние организма, которое создает все необходимые условия для развития нарушений в работе сердечной мышцы и нейроциркуляторных дисфункций.

Термин «Гипертоническая болезнь» впервые был введен советским академиком Ф.Г. Лангом. Значение данного диагноза имеет общее значение с термином, широко использующимся за рубежом, «эссенциальная гипертензия» и означает повышение уровня артериального давления выше нормы без каких-либо явных причин.
Симптомы патологии
Признаки повышенного давления часто не удается зафиксировать, что делает заболевание скрытой угрозой. Стойкая гипертензия проявляется головными болями, усталостью, сдавливанием в затылке и висках, кровотечением из носа, тошнотой.
Классификация артериальной гипертонии:
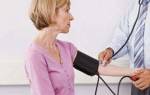
Пациент должен находиться в положении сидя, с поднятой рукой до уровня сердца, в расслабленном состоянии. Исключается за несколько минут до измерения прием кофе или чая, симпатомиметиков, физическая активность.
На руку накладывается специальная манжета так, что бы нижний ее край был на 2 см выше локтевого сустава. Манжеты бывают разные по размеру! Людям с ожирение необходимо измерять давление только с манжетой 20*42см. или 16*38см.
При помощи специальной резиновой груши нагнетается воздух до тех пор, пока не перестанет регистрироваться пульс на лучевой артерии. Далее медленно спускается воздух. Используя фонендоскоп, нужно зарегистрировать тоны Короткова. Когда слышится первый тон, регистрируется САД, а когда последний – уровень ДАД. Измерение проводят дважды. В дальнейшем давление определяют на той руке, на которой регистрировалось большее.
 Активно используется самоконтроль артериального давления, который помогает установить динамические изменения уровня давления. Часто в комбинации с ним рекомендуют проводить и СМАД.
Активно используется самоконтроль артериального давления, который помогает установить динамические изменения уровня давления. Часто в комбинации с ним рекомендуют проводить и СМАД.
СМАД – это суточный мониторинг артериального давления пациента.
Для этого метода используют специальный портативный прибор с манжетой, который пациент носит при себе в течение суток. Прибор постоянно регистрирует изменения АД артериальной крови в русле. Больному рекомендуют вести дневник, записывая свои действия и время приема определенных лекарственных средств во время мониторирования.
Показания к проведению СМАД и СКАД:
- Подозрения, что давление повышается при виде врача (психологический фактор);
- Наличие поражения сердца, почек или других органов без явного повышения уровня АД;
- Если АД колеблется в своих значениях при нескольких посещениях врача;
- При снижении АД во время смены горизонтального положения на вертикальное (стоя);
- При значительном падении АД во время сна в дневное время;
- При подозрении на АГ ночную.
Путем использования результатов сфигмограммы и данных измерения давления на плече можно рассчитать уровень центрального АД. Для начала проводится сбор жалоб и анамнеза жизни, заболевания. После чего измеряют рост и массу тела для того, чтобы рассчитать индекс массы тела пациента.
Диагностика патологии

Диагностика артериальной гипертонии самый важный этап в лечении и профилактики хронического заболевания. Вовремя поставленный диагноз может помочь пациенту быстро нормализовать артериальное давление и избежать серьезных осложнений. Также важно обратиться к опытному врачу, который быстро подберет оптимальную схему лечения гипертонии индивидуально.
Необходимые клинико-лабораторные исследования:
- Общий анализ крови и анализ мочи;
- Определение уровня холестерина;
- Уровень скорости клубочковой фильтрации и креатинина;
- ЭКГ.
Дополнительно назначают:
- Уровень мочевой кислоты и калия в крови;
- Наличие белка в моче;
- УЗИ почек и сосудов, надпочечников;
- Количество сахара в крови, гликемический профиль;
- Эхокардиоскопия (ЭхоКС);
- СМАД и самоконтроль АД;
- Измерение скорости пульсовой волны в аорте;
- УЗИ сосудов почек и сосудов головы и шеи.
- Рентгенография ОГК;
- Консультация офтальмолога.
Клинические рекомендации лечения
Лечение артериальной гипертензии начинается с изменения образа жизни, который повлиял на скачки давления. Больной должен сменить суету на душевный покой и радость от жизни. Пациентам рекомендуется посетить психолога, взять отпуск на работе, выехать на отдых на природу.
Главной целью антигипертензивной терапии является снижение уровня давления артериальной крови до целевых цифр. Целевым считается АД 140/90 мм. рт.ст.
При выборе тактики лечения доктор смотрит на все имеющиеся факторы риска и сопутствующие заболевания, определив ССР. Снижение уровня артериального давления проводят в два этапа, во избежание гипотонии и коллаптоидных состояний. На первом уровне АД снижают на 20% от исходного, а затем уже доходят и до целевых цифр.
Если поставлен диагноз артериальная гипертензия, лечение также подразумевает смену рациона питания. Именно правильное питание помогает быстро восполнить запас полезных витаминов и минералов для сердечно-сосудистой системы.
Немедикаментозные методы борьбы
Человек сам может снизить себе давления, достаточно соблюдать элементарные правила профилактики и вести активный образ жизни.

- Нормализация питания. Увеличение количества пищи растительного происхождения, снижение количества потребления соли до 5 г в сутки, ограничение приема жирной пищи;
- Исключение алкогольных напитков;
- Рекомендуется отказаться от сигарет. Курение неблагоприятно влияет на сердечно-сосудистую систему;
- Дозированная физическая нагрузка (30 минут через день, аэробная нагрузка). Желательно не заниматься силовыми видами спорта;
- Похудение в случае ожирения.
Медикаментозное лечение

Таблетки от давления должен назначать врач. Самолечение при гипертонии не только малоэффективно, но и может стать причиной развития гипертонического криза.
Виды препаратов от давления:
- Ингибиторы ангиотензин-превращающего фермента и препараты, блокирующие рецепторы ангиотензина 11. Препараты данных групп очень часто используются в лечении артериальной гипертензии. Особенно они эффективны, если имеет место гиперфункция ангиотензин-альдостероновой системы почек у пациента. Иногда при использовании ИАПФ может возникнуть феномен «ускользания» эффекта, так как фермент ангиотензин меняет свой путь синтеза. Такого эффекта не отмечается при приеме БАП.
- Антагонисты кальция (АК) снижают периферическое сопротивление стенок сосудов, что снижает АД.Существует три группы АК:
— Дигидропиридины (Амлодипин, Нифедипин);
— Фенилалкиламины (Верапамил);
— Бензотиазепины (дилтиазем).
Препараты этого ряда защищают стенку сосудов от наложения тромботических масс, предотвращают возникновение атеросклероза, обеспечивают защитную функцию для почек и головного мозга.
Больной может принимать как 1 назначенный лекарственный препарат, так и осуществлять комбинированное лечение (2-3 препарата).
Существуют другие классы средств против АГ:
- Агонисты имидазолиновых рецепторов (рилменидин, моксонидин). Влияют на углеводный обмен организма положительно, способствуют снижению веса пациента;
- Альфа-адреноблокаторы (празозин). Также положительно влияют на метаболические процессы в организме. Используют в комбинации с другими антигипертензивными лекарственными средствами.
- Ингибиторы ренина (прямые). Применяется препарат Алискирен, который снижает количество ренина в крови и ангиотензина.
Используют комбинации антигипертензивных препаратов, они должны обладать схожими фармакокинетическими свойствами, оказывать ожидаемый эффект. Существуют такие рациональные комбинации лекарственных средств: диуретик и ИАПФ, диуретик и БРА, ИАПФ и антагонисты кальция, диуретик и антагонисты кальция, БРА и антагонисты кальция и другие, на усмотрение лечащего врача.
Если пациент перенес инфаркт миокарда или инсульт рекомендуют принимать аспирин в различных дозах. Также аспирин предупреждает образование атеросклеротических бляшек на стенках сосудов.
Если по лабораторным данным у пациента отмечаются изменения липидограммы – назначают статины.
Лечение гипертонического криза
Гипертонический криз – это внезапное возникновение повышение артериального давления выше 160/120 мм.рт.ст., сопровождающееся определенными клиническими проявлениями. Кризы бывают неосложненными и осложненными (возникает угроза жизни пациента).
Лечение осложненного криза проводится в условиях терапевтического или кардиологического стационарного отделения. Необходимо снизить АД на 25%, но не во всех случаях.
Используются такие препараты:
- Вазодилататоры (нитроглицерин, нитропруссид натрия, эналаприлат);
- Бета-блокаторы (метопролол);
- Ганглиоблокирующие вещества;
- Мочегонные препараты;
- Нейролептики.
Неосложненный криз купируется быстрее, используются пероральные антигипертензивные средства (каптоприл, клонидин, моксонидин, нифедипин и др.).
Профилактика
В период обострения болезни важно исключить из рациона питания соленые-острые продукты, алкоголь. Больше уделять времени отдыху, избегая тяжелых умственных и физических нагрузок.
Лечение артериальной гипертензии подбирается для каждого индивидуально. Учитывается режим дня и питания пациента, характер телосложения и многие другие факторы. Прием препаратов расписывается детально и разъясняется лечащим врачом. Крайне важно, что бы пациент понимал важность лечения и выполнял все рекомендации доктора.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Гипертензия — что это за заболевание, причины возникновения, симптомы, диагностика, степени и лечение
Чтобы избежать симптомов гипертонического криза, необходимо знать такой медицинский термин, как артериальная гипертензия – что это такое и чего следует опасаться. По сути, это многократные скачки артериального давления, которые провоцируют хроническое заболевание, склонное к рецидивированию. Без должного лечения синдром постепенно нарастает, может стать основной причиной госпитализации больного. Чтобы исключить потенциальные осложнения, действовать требуется незамедлительно.
Чем отличается артериальная гипертензия от гипертонической болезни
Обе патологии характеризуются устойчивым повышенным АД под воздействием внешних и внутренних провоцирующих факторов. В случае гипертонической болезни речь идет о постоянном диагнозе, который можно временно купировать, но не излечить. Артериальная гипертензия – это больше тревожный симптом, который проявляется при сердечной недостаточности, хронической почечной недостаточности, других патологиях. В обоих случаях требуется лечение. Под гипертензией подразумевают резкий скачок давления, который достигает отметки выше 140 и 90 единиц.
Этиология болезни
Характерная патология развивается при увеличении сопротивления периферических кровеносных сосудов и повышении минутного сердечного выброса. По причине эмоциональной нестабильности нарушается регуляция тонуса периферических сосудов продолговатым мозгом и гипоталамусом. В результате патологического процесса наблюдается спазм артериол, обострение дисциркуляторного и дискинетического синдромов. При артериальной гипертонии происходит увеличение вязкости крови с дальнейшим снижением скорости кровотока, ухудшением обмена веществ, скачками АД.
Больные атеросклерозом сосудов часто страдают от острых приступов гипертензии. Это доказывает, что характерный симптом возникает при обширных патологиях сосудистой системы, миокарда, почек. Основные причины заболевания по сей день остаются невыясненными, имеет место генетическая предрасположенность, возрастные изменения организма, метеоусловия, весовая категория и наличие хронических заболеваний.
Факторы риска
Состояние прогрессирует при психическом и физическом переутомлении, сильных нервных потрясениях. Развитие вторичных признаков обусловлено нарушением регуляторной функции высших отделов органов ЦНС. Патогенными факторами являются следующие диагнозы и клинические картины:
- сахарный диабет;
- чаще развивается у пожилых;
- перенесенные стрессы, эмоциональные потрясения;
- перенесенные инфаркты, инсульты;
- одна из форм ожирения;
- патологии в работе надпочечников, присутствие эндокринных патологий;
- воздействие токсических веществ;
- наличие вредных привычек (алкоголизм, курение);
- хронические заболевания почек;
- пассивный образ жизни;
- избыток соли в суточном рационе;
- половая принадлежность (женщинам больше свойственна гипертензия);
- нарушения липидного обмена;
- одно из сердечно-сосудистых осложнений.
Классификация
Указанное заболевание развивается с возрастом, склонно к хроническому течению с регулярными обострениями. Для успешного лечения гипертонии требуется правильно определить характер патологии, предпосылки повышения давления в легочных артериях. Специально для этих целей предусмотрена условная классификация по следующим критериям оценки:
- по патогенному фактору;
- по особенностям патологического процесса;
- по локализации и специфики очага патологии.
В зависимости от этиологии патологического процесса врачи выделяют вторичную и первичную легочную гипертензию (эссенциальную гипертонию). В пером случае речь идет об осложнениях основных недугов организма, как вариант – почечные и сосудистые патологии, хирургические осложнения и неврологические состояния. Если изучать первичную легочную гипертензию, причины патологического процесса для многих специалистов по-прежнему остаются загадкой.
Кровяное давление в диапазоне 135-140/85-90 является пограничным состоянием между нормой и патологией, требует обязательного врачебного участия. По мере роста указанных значений врачи выделяют четыре степени артериальной гипертензии, каждая из которых снижает качество жизни клинического больного, приковывает к постели. Итак:
- Легкая степень. Гипертензия прогрессирует под воздействием физических и психических факторов, а показатель давления после устранения патогенного фактора очень скоро приходит в норму.
- Умеренная. Скачки АД преобладают на протяжении дня, остальная симптоматика протекает в легкой форме, требует врачебного участия. Гипертонические кризы наблюдаются крайне редко.
- Тяжелая. Скачки кровяного давления модифицируются во внутричерепную гипертензию, ишемию головного мозга, повышение креатинина в крови, гипертрофию левого желудочка, сужение глазных артерий.
- Крайне тяжелая. Может закончиться для пациента летальным исходом. Как следствие патологического процесса развитие злокачественных артериальных гипертензий с тяжелыми осложнениями со стороны сердечно-сосудистой и нервной систем.
Определив, что предшествовало повышенному диастолическому и систолическому артериальному давлению, устранив патогенный фактор, можно продуктивно устранить неприятную симптоматику консервативными методами. В данном случае гипертоническая болезнь сопровождается следующими симптомами заболевания:
- приступы мигрени, которые вызваны спазмами сосудов головного мозга;
- боль в затылке, которая дополняется частыми головокружениями;
- участившиеся приступы тахикардии;
- ощущение сильной пульсации в висках после сужения сосудов;
- снижение качества сна;
- нестабильность артериального давления.
Артериальная гипертензия
Симптоматическая артериальная гипертензия – вторичное гипертензивное состояние, развивающееся вследствие патологии органов, осуществляющих регуляцию артериального давления. Симптоматическую артериальную гипертензию отличает упорное течение и резистентность к гипотензивной терапии, развитие выраженных изменений в органах-мишенях (сердечной и почечной недостаточности, гипертонической энцефалопатии и др.). Определение причин артериальной гипертензии требует проведения УЗИ, ангиографии, КТ, МРТ (почек, надпочечников, сердца, головного мозга), исследования биохимических показателей и гормонов крови, мониторирования АД. Лечение заключается в медикаментозном или хирургическом воздействии на первопричину.
Общие сведения
В отличие от самостоятельной эссенциальной (первичной) гипертонии вторичные артериальные гипертензии служат симптомами вызвавших их заболеваний. Синдром артериальной гипертензии сопровождает течение свыше 50 болезней. Среди общего числа гипертензивных состояний доля симптоматических артериальных гипертензий составляет около 10%. Течению симптоматических артериальных гипертензий свойственны признаки, позволяющие дифференцировать их от эссенциальной гипертонии (гипертонической болезни):
- Возраст пациентов до 20 лет и свыше 60 лет;
- Внезапное развитие артериальной гипертензии со стойко высоким уровнем АД;
- Злокачественное, быстро прогрессирующее течение;
- Развитие симпатоадреналовых кризов;
- Наличие в анамнезе этиологических заболеваний;
- Слабый отклик на стандартную терапию;
- Повышенное диастолическое давление при почечных артериальных гипертензиях.
Классификация
По первичному этиологическому звену симптоматические артериальные гипертензии делятся на:
Нейрогенные (обусловленные заболеваниями и поражениями ЦНС):
Гемодинамические (обусловленные поражением магистральных сосудов и сердца):
Лекарственные формы при приеме минерало- и глюкокортикоидов, прогестерон- и эстрогенсодержащих контрацептивов, левотироксина, солей тяжелых металлов, индометацина, лакричного порошка и др.
В зависимости от величины и стойкости АД, выраженности гипертрофии левого желудочка, характера изменений глазного дна различают 4 формы симптоматической артериальной гипертензии: транзиторную, лабильную, стабильную и злокачественную.
Транзиторная артериальная гипертензия характеризуется нестойким повышением АД, изменения сосудов глазного дна отсутствуют, левожелудочковая гипертрофия практически не определяется. При лабильной артериальной гипертензии отмечается умеренное и нестойкое повышение АД, не снижающееся самостоятельно. Отмечается слабо выраженная гипертрофия левого желудочка и сужение сосудов сетчатки.
Для стабильной артериальной гипертензии характерны стойкое и высокое АД, гипертрофия миокарда и выраженные сосудистые изменения глазного дна (ангиоретинопатия I — II степени). Злокачественную артериальную гипертензию отличает резко повышенное и стабильное АД (в особенности диастолическое > 120—130 мм рт. ст.), внезапное начало, быстрое развитие, опасность тяжелых сосудистых осложнений со стороны сердца, мозга, глазного дна, определяющих неблагоприятный прогноз.
Нефрогенные паренхиматозные артериальные гипертензии
Наиболее часто симптоматические артериальные гипертензии имеют нефрогенное (почечное) происхождение и наблюдаются при острых и хронических гломерулонефритах, хронических пиелонефритах, поликистозе и гипоплазии почек, подагрической и диабетической нефропатиях, травмах и туберкулезе почек, амилоидозе, СКВ, опухолях, нефролитиазе.
Начальные стадии этих заболеваний обычно протекают без артериальной гипертензии. Гипертензия развивается при выраженных поражениях ткани или аппарата почек. Особенностями почечных артериальных гипертензий служат преимущественно молодой возраст пациентов, отсутствие церебральных и коронарных осложнений, развитие хронической почечной недостаточности, злокачественный характер течения (при хроническом пиелонефрите – в 12,2%, хроническом гломерулонефрите – в 11,5% случаев).
В диагностике паренхиматозной почечной гипертензии используют УЗИ почек, исследование мочи (выявляются протеинурия, гематурия, цилиндрурия, пиурия, гипостенурия – низкий удельный вес мочи), определение креатинина и мочевины в крови (выявляется азотемия). Для исследования секреторно-экскреторной функции почек проводят изотопную ренографию, урографию; дополнительно — ангиографию, УЗДГ сосудов почек, МРТ и КТ почек, биопсию почек.
Нефрогенные реноваскулярные (вазоренальные) артериальные гипертензии
Реноваскулярная или вазоренальная артериальная гипертензия развивается в результате одно- или двусторонних нарушений артериального почечного кровотока. У 2/3 пациентов причиной реноваскулярной артериальной гипертензии служит атеросклеротическое поражение почечных артерий. Гипертензия развивается при сужении просвета почечной артерии на 70% и более. Систолическое АД всегда выше 160 мм рт.ст, диастолическое – более 100 мм рт.ст.
Для реноваскулярной артериальной гипертензии характерно внезапное начало или резкое ухудшение течения, нечувствительность к лекарственной терапии, высокая доля злокачественного течения (у 25% пациентов).
Диагностическими признаками вазоренальной артериальной гипертензии служат: систолические шумы над проекцией почечной артерии, определяемое при ультрасонографии и урографии – уменьшение одной почки, замедление выведения контраста. На УЗИ – эхоскопические признаки асимметрии формы и размеров почек, превышающие 1,5 см. Ангиография выявляет концентрическое сужение пораженной почечной артерии. Дуплексное УЗ-сканирование почечных артерий определяет нарушение магистрального почечного кровотока.
В отсутствии лечения вазоренальной артериальной гипертензии 5-летняя выживаемость пациентов составляет около 30%. Наиболее частые причины гибели пациентов: инсульты мозга, инфаркт миокарда, острая почечная недостаточность. В лечении вазоренальной артериальной гипертензии применяют как медикаментозную терапию, так и хирургические методики: ангиопластику, стентирование, традиционные операции.
При значительном стенозе длительное применение медикаментозной терапии неоправданно. Медикаментозная терапия дает непродолжительный и непостоянный эффект. Основное лечение – хирургическое или эндоваскулярное. При вазоренальной артериальной гипертензии проводится установка внутрисосудистого стента, расширяющего просвет почечной артерии и предотвращающего ее сужение; баллонная дилатация суженного участка сосуда; реконструктивные вмешательства на почечной артерии: резекция с наложением анастомоза, протезирование, наложение обходных сосудистых анастомозов.
Феохромоцитома
Феохромоцитома – гормонопродуцирующая опухоль, развивающаяся из хромаффинных клеток мозгового вещества надпочечников, составляет от 0,2% до 0,4% всех встречающихся форм симптоматических артериальных гипертензий. Феохромоцитомы секретируют катехоламины: норадреналин, адреналин, дофамин. Их течение сопровождается артериальной гипертензией, с периодически развивающимися гипертоническими кризами. Помимо гипертензии при феохромоцитомах наблюдаются сильные головные боли, повышенное потоотделение и сердцебиение.
Феохромоцитома диагностируется при обнаружении повышенного содержания катехоламинов в моче, путем проведения диагностических фармакологических тестов (пробы с гистамином, тирамином, глюкагоном, клофелином и др.). Уточнить локализацию опухоли позволяет УЗИ, МРТ или КТ надпочечников. Проведением радиоизотопного сканирования надпочечников можно определить гормональную активность феохромоцитомы, выявить опухоли вненадпочечниковой локализации, метастазы.
Феохромоцитомы лечатся исключительно хирургически; перед операцией проводится коррекция артериальной гипертензии α- или β –адреноблокаторами.
Первичный альдостеронизм
Артериальная гипертензия при синдром Конна или первичном гиперальдостеронизме вызывается альдостеронпродуцирующей аденомой коры надпочечников. Альдостерон способствует перераспределению ионов К и Na в клетках, удержанию жидкости в организме и развитию гипокалиемии и артериальной гипертензии.
Гипертензия практически не поддается медикаментозной коррекции, отмечаются приступы миастении, судороги, парестезии, жажда, никтрурия. Возможны гипертонические кризы с развитием острой левожелудочковой недостаточности (сердечной астмы, отека легких), инсульта, гипокалиемического паралича сердца.
Диагностика первичного альдостеронизма основана на определении в плазме уровня альдостерона, электролитов (калия, хлора, натрия). Отмечается высокая концентрация альдостерона в крови и высокая экскреция его с мочой, метаболический алкалоз (рН крови — 7,46-7,60), гипокалиемия (
Артериальная гипертензия
Артериальная гипертензия: что это такое?
В организме человека кровь перемещается по сосудам за счет давления, которое создается при сокращении сердечной мышцы. Под термином «артериальная гипертензия» (гипертоническая болезнь, гипертония) подразумевают повышение систолического артериального давления ≥ 140 мм рт.ст. и/или диастолического артериального давления ≥ 90 мм рт.ст. 2 .
Артериальная гипертензия обычно не появляется внезапно. Она развивается постепенно, в течение нескольких лет. При этом человек часто даже не подозревает,
что у него хронически повышено артериальное давление 3 .
В 95% случаев наблюдается повышенное артериальное давление на фоне первичной, или эссенциальной гипертензии, и только у 5% пациентов заболевание становится следствием уже имеющихся нарушений или патологий и имеет вторичный характер 2 .
Почему повышается давление?
Точные механизмы развития артериальной гипертензии до сих пор неизвестны, поэтому иногда ее называют идиопатической, то есть возникающей по неустановленной причине. Однако факторы риска, которые значительно увеличивают вероятность развития заболевания, установлены и хорошо изучены.
- 1 Наследственность
Вероятность развития артериальной гипертензии намного выше у тех людей, чьи родственники имеют повышенное давление 4 . - 2 Возраст
С годами эластичность артерий снижается, что увеличивает вероятность стойкого повышения артериального давления, для мужчин это 55 лет, для женщин — 65 лет 1 . - 3 Ожирение
Известно, что риск развития артериальной гипертензии у людей с избыточной массой тела в 5 раз выше, чем у людей с нормальной массой тела 5 . - 4 Высокое содержание соли в рационе (более 5 г в сутки)
Около трети всех пациентов с артериальной гипертензией потребляют избыточное количество соли 6 . - 5 Злоупотребление спиртными напитками1
- 6 Низкая физическая активность1
- 7 Курение 1
- 8 Стресс 1
- 9 Пол (мужской)
Вторичная гипертензия может развиться на фоне различных заболеваний, например, сахарного диабета, гормональных нарушений, нарушения функций почек, щитовидной железы, пороков сердца и так далее 1 .
Как проявляется артериальная гипертензия?
Чаще всего артериальная гипертензия не имеет характерных клинических проявлений. Однако иногда повышение давления сопровождается рядом симптомов, среди которых могут быть следующие 7 :
Все эти симптомы не являются специфичными для артериальной гипертензии — они могут развиваться и при других заболеваниях. Нередко артериальная гипертензия длительное время протекает скрыто — без каких-либо симптомов, прогрессируя и приводя к повреждению различных органов и систем.
Из-за увеличения давления крови стенки артерий повреждаются, а их просвет сужается, что приводит к нарушению кровотока в них, а также в последующем к нарушению работы сердца и головного мозга. В результате повышается вероятность развития ишемической болезни сердца, инсульта, инфаркта миокарда
и других сердечно-сосудистых и цереброваскулярных заболеваний. В перечень возможных осложнений артериальной гипертензии входят также патологии почек, сетчатки глаза, сексуальная дисфункция и другие 7 .
Серьезные осложнения артериальной гипертензии возникают постепенно — для их развития могут потребоваться годы. Поэтому очень важно диагностировать заболевание на начальных стадиях, когда изменения в сосудах выражены незначительно и имеют обратимый характер.
Согласно современной классификации, выделяют несколько степеней заболевания в зависимости от показателей систолического и диастолического давления 1 :
Как диагностируют гипертензию?
Однократное повышение давления еще не дает оснований поставить диагноз артериальной гипертензии. Диагноз устанавливается только при стабильно высоком артериальном давлении. Поскольку повышение давления может не иметь внешних проявлений, рекомендуется регулярно измерять его показатели всем взрослым (с 18 лет) 9 .
Согласно рекомендациям российского медицинского общества по артериальной гипертонии, артериальное давление необходимо регистрировать у взрослых, которые обращаются за любой медицинской помощью 10 . Для здоровых людей с оптимальными показателями артериального давления (менее 120/80 мм рт.ст.) рекомендуется проводить измерения по крайней мере каждые 5 лет и чаще 10 .
При нормальных показателях (120-129/80-84 мм рт.ст.) давление рекомендуют измерять не реже 1 раза в 3 года. При высоком нормальном давлении (130-139/85-89 мм рт.ст.) необходимо измерять артериальное давление не реже 1 раза в год.
При стойком повышении артериального давления проводится тщательное диагностическое обследование пациента, которое включает сбор анамнеза, повторные измерения артериального давления, физикальный осмотр, лабораторные и инструментальные методы диагностики.
- общий и биохимический анализ крови;
- общий анализ мочи;
- определение скорости клубочковой фильтрации;
- концентрация мочевой кислоты в крови.
Кроме того, в ходе обследования оценивают функцию «органов-мишеней», которые часто поражаются при артериальной гипертензии. Для этого назначают ЭКГ, ультразвуковое исследование почек, исследование глазного дна и другие 9 .
Лечение артериальной гипертензии
- сбалансированность рациона питания — важно снизить количество суточного потребления соли (менее 5 грамм в сутки), увеличить содержание фруктов, овощей, ненасыщенных жиров;
- повышение физической активности — умеренные аэробные нагрузки (ходьба, плавание и т.д.) в течение 30 минут 5-7 раз в неделю;
- контроль массы тела;
- отказ от курения;
- ограничение употребление алкоголя.
* БРА — блокаторы рецепторов к ангиотензину II; иАПФ — ингибиторы ангиотензинпревращающего фермента; БМКК — блокаторы медленных кальциевых каналов; ТД — тиазидные/ тиазидоподобные диуретики; ББ — бета-блокаторы
Артериальная гипертензия
Лечением данного заболевания занимается Кардиолог
Что такое артериальная гипертензия?
Что такое артериальная гипертензия (ее еще нередко люди называют гипертония, гипертоническая болезнь)? — это стойкое превышение уровня даления 140/90 мм рт. ст.
- Западные стандарты лечения
- Индивидуальный подход к каждому пациенту
- Соблюдаем полную анонимность
- Все процедуры проводим без болевых ощущений
- Специалисты с опытом работы за рубежом
- Полный цикл: диагностика, лечение, реабилитация
Артериальная гипертензия
Наиболее часто встречающаяся болезнь в кардиологии — это артериальная гипертензия.
По данным Американской ассоциации сердца (АНА) сердечно-сосудистые заболевания — основная причина смерти в мире (более 60%). Каждый год в России от сердечно-сосудистых заболеваний умирает более 1 млн. человек. Инфаркт миокарда и мозговой инсульт становятся причиной смерти в 90% этих случаев.
Как узнать своё реальное давление? Как понять, что именно происходит в Вашем сердце и сосудах при повышенном давлении? Что конкретно нужно предпринять, если вы видите, что давление повышено?
Мы поговорим сегодня об артериальной гипертензии — самой распространенной болезни в кардиологии. Сложно поверить, что артериальной гипертензией на самом деле страдают около 1/4 всего взрослого населения на Земле. У лиц старше 65 лет гипертония встречается вообще в 50-65 % случаев.
- первичную (эссенциальную) гипертензию (она же гипертоническая болезнь): 90-95 % случаев повышения давления;
- а также вторичные (симптоматические) гипертензии: почечного происхождения — 3-4 %, эндокринные — 0,1-0,3 %, совсем редко — неврологические; обусловленные приёмом некоторых веществ (гормональных контрацептивов). Выделяют также гипертензию у беременных.
Причины возникновения
Почему возникают вторичные гипертензии понятно: почечная — из-за проблем в почках и т. д.
Почему возникает первичная гипертензия (ГБ), до конца до сих пор не понятно. Возникновению ГБ может способствовать генетические механизмы: это не менее 20 комбинаций в генетическом коде человека. ГБ может возникать у пациента как следствие нервного перенапряжения, которое вызывает дисгормональные нарушения. Способствовать развитию ГБ могут многие другие факторы: наследственность в первую очередь, а также малоподвижный образ жизни, курение, сахарный диабет, повышенный уровень атерогенных липидов в крови, ожирение, неправильное питание (избыточное потребление поваренной соли, злоупотребление алкоголем, диета с низким потреблением кальция), возраст, пол.
Непосредственной же причиной ГБ является активация биологических механизмов, вызывающих повышение минутного объёма крови и общего периферического сопротивления сосудов.
Как видите, причин ГБ много. Это Вам не туберкулёз: когда-то учёные выявили микобактерию, а потом нашли антибиотик для её подавления.
Обычный человек не должен углубляться во все подробности. А вот что точно должен знать каждый — это как понять, что с давлением что-то неладно.
Что может быть симптомами повышения давления
и когда стоит измерить Вам свое давление:
- головные боли, тяжесть в голове, чаще в затылочной части;
- «мушки» перед глазами;
- звон, шум в ушах, какая-то оглушённость;
- головокружение;
- необъяснимая тревога;
- бессонница;
- длительный стресс;
- сердцебиение;
- покраснение кожи лица, груди;
- какая-то непонятная тошнота.
Что со всем этим делать?
Идти к квалифицированному врачу!
В противном случае лечение тех пациентов, которые вовремя не начали лечение гипертонии и перенесли инсульт, очень дорогостоящее и трудоёмкое. Люди в дальнейшем становятся инвалидами, резко меняется их привычный образ жизни, многие теряют работу, у многих распадаются семьи. Нередко речь идёт о вполне работоспособных молодых людях.
В большинстве отечественных клиник, к сожалению, до сих пор возникают большие проблемы с ранней диагностикой сердечно-сосудистых заболеваний. Человеку часто приходится тратить много времени, перемещаясь из одного кабинета в другой. Многие исследования оказываются недоступными. Не всегда врач располагает временем, чтобы правильно сориентировать пациента с учётом результатов проведённых исследований, разъяснить возможные риски, предупредить о вероятных осложнениях.
Наша с Вами общая цель — обсудить основные принципы профилактики сердечно-сосудистых катастроф.
C помощью методов углублённого обследования выявить на ранних стадиях артериальную гипертензию, то есть найти скрытую угрозу жизни .