Верхнее давление а нижнее низкое
Почему верхнее давление высокое, а нижнее низкое: что делать?
Рассмотрим патологию, при которой повышается систолическое давление (верхнее) и понижается диастолическое (нижнее), как это проявляется клинически, что делать в этом случае, меры профилактики.
Норма систолического (сердечного) АД составляет от 110 до 130 единиц, а диастолического (почечного) – от 70 до 80. Разница между ними или пульсовое давление колеблется от 30 до 40 единиц. У пожилых – это 50 единиц. Если верхнее давление повышается, но при этом нижнее остается низким говорят об увеличенной пульсовой разнице, что свидетельствует о сердечно-сосудистой или эндокринной патологии.
Причины патологии
Верхний показатель – маркер состояния сердца, крупных сосудов, он растет при аритмиях, сердечных пороках, гиперактивности надпочечников. Нижний показатель – индикатор сосудистого тонуса, который изменяется из-за атеросклеротических бляшек, снижения эластичности станок артерий.
Большая пульсовая разница вызывается сочетанием факторов, влияющих на нижний, верхний уровень артериального давления, нарушением работы щитовидной железы, возрастными изменениями в сердце, сосудах.
Если говорить о конкретных заболеваниях, то нужно отметить:
- постинфарктное, постинсультное состояние;
- атеросклероз аорты;
- сердечную недостаточность;
- нефриты-нефрозы;
- миокардиты;
- аритмии;
- гипертиреоз.
В чем опасность большой пульсовой разницы
Подобное патологическое состояние грозит ухудшением общего самочувствия человека, снижением качества жизни. Если диастолический, систолический показатель меняются одновременно – это наихудший вариант развития событий. Постоянно фиксируемое предельно высокое верхнее давление – это предвестник инфаркта или инсульта.
Большая пульсовая разница может быть обусловлена только понижением нижнего давления, что говорит о слабости миокарда, миопатии, кардиодилатации, потере эластичности магистральными сосудами.
Пульсовая разница, которая сопровождает изолированную артериальную гипертензию (ИСАГ) свидетельствует о формирующихся осложнениях со стороны сердца, сосудов, заболеваний почек, атеросклероза.
Симптоматика феномена
Усугубляет ситуацию тот факт, что на первых порах гипертония как результат большой пульсовой разницы течет латентно. При прогрессировании патологии появляется:
- хроническая усталость, разбитость, утомляемость;
- тахикардия, аритмия;
- познабливание с одновременной потливостью;
- эмоциональная лабильность, чувство тревоги, страха, немотивированная паника;
- мигрень;
- пульсация в области затылка, темени;
- бессонница;
- атаксия – частичная потеря координации;
- ухудшение внимания, концентрации, проблемы с памятью.
Это общая симптоматика. Однако поражение конкретного органа демонстрирует свои симптомы.
Болезни щитовидной железы
Самый часто встречающийся вариант большой пульсовой разницы – гиперсекреция гормонов щитовидной железы. Заподозрить сбой в работе органа можно, если:
- постоянно ощущается тахикардия;
- гипергидроз;
- всегда хочется кушать, но при этом постоянно подташнивает, болит живот;
- беспричинная раздражительность, рассеянность;
- снижение эректильной функции у мужчин, расстройство месячных у женщин.
Сердечная недостаточность
Является следствием нарушения проводимости миокарда или клапанных пороков. При этом симптоматика следующая:
- боли за грудиной;
- одышка;
- экстрасистолия, другие нарушения ритма сердца;
- головные боли;
- пастозность.
Атеросклероз
Может быть тотальным или локальным. В зависимости от региона, где поражены сосуды, симптомы разные. Коронарный атеросклероз провоцирует симптомы сердечной недостаточности разной степени тяжести, поражение артерий нижних конечностей приводит к неприятным ощущениям в ногах при ходьбе, чувству жжения, онемения, тяжести, атеросклероз брюшной аорты предполагает нарушение питания жизненно важных внутренних органов.
При этом пациент испытывает озноб, летучие боли в одном или другом месте, присоединяется диспепсия, иногда желтушность склер, сухость кожи, предобморочные состояния.
Диагностика
При большой пульсовой разнице почти со 100% уверенностью можно говорить о поражении сердечно-сосудистой или эндокринной системы. Необходимо установить точную причину патологии. Для этого после сбора анамнеза, физикального обследования назначают:
- ОАК, ОАМ – скрининг общего состояния пациента;
- биохимию: кровь на сахар, холестерин, тестирование на гормоны;
- ЭКГ, ЭхоКГ (УЗИ сердца);
- суточный мониторинг давления по Холтеру (кардиограмма или АД).
В зависимости от полученных результатов может быть назначена допплерография сосудов, КТ, МСКТ, МРТ. Выявленная эндокринная патология предполагает консультацию эндокринолога с ручным осмотром щитовидки, УЗИ органа, тиреоидную гормонограмму.
Если выявлена патология со стороны сердца, сосудов пациент направляется к кардиологу, который может назначить 3D томограмму миокарда. Только на основании анализа всех полученных данных ставят окончательный диагноз.
Особенности лечения
Основное правило терапии большой пульсовой разницы – это лечение основной патологии, которая вызвала подобный феномен. Однако есть и первая помощь при внезапном обнаружении патологии, народные средства, диета.
Быстрая помощь в домашних условиях
Приступ большой разницы между ДАД (диастолическим артериальным давлением) и САД (систолическим артериальным давлением) купируется так:
- нужно прилечь на кровать, постараться успокоиться;
- принять таблетку аспирина для профилактики тромбоза;
- выпить успокоительное: Корвалол, Валериану, Валокордин;
- никаких физических нагрузок (!);
- вызвать врача.
Ничего лишнего делать не нужно, поскольку важна причина, вызвавшая большую пульсовую разницу, а ее может установить только врач.
Лечение провоцирующих заболеваний
Если у пациента есть определенная схема приема лекарственных препаратов, которую разработал для него индивидуально врач, нужно следовать его рекомендациям, используя:
- диуретики: Лазикс, Триампур, Фуросемид;
- бета-блокаторы: Бисопролол, Беталок, Пропранолол (они показаны при тахикардии);
- антагонисты кальция: Нифедипин, Фармадипин, Исрадипин.
Во всех остальных случаях необходима консультация специалиста для назначения терапии провоцирующего АД заболевания.
Однако нужно понимать, что, если большая пульсовая разница обусловлена преклонным возрастом, махровым атеросклерозом, тяжелыми пороками сердца, вылечить патологию не получится, можно только облегчить состояние пациента.
Гипертиреоз
Суть терапии – прием тиреостатиков на постоянной основе. Они заблокируют гиперсекрецию гормонов, нормализуют гормональный фон параллельно с АД. Применяют: Тирозол, Метизол, Мерказолил. Пациенту рекомендуют строгую диету, при которой запрещены к употреблению: кофе, шоколад, крепкий чай, специи, соль, все жирное. Рекомендованы: молоко, его производные, фрукты, овощи, нежирное мясо.
Сердечно-сосудистая патология
Для поддержания сердца, сосудов используют поддерживающие препараты:
- содержащие калий, магний: Панангин, Аспаркам, Аспангин;
- ингибиторы кальция: Дилтиазем, Амлодипин, Верапамил;
В случае серьезных клапанных пороков сердца показано оперативное вмешательство.
Народные средства
Наиболее эффективны – настойки женьшеня, боярышника, но они требуют консультации кардиолога.
Женьшень укрепляет миокард, поскольку содержит сердечные гликозиды, а также сосуды из-за витаминов, минералов. Можно приобрести аптечный вариант, а можно сделать самостоятельно: 10 г измельченного сухого корня заливают 50 мл 70% спирта, настаивают три недели. Принимается по 15 капель трижды/день две недели.
- одновременно повышает ДАД, САД;
- вызывает бессонницу;
- диспепсию;
- частое сердцебиение;
- подташнивание;
- носовое кровотечение.
Противопоказания, общие для детей и взрослых:
- возраст до 18;
- гипертермия;
- индивидуальная непереносимость или аллергия;
- беременность, лактация.
Альтернативой настойки может стать мед из женьшеня: 200 г липового меда смешивают с 10 г измельченного свежего корня, оставляют на 25 дней, затем, удаляют корень, принимают по чайной ложке трижды/день, месяц.
Боярышник – содержит флавоноиды, которые укрепляют сосуды, кроме того:
- улучшают микроциркуляцию головного мозга, глаз;
- ускоряют обменные процессы в миокарде;
- расширяют сосуды, снимают боль;
- снижают концентрацию сахара в крови;
- действуют успокаивающе.
Настойку можно купить в аптеке или сделать самим: 10 г ягод заливают 100 г спирта, настаивают три недели. Принимают по 30 капель трижды/день, две с половиной недели: если одновременно назначены сердечные гликозиды или бета-блокаторы, корректируют дозы, поскольку боярышник усиливает действие препаратов. Побочные эффекты – брадикардия, головокружение. Противопоказаний несколько:
- до 12 лет – табу;
- гастрит, язва;
- печеночная недостаточность;
- беременность, лактация;
- индивидуальная непереносимость.
Боярышник можно пить детям, как чай.
Тутовник (шелковица) – корень содержит эфирные масла, каротин, витамины, улучшает работу миокарда, положительно влияет на гемодинамику, купирует малокровие. Готовится просто: 50 г заливают стаканом кипятка, настаивают несколько часов, фильтруют, пьют по 50 мл трижды/день. Может вызвать расстройство пищеварения. Из противопоказаний – только индивидуальная непереносимость.
Грейпфрут – снижает риск инсульта, укрепляя сосуды, улучшая микроциркуляцию в капиллярах, это антиоксидант и антихолестеринемический продукт. В качестве побочных эффектов вызывает головокружение, учащенное сердцебиение, покраснение лица. Нельзя употреблять при:
- повышенной кислотности желудка;
- гастрите, желудочной язве;
- гепатите, энтерите, колите;
- остром нефрите, цистите
- нельзя при приеме статинов (!).
Плюсом грейпфрута является способность корректировать липидный обмен, то есть контролировать вес.
Земляника – чай из листьев, свежие ягоды стимулируют регенеративные процессы в стенке сосудов. В качестве побочных эффектов могут быть кожные сыпи, зуд, анафилаксия. Среди побочных эффектов отмечены только аллергия или индивидуальная непереносимость.
Еще рекомендуют мед, смешанный с грецкими орехами, а также кефир с молотой корицей. Все препараты мягко снижают АД, нормализуют работу сердца.
Профилактика
Борьба с высокой пульсовой разницей, а значит, с высоким систолическим и низким диастолическим давлением – сложный, длительный процесс. Он требует желания, терпения, тем более что полностью устранить патологию невозможно. Но в пределах нормы удерживать показатели – вполне реально. Для этого нужно:
- вести здоровый образ жизни, отказаться от курения, алкоголя;
- сбалансировать рацион, минимум соли, ограничение жиров;
- регулярно заниматься физкультурой, спортом;
- исключить стрессы;
- включить в распорядок дня пешие прогулки.
Кажущиеся простыми правила отлично ускоряют реабилитацию пациентов, профилактируют осложнения. Это снизит риск развития осложнений, продлит активное долголетие пациентов.
Низкое систолическое давление: причины и симптоматика
Гипотония диагностируется в том случае, если верхнее давление низкое, однако диастолический показатель при этом также понижается. Возможны случаи, когда нижнее давление остается в пределах нормы, но верхнее понижается. В зависимости от конкретных значений АД, это может быть как вариантом нормы, так и признаком гипотонии.
Гипотония или низкое верхнее давление
Низкое систолическое давление – это ниже 120 мм.рт.ст. При этом показатели, которые не падают ниже 100 на 60 (70), являются вариантом нормы, но только в том случае, если такое давление считается для конкретного человека «рабочим», то есть наблюдается на протяжении всей жизни.
Внезапное снижение только верхнего давления, например, АД 100 на 80, свидетельствует о нарушениях работы сердца, нервной системы или почек. При этом такое явление может быть кратковременным и развиваться на фоне стресса и переутомления, тогда проблема не считается патологией, а давление нормализуется путем изменения образа жизни и немедикаментозной терапии.
Ситуации, при которых верхнее давление низкое, а нижнее нормальное, наблюдаются очень редко, так как в большинстве случаев оба показателя АД изменяются прямо пропорционально. Если же у человека показатель верхнего давления низкие постоянно, а диастолическое АД сохраняется в пределах нормы, важно оценить самочувствие пациента. В случаях, когда симптомы снижения АД отсутствуют, а патологических изменений в сердечно-сосудистой системы и сбоев в работе нервной системы нет, такие значения могут быть вариантом нормы.
Несмотря на то что за норму принято считать 120 на 80, у некоторых людей давление изначально ниже, поэтому для оценки работы сердечно-сосудистой системы учитывается нормальное давление для каждого пациента в отдельности, а не общепринятая норма.
У многих людей показатели нормы АД отличаются от общепринятых
Причины снижения верхнего давления
Почему у человека низкое давление и какие причины тому виной – это зависит от нескольких факторов:
- возраст;
- наличие заболеваний нервной системы;
- гормональный фон;
- самочувствие.
Немаловажную роль играют точные цифры, которые показал тонометр. Например, давление 110 на 80 нельзя считать патологией, несмотря на то, что верхнее значение понижено. Отклонения от общепринятой нормы на 10-20 единиц не считается патологией, независимо от того, какое давление отличается от нормы – верхнее или нижнее.
В случае систолического давления сильно пониженного, причины следует искать в следующих заболеваниях и состояниях:
- вегетососудистая дистония;
- депрессия;
- невроз;
- сердечная недостаточность;
- большая кровопотеря;
- тромбоэмболия нижних конечностей;
- изменение гормонального фона.
Наиболее распространенной причиной того, почему верхнее давление меньше нормы, а нижнее значение в пределах нормальных значений – это вегетососудистая дистония. Это состояние развивается вследствие нарушений работы вегетативного отдела нервной системы и проявляется целым симптомокомплексом, затрагивающим в том числе и работу сердечно-сосудистой системы. В большинстве случаев с патологией сталкиваются подростки, люди, подверженные стрессу, и женщины в период беременности. Заболевание лечится неврологом как медикаментозными, так и немедикаментозными методами.
При вегетососудистой дистонии часто наблюдается пониженное давление
Нередко при вегетососудистой дистонии отмечаются колебания артериального давления как в меньшую, так и в нижнюю сторону. При этом систолическое давление может понижаться в зависимости от эмоционального состояния человека, физической усталости или даже от погодных условий.
К неврологическим и психоневрологическим заболеваниям, которые могут сопровождаться понижением АД относят невроз и депрессию. При истощении нервной системы нарушаются механизмы регулирования тонуса сосудов, при это систола нарушается и может наблюдается низкое систолическое давление.
При сердечной недостаточности возможно понижение как верхнего, так и нижнего давления. Такое явление наблюдается как при врожденных пороках сердца, так и в случае приобретенной сердечной недостаточности в старшем возрасте.
Патологии вен нижних конечностей, например, варикозное расширение вен или тромбоэмболия, влекут за собой нарушение кровообращения. В зависимости от выраженности симптомов заболевания давление может как повышаться, так и понижаться.
При одновременном понижении как систолических показателей давления, так и диастолических, о чем говорит низкое систолическое давление можно понять только после комплексного обследования. Иногда такое явление выступает следствием гормональных нарушений, стресса, заболеваний эндокринной системы. Снижение верхнего давления может наблюдаться после перенесенного стресса, длительного отсутствия сна или на фоне тяжелых инфекционных заболеваний. Такое состояние обусловлено особенностями работы организма и не всегда является патологией.
Изменение АД при стрессе, переохлаждении и на фоне недостатка сна является кратковременным нарушением. Нормализовать давление можно после улучшения работы нервной системы и нормализации режима дня.
Понижение АД из-за недостатка сна легко исправить
Симптомы низкого верхнего давления
Снижение артериального давления всегда сопровождается упадком сил. Если гипертония сопровождается раздражительностью, то верхнее давление ниже нормы всегда характеризуется апатией.
Симптомы низкого верхнего давления:
- сонливость;
- патологическая усталость;
- апатия;
- астения;
- бледность кожных покровов;
- озноб конечностей;
- головокружение и слабость.
Выраженность симптомов зависит от того, как сильно упало артериальное давление. При незначительном снижении верхнего показателя возможно появление головной боли и сонливости. При давлении ниже 80 мм.рт.ст. наблюдаются все перечисленные симптомы, но к ним может добавляться тошнота и рвота.
Чтобы точно выяснить, какие факторы могли давление понизить и почему верхнее давление у человека очень низкое, необходимо пройти комплексное обследование. Врачи, с которыми следует проконсультироваться – невролог, кардиолог, нефролог, эндокринолог и онколог. Не зная, к какому специалисту обратиться в первую очередь, пациентам рекомендуется посетить терапевта или семейного врача. После физикального осмотра специалист направит к другому врачу для более детального обследования.
Люди с низким давлением страдают из-за упадка сил
Как поднять давление?
Как поднять верхнее давление, без изменений нижнего, зависит от причины развития такого состояния. Если нарушение обусловлено стрессом, нарушением работы нервной системы или другими неврологическими патологиями, лечения основано на применении витаминов и препаратов седативного действия, которые не влияют на артериальное давление. Самостоятельно подобрать медикаментозную терапию не представляется возможным, поэтому лечение должен назначать только врач.
Для лечения гипотонии применяют:
- тонизирующие настойки (женьшень, лимонник);
- препараты с кофеином;
- витамины группы В.
Тонизирующие спиртовые настойки принимают по 20 капель трижды в день на протяжении 2-3 недель. Эти препараты действуют медленно, поэтому оценить эффективность терапии можно лишь через неделю после начала приема лекарства.
Препараты с кофеином относятся к симптоматической терапии. Наиболее доступные таблетки этой группы – это Цитрамон. Лекарство рекомендовано принимать по 2 таблетки при появлении головной боли или мигрени при низком давлении.
Самый простой способ быстро поднять АД – это выпить чашку крепкого кофе. При этом давление поднимается не более чем на 10 мм.рт.ст., что неопасно даже в том случае, если нижнее значение остается в пределах нормы.
Витаминные препараты назначают для нормализации работы нервной системы. Витамины группы В помогают бороться со стрессом и укрепляют сосуды. Также врач может назначить лекарства на основе магния, аскорбиновой кислоты и рутина, которые улучшают функциональность сердечно-сосудистой системы.
Для борьбы со стрессом могут применяться растительные седативные лекарственные средства, однако лучше отдавать предпочтение препаратам, которые не вызывают снижение артериального давления и не воздействуют на тонус сосудов. Спиртовые настойки валерьяны, пустырника, а также распространенное лекарство Глицин оказывают спазмолитическое действие, поэтому не только успокаивают нервную систему, но и снижают артериальное давление. О назначении лекарств, которые не усугубят проблему, следует проконсультироваться со специалистом.
Народные средства
Если верхнее давление понижено, что делать знает народная медицина. Заметив ухудшение самочувствия на фоне снижения давления рекомендуется выпить чашку горячего чая каркаде. Этот напиток немного повысит АД, но не настолько, чтобы появились симптомы, характерные для гипертонии.
Из отваров лекарственных трав рекомендуется обратить внимание на листья лимонника, пижму и зверобой. Эти растения повышают тонус сосудов, тем самым уменьшая симптоматику гипотонии и низкого верхнего давления. Для приготовления отвара 2 больших ложки растительного сырья варят в 500 мл воды в течение 10 минут. Затем лекарство настаивается час, процеживается и принимается трижды в день по 100 мл. Курс лечения лекарственными травами занимает две недели.
Улучшить самочувствие поможет свежий гранатовый сок. Его рекомендуется пить для лечения и профилактики снижения АД ежедневно по одному стакану. Апельсиновый сок повышает тонус сосудов и защищает сердечно-сосудистую систему от возрастных изменений, поэтому его также следует использовать для лечения.
Свежие соки полезны для сосудов
Образ жизни и диета
Немедикаментозные способы лечения низкого давления – это корректировка образа жизни и рациона. При низком артериальном давлении рекомендуется употреблять продукты, богатые натрием. В рацион необходимо ввести:
- соленья, особенно квашеную капусту;
- морскую рыбу и другие морепродукты;
- морскую капусту;
- пряности;
- шоколад и какао;
- субпродукты;
- свежие фрукты и овощи.
Особых ограничений на потребляемые продукты нет, однако важно увеличить потребление соли и чистой воды. Из напитков следует отдавать предпочтение зеленому чаю. Он не оказывает непосредственного влияния на давление, однако нормализует сердечную деятельность и работу нервной системы.
Так как снижение АД напрямую связано с работой нервной системы, необходимо изменить образ жизни таким образом, чтобы избегать стрессов, переутомления и психоэмоциональных нагрузок. Важная роль в лечении отводится здоровому сну. При низком давлении рекомендуется ложиться спать около 22:00 и просыпаться в 6-7 часов утра. Такой график считается оптимальным для нормальной работы нервной системы.
Перед сном необходимо устраивать ежедневные пешие прогулки по 20-30 минут. Это насытит организм кислородом, снимет нервной перенапряжение и положительно скажется на качестве сна.
Обязательно следует заниматься спортом. Предпочтение отдается тем видам физической активности, которые улучшают работу нервной системы – это йога, плаванье в бассейне и дыхательная гимнастика.
В некоторых случаях изменения образа жизни достаточно, чтобы нормализовать давление без применения медикаментов. Во избежание развития негативных последствий следует ежедневно измерять артериальное давление домашним тонометром и регулярно обследоваться у кардиолога и невролога.
Что делать если верхнее давление высокое, а нижнее низкое?
Почему верхнее давление высокое, а нижнее низкое? Это состояние называют изолированной систолической гипертензией. Причин его может быть много: от чрезмерных нагрузок до серьезных патологических процессов. Поэтому, чтобы нормализовать показатели АД, необходимо определить, чем было вызвано нарушение.
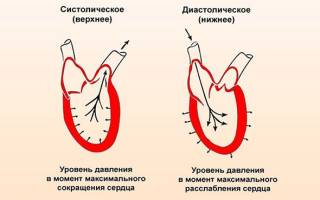
Понятие систолического и диастолического давления
Промежуток времени, во время которого сердце выбрасывает кровь в артерии, называют систолой. Поэтому верхнее давление считается систолическим. При этом происходит сжимание сердечной мышцы и открытие клапана.
После этого наступает период расслабления, именуемый диастолой. Сердце при этом подготавливается для впитывания новой порции крови.
Оптимальными показателями артериального давления являются такие, когда систолическое АД 120, а диастолическое 80. Это считается показателем хорошего здоровья у человека. Но под влиянием определенных факторов, могут происходить изменения. Если давление колеблется в пределах 30 мм. рт. ст., то это не считают патологией. В остальных случаях необходимо обследоваться и пройти лечение.
Пульсовый показатель
Разница систолического АД и диастолического называется пульсовым показателем. Если у человека давление 120/80, то показатели пульсового давления будут 40. Эту разницу учитывают при диагностике кардиологических патологий.
Что считать отклонением
Если разница между верхним и нижним АД большая, значит, возникли нарушения работы сердечно-сосудистой системы. Определив этот показатель можно:
- выяснить, в каком состоянии сосудистое русло;
- обнаружить степень его проходимости;
- узнать, в каком состоянии стенки артерий;
- выявить, есть ли очаги воспаления или стеноз.
С помощью показателей артериального и пульсового давления, можно предположить характер развивающейся патологии.
Причины большой разницы между показателями
Разрыв давления, при котором повышается систолическое и понижается диастолическое АД наблюдается у определенной группы пациентов. В большинстве случаев нарушения возникают в связи с возрастными изменениями в организме. Именно у людей пожилого возраста чаще всего наблюдается это форма гипертонии. Она может быть вызвана:
- перенесенным инфарктом;
- постинсультным состоянием;
- уменьшением эластичности сосудов;
- сердечной недостаточностью;
- атеросклерозом аорты и другими нарушениями в работе сердца и почек.
Проблема возникает в результате повышения жесткости небольших сосудов органов и тканей. Это приводит к замедлению кровотока. Стенки сосудов становятся неэластичными в связи с развитием атеросклероза. Это происходит при сахарном диабете, нарушениях функций щитовидной железы и других патологических процессах.
При гипертонии этого типа происходит нарушение суточного ритма АД. Встречаются такие случаи, когда систолическое АД повышенное, а дистонический показатель остается в норме.
Показатели артериального давления чаще всего меняются в утреннее время и ночью. Это сопровождается чувством слабости. Если эта проблема возникла, необходимо срочно обратиться к врачу, так как это свидетельствует о развитии серьезных патологий.
На ранних стадиях патология не имеет никаких проявлений. Постепенно больной начинает замечать появление:
- Хронической усталости.
- Учащение сердцебиения и повышение пульса.
- Озноба и повышения потоотделения.
- Повышенной раздражительности.
- Головной боли.
- Беспричинной тревоги.
- Ощущения пульсации в голове.
- Ухудшения памяти и внимания.
- Нарушений сна.
Хоть подобные проблемы и наблюдаются в основном у пожилых людей, но иногда от этого страдают и молодые. Чаще всего симптомы игнорируют и списывают их на обычное переутомление. Поэтому в первую очередь, нужно измерить артериальное давление. Если показатели артериального давления не превышают допустимых значений, значит, это действительно усталость. При другом развитии событий, необходимо обратиться к врачу, так как нарушения опасны развитием осложнений.
Диагностика
Чтобы определить причины сбоя и подтвердить гипертонию, необходимо обратиться к кардиологу. Он измерит Ад и после этого назначит:
Диагноз ставят, базируясь на результатах этих процедур.
Что делать дома
Если возник приступ повышения систолического и понижения диастолического давления, необходимо:
- Прилечь на кровать.
- Постараться успокоить и не нервничать.
- Выпить лекарство. Облегчить самочувствие могут препараты для улучшения притока крови и снижения давления. Можно принять таблетку Аспирина, прием других средств нужно согласовывать с врачом.
- Избегать тяжелых нагрузок.
Больной должен находиться в постели и избегать любых перенапряжений. После оказания первой помощи, необходимо вызвать врача.
Народные средства
Применение народных средств при таком виде гипертонии неоднократно доказало свою эффективность. Но они дают хорошие результаты только в сочетании с традиционными методами лечения. Избежать ухудшения состояния сердца и нормализовать показатели можно с помощью:
Эти методы помогут облегчить состояния пациента.
Для устранения нарушений и улучшения состояния больного необходимо использовать комплекс терапевтических мероприятий. Лечение гипертонии должно включать:
- Соблюдение диеты.
- Специальные физические упражнения.
- Отказ от вредных привычек.
- Физиотерапевтические процедуры.
- Употребление лекарственных препаратов.
С их помощью можно предотвратить развитие сердечно-сосудистых заболеваний и других нарушений.
Лечение провоцирующих заболеваний
Чтобы нормализовать показатели систолического и диастолического давления, необходимо обнаружить причину нарушений.
В зависимости от того, какое заболевание, спровоцировало нарушения АД, подбирают метод лечения.
Медикаменты
Прием медикаментов является важной частью лечения. Снижения повышенного показателя добиваются с помощью:
- Диуретиков. Эти препараты выводят из организма лишнюю жидкость и снижают нагрузку на сердце, благодаря чему, риск развития осложнений уменьшается.
- Бета-блокаторов. Обычно их рекомендуют людям, которые перенесли инфаркт. Но их нельзя использовать при наличии сахарного диабета и нарушений функций дыхательной системы.
- Антагонистов ионов кальция. Обычно лечение проводят с помощью Исрадипина или Нифедипин-ретарда.
- Ингибиторов аденозинтрифосфата. Они способствуют восстановлению работы нервной системы и улучшению функций головного мозга.
В процессе лечения важно помнить, что снижать давление нужно постепенно. Резкое понижение может вызвать мозговую или почечную недостаточность. Поэтому перечисленные и любые другие препараты, должен назначать врач после комплексного обследования и подтверждения диагноза.
Образ жизни
Кроме приема назначенных врачом медикаментов, больной должен внести определенные изменения в образ жизни. Пациенту необходимо придерживаться нескольких несложных рекомендаций, которые положительно отразятся на состоянии организма:
- Ограничить употребление соли. Организм людей с подобными проблемами отличается высокой солевой чувствительностью. Чрезмерное употребление хлорида натрия негативно отражается на состоянии сосудов. Поэтому благодаря устранению этого фактора, можно добиться нормализации показателей артериального давления.
- Отказаться от пищи, с высоким содержанием холестерина.
- Избавиться от лишнего веса. Для этого нужно повысить физическую активность. Вводить дополнительные нагрузки нужно постепенно. Это позволит стабилизировать показатели.
- Избегать вредных привычек, а особенно, курения.
Все эти мероприятия значительно ускорят процесс выздоровления. С их помощью можно избежать развития патологий сердца. почек, нарушений зрения и других осложнений.
Меры профилактики
Борьба с гипертензией довольно длительный и сложный процесс. Полностью устранить заболевание нельзя. С помощью медикаментов и здорового образа жизни можно удерживать показатели в пределах нормы.
Главной мерой профилактики гипертонии считают поддержание веса в пределах нормы и здоровый образ жизни. Избежать развития подобных нарушений можно, если:
- отказаться от курения;
- снизить потребление спиртных напитков;
- правильно питаться, употреблять только полезные продукты;
- поддерживать необходимый уровень физической активности;
- регулярно гулять на свежем воздухе;
- избегать стрессов и эмоциональных перенапряжений.
Благодаря этим советам, можно не только избежать перепадов артериального давления, но и значительно улучшить состояние всего организма.
Из-за чего бывает и чем опасно низкое нижнее давление
Низкое нижнее давление – это уменьшение диастолического показателя до 60 мм рт. ст. и меньше. Бывает бессимптомным, тогда для нормализации бывает достаточно изменить образ жизни: сон 8 часов, включение в рацион овощей, фруктов, белковых продуктов, зеленого чая, физкультура, контрастный душ.
При головокружении, обморочных состояниях, постоянной слабости нужно обратиться к терапевту для выявления причины гипотонии. Повысить давление помогут витамины, тонизирующие препараты (женьшень, лимонник). Постоянно сниженные показатели ухудшают питание мозга и сердца, выше риск потери памяти, инфаркта. При остром падении ниже 50 единиц есть угроза для жизни.
📌 Читайте в этой статье
Низкое нижнее давление: что это означает
Низкое нижнее давление крови, или диастолическое (второй показатель), означает, что у взрослого человека оно меньше 60 мм рт. ст. Его уровень отражает состояние сосудистой стенки и заполнение артерий кровью при расслаблении сердца (в фазе диастолы).
Не всегда пациент ощущает его падение. Это значит, что выявление диастолической гипотензии может быть случайным. Давление 60 и менее единиц неблагоприятно отражается на питании головного мозга и миокарда, резкое уменьшение опасно для жизни.
А здесь подробнее о давлении при стенокардии.
Низкое нижнее давление: причины и лечение
Причинами низкого нижнего давления бывают нарушения образа жизни (диеты, недостаток движений, сна, стрессы), инфекции, аллергия, препараты, гормональный сбой. Поэтому лечение полностью зависит от основного провоцирующего фактора и может включать изменение образа жизни, обследование у врача и терапию основного заболевания.
Низкое нижнее давление: причины изменения показателей
Факторы снижения нижнего давления можно разделить на 2 группы причин – слабость артериальной стенки и уменьшенный объем крови. У пожилых пациентов чаще оно вызвано недостаточным тонусом сосудов. У молодых женщин и мужчин преобладают гормональные и почечные болезни, а для подростков типична вегетососудистая дистония.

Низкая нижняя граница давления у женщин бывает при:
- чрезмерно строгих диетах;
- недостатке белка, витаминов группы В, С;
- обильных менструациях;
- анемии;
- заболеваниях щитовидной железы со снижением функции (аутоиммунный тиреоидит Хашимото, дефицит йода в воде и пище);
- низкой двигательной активности;
- частых стрессовых состояниях;
- беременности на ранних сроках;
- обезвоживании при поносах, рвоте;
- застоя крови при сердечной недостаточности, варикозной болезни;
- смене климата;
- недосыпании.
Для мужчин также не исключается влияние гормональных изменений из-за болезней щитовидной железы и надпочечников, стрессовых и ряда других факторов. Диастолическая гипертензия бывает последствием:
- травмы с кровопотерей;
- туберкулеза;
- вирусных инфекций;
- пневмонии;
- опухолевого процесса;
- физического переутомления;
- хронического алкоголизма;
- шейного остеохондроза;
- применения медикаментов успокаивающего действия, антидепрессантов.
У пожилых людей падает нижнее давление из-за возрастных изменений стенок артерий. Низкий сосудистый тонус не позволяет своевременно реагировать на внешние изменения (погода, атмосферное давление), а также уменьшенный сердечный выброс. Падает диастолический показатель и на фоне применения препаратов, которые расслабляют артерии. Их назначают для лечения гипертонии и стенокардии, сердечной недостаточности.

У подростка
Для подростков характерно низкое давление на фоне нейроциркуляторной дистонии по гипотоническому типу. Может уменьшаться как верхний, так и нижний показатель. Не исключена подобная реакция на тяжелую инфекцию или контакт с аллергеном.
Почему нижнее давление низкое, а верхнее нормальное
Падение нижнего давления при верхнем нормальном – это значит, что сердце выбрасывает кровь с нужной силой в артерии, но их периферическое сопротивление слабое. Чаще всего это бывает при внесердечных причинах гипотонии – отравление, инфекция, аллергическая реакция, гормональные нарушения.
Низкое нижнее давление: что делать без препаратов
Так как нередко снижение давления появляется из-за нарушений образа жизни, то к немедикаментозным вариантам его нормализации относятся:
- коррекция питания – ежедневное употребление 1 порции (150 г) нежирного мяса или рыбы, морепродуктов, 400 г фруктов с ягодами, 500 г овощей, 200 мл кисломолочных напитков, 50 г орехов, 50 г творога, каш и хлеба из цельного зерна;
- достаточное содержание поваренной соли (5-7 г, если врачом не введены ограничения), 70 мл жидкости на 1 кг веса тела (из них питьевой воды не менее 1,5 литров);
- сон 7-8 часов в сутки, получасовой отдых в течение дня;
- зеленый чай с ломтиками лимона и имбирного корня, отвар шиповника – 2-3 стакана в день;
- контрастный душ с постепенным увеличением разницы температур;
- дыхательная гимнастика (обычный вдох и резкий выдох носом);

- прогулки на свежем воздухе не менее часа;
- лечебная физкультура – оздоровительный комплекс на все группы мышц: ходьба, вращения корпусом, наклоны, махи руками и ногами, легкий бег;
- плавание, йога, пилатес, велотренажер или велосипед, беговая дорожка;
- отказ от курения и алкоголя;
- физиопроцедуры – массаж шейного отдела позвоночника, циркулярный душ, подводный душ-массаж, жемчужные ванны, гальванизация или электрофорез витамина В1 на воротниковую зону.
Когда необходимо обратиться к врачу
При появлении симптомов низкого нижнего давления нужно обследование и лечение, к ним относятся:
- головная боль, головокружение, шум в ушах;
- периодическое потемнение в глазах, нечеткость контуров предметов;
- общая слабость, повышенная утомляемость;
- низкая переносимость физических и умственных нагрузок;
- боли в груди, перебои ритма сокращений;
- частота пульса до 60 или выше 90 сокращений в минуту, измеренная в состоянии покоя;
- похолодание стоп и кистей рук;
- шаткость при ходьбе;
- эпизоды потери сознания или предобморочного состояния;
- ухудшение памяти;
- частые смены настроения, плаксивость, депрессия.
При возникновении подобных признаков рекомендуется обращение к терапевту. Если давление снижено, но общее состояние в норме, не страдает работоспособность, то возможно ограничиться немедикаментозными методами.

Методы диагностики
Обследование пациентов начинают с правильного измерения артериального давления. Для этого замеры проводят 3 раза с промежутками в 5-7 минут. При выявлении колебаний необходимо суточное мониторирование (контроль в дневное и ночное время).
Затем назначаете комплексное исследование для выявления причины низкого диастолического давления:
- ЭКГ в покое (обычная) и с нагрузками;
- анализ крови: общий, сахар, электролиты, холестерин и липопротеины;
- эхокардиограмма;
- электроэнцефалография;
- УЗИ сосудов головы и шеи, конечностей (по показаниям);
- осмотр глазного дна окулистом;
- консультация кардиолога, невропатолога и эндокринолога (при необходимости).
Лечение низких показателей
Для симптоматического лечения низкого диастолического давления применяют препараты:
О чем говорит сниженное систолическое верхнее давление и что делать в таком случае
Давление человека свидетельствует о многом. Сердечно – сосудистая система выполняет одну из главных функций – обеспечивает циркуляцию крови по всему организму. При снижении верхнего систолического давления и сохранении нижнего в пределах нормы, говорят о развитии гипотонии, которая проявляется слабостью, головокружением, апатией, снижением работоспособности. Для выявления причины плохого самочувствия необходимо обратиться к врачу.
Что такое систолическое давление и что оно определяет?
Цифры артериального давления (АД) определяются двумя показателями: систолическим верхним САД, диастолическим нижним ДАД. Измеряют тонометром в миллиметрах ртутного столба (мм.рт.ст). Для взрослого здорового человека норма составляет от 120/80 мм.рт.ст. до 100/70 мм.рт.ст. Низкие цифры могут быть вариантом нормы, если такое давление наблюдается в течение жизни и является «рабочим».
Исключение составляют ситуации внезапного или продолжительного снижения АД и ухудшения общего состояния, что может свидетельствовать о патологии сердца, почек, психоэмоциональном переутомлении, нарушении обмена веществ, гормональном дисбалансе. Для понимания проблемы низкого систолического давления при постоянном нормальном диастолическом, нужно понимать, на что данное состояние может указывать.
Верхнее давление — это момент сокращения полостей сердца и выталкивания крови через артерии во время систолы. Низкое верхнее давление может свидетельствовать о врожденной или приобретенной кардиальной патологи, что учитывается при назначении плана обследования, схемы лечения и дальнейшего наблюдения пациента.
Причины, по которым может понижаться верхний показатель
В современном ритме жизни к снижению АД приводят такие факторы, как: стресс, недостаточный отдых при интенсивной нагрузке на работе, психоэмоциональные переживания, несвоевременное лечение основных заболеваний.
Другие причины пониженного верхнего давления представлены в списке ниже:
- Вегето-сосудистая дистония по гипотоническому типу.
- Период беременности, особенно первый триместр, и у пациенток с тяжелым токсикозом.
- Гормональные нарушения, диабет, гипотиреоз, надпочечниковая недостаточность.
- Последствие травм головы, шеи, позвоночника.
- Физическое переутомление, особенно у профессиональных спортсменов.
- Врожденная или приобретенная кардиальная патология, пороки клапанов, неправильный подбор лекарств гипертонику.
- Невроз, депрессивное расстройство, синдром хронической усталости.
- Частая смена часовых поясов, климата.
- Резкая смена погоды.
- Обезвоживание, переутомление, последствие инфекционных заболеваний, травм, операций, кровопотери.
Сниженное систолическое при нормальном диастолическом: почему такое случается?
Верхнее давление уменьшается при снижении сократимости сердца. Это может происходить при:
- поражении сердца и крупных сосудов при атеросклерозе, ревматизме;
- снижении сосудистого тонуса;
- сердечной недостаточности;
- дисфункции вегетативной нервной системы;
- повышенной секреции гормона ацетилхолина и сниженной адреналина;
- приеме успокоительных лекарств, замедляющих сердечный ритм.
Однако следует помнить, что отличить самостоятельно низкое систолическое давление от повышенного диастолического практически невозможно. Однократного измерения АД в домашних условиях недостаточно для постановки верного диагноза. Врачи кардиологи, терапевты и невропатологи акцентируют внимание пациентов на необходимости обследования у специалиста. В стенах лечебного учреждения для выявления низкого САД проводится специальная инструментальная диагностика.
Как решать проблему?
Если низкое САД обусловлено хронической усталостью, недостаточным отдыхом или эмоциональными переживаниями, для улучшения состояния показан прием витамин, седативных препаратов на основе Валерианы, Пустырника, Мяты и Мелиссы для нормализации ночного сна. При неврологических нарушениях рекомендованы витамины группы В с Магнием, аскорбиновой кислотой. Однако следует понимать, что такое лечение является больше профилактическим, и не способно устранить гипотонию. Без обследования врача невозможно самостоятельно выявить истинную причину нарушения и поднять верхнее давление. Народная терапия при низком систолическом АД не рекомендована, так как прием таких лекарств может замаскировать проявления гипотонии, при этом основная причина заболевания не будет выявлена.
Методы диагностики
Всем пациентам с низким давлением проводится:
- Электрокардиограмма для оценки сердечного ритма, выявлении брадикардии.
- Трехкратное измерение АД на обеих руках для оценки разницы давления, подсчет частоты сердцебиения, пульса.
- Холтеровское суточное мониторирование. Позволяет выявить пики наиболее низкого и высокого САД за период 24 часов, другие отклонения.
- УЗИ с допплером, Эхокардиография. Оценивает состояние полостей сердца, крупных и мелких сосудов, кровоток, работу клапанного аппарата.
- Выслушивание работы сердца фонендоскопом.
Дополнительно проводится лабораторная диагностика: клинический анализ крови и мочи, гормоны с учетом симптоматики, биохимические маркеры липидного спектра, почечные и печеночные пробы.
Какую медикаментозную терапию чаще всего назначают в подобном случае?
При пониженном верхнем давлении лечение назначается после получения заключений всех обследований. Крайне важно выявить причину нарушения для выбора верной схемы терапии.
В настоящее время для поднятия АД показаны: