Ишемия передне боковой стенки
Субэндокардиальная ишемия
Заболеваемость сердечно-сосудистой патологией стремительно растет, приобретая характер эпидемии. Также повышаются показатели смертности от данных проблем, что делает вопрос лечения и особенно профилактики важнейшим в современном обществе. Ишемическая болезнь сердца, как одно из проявлений атеросклероза сосудов, имеет несколько форм. Одна из них носит название субэндокардиальной ишемии. Какое же значение несет в себе замысловатый термин и что делать, если врач поставил такой диагноз?
Понятие «ишемия миокарда» и ее виды
Под ишемией подразумевается несоответствие потребности в кислороде органов или тканей к его поставкам, вследствие чего развивается гипоксия. Кислород к тканям вместе с кровью поставляют артериальные сосуды. Если их проходимость нарушается, приток крови и, соответственно, количество кислорода снижается. Если орган выполняет постоянную механическую работу, как миокард сердца, он нуждается в быстрой ликвидации ишемии, иначе в нем могут возникнуть необратимые изменения (некроз).
- эпикард (внешняя);
- миокард (средняя);
- эндокард (внутренняя).
Исходя из этого ишемия может быть локализована под наружным шаром стенки (субэпикардиально) миокарда, под внутренним (субэндокардиально) или проходить через всю стенку (трансмурально). Субэндокардиальные зоны имеют гораздо большую чувствительность к ишемии, чем другие, вследствие того, что коронарные артерии подходят к сердечной мышце со стороны эпикарда. Под эндокардом расположены артерии самого мелкого калибра. Поэтому субэпикардиальные слои кровоснабжаются более мощно, но и ишемия этих зон всегда более значима. Кроме этого, наружный и внутренний слои миокарда всегда подвергаются большему сдавливанию при сокращениях сердца, чем средние.
Субэндокардиальная ишемия имеет преходящий (транзиторный) характер и ограничена небольшим участком миокарда. Она вызывает появление отрицательного заряда кардиомиоцитов. Процесс формирования и распространения электрического импульса в сердце происходит, благодаря проводящей системе сердца. Во время прохождения этого импульса по миокарду в клетках происходят сложные биоэлектрические процессы:
Субэндокардиальная ишемия затрагивает процессы реполяризации без изменений деполяризации. Субэпикардиальная ишемия распространяется и на эндокард и на эпикард, охватывая более значительную площадь миокарда.
Основной причиной ишемии в субэндокардиальной зоне является атеросклероз коронарных сосудов, при котором в стенке артерий откладываются липиды. Формируются бляшки, которые суживают просвет. Кроме того, при колебаниях артериального давления, значительных физических нагрузках крышка такой бляшки может надорваться, вследствие чего возникают все условия для развития тромбоза. Это может привести к полной закупорке сосуда.
Еще одним механизмом развития субэндокардиального ишемического процесса может быть временный сосудистый спазм, возникающий при воздействии неблагоприятных факторов:
- эндокринные нарушения;
- сильное болевое воздействие;
- чрезмерные физические нагрузки;
- воздействие холода;
- эмоциональные потрясения.
Большинство процессов в организме, которые способствуют ишемии миокарда, возникают из-за неправильного образа жизни:
- гиподинамия;
- злоупотребление сладкой и жирной пищей;
- курение;
- хронический стресс и нарушения сна.
Кроме атеросклеротического поражения коронарных артерий причиной субэндокардиальной ишемии может быть органическое поражение сосудов, которое развивается вследствие системных заболеваний соединительной ткани, сифилиса или другой сосудистой патологии.
Первым симптомом субэндокардиальной ишемии может быть неприятная тяжесть в грудной клетке за грудиной. Также может появляться боль в загрудинной области давящего, сжимающего или жгучего характера. Она иррадиирует в левую лопатку, левую руку, левую половину шеи и нижней челюсти. Продолжительность болевого приступа не превышает 15 минут. Провоцируется он физическими нагрузками или эмоциональными потрясениями.
Другие симптомы сниженного кровоснабжения субэндокардиальных зон сердечной мышцы:
- одышка;
- появление общей слабости;
- повышенная потливость;
- тошнота.
Существуют также безболевые формы патологии, которые часто наблюдаются у больных сахарным диабетом, так как у них нарушена чувствительность из-за диабетической полинейропатии. Эта форма очень опасна, ведь ее сложно рано выявить. В данном случае следует обращать внимание на так называемые эквиваленты стенокардитической боли — внезапное появление одышки, резкой слабости или потливости.
Диагностика
Диагностировать субэндокардиальную ишемию миокарда можно на ЭКГ. При этом важно снять пленку во время приступа боли, так как в межприступном периоде изменений может не быть. Ввиду этого при типичных жалобах стенокардитического характера врач может назначить холтеровский мониторинг ЭКГ — фиксация суточной электрической активности сердца. Иногда назначают провокационные пробы (велоэргометрия или тредмил-тест) для регистрации скрытых форм болезни и установления степени тяжести стенокардии.
Субэндокардиальная ишемия на ЭКГ проявляется типичными изменениями зубца Т и сегмента ST, которые отображают процессы реполяризации. Субэндокардиальную ишемию следует отличать от субэндокардиального повреждения. При нем начинаются изменения сегмента ST в виде его депрессии. Если депрессия ST и появляется при ишемии, то она носит преходящий характер.
Исходя из того, какая стенка левого желудочка поражена, на пленке будет разная ЭКГ-картина.
При поражении передних отделов миокарда, которая часть будет ближе к грудной стенке и, соответственно, к электроду, в грудных отведениях будет высокий заостренный зубец Т, направлен вершиной выше изолинии.
Такой Т еще носит название «коронарный».
При поражении задних отделов левого желудочка, которые находятся дальше от грудной стенки и электрода, в грудных отведениях регистрируется позитивный со сниженной амплитудой зубец Т. Иногда он вовсе сглаживается.
Также наблюдается расширение зубца Т из-за замедления прохождения импульса по миокарду.
Лечение и профилактика
Лечение субэндокардиальной ишемии как проявления ишемической болезни сердца сводится к коррекции образа жизни, а также к медикаментозному лечению, которое включает:
- антиагрегантные препараты (Кардиомагнил, Клопидогрел);
- средства, снижающие уровень холестерина — статины (Розувастатин, Аторвастатин);
- антагонисты кальция (Амлодипин, Лерканидипин);
- антиангинальные препараты из группы нитратов (Нитроглицерин, Изокет).
При сопутствующей артериальной гипертензии обязательно назначается антигипертензивная терапия (ингибиторы АПФ, бета-блокаторы, сартаны). Эти средства, а также мочегонные показаны и при наличии сердечной недостаточности с целью достижения компенсации заболевания.
Больным желательно провести коронарографию с целью выявления мест органического стеноза артерий. Это поможет решить вопрос необходимости хирургического вмешательства, чтобы предотвратить развитие инфаркта миокарда.
Основными средствами профилактики ишемии сердечной мышцы являются:
- регулярные умеренные физические нагрузки;
- ограничение в рационе жирной и сладкой пищи при увеличении потребления фруктов, овощей, каш;
- отказ от курения;
- регулярные профосмотры.
Раннее выявление недостаточного питания миокарда может предотвратить серьезные осложнения атеросклероза (инфаркт, аритмии, сердечная недостаточность), которые приводят к инвалидизации больного и несут прямую угрозу его жизни.
Сердечная ишемия и ее лечение
Термин «ишемия сердца» подразумевает не диагноз, а патологическое состояние, при котором нарушено кровоснабжение части миокарда. Сердечная мышца работает без остановок всю жизнь, обеспечивает продвижение крови по организму. Но сам миокард тоже должен получать кислород и питательные вещества по коронарным артериям для поддержки работоспособности, восстановления энергетического баланса.
Нарушение проходимости сосудов от кратковременного спазма до полного перекрытия диаметра вызывает ишемическую болезнь сердца (ИБС). Так звучит диагноз в соответствии с современной кардиологической классификацией.
Чем опасна ишемия миокарда?
Ишемия сердца является основной причиной скоропостижной смертности населения трудоспособного возраста. Чаще она развивается у мужчин от 40 до 50 лет, после 50 лет одинаково поражает и мужчин, и женщин.
Исключение из движения большого участка миокарда приводит к уменьшению силы сокращений. Соседние мышечные волокна не в состоянии взять на себя перегрузку. Это способствует постепенному развитию сердечной недостаточности.
Некрепкий рубец стенки сердца истончается постоянными толчками. Возможно развитие аневризмы и разрыв миокарда.
Где находится самое уязвимое место?
При исследовании последствий ишемии установлено, что наиболее подверженной зоной является левый желудочек со стороны передней стенки сердца, особенно его верхушка. Это связано с особенностями кровоснабжения этого участка.
Ишемия задней стенки левого желудочка и основания сердца занимает вторую позицию по частоте.
Боковые участки, правый желудочек и предсердия повреждаются реже.
Почему развивается ишемическая болезнь?
Работа по изучению ИБС, предупреждению тяжелых форм ишемии и новым методам лечения ведется во всех странах. Выяснены основные причины заболевания.
- Сужение коронарных артерий возможно при выраженном атеросклеротическом процессе. Сосуды сердца относятся к тому типу артерий, в которых между внутренним и средним слоями откладываются атеросклеротические бляшки. Их увеличение приводит к постепенному сужению просвета венечных артерий, замедляет кровоток и помогает отложению тромбоцитов, что дополнительно вызывает тромбоз и перекрывает сосуд. Среди факторов, способствующих атеросклерозу, гипертоническая болезнь, сахарный диабет и эндокринные нарушения, ожирение, недостаток физической активности.
- Не всем известно, что до отложения липопротеидов низкой плотности в бляшке интиму артерии повреждают вирусы (грипп, цитомегаловирусы, аденовирусы). Это подтверждено одновременным ростом проявлений ишемической болезни сердца и распространением гриппозной инфекции среди населения. Профилактика гриппа предупреждает причину ишемии.
- Стрессовые состояния влияют на коронарные сосуды, вызывая спазм под действием адреналина. При хорошей устойчивости спазм быстро снимается, кровоснабжение не нарушается. Но у людей с частым перенапряжением нервной регуляции этого не происходит. Длительный спазм вызывает нарушение питания.
- Никотин и алкоголь действуют как провоцирующие факторы спазма сосудов, срыва нервной управляющей функции. В дыме сигарет содержатся вещества, непосредственно парализующие сосуды.
- Наследственная предрасположенность играет роль в семьях, имеющих перечисленные факторы.
Основные клинические формы ИБС
Международная классификация утвердила клинические формы болезни с характерными проявлениями и симптомами. Это необходимо для выработки стандартов лечения на всех этапах оказания медицинской помощи.
«Грудная жаба» или стенокардия
Типичным симптомом стенокардии служит давящая боль за грудиной с иррадиацией влево в плечо, пальцы руки, под лопатку, в челюсть. Другие особенности:
- Приступы связаны с физической нагрузкой, перееданием, волнениями, вдыханием холодного воздуха.
- Длительность болей от 15-ти до 30-ти минут. Проходят самостоятельно после прекращения нагрузки, приема нитроглицерина.
- Стабильное течение заболевания благоприятно для подбора лечения. Пациенты носят с собой препараты, быстро снимающие боли, прекращают курить, контролируют физическую нагрузку.
- С нестабильной формой справиться труднее. Приступы возникают неожиданно, без видимых причин. Учащение указывает на предынфарктное состояние. Подобный вид может возникнуть впервые в жизни или развиваться после перенесенного острого инфаркта.
- Для прогрессирующей формы стенокардии типичны длительные приступы в ночное время, сопровождающиеся удушьем. Дозу нитроглицерина приходится увеличивать.
Инфаркт миокарда
Боли локализуются в передних отделах грудной клетки (иррадиация как при стенокардии), носят интенсивный и упорный характер, длятся до нескольких суток. В специализированных отделениях применяют наркоз для их полного снятия. Начало чаще всего под утро. Наблюдается тошнота, рвота, головокружение, нарастающая слабость, одышка. Иногда появляется жжение в эпигастрии и происходит вздутие живота.
В зависимости от распространенности, наблюдается разная степень повреждения деятельности левого желудочка сердца, нарушается ритм, развивается острая сердечная недостаточность. Шоковое состояние с резким падением артериального давления требует интенсивной терапии, не всегда заканчивается благополучным исходом.
Лечить инфаркт миокарда необходимо в специализированном отделении.
Кардиосклероз
Для этой формы ишемии характерно развитие множественных рубцовых очагов. Причина кардиосклероза — зарастание атеросклеротическими бляшками просвета сосудов сердца.
Если площадь поражения небольшая, течение болезни прогрессирует постепенно, но неизбежно приводит к сердечной недостаточности с одышкой, тахикардией, отеками на ногах.
ИБС без боли
Такую форму выделили в классификации для характеристики симптомов течения у людей с высоким болевым порогом, тех, кого мы называем «терпеливыми».
Часто подобная клиника наблюдается у пожилых, алкоголиков, лиц с сахарным диабетом. Вместо болей пациенты чувствуют слабость, подташнивание, сердцебиения, усиление одышки, изжогу.
Внезапная смерть
При первичной остановке сердца, наступившей в течении нескольких часов после начала приступа болей, быстро развиваются осложнения. Реанимация может быть успешной, если специализированная помощь оказана немедленно. Чаще всего летальный исход наступает у людей с множественными факторами риска.
Диагностические признаки
Диагностика ишемической болезни начинается с осмотра врача, расспроса пациента. Четкое описание комплекса симптомов указывает на признаки одной из форм ишемии миокарда. При аускультации можно выявить нарушение ритма. Типичных шумов болезнь не дает.
В машине «Скорой помощи»
На уровне «Скорой помощи» проводится ЭКГ-исследование. С признаками острой коронарной патологии знакомы врачи разных специальностей. На ленте ЭКГ виден ритм сокращений, рост нагрузки на отдельные участки сердца, определяется зона и размеры ишемии, некроза (при инфаркте), очаговый или диффузный кардиосклероз.
В стационаре
В лабораториях лечебного учреждения обязательно определяют уровень липопротеидов и общий холестерин, триглицеридов, глюкозы. Как правило, рост этих показателей сопутствует ишемии. Большое значение придается исследованию ферментов, указывающих на разрушение тканей миокарда. Лейкоцитоз и ускорение СОЭ говорят о стадии инфаркта.
В специализированном отделении стационара используются дополнительные тесты на основе ЭКГ: проверяется изменение сокращений сердца под влиянием дозированной физической нагрузки (приседания, велоэргометр) или устраивают имитацию нагрузки с помощью введения специальных лекарственных средств. Случается, что выявляются ишемические изменения, хотя в покое их не наблюдалось.
ЭКГ проводят несколько раз, изменения возможны не в первый день приступа, а в последующем.
Холтеровское мониторирование позволяет записывать изменения ЭКГ в течение суток. Расшифровка показывает изменения при физической нагрузке, во сне. Таким образом удается зарегистрировать периодические нарушения ритма. Это имеет значение для лечения больного.
В основе УЗИ сердца лежит использование эхокардиографии. Метод регистрирует размеры сердца и полостей, позволяет увидеть работу клапанного аппарата. Современные приборы все данные выдают в цифровых значениях. Доктору остается только проанализировать их в комплексе. Для выявления скрытых признаков ишемии применяются стресс-тесты с нагрузочными пробами.
Общее рентгеновское исследование органов грудной клетки позволяет выявить расширенные размеры сердечной тени, подозрение на аневризму, увидеть признаки застоя в легких.
В специализированных центрах
Методика магнитно-резонансной томографии измеряет величину сердечного выброса, показывает на тромбы.
Ангиография (коронарография) — рентгеновский снимок сердца после введения контрастных веществ в сосудистое русло. Значение имеет картина сосудов, питающих мышцу сердца. Обследование необходимо для решения вопроса об оперативном лечении, выбора оптимальной локализации для установки стента.
Под контролем рентгеновского аппарата проводится катетеризация полостей сердца. Метод позволяет измерить показатели кровотока в полостях, показывает на нарушение работы клапанов, пороки сердца, выявляет нарушенную проходимость коронарных сосудов.
Как проводится лечение ишемии?
Лечение ишемической болезни сердца проводится амбулаторно или в стационаре, в зависимости от формы и тяжести состояния пациента.
Обязательно при учащении приступов стенокардии необходим постельный режим. Острый инфаркт миокарда потребует более длительного щадящего режима. Только таким способом можно уменьшить нагрузку на сердце.
Упражнения для рук и ног рекомендуется делать в постели без серьезных усилий и только при полном отсутствии болей.
Питание больного
Диета при ИБС строится по принципу недопущения углубления факторов риска: максимально ограничиваются животные жиры (холестерин) и сладости (глюкоза).
В питании исключаются: жирное мясо, сало, масло, копчености, все жареные блюда, сладкие кондитерские изделия и конфеты. Для снятия вздутия живота не рекомендуются овощные блюда с капустой, бобовые, острые приправы.
Не рекомендуется кофе, крепкий чай, шоколад, какао.
Молочные продукты (кефир, творог, сметану) можно употреблять сниженной жирности.
Показана рыба в отварном виде, блюда из птицы, растительное масло, каши, салаты из свежих и отварных овощей. Не ограничиваются фрукты.
Пить можно зеленый чай, соки, минеральную воду без газа.
Лекарственная терапия
В тяжелом состоянии лечение определяется симптоматическими потребностями: противошоковые мероприятия, противоболевые средства, препараты, влияющие на фибринолиз (по возможности, растворить тромб в коронарах).
В дальнейшем пациенты обязательно принимают:
- нитраты (уменьшают потребность мышцы сердца в кислороде);
- статины (снижают уровень холестерина);
- антикоагулянты (лишают тромбоциты возможности склеиваться и противостоят тромбообразованию).
При начальных симптомах сердечной недостаточности назначаются мочегонные. Пациентам с гипертонической болезнью, осложненной ишемией, придется пересмотреть принимаемые ранее лекарства и их дозировку.
Больным предлагается постоянно носить с собой препараты группы нитроглицерина или небольшой баллончик в форме спрея (Изокет). Возникновение боли в области сердца нельзя терпеть. Нужно сразу принять рекомендуемые средства под язык.
Для излечения больным категорически противопоказаны волнения и стрессы, напряженная работа, физическая нагрузка.
Народные средства
Лечение народными средствами помогает снизить холестерин крови, добавляет витаминов и защитные силы в период восстановления. Пытаться народными способами воздействовать на боли в сердце не рекомендуется. Это хорошая добавка к диете.
При ишемической болезни рекомендованы:
- ягоды калины съедать в косточками;
- мускатные орехи запивать молоком;
- принимать овсяный кисель, отвар перед едой;
- добавлять кардамон в каши и напитки;
- пить настойку из молодых сосновых шишек;
- знаменитый рецепт «от всех болезней» — мед с чесноком и лимоном;
- отвар из трав мокрицы, крапивы, синеголовки;
- настойки валерианы, боярышника, пустырника продаются в аптеке в готовом виде, снимают ненужный стресс, улучшают ритм сокращений.
Все методы лечения хороши, если у пациента имеется внутренняя установка на излечение. Такие мелочи, как отказ от курения и алкоголя, неважны, когда речь идет о жизни или ранней смерти.
ЭКГ-признаки ишемии миокарда
Выраженность ишемии миокарда и ее проявлений на ЭКГ прогрессирует вместе с объемом патологического процесса в сердечной мышце. Условно можно построить такую «иерархию» ишемии по времени возникновения и тяжести поражения:
- Стабильная стенокардия (преходящая ишемия).
- Нестабильная стенокардия ( преходящая ишемия и «оглушение» миокарда, может сопровождаться микроскопическими участками некроза).
- Не-Q инфаркт миокарда (инфаркт без элевации ST, NSTEMI, «мелкоочаговый» инфаркт — небольшие очаги некроза).
- Q-инфаркт миокарда ( инфаркт с элевацией ST, STEMI, «крупноочаговый» или «трансмуральный» инфаркт — некроз значительного участка миокарда, обычно — трансмуральный.
Ишемия, сопровождающаяся элевацией ST (STEMI и стенокардия Принцметала) разбираются в соответствующих статьях, здесь же мы сосредоточимся на выявлении стабильной стенокардии и NSTEMI.
Вы помните, что понятие NSTEMI включает в себя не-Q инфаркт миокарда и нестабильную стенокардию: достоверно различить эти два диагноза можно только по наличию или отсутствию положительных маркеров некроза миокарда через 3-10 часов после начала симптомов. В первые часы ЭКГ-картина у них идентична.
ЭКГ-признаки ишемии миокарда
- Сегмент ST — это основной показатель нарушения кровотока. Менее массивная субэндокардиальная ишемия проявляется депрессией ST, а более значимая трансмуральная или субэпикардиальная ишемия — элевацией ST. Депрессия и элевация ST может развиваться за несколько минут, и так же быстро приходить в норму, — поэтому не всегда удается зарегистрировать изменение сегмента ST у больного с ишемией при рутинной ЭКГ.
- Зубец Т скорее отображает функциональное состояние миокарда, которое быстро изменяется при нарушении кровотока. По обратимости изменения зубца Т можно судить о степени повреждения сердечной мышцы вследствие ишемического эпизода: если некроза миокарда не произошло, то зубец Т нормализуется быстро, от 20 минут до нескольких дней. Если некроз произошел — то отрицательный Т сохраняется недели, а иногда — годы. Очень часто у пациентов после эпизода ишемии с уже нормализовавшимся сегментом ST можно обнаружить только изменения зубца Т, так как они более стойкие.
- Коротко: сегмент ST указывает на ишемию, а зубец Т — на изменения миокарда в следствие ишемии.
Дополнительные признаки — это появление на ЭКГ блокад и аритмий, ранее отсутствоваших у данного больного (см. пример 3).
Депрессия сегмента ST
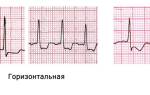
Депрессия сегмента ST может быть трех видов:
Косовосходящая депрессия ST часто возникает на фоне тахикардии (например, при физической нагрузке) и исчезает при урежении ЧСС. Такая депрессия является вариантом нормы. Косовосходящая депрессия, переходящая в высокоамплитудные «коронарные» зубцы Т может означать острейшую стадию обширного инфаркта миокарда (так называемые De Winter’s T-waves, см. статью про STEMI).
Горизонтальная и косонисходящая депрессия ST, глубиной ≥0,5 мм в двух и более соседних отведениях является признаком ишемии миокарда (все четыре примера выше).
Пример 1: ишемия во время велоэргометрии
Во время проведения велоэргометрии у больного развился классический приступ стенокардии напряжения, прекратившийся самостоятельно после остановки пробы. Снято используя ЭКГ-отведения по Нэбу.
Обратите внимание, что на этой ЭКГ есть все три ЭКГ-признака ишемии: изменение ST, изменение Т и динамика показателей во времени:
- На исходной ЭКГ виден зубец Q, депрессия ST до 0,05 мВ и отрицательный Т в отведении D (задняя стенка ЛЖ) — вероятно, больной ранее перенёс Q-инфаркт миокарда и сейчас у него сохраняются эпизоды ишемии в околоинфарктной зоне (ишемические изменения ST и Т).
- Во время нагрузки (3 мин.) на фоне частоты 120 уд./мин. возник болевой приступ, при этом в отведении D появилась значимая, до -0,2 мВ, депрессия ST (достоверная ишемия!), а в отведениях A и I — увеличилась амплитуда Т (ничего конкретно не означает, — неспецифические изменения реполяризации)
- После остановки пробы, на 10 минуте отдыха, в отведении D по прежнему отмечается депрессия ST до -0,1 мВ (до пробы было -0,5 мВ) и углубился зубец Т. Это указывает на сохраняющуюся гипоксию миокарда ЗСЛЖ — высокий риск реинфаркта в той же области. В этой ситуации необходима коронароангиография для точного выявления поражения коронарных артерий.
Пример 2: ишемия во время ходьбы
Больному, который жаловался на эпизоды давящей боли в области сердца во время нагрузки, сняли ЭКГ покоя. Затем попросили быстро походить до появления загрудинного дискомфорта и сняли ЭКГ после нагрузки.
У больного зафиксированы типичные для стабильной стенокардии ЭКГ-изменения:
- В сравнении с ЭКГ покоя после нагрузки в отведениях V4-V6 появилась значимая косонисходящая депрессия ST до -0,2 мВ.
- Также отмечается негативизация Т в трех показанных отведениях.
- Важно, что все эти изменения развились быстро — в течении нескольких минут.
Пример 3: нестабильная стенокардия
Больной Т., 50 лет госпитализирован с жалобами на боль в области сердца с иррадиацией в левую лопатку, нижнюю челюсть, имеющую «волнообразный» характер и продолжающуюся более часа.
У больного присутствуют признаки нарушения коронарного кровотока в передне-боковой стенке ЛЖ:
- косонисходящая депрессия ST в I, aVL, V2-V6
- инверсия T в I, aVL, V2-V6
- частые одиночные и парные полиморфные, политопные желудочковые экстрасистолы, суправентрикулярные экстрасистолы, ранее отсутствовашие у данного больного.
На догоспитальном этапе такая ЭКГ позволяет поставить диагноз «острый коронарный синдром без элевации ST» — NSTE-ACS, однако учитывая отрицательный тропониновый тест мы можем поставить диагноз «нестабильная стенокардия». Через 6 часов необходимо повторно проверить тропонины — если результат будет положительным, диагноз изменится на NSTEMI (не-Q инфаркт миокарда), что и произошло позже у данного больного.
Пример 4: не-Q инфаркт миокарда
Больной обратился за помощью после повторяющихся эпизодов загрудинной боли, последний из которых был особо сильным. Тропониновый тест — слабоположительный. Семейный врач диагностировал Синдром Велленса, тип Б.
- Заметна минимальная (до -0,05 мВ) депрессия ST в V4-V5
- Отмечаются отрицательные Т в V2-V6 с максимумом в V4 (в отведениях V4-V5 зубцы Т можно описать как «глубоко отрицательные» — характерный признак ишемического повреждения миокарда).
Такая комбинация изменений говорит нам о перенесенной ишемии передне-распространенной области ЛЖ и о возникшем вследствие этого повреждении миокарда. Положительные маркеры некроза миокарда позволяют нам достоверно говорить не просто о нестабильной стенокардии, а о не-Q инфаркте миокарда.
Особенности диагноза субэпикардиальная ишемия
Субэпикардиальная ишемия, указанная в вашем диагнозе, требует внимательного отношения к лечению. Что такое ишемия уже подробно рассмотрено. Однако при постановке диагноза все же играет роль локализация возможного повреждения. Не стоит думать, что существует универсальный протокол лечения любой ишемии.
Более того, каждый кардиолог в силу своего личного опыта может придерживаться своего протокола. Это его право в том случае, если его практика положительная.
Для общего понимания стоит понимать, что приставка суб- в медицинском использовании предполагает локализацию патологии ниже сего-то. В случае субэпикардиальной ишемии речь идет о расположении проблемы под наружной оболочкой стенки сердца (эпикард – это наружная оболочка).
Точно так же термин субэндокардиальная ишемия указывает на проблему под эндокардом (внутренний слой).
Ишемия молодеет
Если ранее данный тип патологий регистрировался, как правило, у пациентов пожилого возраста, то сейчас заболевания ССС все чаще встречаются у молодых пациентов и даже у детей.
Согласно статистике, приблизительно у пяти процентов пациентов моложе восемнадцати лет регистрируется ишемия миокарда различной степени выраженности.
Своевременное обследование (эхокардиография, электрокардиография, холтеровское суточное мониторирование и т.д.) и лечение у кардиолога позволяет значительно снизить риск развития тяжелых осложнений, частоты рецидивов, предупредить прогрессирование ишемических процессов в миокарде и улучшить качество жизни больного.
Ишемия миокарда и ишемическая болезнь сердца (ИБС)
Обратите внимание, что характеристика “транзиторная” означает именно кратковременность нарушения кровоснабжения локального участка. В ряде случаев кровоснабжение может быстро восстановиться и повреждений клеток сердечной мышцы удается избежать.
По глубине нарушения кровообращения выделяется:
- субэпикардиальная ишемия;
- субэндокардиальная;
- интрамуральная;
- трансмуральная ишемия.
Более длительные нарушения кровоснабжения либо хронические нарушения миокардиального кровообращения, обусловленные органическим поражением венечных артерий, приводят к ишемической болезни сердца. То есть мышечные волокна начинают погибать (некроз кардиомиоцитов).
Наиболее частыми проявлениями ИБС являются приступы стенокардии, миокардиальные инфаркты, различные формы кардиосклероза.
Причины развития ишемии миокарда
Ишемия миокарда может быть связана с множеством факторов. Предрасполагающими факторами, увеличивающими риск развития ишемии миокарда, является мужской пол и возраст старше сорока пяти лет.
У женщин заболевания ССС развиваются реже, чаще после наступления менопаузы (увеличение риска развития патологий сердечно-сосудистой системы в постменопаузальном периоде связано со снижением уровня эстрогенов).
У пациентов младше восемнадцати лет нарушения кровообращения чаще всего связаны с врожденными аномалиями венечных артерий, вирусными коронаритами, дилатационными и гипертрофическими кардиомиопатиями, врожденными пороками ССС т.д.
Развитие выраженных дислипопротеинемий не только увеличивает риск развития и быстрого прогрессирования атеросклеротического поражения сосудов, но также и способствует нарушению метаболических процессов в клетках миокарда.
Читайте также по теме
При патологи липидных обменов в крови наблюдается значительное повышение уровней атерогенных холестериновых фракций (липопротеинов с низкой и очень низкой плотностью) и триглицеридов.
Вследствие этого происходит увеличение вязкости крови, снижение эластичности сосудистых стенок, поражение сосудистой интимы липидными бляшками, образование микротромбов, нарушение кровообращения и т.д.
Также, распространенными факторами риска, способствующими развитию ишемии миокарда, является наличие у пациента:
- декомпенсированных форм сахарного диабета;
- аритмий различного генеза;
- нарушения свертываемости крови со склонностью к тромбообразованию;
- врожденных или приобретенных пороков сердца;
- ревматических кардитов;
- воспалительных поражений миокарда;
- аутоиммунных патологий, сопровождающихся системным поражением соединительной ткани;
- аневризмы сердца;
- хронических патологий легких обструктивного характера;
- ожирения;
- АГ (артериальная гипертензия) и гипертонических кризов в анамнезе;
- отягощенной наследственности (наличие у близких родственников патологий ССС);
- сердечных блокад (в особенности левой ножки пучка Гиса);
- сердечной недостаточности;
- почечных недостаточностей;
- патологий щитовидной железы;
- легочного застоя и т.д.
Кроме этого, развитию ишемии миокарда способствует злоупотребление спиртным напитками и табачными изделиями, малоподвижный образ жизни, частые стрессы, авитаминозы, хронический дефицит сна, соблюдение строгих малобелковых диет и т.д.
Классификация ишемий миокарда
Кроме разделения ишемии миокарда на субэпикардиальную, субэндокардиальную, интрамуральную и трансмуральную существует также классификация, основанная на локализации ишемического очага.
Согласно указанной классификации выделяются:
- переднеперегородочные ишемии;
- передневерхушечные;
- переднебоковые;
- ишемии, располагающиеся на задней стенке левого желудочка;
- боковые;
- заднебоковые.
Ишемическую болезнь сердца разделяют на:
- стенокардические приступы;
- миокардиальные инфаркты;
- постинфарктные кардиосклерозы;
- аритмические нарушения с миокардиальной ишемией;
- ишемические кардиомиопатии;
- внезапные кардиальные смерти;
- кардиосклерозы;
- безболевые формы ишемии миокарда (чаще всего, данный тип ишемии миокарда развивается у пациентов с декомпенсированными формами сахарного диабета).
Симптомы субэпикардиальной ишемии
Симптомы ишемии миокарда могут проявляться болевым синдром (появление жгучих, схваткообразных, острых болей за грудиной), тошнотой и изжогой, профузной потливостью, страхом смерти, выраженной тахикардией, ощущением «замирания» сердца и «перепадов» в его работе, слабым и нитевидным пульсом, резкими приступами головокружений, потерей сознания, частыми обморочными приступами, слабостью, затуманенностью сознания, бледностью кожи, выраженной одышечной симптоматикой и т.д.
Субэпикардиальная ишемия – принципы диагностики
Установить расположение зоны возможного повреждения сердечной мышцы после нарушения кровоснабжения возможно только инструментальными методами. Одним из основных и в то же время простых инструментов является ЭКГ.
Путем длительных исследований было выяснено, что повреждения сердечной мышцы по-разному реагируют на воздействие электродами аппарата ЭКГ. Либо не реагируют вовсе (не возбуждаются), либо реагируют (возбуждаются) не полностью. Реакция зоны повреждения отображается на кардиограмме в виде различий в расположении некоторых элементов.
Схематично процесс диагностики наличия повреждения и его локализации при помощи ЭКГ выглядит следующим образом:
Появившееся повреждение вызывает смещение сегмента ST относительно нулевой линии. Причем направление выпуклости дуги сегмента должно быть в сторону смещения. Если выпуклость направлена в другую сторону, то это будет уже не субэпикардиальная ишемия.
Следует отметить, что смещение сегмента ST в ряде случаев может указывать на наличие других патологий. Для уточнения диагноза, кардиолог использует дополнительные элементы кардиограммы.
Субэпикардиальная ишемия на ЭКГ
В зависимости от типа ишемии миокарда, ее признаки будут выявляться в различных отведениях ЭКГ:
- субэпикардиальная ишемия миокарда верхушечной области выявляется в V3-4 отведениях;
- субэпикардиальная ишемия миокарда передней области выявляется в V1-3 (для передне-перегородочной формы), в V1-4 (для передневерхушечной формы), V1-6 (для переднебоковой формы);
- ишемия задней стенки левого желудочка в II, III, aVF;
- субэпикардиальная ишемия заднебоковой области в III, II, aVF, V5-6 и т.д.
Наиболее выраженные изменения наблюдаются в отведениях, которые положительным полюсом расположены над ишемическими участками.
ИБС (ишемическая болезнь сердца) — недостаточность кровоснабжения сердца.
Ишемическая болезнь сердца (ИБС) — самая частая причина смерти людей в развитых странах. Россия не является здесь исключением. Причина ИБС — коронарный атеросклероз, то есть частичная или полная закупорка одной или нескольких коронарных артерий (артерий, обеспечивающих кровью само сердце) атеросклеротическими бляшками. Однако ИБС и коронарный атеросклероз — не синонимы. Для того, чтобы поставить диагноз ИБС необходимо доказать наличие ишемии миокарда с помощью методов функциональной диагностики.
Часто диагноз ИБС ставят необоснованно, особенно в пожилом возрасте. ИБС и пожилой возраст — это тоже не синонимы.
Существует несколько форм ИБС. Ниже будут рассмотрены самые частые из них — стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда. К другим формам ИБС относятся ишемическая кардиомиопатия, безболевая ишемия миокарда, микроциркуляторная стенокардия (кардиальный синдром X).
Факторы риска ИБС
Факторы риска ИБС — те же, что и вообще для атеросклероза. К ним относят артериальную гипертонию (стойкое повышение уровня артериального давления выше 140/90), сахарный диабет, курение, наследственность (инфаркт миокарда или внезапная смерть одного или обоих родителей в возрасте до 55 лет), малоподвижный образ жизни, ожирение, избыточный уровень холестерина крови. Важнейшая часть профилактики и лечения ИБС — воздействие на факторы риска.
Основное проявление ишемии миокарда — боль в груди. Выраженность боли может быть разной — от легкого дискомфорта, чувства давления, жжения в груди до сильнейшей боли при инфаркте миокарда. Боль или дискомфорт чаще всего возникают за грудиной, посередине грудной клетки, внутри нее. Боль нередко отдает в левую руку, под лопатку или вниз, в область солнечного сплетения. Могут болеть нижняя челюсть, плечо. В типичном случае приступ стенокардии вызывается физической (реже эмоциональной) нагрузкой, холодом, обильной едой — всем, что вызывает увеличение работы сердца. Боль служит проявлением того, что сердечной мышце не хватает кислорода: того кровотока, который обеспечивает суженная коронарная артерия, при нагрузке становится недостаточно.
В типичных случаях приступ устраняется (купируется) в покое сам по себе либо после приема нитроглицерина (или иных быстродействующих нитратов — в виде таблеток под язык или спрея). Надо иметь в виду, что нитроглицерин может вызывать головную боль и снижение артериального давления — это непосредственные проявления его действия. Самостоятельно более двух таблеток нитроглицерина принимать не следует: это чревато осложнениями.
Жалобы могут и отсутствовать (это так называемая безболевая ишемия миокарда), иногда первым проявлением ИБС становится инфаркт миокарда или внезапная смерть. В этой связи всем, у кого есть факторы риска атеросклероза и кто собирается заниматься физкультурой, необходимо пройти нагрузочный тест (см. ниже) — убедиться в том, что при нагрузке не возникает ишемии миокарда.
Перебои в работе сердца (экстрасистолы) сами по себе не являются признаком ИБС. Причина экстрасистол чаще всего так и остается невыясненной, и лечения экстрасистолия сама по себе не требует. Тем не менее у больных ИБС нередко встречается экстрасистолия при физической нагрузке: если провести нагрузочный тест, и убедиться, что при нагрузке экстрасистолия исчезает, то это говорит о доброкачественном ее характере, о том, что она не опасна для жизни.
Жалобы при ишемической кардиомиопатии характерны для сердечной недостаточности любого иного происхождения. Прежде всего это одышка, то есть чувство нехватки воздуха при нагрузке, а в тяжелых случаях и в покое.
Стенокардия напряжения
Стенокардию напряжения иначе называют стабильной стенокардией. Стенокардия считается стабильной, если в течение нескольких недель ее тяжесть остается постоянной. Тяжесть стабильной стенокардии может несколько меняться в зависимости от уровня активности пациента, от температуры окружающей среды.
Впервые возникшей называют стенокардию, возникшую несколько недель назад. Это пограничное состояние между стабильной и нестабильной стенокардией.
Тяжесть стенокардии напряжения характеризует ее функциональный класс: от первого (самого легкого), когда приступы возникают лишь на фоне выполнения тяжелой физической работы, до четвертого, самого тяжелого (приступы при незначительной физической нагрузки и даже в покое).
Диагностика
Электрокардиограмма (или эхокардиография) в покое НЕ ЯВЛЯЮТСЯ методами диагностики ИБС. Иногда эти методы, однако, позволяют диагностировать или выявить ИБС, например если удается обнаружить признаки перенесенного инфаркта миокарда, или если выполнять их на фоне болей в грудной клетки.
Также не служит методом диагностики ИБС холтеровский мониторинг (мониторирование ЭКГ), хотя этот метод и применяется с этой целью неоправданно широко. Депрессии сегмента ST, которые выявляют при холтеровском мониторинге ЭКГ, часто неспецифичны (то есть носят ложный характер), особенно у женщин. Холтеровский мониторинг лишь позволяет выявить
Главным методом диагностики ИБС являются нагрузочные пробы. Основные виды нагрузочных проб: ЭКГ-пробы с физической нагрузкой и стресс-эхокардиография, то есть проведение эхокардиографии во время физической нагрузки (или сразу после ее окончания) либо на фоне введения препаратов, повышающих работу сердца (например, добутамина). Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России выполняется всего в нескольких центрах и практически малодоступна.
По результатам нагрузочных проб принимается решение, направлять ли пациента на коронарную ангиографию. Почти никогда не надо начинать обследование с коронарной ангиографии. Это лучший метод визуализировать (рассмотреть) поражения коронарных артерий (атеросклеротические бляшки), но оценить их функциональную значимость (вызывают ли они ишемию миокарда или нет) коронарная ангиография зачастую не может.
Существует три главные возможности лечения стенокардии напряжения: медикаментозное, коронарное стентирование (ангиопластика с установкой стентов) и коронарное шунтирование. В любом случае лечение начинается с активного воздействия на факторы риска: с низкохолестериновой диеты, с отказа от курения, с нормализации артериального давления и т. д.
Каждый пациент, которому поставлен диагноз ИБС, должен в отсутствие противопоказаний принимать как минимум три препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин) и статин (например, аторвастатин, розувастатин).
Надо иметь в виду, что ни коронарное стентирование, ни коронарное шунтирование в целом не удлиняет жизнь. Есть лишь избранные группы пациентов, для которых это не верно. Так, шунтирование удлиняет жизнь у больных с поражением нескольких сосудов в сочетании с сахарным диабетом, при сильно сниженной общей сократительной функции сердца, при поражении проксимальных (начальных) отделов левой коронарной артерии.
Стентирование при стабильной стенокардии тоже имеет ограниченный набор жизненных показаний, и в целом служит улучшению качества жизни (то есть устранению симптомов), а не ее продолжительности. Надо иметь в виду, что стентированная артерия хоть и выглядит на снимках, как нормальная, на деле таковой не является. Стенты (расправленные металлические пружины) подвержены тромбозу и другим осложнениям. Поэтому после стентирования в течение длительного времени необходимо принимать не только аспирин, но и другой антиагрегант — клопидогрел, а это, в свою очередь, увеличивает риск кровотечений.
В любом случае решение о методе лечения надо принимать вместе с лечащим врачом, терапевтом или кардиологом, а не с ангиографистом и не с кардиохирургом — теми, кто выполняет стентирование или шунтирование.
Нестабильная стенокардия и инфаркт миокарда
Эти два угрожающих жизни состояния вызваны тем, что в какой-то момент атеросклеротическая бляшка в коронарной артерии становится нестабильной (нарушается ее оболочка, она изъязвляется). Нестабильная стенокардия и инфаркт миокарда составляют так называемый острый коронарный синдром, он требует немедленной госпитализации. Почти в половине случаев острому коронарному синдрому не предшествует стенокардия, то есть он развивается на фоне видимого здоровья.
Чаще всего острый коронарный синдром проявляется сильной нестерпимой болью в груди (за грудиной или ниже — в области солнечного сплетения, «под ложечкой»).
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.