Индекс ишемии по холтеру
Возможности холтеровского мониторирования в выявлении ишемии миокарда.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
На сегодняшний день скрининговым методом выявления ишемии миокарда по-прежнему является нагрузочный ЭКГ-тест. Тем не менее, можно встретить противоречивые публикации о возможностях холтеровского мониторирования в диагностике ИБС, при этом большинство авторов указывает на невысокую (от 10 до 50%) чувствительность этого метода. Поэтому обсуждение места холтеровского мониторирования в алгоритме верификации ИБС представляется актуальнойтемой практической кардиологии.
Преимущества и недостатки холтеровского мониторирования по сравнению с нагрузочным тестированием.
В публикациях,о которых говорилось выше,большинство авторов использует двух- и трехканальные суточные регистраторы ЭКГ. Разумеется,чувствительность метода будет гораздо выше при использовании двенадцатиканального регистратора, хотя, конечно, ни один из холтеровских регистраторов не сможет заменить нагрузочный тест в качестве скринингового метода.
У этих двух методов исследования есть общее: динамика ЭКГ во времени. Во всем остальном они принципиально различаются. При этом у холтеровского мониторирования по сравнению с нагрузочным тестированием имеются три принципиальных недостатка:
- во время холтеровского мониторирования пациент сам выбирает нагрузочный режим, поэтому часто не достигается субмаксимальная ЧСС;
- нагрузка не носит непрерывно-нарастающего характера;
- нагрузочный режим не поддается немедленному контролю врача (возможен только ретроспективный анализ).
Тем не менее, у холтеровского мониторирования имеется ряд преимуществ в выявлении ишемии миокарда как по сравнению со стандартной ЭКГ покоя, так и по сравнению с нагрузочными тестами. К таким преимуществам относятся:
- возможность естественного моделирования (собирая анамнез, можно смоделировать практически любую типичную для пациента ситуацию,которая провоцирует ишемический приступ);
- возможность установления четкой причинно-следственной связи приступа и условий его возникновения (по дневнику сопоставляется активность пациента с временем начала и окончания эпизода ишемии);
- выявление немой ишемии миокарда, особенно в ночные часы;
- оценка эффективности антиангинальной терапии в зависимости от времени суток и возможность более четкой терапевтической коррекции с учетом других изменений (например, нарушений ритма и проводимости сердца).
Ишемией миокарда является ситуация недостаточности кровоснабжения миокарда с двумя различными исходами: последующим восстановлением обмена веществ в кардиомиоцитах (возникает нарушение процесса реполяризации и регистрируется динамика зубца Т) или прогрессирующим развитием повреждения мышечных волокон (проявляется определенными формами смещения сегмента ST выше или ниже изолинии). При дальнейшем ухудшении кровоснабжения сердца происходит необратимое повреждение большего количества миокардиоцитов, развитие воспаления и некроза. При этом отмечается выраженная динамика ST сегмента и изменение комплекса QRS.
Во время холтеровского мониторирования можно отчетливо увидеть первые два исхода коронарной недостаточности, о которых и пойдет разговор в этой лекции.
Варианты ишемической и неишемической динамики ST-T.
Не всякая динамика ST-T (конечной части желудочкового комплекса) должна расцениваться как ишемическая. Существуют наиболее типичные варианты ишемических изменений зубца Т и сегмента ST в мониторных отведениях, а также стереотипные состояния состояния, с которыми приходится дифференцировать эпизоды ишемии миокарда.
Динамика зубца Т
При ишемии миокарда в зависимости от зоны поражения (субэндокардиальная или субэпикардиальная) регистрируются различные зубцы Т: высокий заостренный, уплощенный или инвертированный (отрицательный).
Ведущее значение в диагностике ишемии имеет не фоновый характер этих изменений, а их динамика за все время регистрации. При этом самым сложным обстоятельством является то, что все три описанные формы зубца Т могут быть позиционными. Особенно часто такая динамика зубца Т регистрируется в ночное время. В сомнительных случаях имеет смысл сделать тестовые регистрации в разных положениях тела: стоя, лежа на правом и левом боку, лежа на спине, лежа на животе.
В отрыве от клинической картины, изменения зубца Т при регистрации ЭКГ покоя не специфичны для ишемической болезни сердца. Так, например, высокий заостренный зубец Т (рис.1)следует дифференцировать с синдромом ранней реполяризации желудочков, гиперкалиемией, провлениями алкогольной кардиомиопатии, ваготонией.
Рис. 1. Пациент К., 54 лет: на момент проведения холтеровского мониторирования уровень K+ в крови составил 5.35 мэкв/л (в норме до 4.7 мэкв/л).
При выявлении отрицательных или сглаженных Т зубцов необходимо дифференцировать ишемию миокарда с другими ситуациями, например:
- вариантами нормальной ЭКГ у детей и подростков;
- «спортивное сердце» (изменения ЭКГ на фоне интенсивных физических нагрузок в настоящее время или в прошлом);
- гипервентиляцией;
- проявлениями перикардита, миокардита (отрицательные Т зубцы в большинстве или во всех отведениях);
- аритмогенной дисплазией правого желудочка (чаще регистрируется отрицательный Т зубец в отведениях V1-V2);
- нарушением мозгового кровообращения (глубокие отрицательные зубцы Т с широким основанием);
- интоксикацией окисью углерода;
- типокалиемией.
Именно соответствие по времени инверсии зубца Т типичному болевому приступу по дневнику (давящая боль в области сердца) делает наиболее вероятным ишемический характер инверсии зубца Т (рис.2).
Рис.2.Больной Г., 63 лет: появление инверсии зубца Т при подъеме по лестнице (соответствует пометке в дневнике «давящая боль в груди»).
Индекс ишемии при холтеровском мониторировании норма
Показания для проведения диагностики ИБС и расшифровка результатов
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Диагностика ишемической болезни сердца (ИБС) – ряд медицинских исследований, направленных на обнаружение ишемической болезни сердца у пациента и на определение характера и стадии развития заболевания. Обследование проводится по назначению врача или по желанию пациента для профилактики.
Показания для диагностики ИБС
Если обследование назначается врачом, то должны быть показания, которые одновременно являются симптомами ишемической болезни сердца. Врач назначает диагностику ИБС при следующих показаниях:
- Давящая боль в левой части груди. Появляется при любых нагрузках, а при отдыхе практически не ощущается.
- Резкие сбои сердечного ритма, при которых пульс может значительно учащаться или замедляться. Больной ощутит серьезную одышку даже при отсутствии физических нагрузок.
- Появление одышки при незначительных нагрузках (ходьба на небольшое расстояние, подъем по ступенькам и т.д.).
- Внезапные приступы головокружения.
Перечисленные симптомы ишемической болезни сердца характерны для стенокардии и проявляются на поздних стадиях развития болезни.
Однако в некоторых случаях ишемию выявляют и на ранних этапах по менее заметным симптомам:
- Периодические приступы изжоги, возникающие без причины.
- Чувство сдавленности и дискомфорта в грудной клетке.
- Постоянные одышки, возникающее при любых физических нагрузках.
- Внезапное чувство беспричинного панического страха.
- Повышенное потоотделение, возникающее даже без повышения температуры и физических нагрузок.
Важно! Ишемия не всегда развивается постепенно. В некоторых случаях может сразить пациента за считанные минуты и привести к летальному исходу. В такой ситуации у пациента наблюдаются ярко выраженные симптомы инфаркта: пронзающая боль в левой части груди (нередко болевые ощущения могут появляться и в других левосторонних зонах, таких как: лопатка, мизинец, левая сторона нижней челюсти и т.д.), сильная одышка, нарушение сердечного ритма и потеря сознания.
Любые из вышеперечисленных симптомов — показание для осмотра пациента на наличие ишемической болезни сердца. Однако для больных в возрасте от 53 до 64 лет диагностику рекомендуется проходить не менее одного раза в год, даже при отсутствии соответствующих симптомов.
Методы диагностики ИБС
Методы исследования больных на наличие ишемической болезни сердца делятся на три группы:
- Визуальный осмотр и опрос пациента.
- Лабораторные анализы.
- Инструментальная диагностика.
Во время визуального осмотра врач измеряет давление и пульс, прослушивает легкие и сердце стетофонендоскопом. Такая диагностика позволяет врачу выявить один или несколько заболеваний, схожих между собой по симптоматике, или исключить неполадки в сердечно-сосудистой системе больного.
После визуального смотра врач дополнительно проводит опрос пациента, дабы узнать его текущее состояние и имеющиеся жалобы. При детальном выслушивании больного важно выяснить: когда впервые ощутил проявление симптомов ишемии, и встречались ли подобные заболевания у родственников. Полученная информация поможет врачу узнать причину возникновения ИБС и исключить фактор наследственности.
В некоторых случаях провести опрос пациента не представляется возможным в силу психических расстройств, возникших в результате развития заболевания. В такой ситуации врач назначает больному дополнительные лабораторные анализы или инструментальную диагностику, по результатам которых устанавливает точный клинический диагноз.
Общий анализ крови при ИБС
Общий анализ крови – лабораторное исследование, которое назначается больному, чтоб узнать показатели гемоглобина, эритроцитов и лейкоцитов в организме, уровень холестерина в крови. По полученной информации врач определит состояние пациента, примерное время возникновения ишемической болезни сердца.
На практике общий анализ крови не может раскрыть полную картину текущего состояния сердечно-сосудистой системы больного, поэтому на основе данного исследования поставить точный диагноз не получиться. Однако по состоянию крови определяют другие патологии, способствующие возникновению ИБС: анемию и инфаркт миокарда.
Биохимический анализ крови при ИБС
Благодаря биохимическому исследованию крови врач определяет форму и стадию развития ишемии на основе показателей ферментов, электролитов и белков в организме больного. На практике такой диагностический метод определения ИБС считается наиболее точным и назначается при малейших подозрениях на заболевание.
При ишемии и сопутствующих заболеваниях (инфаркт, стенокардия или анемия) в мышечных клетках, в клетках печени и миокарда возникают резкие скачки уровня ферментов: АЛТ, КФК и АСТ, что считается важным показателем при диагностировании. Поэтому во время биохимического анализа крови врач определяет уровень вышеперечисленных ферментов и устанавливает на них специальные маркеры.
На практике маркеры сердечной недостаточности четко фиксируют показатели АСТ, АЛТ и КФК в организме больного на момент проведения диагностики, и в дальнейшем, благодаря этим маркерам, врач отследит малейшие скачки ферментов, попутно определяя причину такого явления.
К примеру: когда целевой уровень ферментов резко повышается, то это свидетельствует о перенесенном инфаркте или о наличии острой сердечной недостаточности у больного, что в дальнейшем может спровоцировать ИБС. Если уровень ферментов падает, то причина кроется не в сердечно-сосудистой системе, а в другой области организма.
Помимо вышеперечисленных показателей биохимия крови позволяет распознать уровень калия и натрия в организме пациента. Обычно любые отклонения от нормальных показателей свидетельствуют о нарушенном сердечном ритме больного, что считается первопричиной появления ишемической болезни сердца.
Холтеровское мониторирование при ИБС
Еще одной довольно точной методикой диагностирования ишемии считается холтеровское мониторирование, позволяющее отследить периодические проявления патологии у больного в течении суток. Проводится исследование так же, как и эхокардиография, с помощью специальных датчиков, подключенных к пациенту, которые считывают информацию о работе сердца на протяжении 24 часов.
Важно! Эхокардиография проводится в течении короткого периода времени и в большинстве случаев определяет лишь тот тип ишемической болезни сердца, который развивается в организме пациента постепенно. Холтеровское мониторирование позволяет определить форму ИБС, которая проявляется кратковременными вспышками и недоступна для диагностирования другими способами.
ЭКГ при ишемической болезни сердца
Эхокардиография считается обязательным исследованием, которое проводится пациентам с подозрением на ИБС. С помощью данного метода врачи диагностируют любую форму ишемии, кроме той, которая имеет моментальное течение (острая ишемия).
Сама процедура происходит путем подключения больного к специальному аппарату, который считывает все движения в сердечно-сосудистой системе и транслирует их на чистый лист бумаги в виде кривых линий. Далее по полученным результатам врач определяет форму ИБС и общее состояние сердечно-сосудистой системы.
Подобная аускультация сердца позволяет врачу быть уверенным в диагнозе ИБС и в сопутствующих заболеваниях: стенокардии и инфаркта миокарда. Эхокардиография дает информацию и о первоначальных симптомах возникновения болезни: аритмии, нарушении обмена веществ в области сердца, наличии гликозид и увеличенных отделов.
Функциональные пробы при ИБС
Метод диагностики больного с помощью функциональной пробы включает процедуру ВЭМ – запись кардиограммы сердца при повышенных нагрузках. Такое исследование позволяет врачу увидет изменения в сердечно-сосудистой системе пациента во время физических нагрузок.
Если результаты ВЭМ показывают явные отклонения от нормы, то существует большая вероятность возникновения острой ишемии. В таком случае процедуру срочно останавливают, а больного отправляют на дополнительные анализы, которые подтвердят или опровергнут опасения.
Важно! Диагностика ВЭМ важна для больных с подозрениями на ИБС. Ведь при ишемии артерии и сосуды сужаются, забиваясь холестерином, что провоцирует острую нехватку кислорода в сердце. При повышенных нагрузках сердечно-сосудистой системе требуется больше кислорода, в результате чего у больного развиваются характерные осложнения, указывающие на ишемию.
У больных, регулярно занимающихся спортом, результаты ВЭМ, более развернуты. Ведь при активном образе жизни организму требуется гораздо больше кислорода, и во время незначительной нехватки результаты ЭХОКГ при ИБС покажут сильные скачки сердечного ритма, свидетельствующие об удушье сердца.
УЗИ сердца при ИБС
УЗИ сердца – точное медицинское исследование, которое позволяет врачу отслеживать любые изменения в сердце пациента внешнего и внутреннего характера. Проводится путем сканирования грудной клетки больного ультразвуковым мобильным аппаратом, который располагается на левой части груди.
С помощью импульсов аппарат передает визуальное изображение сердца на экран, где врач детально его изучает. На практике с помощью УЗИ сердца определяют состояние и толщину мышечного слоя, размеры камер, плотность перегородок и состояние клапанов органа. Помимо пассивных изменений вполне можно отследить и активные отклонения, такие как фракция выброса крови.
УЗИ сердца — универсальная процедура, которая проводится и в плановом режиме, и в экстренном порядке, позволяя определить наличие ишемии, аритмии или стенокардии. По сравнению с остальными анализами процедура занимает минимум времени, но способна показать эффективные результаты.
Ангиография при ИБС
Еще одной точной диагностикой ишемической болезни сердца называют ангиографию. Пациенту вводится внутривенный контраст, который через короткое время заполнит систему кровообращения. Далее больного направляют на рентгеноскопию, где с помощью рентген аппарата проводят детальное обследование артерий.
Благодаря введенному контрасту рентгеноскопия детально показывает отклонения в анатомической структуре сосудов. А поскольку ИБС развивается в результате того, что уровень холестерина в организме значительно поднимается, то такая диагностика поможет выявить очаг зарождения недуга.
Затруднения при диагностике ИБС
При обнаружении первых симптомов ишемии врач незамедлительно отправляет пациента на лабораторное и инструментальное обследование, которое подтвердит или опровергнет предварительный диагноз. Однако бывают исключения, когда план обследований рушится из-за затруднений при диагностике ИБС:
- Субъективная клиническая оценка заболевания.
- Ранняя стадия показателя СН имеет ассимптоматичный характер, и вышеперечисленные методы диагностики ИБС не могут ее распознать.
- Поздняя стадия развития болезни проявляется нехарактерными симптомами. В таком случае пациенту назначается диспансеризация с дальнейшим хирургическим вмешательством и стационарным лечением.
- У пациентов с желудочной дисфункцией наблюдают резкое повышение уровня NT pro BNP показателя в организме, что зависит от патологии сердечной недостаточности.
Важно! Показатель NT pro BNP – аналит, показывающий количество пептидов BNP в крови пациента. Показатель используют при иммунохимическом анализе. Что касается показателя BNP, то это пептид, который вырабатывается в желудочках сердца во время развития сердечной недостаточности.
Поэтому больные с повышенным уровнем BNP в крови становятся пациентами диспансерного режима. Ведь при обнаружении в организме больного первых симптомов ишемической болезни сердца действовать следует немедленно. В противном случае болезнь может развиться молниеносно, и пациента ждет летальный исход.
Профилактика ИБС
Пациенты в возрасте от 53 до 64 лет склонны к ишемии, и во избежание зарождения недуга в организме им необходимо проходить своевременную профилактику. Сегодня медицине известны следующие способы обезопасить себя от ИБС:
- Контроль массы тела.
- Правильное питание.
- Отказ от пагубных привычек.
- Регулярные физические нагрузки.
Контролировать массу тела для людей, предрасположенных к ишемии, важно, так как избыточный вес может оказывать серьезные нагрузки на сердце.
Однако чтобы определить: есть ли у вас лишний вес, нужно провести небольшой расчет соотношения роста к массе. А делается это следующим образом: берем массу человека в кг (к примеру: 107 килограмм) и измеряем рост (возьмем рост 180 см). Проводим расчет пропорции массы тела к росту, который выглядит следующим образом: 107/ (1,8 * 1,8) = 107/3,6 = 29,7.
В конечном результате, который составил 29,7, мы увидим индекс соотношения массы тела к росту. По норме он не должен превышать отметки в 19 – 23. Если показатель существенно выше нормы, то человеку срочно нужно избавляться от лишних килограммов.
Правильное питание также играет не последнюю роль в профилактике ишемии, так как при несбалансированном рационе сердце работает нестабильно, а пульс то учащается, то замедляется. Поэтому пациентам в возрасте от 56 до 65 лет рекомендуется внести корректировки в дневное меню:
- Избавиться от жирной пищи.
- Ограничить потребления сладостей и сахара.
- Уменьшить количество потребляемой соли до 4 г в сутки.
- Увеличить объемы жидкости, выпиваемой за 1 сутки, до 2 литров.
Ну и напоследок, в качестве профилактики ИБС, внесите в распорядок спортивные упражнения. Даже короткие подходы по 10 – 15 минут хотя бы 2 – 3 раза на день смогут положительно повлиять на здоровье, уменьшив шанс возникновения ишемии в сердечно-сосудистой системе. Однако не следует усердствовать с физической активностью, так как если пульс поднимется до критической отметки, то это спровоцирует сердечную недостаточность или стенокардию.
Индекс ишемии при холтеровском мониторировании
Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Стандартная электрокардиография, сделанная в состоянии покоя, предоставляет ограниченные возможности для выявления ишемической болезни сердца. Отсутствие отклонений от нормы на электрокардиограмме покоя не является основанием для исключения диагноза, так как большая часть нарушений ритма или ишемии миокарда происходит кратковременными эпизодами — при попадании в стрессовую ситуацию, во время физических нагрузок и так далее. Более чем у половины больных ишемией ЭКГ покоя ничем не отличается от кардиограммы здорового человека.
Холтеровское мониторирование
Более показательной в сравнении с ЭКГ покоя является регистрация показателей во время стенокардического эпизода. Изменение характерных показателей в результате приступа и после его купирования позволяет подтвердить наличие преходящей ишемии сердца.
Конечно, проведение электрокардиографии в момент приступа усложняется рядом технических трудностей. Поэтому при необходимости подтвердить диагноз ишемической болезни сердца прибегают к нагрузочным тестам или 12-канальному холтеровскому мониторированию для пациентов, которым противопоказаны тесты с применением физических нагрузок.
Суть холтеровского мониторирования заключается в непрерывной записи ЭКГ на карту памяти, находящуюся в специальном приборе на теле пациента. С помощью специальной компьютерной программы запись обрабатывается на компьютере. Врач функциональной диагностики изучает результаты и дает заключение об ишемических изменениях в миокарде.
Длительная регистрация ЭКГ дает возможность выловить болевые и бессимптомные эпизоды ишемической болезни, а также возможные сбои сердечного ритма и проводимости в обстановке, естественной для пациента, чего практически невозможно добиться при помощи других исследований.
Применение холтеровского мониторирования представляет наибольшую ценность для исследования бессимптомной формы ишемии. На данный момент только этот метод предоставляет возможность оценить, выявить степень тяжести заболевания и проанализировать изменения ЭКГ, происходящие в любое время суток вне стационарного наблюдения.
Показатели суточного мониторирования учитываются при постановке диагноза только в случае, если они отвечают критериям ишемической болезни.
Диагностические критерии
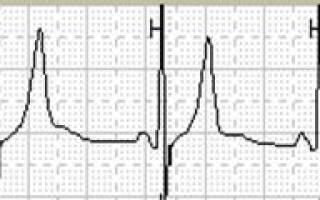
Для оценки состояния пациента обращаются к стандартному критерию ишемического события (формула 1х1х1). Для этого на графике ЭКГ рассматривают расхождение сегмента SТ с изоэлектрической линией.
- Горизонтальное или косонисходящее смещение сегмента ST на 1 мм и более.
- Период изменения не менее 1 минуты.
- Промежуток между эпизодами не менее 1 минуты.
Сегмент ST — это фрагмент кривой ЭКГ, соответствующий периоду сердечного цикла, когда левый и правый желудочки охвачены возбуждением. Начинается в точке J (ST-соединение). По его положению на графике ЭКГ можно определить насыщаемость тканей сердечной мышцы кислородом. В условиях достаточного питания клеток сегмент ST совпадает с изолинией. За норму принимают и его легкое отклонение от горизонтальной линии. Выраженный подъем или снижение сегмента указывает на патологические процессы в миокарде — кислородное голодание тканей, ишемия. Сдвиг сегмента ST ниже изолинии при стабильной стенокардии — более распространенное явление, чем его элевация.
Длина отрезка ST на ЭКГ зависит от частоты сердечных сокращений. Чем быстрее сокращается сердечная мышца, тем короче этот участок выглядит на кардиограмме.
Индекс ишемии при холтеровском мониторировании рассчитывается по формуле ST/ЧСС. Индекс ишемии миокарда при холтеровском мониторировании норма: значения менее 1.4 мв/уд/мин. Критичным считается падение ниже 0.7.
Особенности интерпретации
При проведении дифференциальной диагностики возникают некоторые сложности с интерпретацией отклонений сегмента ST от нормального положения. К примеру, сдвиг сегмента ниже изолинии обнаруживается не только при ишемической болезни, но и при гипертрофии желудочков сердца, электролитных нарушениях, вегетативных расстройствах, гормональном дисбалансе. Изменения на ЭКГ могут вызываться патологическими изменениями в сердечно-сосудистой системе, включая артериальную гипертензию, брадикардию, кардиомиопатию.
Клинически значимую депрессию фрагмента ST выявляют у половины исследуемых без сердечной патологии в анамнезе. На динамику сегмента ST фактически здорового человека влияет большое количество факторов. К наиболее значимым причинам относят: психоэмоциональное состояние, табакокурение, изменение положения тела, парасимпатикотония.
Влиять на уровень сегмента ST на схеме ЭКГ может прием некоторых лекарственных препаратов: адреноблокаторв, антиаритмических препаратов, некоторых цитостатиков, антидепрессантов.
Выявлена зависимость появления эпизодов ишемии от времени суток. Чаще всего приступы регистрируются в ранние утренние часы (4–6 утра) и поздно вечером (10–12 вечера). Отклонения сегмента ST связаны с циркадными ритмами — природными суточными колебаниями активности различных процессов внутри организма. Так, в дневное время и утром вследствие естественного повышения симпатического воздействия на сердце отрезок ST может смещаться вниз. Поздним вечером и в ночное время регистрируют элевацию сегмента.
Анализ изменений зубца Т
Зубец Т отражает цикл реполяризации (восстановления) желудочков сердца. Его анализ в качестве показателя ишемической болезни не имеет такого большого веса, как изучение отрезка ST. Рубцовые колебания нередко возникают в связи с позиционными изменениями сердца. В течение суток зубец Т может снижаться, утолщаться, трансформироваться в отрицательный. Большинство исследователей сходится во мнении, что изменения зубца нельзя рассматривать как проявление ишемической болезни.
Однако, некоторые исследователи настаивают: если наблюдается инверсия или возникает огромный зубец длительностью более минуты, можно предполагать наличие ишемии тканей миокарда.
Интервал QT
Интервал QT (электрическая систола желудочков) соответствует циклу возбуждения всех отделов желудочков сердца с их последующей реполяризацией. Является одним из наиболее значимых параметров электрокардиограммы.
Так как при ишемической болезни снижается сократительная способность сердечной мышцы, при диагностике следует принимать во внимание значение длины интервала QT. Удлинение данного отрезка на кардиограмме говорит о снижении скорости проведения электрического импульса через предсердно-желудочковое соединение. Отклонение от нормы сегмента ST и зубца Т на кардиограмме считают признаком ишемической болезни, при условии увеличения интервала Q T более чем в 1,1 раза.
Болевой синдром и изменения в кардиограмме
Как правило, стенокардия предшествует изменениям на графике ЭКГ. Однако, не исключено совпадение по времени болевого синдрома с моментами изменений на ЭКГ или появлением болей в конце эпизода отклонения фрагмента ST. Болевые ощущения, как правило, проходят быстрее, чем исчезает расхождение отрезка ST с изолинией. Но иногда случается и наоборот. В таком случае выполненная с запозданием, хотя и во время стенокардического эпизода, кардиография не позволяет выявить сбой в работе миокарда.
Немая ишемия
При нагрузочных тестах у части исследуемых выявляют классическую ишемическую депрессию сегмента ST при отсутствии болевого синдрома. Среди молодых пациентов более половины всех приступов протекает бессимптомно. У одной части больных наблюдается сочетание болевой и безболевой форм ишемии, а у другой — все эпизоды являются немыми. В результате исследований выявлено, что среди лиц с несомненными рубцовыми изменениями ЭКГ 25% больных не знали о перенесенном ими немом инфаркте.
Безболевая ишемия проявляет себя при стандартных физических нагрузках и не сопровождается значительным ростом частоты сердечных сокращений. По этой причине предполагают, что в основе ишемии при безболевой форме преобладает не увеличение потребности тканей сердца в кислороде, а недостаточное их снабжение в результате вазоспазма. Этим объясняют, почему приступы болевой ишемии происходят чаще при умственной нагрузке, курении и переохлаждении организма. Полного понимания на данное время патогенеза немой ишемии нет.
Безболевая ишемия миокарда выступает неблагоприятным прогностическим фактором, так как способствует увеличению коронарных осложнений. При бессимптомной форме ишемии риск инфаркта увеличивается в 1,5 раза, внезапной смерти возрастает в 5–6 раз. Прогностическое значение бессимптомной ишемии настолько существенно, что рекомендуется проведение теста с физической нагрузкой перед началом интенсивных физических тренировок у мужчин старше 45 лет и у женщин в возрасте от 55 лет и выше, независимо от того, входят ли они в группу риска.
Диагностические критерии немой ишемии те же, что и при других формах заболевания, то есть, представлены формулой 1x1x1. Однако, исследователи расходятся во мнениях относительно того, что принимать за начало и прекращение ишемического приступа на графике ЭКГ. Многие определяют временной промежуток приступа по общему времени отклонения сегмента ST от уровня изолинии. Хотя более правильно было бы с методологической точки зрения принимать за начало и окончание приступа отклонение депрессии на уровень менее 1 мм от изолинии.
Эффективность метода
Несмотря на более чем 50 лет истории применения длительной регистрации ЭКГ в клинических исследованиях, надежность диагностики с помощью такого метода все еще ставится под сомнение.
Следует заметить, что на достоверность данных, полученных при проведении процедуры, весомо влияет следование требованиям методологии. При адекватном подборе пациентов, соответствующим показаниям для проведения теста и квалифицированном анализе полученных данных, данный способ диагностики оказывается достаточно информативным. Конечно, по результатам только суточного мониторирования диагноз ишемия не ставят. Для подтверждения подозрений на ишемическую болезнь анализируют клинические данные и результаты других тестов, в первую очередь — нагрузочных проб.
Преимущество суточного мониторирования в том, что его результаты позволяют оценить степень повреждения коронарного русла, определить наиболее вероятные патогенетические механизмы выявленных сбоев в работе сердца, дополнить результаты других тестов при составлении прогноза. Динамика данных ЭКГ при бессимптомной форме ишемической болезни помогает отследить эффективность лечения.
Холтеровское мониторирование – точность и надежность в диагностике болезней сердца
Первый в мире электрокардиограф был создан в конце XIX века английским ученым медиком Уоллером. Его изобретение стало настоящим прорывом в диагностике сердечно-сосудистых заболеваний. С начала XX века этот необходимый инструмент в работе кардиологов непрерывно усовершенствовался, и в наши дни без него не обходится ни одна больница.
Что показывает холтеровское мониторирование?
В диагностике сердечно-сосудистых заболеваний ЭКГ имеет большое значение. Единственным недостатком этого метода, который усложнял диагностирование патологий, считалась невозможность наблюдения за работой сердца в течение продолжительного времени. Его удалось устранить американцу Норману Холтеру в 1961 году, изобретшему переносный кардиограф, который и назвали именем талантливого ученого.
Современный «Холтер» – аппарат небольшого размера, позволяющий носить его на теле без видимого неудобства. Суточное мониторирование ЭКГ по Холтеру – это беспрерывный контроль работы сердечной мышцы пациента в привычной для него обстановке. С его помощью врач фиксирует симптомы возникшей патологии и устанавливает ее причину. Этот вид диагностики проводится разными способами:
- Подробная запись сердечного ритма пациента в течение нескольких суток, которая регистрирует около 100 тысяч сердечных сокращений.
- С помощью подкожного имплантата выполняется многомесячная масштабная регистрация.
- Эпизодичная оценка работы сердца во время физической нагрузки на организм или болевых ощущений в груди. В этом случае работа прибора осуществляется путем нажатия кнопки самим пациентом.
Холтеровское мониторирование – расшифровка
Расшифровка холтеровского мониторирования ЭКГ выполняется специальной компьютерной программой, установленной в клинических дешифраторах. Начальный этап электроклассификации осуществляет само устройство в процессе работы. Все данные, записанные прибором, кардиолог вводит в компьютер, вносит исправления и выписывает заключение. После расшифровки и тщательного анализа результатов мониторинга пациент получает подробное заключение и направление на лечение, если возникает такая необходимость.
Описание результатов мониторинга осуществляется по следующим параметрам:
- указываются тип и вид наблюдения;
- общая частота сокращений сердечной мышцы за весь период наблюдения;
- описывается тип сердцебиения: нормальное, редкое или учащенное;
- частота сердечного ритма во время физической нагрузки и в состоянии покоя;
- отмечаются наличие аритмии, если она имела место, и другие нарушения в работе сердца;
- фиксируется количество случаев тахикардии и их возможная связь с физическими или психологическими нагрузками;
- изменения конечного участка желудочкового комплекса;
- изменения интервалов PQ и QT.
Холтеровское мониторирование – норма
Правильно оценить нормальную функцию или выявить патологию миокарда может только квалифицированный специалист. По результатам диагностики определяется состояние сердечной мышцы, достаточность ее кровоснабжения или наличие кислородного голодания. Нормой является синусовый ритм миокарда и ЧСС в пределах 85 ударов в минуту. Суточное наблюдение сердечного ритма используют при подозрении на ишемическую болезнь сердца.
Признаки этого заболевания появляются при снижении проводимости коронарных артерий. В данном случае «холтер» регистрирует депрессию сегмента ST. Индекс ишемии при холтеровском мониторировании составляет снижение ST до 0,1 мВ. Обследование здорового сердца покажет другую картину: нормой в случае отсутствия ИБС принято считать подъем данного участка до 1 мм.
Система холтеровского мониторирования
Многие сердечно-сосудистые заболевания в начальной стадии не вызывают специфических симптомов. Пациент может ощущать дискомфорт в области груди лишь в процессе активной жизнедеятельности или в ночное время. Сбой сердечного ритма (аритмия), которому характерна непостоянность, очень сложно выявить в процессе проведения обычной электрокардиограммы в условиях клиники.
В таких случаях на помощь кардиологам приходит система холтеровского мониторирования ЭКГ, которая описывает работу миокарда в течение суток. Современные аппараты отличаются от первых образцов небольшим размером и весом, что позволяет пациенту вести привычный образ жизни. Все исходные данные обладают предельной точностью и достоверностью, что существенно ускоряет выяснение причины сердечных патологий.
Наложение электродов при холтеровском мониторировании
Мобильная электрокардиограмма выполняется регистратором, который фиксирует показания ЧСС с помощью электродов одноразового пользования. Сам прибор холтеровского мониторирования работает на батарейках и располагается на поясе пациента в специальном чехле. Аппараты непрерывного наблюдения за работой сердечной мышцы, в зависимости от модели, принимают от 2 до 12 независимых каналов ЭКГ и оснащены кабелем с 5, 7 или 10 разветвлениями к которым крепятся электроды. Они фиксируются на грудной клетке пациента с помощью пластыря в местах с наименьшим количеством жировой ткани.
Во время проведения обследования предполагается использование специального геля, который способствует повышению электропроводности поверхности тела. Участки кожи и металлические части электродов предварительно обрабатывают очищающим раствором и обезжиривают. Все эти манипуляции выполняют квалифицированные специалисты в поликлинике.
Холтеровское мониторирование ЭКГ и АД
В ряде случаев пациент нуждается в двойном исследовании. Помимо наблюдения за функцией миокарда врач имеет возможность отследить динамику артериального давления больного. Суточное мониторирование по холтеру ЭКГ и АД назначают для подтверждения или опровержения предварительного диагноза, например при ИБС.
Холтеровское мониторирование ЭКГ
Мониторирование ЭКГ по холтеру – это постоянная графическая запись сокращений миокарда, которая является одной из двух главных диагностических методик при различных заболеваниях сердечно сосудистой системы. Он считается наиболее действенным при выявлении аритмии и скрытой форме ишемии миокарда. Очень часто эти заболевания сопровождаются артериальной гипертензией или гипотонией.
Холтеровское мониторирование давления
Этот метод предусматривает наложение манжетки на плечо пациента, которая присоединяется к прибору и измеряет кровяное давление параллельно с электрокардиограммой. Иногда сбой сердечного ритма напрямую зависит от «скачков» артериального давления в определенное время суток или в результате физической или эмоциональной нагрузки. Мониторирование АД по холтеру помогает установить эту связь, найти и устранить причину патологии.
Холтеровское мониторирование – как себя вести?
Пациенты, которым назначили суточное холтеровское мониторирование, должны правильно к нему подготовиться. Особой сложности в такой подготовке нет. Несколько важных аспектов, на которые следует обратить внимание:
- Перед началом процедуры важно принять ванну или помыться в душе, так как аппарат нельзя подвергать действию воды.
- На одежде и на теле не должно быть металлических изделий.
- Важно предупредить врача о принимаемых медицинских препаратах, если их нельзя отменить.
- Нужно предоставить специалисту результаты проведенных анализов и других методов диагностики.
- Необходимо поставить в известность медицинский персонал о наличии кардиостимулятора, если он имеет место.
- Не стоит акцентировать внимание на приборе, который вы будете носить на протяжении суток, так как это может повлиять на результаты обследования. Лишняя эмоциональность не принесет пользы. Постарайтесь провести это время как в обычные дни, занимаясь привычными делами.
Холтеровское мониторирование – что нельзя делать?
Суточное холтеровское мониторирование ЭКГ – полезный и необходимый диагностический метод, который требует от пациента придерживаться определенных правил:
- Не пользуйтесь электроприборами (зубная щетка, бритва, фен и т.д.).
- Находитесь на достаточном расстоянии от микроволновой печки, металлоискателей и магнитов.
- Рентген, УЗИ, КТ или МРТ нельзя проводить во время мониторинга.
- Ночью спите на спине, чтобы прибор не подвергался механическому воздействию.
- Не носите синтетического белья и верхней одежды.
Дневник холтеровского мониторирования
Холтеровское мониторирование сердечного ритма не ограничивается ношением прибора. Во время проведения процедуры пациент ведет дневник, в котором он отмечает:
- продолжительность рабочего дня и род занятий;
- время и вид отдыха;
- перечень пищевых продуктов и напитков;
- работу по дому;
- физические нагрузки;
- эмоциональное состояние;
- длительность и качество сна;
- прием лекарственных препаратов с указанием точного времени; этот аспект очень важен, если параллельно проводится холтеровское мониторирование АД;
- наличие неприятных или болевых ощущений в области сердца, головокружения, предобморочного состояния, головной боли и т.д.
После окончания обследования с пациента снимается прибор. Данные регистратора и записи из дневника помещают в компьютер для обработки, а затем кардиолог вносит коррективы и выписывает заключение.
Анализ сегмента ST при ХМ
Использование ХМ для документирования ишемических изменений миокарда по изменениям сегмента ST впервые было предпринято еще в первых исследованиях Холтера. Однако корректная интерпретация изменений сегмента ST остается актуальной проблемой до сегодняшнего дня.
интерпретации характера изменения сегмента ST. При анализе сегмента ST морфология комплекса QRS-T должна быть тщательно рассмотрена для того, чтобы убедиться, что он доступен для интерпретации с целью выявления ишемических изменений.
Ритм должен быть нормальным, синусовым. Исходное смещение сегмента ST не должно превышать 0.1 мВ, а по морфологии он должен быть немного косовосходящим с положительным зубцом T. В случае сегмента ST с уплощенным или отрицательным зубцом T также возможна интерпретация, следует избегать как нормы случаев: косонисходящего или корытообразного смещения сегмента ST. Для адекватной оценки сегмента ST высота зубца R в мониторируемом отведении должна быть ≥10 мм. Пациенты, у которых в 12 общепринятых отведениях ЭКГ выявляется гипертрофия левого желудочка (ЛЖ), предвозбуждение, блокада левой ножки пучка Гиса или неспецифические нарушения внутрижелудочкового проведения с задержкой ≥0.10 секунд, не подходят для оценки ишемии миокарда методом ХМ.
Отведение, выбираемое для мониторинга ишемии при ХМ, не должно иметь зубца Q длительностью ≥0.04 сек и выраженного исходного смещения сегмента ST. Смещение сегмента ST при наличии блокады правой ножки пучка Гиса может быть нтерпретировано, особенно в левых прекордиальных отведениях. Лекарственная терапия, например дигоксином и некоторыми антидепрессантами, может приводить к деформации сегмента ST и мешать точной интерпретации смещений сегмента ST. Смещение сегмента ST обычно прослеживается с помощью курсоров на линии P-R для определения изоэлектрической линии и на точке J и/или через 60-80 мсек. после точки J для выявления смещения сегмента ST.
Ишемия диагностируется как последовательность изменений ЭКГ, включающих в себя горизонтальную или косонисходящую депрессию сегмента ST ≥0.1 мВ с постепенным началом и окончанием, которая длится как минимум 1 минуту. Каждый эпизод преходящей ишемии должен быть отделен от других эпизодов периодом минимальной длительностью в 1 минуту, во время которого сегмент ST возвращается к исходному уровню (правило 1х1х1).
Следует отметить, что ряд исследователей предпочитают, чтобы интервал между эпизодами был, по меньшей мере, в 5 минут. Руководство АСС/АНА рекомендует использовать 5-минутный интервал между эпизодами, потому что суммарная продолжительность конца одного эпизода и начала другого должна составить более 1 минуты, чтобы они были физиологически различимы.
Во время использования функции «суперимпозиции», система показывает нормальные комплексы, служащие для измерения сегмента ST. Величина смещения сегмента ST и наклон сегмента ST обычно идентифицируются и представляются как часть суточного тренда.
Основными используемыми в практике критериями выявления ишемии миокарда при ХМ являются критерии Kodama Y et al., полученные при обследовании 12 тысяч больных ИБС и Ellestad M, et al., более часто применяемых при стресс тестах, но используемых и при ХМ– ЭКГ.
Критерии Kodama для описание эпизода ишемии миокарда при ХМ.
1. Горизонтальное или нисходящее снижение сегмента ST на 0,1 мв в точке, отстоящей на 80 мс от точки J и длящееся не менее 1 минуты. (Для мужчин чувствительность критериев составляет 93,3%, специфичность 55,6%, для женщин – 66,7% и 37,5% соответственно).
2. Элевация сегмента ST на 0,1 мВ длительностью 80 мс от точки J.
3. Эпизоды элевации ST и депрессии сегмента ST.
4. Индекс ST/ ЧCC равный 1,4 мВ/уд/мин. (Чувствительность выявления ишемии 80%, специфичность 64,7%).
Критерии Ellestad для описание эпизода ишемии миокарда при ХМ.
1. Горизонтальная или косонисходящая депрессия сегмента ST, длящаяся 80 мс после окончания комплекса QRS. Cнижение точки J должно достигать не менее 1 мм.
2. Косовосходящая медленная депрессия сегмента ST, длящаяся не менее 80 мс от точки J, сегмент ST удаленный от нее на 80 мс, должен быть снижен не менее чем на 2 мм.
Наблюдения показали, что эпизоды элевации сегмента ST имеют сходные характеристики с эпизодами депрессии сегмента ST по их длительности, ЧСС во время этих эпизодов. Циркадным изменениям подвергается не только частота сердечных сокращений, но и сегмент ST.
Установлено, что днем и утром сегмент ST при повышенном симпатическом влиянии может иметь косовосходящую форму с депрессией точки J. В ночные часы регистрируется седловидная приподнятость сегмента ST в результате вагусного воздействия. Циркадные изменения сегмента ST связывают также c изменениями агрегационных свойств крови и вариабельностью сосудистого тонуса. Депрессия сегмента ST является фактором высокого риска развития коронарной болезни и требует дальнейшего наблюдения за пациентом. По данным одних и тех же авторов частота выявления отрицательных зубцов Т несколько выше, чем регистрация депрессии ST.
Совместное руководство АСС/АНА выделяет следующие возможные технические причины ложно- негативной или ложно-позитивной детекции и идентификации ишемии миокарда при ЭКГ:
1. Позиционные изменения сегмента ST;
3.Внезапные значительные изменения сегмента ST, индуцированные физическими упражнениями;
4. Вазорегуляторные или индуцированные вагусными пробами (Вальсальвы) изменения сегмента ST;
5. Нарушения внутрижелудочкового проведения;
6. Недиагностированная гипертрофия левого желудочка;
7. Изменения сегмента ST вследствие тахикардии;
8. Ложнопозитивные изменения сегмента ST на фоне мерцательной аритмии;
9. Изменения сегмента ST вследствие электролитных нарушений;
10. Неадекватное формирование отведений для записи;
11. Некорректная калибровка отведений;
12. Неадекватная точность записи
13. Система записи сигнала, изменяющая сегмент ST;
Все эти причины должны учитываться при интерпретации изменений сегмента
ST, выявленных при ХМ.
Анализ зубца Т при ХМ имеет меньшее значение, чем анализ сегмента ST.
Изменения зубца Т носят неспецифический характер и часто связаны с позиционными изменениями сердца, что подтверждается результатами проводимых функциональных проб. Изменения ST часто очень лабильны из-за меняющегося функционального состояния миокарда, связанного с различной частотой сердечных сокращений.
Степень депрессии или элевации сегмента ST в норме может достигать диагностически значимого уровня. В целях дифференциальной диагностики необходимо, как это указывалось выше, сопоставление с частотой ритма сердечных сокращений. При тахикар-дии может наблюдаться выраженная косовосходящая депрессия ST со снижением точки j более 1 мм. При резкой брадикардии часто выявляется элевация ST также более 1 мм. То же относится к изменениям ST при синдроме ранней реполяризации. В практической работе сдвиги ST изучаются по трендам ST с подтверждением их на страничном раскрытии ЭКГ в моменты депрессии. При автоматическом анализе ST в холтеровских системах вместо точки J оцениваться точка, отстоящая на определенном расстоянии от начала комплекса QRS, например на 80 или 60 мсек, и еще одна точка, приходящаяся на волну Т. Последняя точка помогает сориентироваться в наклоне сегмента ST на удалении 65-75-80 мсек (в зависимости от предустановки) от начала отсчета.