Время восстановления после инфаркта
Реабилитация после инфаркта миокарда в домашних условиях: физкультура, диета, медикаменты
Инфаркт возникает при закупорке тромбом коронарных артерий и приводит к тому, что некоторые участки сердца остаются без кислорода. Если медицинская помощь не была оказана вовремя, клетки отмирают, на их месте образуются рубцы и сердце перестают выполнять свои функции.
Людям, которые перенесли инфаркт, требуется длительная и квалифицированная реабилитация, направленная на восстановление полноценной жизнедеятельности и предотвращение рецидивов, которые случаются в 20-40% случаев.
Этапы восстановления больных, перенесших болезнь
Реабилитация после инфаркта включает ряд мероприятий, задача которых состоит в предотвращении повторных приступов, устранении осложнений и возвращении больного к нормальной жизни.
Основными направлениями восстановительного процесса являются:
- нормализация физической активности;
- медикаментозная терапия;
- диета;
- психологическая помощь.
Выбор тактики реабилитации основывается на индивидуальном состоянии больного, а также его возрасте и причинах, которые привели к развитию сердечного приступа.
При тяжелом состоянии пациента, когда у него выявлены такие осложнения как аритмия или сердечная недостаточность, реабилитация первое время должна проводиться в специализированном медицинском учреждении, с дальнейшим переводом на домашнее восстановление организма и соблюдением сестринского процесса при инфаркте миокарда.
Первые рекомендации
Лечебная физкультура является важнейшим этапом восстановления физической активности перенесшего инфаркт человека. Время начала ЛФК назначается врачом в зависимости от степени поражения миокарда и состояния больного.
При средней тяжести патологии к гимнастике приступают уже на 2-3 день, при тяжелой обычно требуется выждать неделю. Основные принципы восстановления физической активности пациента сводятся к следующим шагам:
- первые несколько дней необходим строгий постельный режим;
- на 4-5 день больному разрешается принимать сидячее положение со свешенными с кровати ногами;
- на 7 день, при благоприятной ситуации, пациент может начать передвигаться недалеко от постели;
- через 2 недели можно будет совершать короткие пешие прогулки по палате;
- с 3 недели после приступа обычно разрешено выходить в коридор, а также спускаться по лестнице под контролем инструктора.
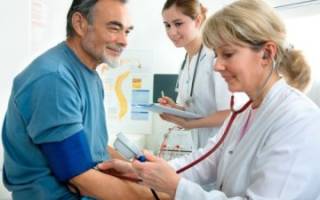
После повышения нагрузки врач обязательно измеряет давление и пульс пациента. Если показатели отличаются от нормы, нагрузки потребуется снизить. Если же восстановление происходит благоприятно, пациента могут направить в кардиологический реабилитационный центр (санаторий), где он продолжит свое восстановлением под наблюдением профессионалов.
Правила питания
В процессе реабилитации большое значение уделяется правильному питанию пациента. Диеты могут быть различные, но все они имеют общие принципы:
- снижение калорийности пищи;
- ограничение жирных, мучных и сладких продуктов;
- отказ от острых и пряных блюд;
- минимум потребления соли – не более 5 г в день;
- количество потребляемой жидкости должно составлять около 1,5 л ежедневно;
- питание должно быть частым, но небольшими порциями.
Какое должно быть питание после инфаркта? В рацион обязательно нужно включить продукты, содержащие клетчатку, витамины С и Р, полиненасыщенные жирные кислоты, калий. Разрешено есть следующие продукты:
- маложирное мясо;
- фрукты и овощи, кроме шпината, грибов, бобовых, щавеля, редиса;
- растительные масла;
- овощные супы;
- компоты и соки без сахара, слабо заваренный чай;
- отрубной и ржаной хлеб, каши;
- нежирная рыба;
- молочные продукты без жиров;
- омлет.
Потребуется отказаться от:
- жирного мяса;
- натурального кофе;
- свежего хлеба, любой сдобы;
- яиц в жареном или вареном виде;
- маринадов, солений, консервов;
- тортов, шоколада, пирожных и других сладостей.
От каких еще продуктов нужно отказаться при диете после инфаркта миокарда, смотрите на видео:
В первую неделю реабилитации желательно есть только перетертую пищу 6 раз в день.
Со 2 недели частоту приемов пищи сокращают, при этом еда должна быть измельченной.
Через месяц можно будет принимать обычную пищу, строго контролируя ее калорийность. Суточная норма не должна превышать 2300 ккал. При избыточном весе калорийность нужно будет немного снизить.
Физические нагрузки и половая жизнь
Возвращение к физической активности начинается еще в условиях стационара. После стабилизации состояния, больному разрешают выполнять небольшие физические упражнения, сначала пассивные (просто сидеть в кровати), затем более активные.
Восстановление простейших двигательных навыков должно произойти в течение первых нескольких недель после приступа.
С 6 недели пациентам обычно назначают лечебную физкультуру, занятия на велотренажере, пешие прогулки, подъем по лестнице, легкий бег трусцой, плавание. Нагрузка должна увеличиваться очень аккуратно.
Лечебная физкультура очень важна в реабилитации после сердечного приступа. Благодаря специальным упражнениям, можно улучшить кровообращение и восстановить функцию сердца.
Полезное видео с комплексом упражнений ЛФК для гимнастики больных после инфаркта миокарда в домашних условиях:
Людям, перенесшим инфаркт, заниматься домашними делами можно в зависимости от функционального класса заболевания. Больным третьего класса разрешается мыть посуду, протирать пыль, второго класса – выполнять мелкие работы по дому, при этом запрещено заниматься пилением, работать с дрелью, стирать вручную белье. Для больных первого класса возможности почти не ограничены. Необходимо лишь избегать работы в неудобном положении тела.
Половую жизнь больные могут начинать через месяц-полтора после приступа. О возможности сексуальных контактов будет свидетельствовать сохранение нормального пульса и давления даже при подъеме на 2 этаж.
Основные рекомендации к половым контактам:
- рядом всегда должны быть приготовлены таблетки нитроглицерина;
- заниматься сексом рекомендуется только с проверенным партнером;
- температура в помещении не должна быть слишком высокой;
- позы нужно выбирать такие, которые не будут вызывать чрезмерную физическую нагрузку – например, не рекомендуются позы в вертикальном положении;
- не употреблять перед половым актом алкоголь, жирную пищу и энергетические напитки, не принимать горячие ванны.
Применять средства для повышения потенции нужно с предельной осторожностью. Многие из них негативно сказываются на работе сердца.
Узнайте больше о сексе после инфаркта из видео:
Курящие люди намного чае подвержены различным заболеваниям сердца. Курение вызывает спазмы сосудов сердца, а также кислородное голодание сердечной мышцы. В период реабилитации после инфаркта необходимо полностью отказаться от курения, а для профилактики рецидивов понадобится предпринять все усилия, чтобы бросить навсегда эту пагубную привычку.
С вопросом употребления алкоголя все не так кардинально, но умеренность соблюдать все же потребуется. В реабилитационный период от алкоголя нужно отказаться совсем, а в дальнейшем придерживаться строгой дозировки. Максимальная разрешенная доза чистого спирта в день составляет: мужчинам – 30 мл, женщинам – 20 мл.
Медицинский и врачебный контроль
Лечение медикаментами играет ведущую роль в профилактике возможных рецидивов. В постинфарктный период назначаются следующие препараты:
- Средства для снижения вязкости крови: Плавикс, Аспирин, Тиклид.
- Средства для лечения аритмии, стенокардии, гипертонии (зависит от того, какое заболевание привело к развитию инфаркта): бета-адреноблокаторы, нитраты, антагонисты кальция, ингибиторы ангиотензипревращающего фермента.
- Средства для профилактики атеросклероза: фибраты, статины, секвестры желчных кислот, никотиновая кислота.
- Препараты для улучшения обменных процессов в тканях: Солкосерил, Актовегин, Милдронат, Пирацетам.
- Антиоксиданты: Рибоксин, витамин Е.
Кроме того, могут быть назначены ежегодные месячные курсы поливитаминных комплексов, которые помогут укрепить организм и предотвратить пагубное влияние внешних факторов на состояние сердечно-сосудистой системы.
Психологическая помощь при этой проблеме
Переживший инфаркт человек нередко подвержен депрессивным состояниям. Его опасения вполне обоснованы – ведь приступ может случиться снова. Поэтому в постинфарктный период психологической реабилитации отводится особое место.
Для устранения страхов у больного проводится обучение техникам релаксации, мотивация к работе.
Психолог обычно работает и с родственниками пациента. Зачастую после инфаркта они начинают считать больного инвалидом, окружают чрезмерной заботой и пытаются ограничить его физическую активность – такое отношение плохо сказывается на психологическом состоянии больного и затрудняет его возвращение к полноценной жизни.
Требуется ли инвалидность или можно возвращаться к работе
Трудоспособность пациента определяется по нескольким параметрам:
- показатели электрокардиографии;
- результаты клинического обследования;
- данные лабораторных анализов;
- данные велоэргометрического исследования.
Восстановление трудоспособности зависит от индивидуальных особенностей течения болезни. Решение о возможности выполнять ту или иную деятельность принимает специальная комиссия.
После инфаркта запрещено заниматься следующими видами профессиональной деятельности: вождение транспортных средств, тяжелые физические работы, суточные и ночные дежурства, а также работы, требующие повышенного внимания и связанные с психоэмоциональным напряжением.
Дополнительные советы
Для предотвращения рецидивов инфаркта больному необходимо избегать нервных и физических нагрузок. Первые дни он должен соблюдать постельный режим. Если в положении лежа наблюдается одышка, лучше находиться в приподнятом состоянии.
Занятия лечебной физкультурой запрещены при выраженной аритмии, высокой температуре тела, пониженном артериальном давлении и сердечной недостаточности.
При наличии у пациента почечной недостаточности или тяжелой степени сердечной недостаточности, внутричерепных гематом и повышенной кровоточивости некоторые препараты ему могут быть противопоказаны – например, Маннитол. Ряд диагностических обследований могут негативно сказаться на состоянии больного. Например, коронарную ангиографию проводят только перед хирургическим лечением.
Меры предотвращения рецидивов
Профилактика повторных приступов инфаркта предполагает комплекс мер, которые способствуют укреплению организма и снижают негативное воздействие патологий, которые привели к развитию болезни. Соблюдение следующих рекомендаций поможет предотвратить рецидивы:
- отказ от курения;
- умеренные физические нагрузки;
- снизить количество вредной и жирной пищи и сладостей в рационе;
- меньше пить крепкого кофе;
- избегать стрессов.
Рекомендуется чаще гулять на свежем воздухе, не переедать, заниматься щадящими видами спорта, которые будут способствовать тренировке сердечной мышцы, а также укреплять нервную систему.
Программа о реабилитации больных в стационарных и домашних условиях и жизни после инфаркта миокарда в двух частях:
Как проводится реабилитация после инфаркта: особенности, этапы и методы восстановления
По официальной статистике, до 40% смертей в России спровоцировано инфарктом миокарда. И даже если врачам удалось спасти жизнь, пациенту придется пройти длительный курс восстановления. Почему реабилитация после инфаркта так важна, каковы ее продолжительность, этапы и виды — обо всем этом в данной статье.
Задачи реабилитации после инфаркта
Инфаркт — это паталогическое состояние, сопровождающееся некрозом тканей из-за нарушения кровоснабжения организма. Заболевание, вопреки частому заблуждению, может поразить не только сердце, но и другие органы и ткани. Однако именно инфаркт миокарда (мышечных тканей сердца) является самым распространенным и опасным проявлением болезни.
Согласно медицинской классификации выделяют два вида инфаркта миокарда: мелкоочаговый и крупноочаговый. Первый считается относительно легкой патологией, второй — характеризуется тяжелым состоянием, которое может привести к полной потере трудоспособности. Однако оба вида требуют немедленного медикаментозного или хирургического вмешательства, стационарного лечения и, в последующем, продолжительного восстановления.
Ключевую роль в выздоровлении пациента, а значит — в его возращении к полноценной жизни, играет реабилитация. В ходе последней пациент пересматривает режим и рацион питания, образ жизни, отказывается от вредных привычек, приобщается к лечебной физкультуре. Восстановительные мероприятия не только позволяют существенно продлить жизнь пациента, но и снижают риск повторных приступов.
Особенности и сроки реабилитации
Проявления инфаркта миокарда в каждом конкретном случае индивидуальны. Однако некоторые закономерности все же есть. Так, согласно официальной классификации, врачи выделяют 4 степени тяжести протекания заболевания. Например, к первой относятся случаи мелкоочагового инфаркта без осложнений, а к четвертой — крупноочаговые инфаркты с аневризмой или иными серьезными осложнениями.
Присвоение того или иного класса существенно влияет на продолжительность восстановительного периода: если при небольшом размере некроза время реабилитации больного около полугода, то после обширного инфаркта миокарда с осложнениями этот срок увеличивается вдвое и более. Каждый из последующих этапов проходит медленнее: например, тяжелым пациентам значительно позже разрешают вставать с постели, с осторожностью увеличивают физические нагрузки.
Этапы реабилитации больных после инфаркта
Реабилитация начинается следом за острой фазой инфаркта миокарда. Буквально с первых дней пребывания в больнице пациент под присмотром врачей начинает борьбу за возвращение здоровья и физических навыков. Реабилитацию после инфаркта можно условно разделить на несколько этапов, каждый из которых имеет особенности.
Стационарный этап восстановления
В условиях стационара пациент делает первые шаги к выздоровлению. Этап включает в себя медикаментозное лечение, а также посильные для ослабленного организма физические нагрузки и первичную психологическую помощь.
Основное значение в стационарный период реабилитации имеет профессионализм медицинских работников, постоянное наблюдение и внимательное отношение к пациенту. Тщательный контроль жизненных показателей позволяет своевременно назначать больному те или иные виды лекарств, физической активности и психологической помощи.
Продолжительность пребывания в стационаре составляет 1–3 недели, в зависимости от тяжести состояния больного. Стоит учитывать, что в медицинском центре пациент проходит лишь базовую часть реабилитации после инфаркта миокарда. В этот период больной восстанавливает минимальные физические навыки, ему назначается программа питания, даются дальнейшие рекомендации по реабилитации.
Постстационарный период
Значение этого периода сложно переоценить: именно в этот промежуток времени состояние пациента стабилизируется, он адаптируется к новому режиму питания и образу жизни, нормализуется психологический настрой. При успешном прохождении этапа риски повторных приступов будут минимальны.
Существует несколько вариантов прохождения постстационарного периода:
- в домашних условиях . Такой вариант комфортен для больного, но достаточно сложен в реализации: пациенту требуются регулярные осмотры кардиолога, проведение анализов и оздоровительных процедур, помощь профессионального психолога, сторонний контроль за соблюдением режима питания и приема лекарственных препаратов.
- в реабилитационных центрах . Как правило, данный подход психологически сложен для пациента: зачастую реабилитационные центры напоминают больницы, контакты с родственниками обычно ограничены. Однако вариант все же превосходит по эффективности домашнее восстановление: здесь созданы все условия для реабилитации, работают опытные врачи и применяются зарекомендовавшие себя методики.
- в специализированном санатории . Подобные учреждения имеют квалифицированный персонал и современное оборудование для проведения всех необходимых медицинских процедур, но при этом выгодно сочетают лечение с отдыхом, общением и развлекательными мероприятиями. Это благотворно влияет на состояние пациента — он ощущает себя на отдыхе, а не в условиях больницы. Кроме того, в санаторий можно поехать всей семьей: пока больной проходит курс реабилитации, его близкие могут укрепить свое здоровье и в то же время оказать поддержку перенесшему инфаркт миокарда родственнику.
- в пансионате для пожилых людей . Людям преклонного возраста сложнее реабилитироваться после инфаркта миокарда. Поэтому специализированный пансионат с высоким уровнем медицинского обслуживания и квалифицированной помощью психологов будет для них оптимальным вариантом.
Постационарный период реабилитации обычно продолжается от полугода до года: как правило, врачи рекомендуют начать с одного или нескольких курсов санаторно-курортного лечения, а после стабилизации состояния больного приступить к восстановлению организма дома, под наблюдением специалистов районной поликлиники.
Поддерживающий этап
Данный этап восстановления включает в себя соблюдение диеты, ведение правильного образа жизни, физические нагрузки, прием поддерживающих медикаментозных препаратов, а также регулярное наблюдение у специалистов. Этот период реабилитации продолжается всю последующую жизнь: следование предписанным рекомендациям позволяет снизить риски повторных приступов.
Примерно 20% всех смертей от инфаркта миокарда фиксируются в первый час приступа. Виной тому отнюдь не низкое качество медицины: больной просто не распознает симптомы болезни либо близкие не в состоянии оказать первую помощь. Если вы или ваши родственники находитесь в группе риска, рекомендуется тщательно изучить проявления данного заболевания и пройти курсы первой помощи!
Методы восстановления
В каждый из рассмотренных периодов применяется комплекс мер, которые помогают организму восстановиться после перенесенного приступа. Это и прием лекарств, и физические упражнения, и диета, и, конечно, изменение образа жизни.
Медикаментозная реабилитация
Медицинское вмешательство при инфаркте обычно начинается с приема лекарственных препаратов. В первую очередь устраняют болевые симптомы (наркотическими анальгетиками) и тромб (тромболитиками). При дальнейшем лечении в стационаре применяют прямые и непрямые антикоагулянты, бета-блокаторы, ингибиторы АПФ — словом, препараты, снижающие нагрузку на сердце и препятствующие образованию тромбов.
В постстационарный и поддерживающий периоды реабилитации лекарства назначаются индивидуально, в зависимости от сопутствующих заболеваний, причин образования тромба и особенностей организма. Это могут быть препараты для снижения давления, снятия отечности, уменьшения свертываемости крови и т.п. Крайне важным, особенно в первые месяцы после инфаркта, является регулярный мониторинг состояния больного: в случае ухудшения врач может оперативно назначить пациенту необходимые лекарства.
Физическая реабилитация после инфаркта
Восстановлению физических навыков уделяется особое внимание с первых дней после инфаркта. Начинается процесс в стационаре с самых незначительных физических нагрузок — возвращения навыков сидеть и поворачиваться на кровати, самостоятельно умываться, чистить зубы. По мере рубцевания поврежденной ткани врачи разрешают больному простую гимнастику, передвижение по палате, затем — по больничному коридору и лестницам.
После стационарного лечения физические нагрузки плавно увеличиваются: особенно полезными считаются ходьба, лечебная гимнастика, аэробика. Рекомендуют начать с 15 минут занятий в день, еженедельно увеличивая время на 5 минут до достижения часа. Однако определять количество и тип упражнений должен врач: чрезмерное усердие может привести к негативным результатам.
Психическая реабилитация
В первые недели после приступа очень важна работа над психологическим состоянием пациента: именно сейчас он сталкивается с осознанием своей болезни и ее последствий, чувствует себя беспомощным, испытывает острый страх перед повторным инфарктом. Родственники жалуются на повышенную раздражительность больного, иногда даже агрессию. В такой ситуации не обойтись без помощи психолога — он поможет пациенту принять ситуацию и понять, что инфаркт — не приговор.
Восстановление положительного настроя благотворно сказывается на скорости выздоровления, поэтому не стоит пренебрегать обращением к специалистам.
Правильное питание является одним из ключевых моментов восстановления после инфаркта и профилактики повторных сердечных приступов.
В первые дни в больнице для снижения нагрузки на сердце пациенту уменьшают порции, в рационе присутствуют супы и протертые продукты без соли и специй. В период рубцевания питание становится обильным, однако ограничение на прием соленой и жирной пищи остается.
В последующие этапы реабилитации следование принципам правильного питания должно стать привычным: небольшие порции, исключение из рациона вредных продуктов (жирных, соленых, сладостей, соусов и пряностей) и добавление свежих овощей, рыбы и морепродуктов, нежирных сортов мяса. Количество выпиваемой в сутки жидкости не должно превышать 1–1,5 литров.
Людям с повышенной массой тела необходимо привести вес в норму. Разумеется, речь не идет о строгой диете, а лишь о снижении калорийности рациона до допустимых норм.
Образ жизни
Вредные привычки не зря называют вредными: они наносят существенный урон здоровью человека и провоцируют тяжелые заболевания. Тем, кто столкнулся с инфарктом миокарда, придется пересмотреть свой образ жизни — отказаться от курения и алкоголя, ввести регулярные физические нагрузки. Также важными являются полноценные сон и отдых.
Реабилитация после инфаркта и перенесенных операций на сердце (например, стентирования) является крайне необходимой для возвращения пациента к нормальной жизни. Впрочем, эта жизнь будет кардинально отличаться от прежней: больному придется поменять свои привычки и вкусы. Чтобы выздоровление прошло как можно более гладко, без стрессов и «срывов», необходимо уделить максимум внимания восстановительному периоду, который поможет сформировать правильные привычки и жизненные установки.
Реабилитация после инфаркта в частном пансионате может стать оптимальным вариантом для пожилого человека. Команда опытных специалистов окажет квалифицированную помощь пациенту, а общение со сверстниками и домашняя атмосфера помогут восстановить душевное равновесие.
Реабилитация после инфаркта миокарда – лечение в стационаре, постстационарный период
Инфаркт миокарда (ИМ) сопровождается необратимыми изменения мышечной оболочки сердца. Организм человека, пережившего сердечный приступ, требует длительного восстановления. Рассмотрим основные этапы, принципы, составляющие реабилитации пациентов после инфаркта.
Продолжительность восстановительного периода
Время реабилитации после ИМ – вопрос философский. Особые процедуры требуются большинству пациентов только на начальном этапе восстановления.
Дальнейшее лечение предполагает прием препаратов, периодические визиты к кардиологу, диету, физическую активность, отказ от вредных привычек. Эти компоненты восстановительного процесса должны стать неотъемлемой частью жизни человека навсегда.
Важнее знать через сколько пациент достигнет максимального реабилитационного потенциала. Тут все тоже очень индивидуально.
Если человек легко, без осложнений перенес сердечный приступ, не имеет сопутствующих заболеваний, он сможет вернуться к полноценной жизни уже через несколько месяцев. Возможно, она не будет полностью напоминать прежнюю. Ведь даже самая легкая форма ИМ предполагает ограничение физических нагрузок, пересмотр своего питания, образа жизни.
Более сложные пациенты восстанавливаются около года и даже более. Каждый из этапов у них проходит медленнее, а дальнейшие ограничения физической нагрузки – существеннее. Заболевание чаще сопровождается осложнениями, рецидивами сердечного приступа, летальным исходом.
Принципы, задачи реабилитации
Современная система восстановительных мероприятий предполагает соблюдение следующих принципов:
- раннее начало (первые 24-48 часов);
- соблюдение этапности;
- индивидуальный подход;
- непрерывность;
- доступность рекомендаций;
- вовлечение в процесс специалистов различного профиля: кардиолога, диетолога, психолога, врача ЛФК, социальных работников;
- обучение пациентов.
- профилактика осложнений, рецидивов;
- улучшение качества жизни;
- увеличение продолжительности жизни.
Весь процесс делится на 2 основных этапа:
- стационарный – предполагает проведение восстановительных процедур непосредственно в больнице;
- постстационарный – не требует постоянного пребывания в больнице.
Стационарный этап восстановления
Во время стационарного этапа добиваются улучшения кровоснабжения сердечной мышцы, предупреждают вероятность осложнений, определяют прогноз.
Компоненты стационарного этапа.
- пользование прикроватным стульчаком;
- комплекс ЛФК №1, состоящий из дыхательных упражнений, минимальной физической нагрузки ног, рук в положении лежа. Длительность тренировок – 10-15 минут;
- принятие сидячего (1-2 день), стоячего положения (2-3 день);
- первичную беседу с врачом. Человек узнает, чем опасна ишемическая болезнь сердца, осложненная инфарктом. Также доктор должен подчеркнуть, что исход во многом зависит от самого пациента.
- предполагает ходьбу, активность исключительно внутри палаты;
- комплекс ЛФК №2, состоящий из самых легких упражнений. По мере улучшения состояния больного их продолжительность увеличивается;
- ответы на волнующие вопросы пациента;
- подготовка пациента к будущим ограничениям, обоснование необходимости каждого из них;
- вовлечение родственников в процесс реабилитации, объяснение особенностей восстановительного периода.
- больному разрешается покидать пределы палаты, пользоваться общим душем, туалетом;
- продолжительность ходьбы увеличивают постепенно. Первая, вторая прогулка должны быть короткими – не более 50-60 метров. По мере улучшения состояния пациента дистанцию увеличивают до 200 м, а количество прохождений от 2-3 до 5-6 раз;
- за 2-3 дня до выписки разрешается подъем по лестнице. Между подъемами делается перерыв 5-10 мин;
- тяжелые больные начинают осваивать лестницу со спуска: поднимаются один этаж на лифте, а затем спускаются вниз (не более 1 этажа);
- комплекс ЛФК №3.
- обсуждение плана дальнейшего лечения;
- рекомендации на ближайшее время;
- назначение даты первого визита к кардиологу.
Постстационарный период
Второй восстановительный этап очень важен. Во многом от успешности его прохождения, дисциплинированности больного зависит долгосрочный прогноз. Существует несколько вариантов прохождения реабилитации после выписки из стационара:
- Домашние условия. Подходят больным с легкой формой инфаркта миокарда. Требует от пациента максимальной дисциплинированности. Контролировать соблюдение всех рекомендаций ему придется самому.
- Реабилитационный центр. Больного направляют в специализированный центр, где за ним круглосуточно присматривают медицинские работники. С одной стороны – результаты от такого восстановления гораздо лучше, чем при домашних занятиях, с другой – человеку психологически гораздо сложнее находится в стенах больничного учреждений, вне привычных условий.
- Специализированные санатории. Позволяют больному сочетать отдых, лечение, развлечение. Для обеспечения моральной поддержки в санаторий можно поехать всей семьей.
- Пансионат для пожилых людей. Людям преклонного возраста часто необходим круглосуточный уход. Если семейный достаток не позволяет нанять сиделку, пансионат может стать вариантом решения. Однако многим старикам психологически тяжело находится вне родных стен, среди незнакомых людей, придерживаться кем-то установленного распорядка дня.
Медикаментозное лечение
Реабилитация после инфаркта миокарда предполагает самостоятельный прием лекарств. Они помогают контролировать артериальное давление (АД), облегчают работу сердца, препятствуют образованию тромбов. Суммарный эффект – профилактика повторных приступов, осложнений.
Рекомендованные препараты постстационарного периода.
Наблюдение у специалиста
На протяжении всего восстановительного периода, дальнейшей жизни необходимо периодически посещать кардиолога. Во время каждого осмотра врач слушает сердце, меряет давление, пульс, выслушает жалобы пациента, снимает показатели ЭКГ. Периодически больной делает УЗИ сердца, сдает анализ крови. Если необходимо, то после осмотра врач корректирует схему лечения, дает дополнительные рекомендации. По состоянию здоровья пациенту могут дополнительно прописать:
Физическая активность
Лечение больных инфарктом миокарда предполагает постепенное увеличение физической нагрузки. Отсутствие регулярных тренировок увеличивает вероятность летального исхода на 26% (2). Доказано, что двигательная активность оказывает на организм позитивное влияние:
- Антиишемическое – снижает потребность миокарда в кислороде, улучшает кровоснабжение сердца, состояние эндотелия сосудов.
- Антисклеротическое – предупреждает появление, рост холестериновых бляшек. Нормализирует уровень холестерина, триглицеридов, способствует нормализации веса, предупреждает развитие сахарного диабета.
- Антитромбическое – препятствует тромбообразованию.
- Антиаритмическое – помогает нормализировать сердечный ритм.
- Психологическое – снижает уровень тревоги, помогает побороть депрессию, повышает выносливость, работоспособность, устойчивость к стрессу. Пациент быстрее возвращается к активной жизни.
План тренировок для каждого человека создается индивидуально. Интенсивность нагрузки должна нарастать постепенно. Резкое увеличение чревато рецидивом инфаркта. Обычно программа реабилитации предусматривает:
- Бытовую активность. Работа по дому, в саду/огороде, прогулки – то с чего начинают восстановление двигательной активности после первичной нормализации состояния здоровья. Нагрузку обязательно дозируют, соблюдают режим отдыха. Не допускается поднятие тяжестей, выполнение тяжелой работы. По мере улучшения переносимости нагрузки, ее можно постепенно увеличивать.
- Занятия лечебной физкультурой. Специально разработанные комплексы упражнений помогают пациенту понемногу готовить сердце к большим нагрузкам. Вначале занятия проводятся под наблюдением специалиста. Освоив комплекс упражнений, больной продолжает заниматься дома.
- Дозированная ходьба. Прекрасный метод, не требующий денежных затрат, подходит пациентам на любой стадии выздоровления. Различают обычную, скандинавскую ходьбу, а также ходьбу по лестнице.
- Кардиотренажеры. Реабилитационные центры оборудованы беговыми дорожками, велотренажерами, имитаторами ходьбы, гребли, лыж, подъемов по лестнице. Каждого пациента подключают к прибору, при помощи которого реабилитолог контролирует работу сердца. Людям с ожирением, заболеваниями суставов показаны акватренажеры.
- Аэробные нагрузки. Если состояние пациента нормализовалось, ему советуют переходить к более серьезным нагрузкам: велосипедной езде, бегу трусцой, лыжам, плаванью, йоге. Перед началом любого вида активности рекомендуется проконсультироваться с врачом.
Заниматься необходимо ежедневно. Продолжительность, интенсивность нагрузки можно корректировать с учетом текущей загруженности. Например, 3 раза/неделю ходить в бассейн, а в остальные дни просто гулять хотя бы по 30 минут.
Необходимо помнить, что секс также считается физической активностью. Поэтому интимная близость после перенесенного сердечного приступа допустима только через некоторый промежуток времени. Его продолжительность индивидуальна, требует консультации с кардиологом. При отсутствии осложнений первый половой контакт возможен уже через 1,5-2 месяца после инфаркта. Вначале пациентам рекомендуют дозировать физическую нагрузку, выбирая позы, требующие наименьших усилий.
Борьба с курением
Отказ от курения играет ключевую роль в лечении после инфаркта. Каждая выкуренная сигарета заставляет сердце 15 минут работать быстрее, а сосуды сжиматься. Возрастает риск развития тромбообразования, инфаркта миокарда. Отказ от сигарет снижает смертность на 35-43%. Если борьба с пагубной привычкой не приносит результата – необходимо обратиться к врачу. Существует немало способов, помогающих бросить курить: от ношения никотиновых пластырей до посещение специализированных курсов.
Диета, особенности питания
Человеку, перенесшему инфаркт миокарда необходимо пожизненно соблюдать диету. Первые месяцы она будет более строгой: нужно максимально ограничить или исключить соль, источники насыщенных жиров, копчености, жаренные, фритюрные блюда. Дальнейшая терапия предполагает облегченный вариант диеты:
- энергетическая ценность рациона не должна превышать количества калорий, необходимых для поддержания/достижения здорового веса (ИМТ менее 25 кг/м2). Это величина определяется индивидуально;
- питание 5-6 раз/день небольшими порциями;
- снижение потребления насыщенных жиров (до 10% от суточной калорийности рациона), замена их ненасыщенными липидами;
- максимальное ограничение потребления транс-жиров (менее 1% от суточной калорийности рациона);
- не более 5 г соли/день;
- ежедневное потребление 30-45 г клетчатки, 200 г фруктов, 200 г овощей;
- рыба не реже 2 раз/неделю, из которых один раз должен приходится на жирные сорта (скумбрия, сельдь, макрель, лосось);
- до 10 г чистого спирта женщинам, 20 г мужчинам за 1 день.
Ежедневный контроль давления, пульса
Поддержание артериального давления на нормальном уровне снижает риск развития повторных приступов стенокардии, инфаркта. Здоровые показатели АД – диапазон значений между 90/60 до 140/90 (1,2). Давление больных сахарным диабетом, почечными заболеваниями не должно быть выше 130/90.
Контролировать пульс нужно в состоянии покоя, до, после, во время тренировок. Обсудите со своим кардиологом какие значения пульса будут для вас оптимальными, приемлемыми, неприемлемыми для различных физических состояний.
Обучение и психологическая помощь
Люди, которым проводят обучение гораздо быстрее, эффективнее восстанавливаются, дольше живут, реже страдают от осложнений. А все потому что человек, понимающий, что происходит с его организмом, почему ему нужно в чем-то ограничивать себя гораздо более охотно, качественно проходит курс реабилитации. Благодаря обучению снижается тревожность, быстрее происходит социальная адаптация.
Психологическая помощь предполагает обучение пациентов навыкам управления стрессами, помогает справиться с постинфарктной тревожностью, стрессами, принять свое новое состояние, повышает лояльность к реабилитационным процедурам.
Дальнейшее трудоустройство
Перенесенный инфаркт миокарда накладывает на жизнь человека некоторые трудовые ограничения. Вернуться к прежней профессии смогут вернуться не все люди. Например, если работа больного была связана с подъемом груза, работой на высоте, постоянной ходьбой, потребуется переквалификация.
Продолжительность временной нетрудоспособности зависит от тяжести сердечного приступа:
- 2 месяца – мелкоочаговая форма, протекающая без осложнений;
- 2-3 месяца – обширный неосложненный инфаркт;
- 3-4 месяца – осложненные формы сердечного приступа.
Рецидивирующее заболевание, тяжелые нарушения ритма, проводимости миокарда, выраженная хроническая коронарная, сердечная недостаточность могут быть основаниями для продления больничного свыше 4 месяцев (есть надежда на восстановление) или признания человека нетрудоспособным (нет надежды на восстановление).
Жизнь после инфаркта: как восстановиться после удара
Ученые пересмотрели рекомендации для пациентов, перенесших это заболевание
04.06.2019 в 19:47, просмотров: 14726
С наступлением жары количество инфарктов традиционно повышается процентов на 10. Если вовремя обратиться за помощью, шансы выжить сегодня довольно велики. И все же жизнь таких пациентов делится на «до» и «после» инфаркта. И не только пациентов, но и их родных.
Когда человека после инфаркта переводят из реанимации в больничную палату, а потом он оказывается дома, родственники и сам пациент находятся в растерянности. Какой образ жизни теперь вести сердечнику? Какие нагрузки ему теперь позволительны? Какой диеты придерживаться? Как поступать, если опять сердце прихватит? На эти и другие вопросы отвечает кардиолог 17-й больницы Эркин Эльдарович Мирзоев.
Физическая нагрузка
Прежде считалось, что самое главное для человека, перенесшего инфаркт, – соблюдение строгого постельного режима в течение 10 дней после инфаркта. Только на 11-й день он может встать. Отправление физиологических потребностей, кормление, переодевание, уход за кожей больного разрешалось совершать только в постели.
Сегодня российские кардиологи приняли международные рекомендации, согласно которым лечебную физкультуру пациент начинает делать еще в реанимации, а ходить – как только его переводят в палату. Первые упражнения, которые должен выполнять такой пациент – гимнастика для ног. С их помощью человека готовят к ходьбе.
Современные врачи считают посильные движения очень важной мерой реабилитации. Они помогут восстановить физическую активность у перенесшего инфаркт человека. Но, конечно, размер допустимых нагрузок определяется врачом и зависит от степени поражения миокарда и состояния больного.
Расстояние, которое проходит пешком больной, должно увеличиваться с каждым днем. После повышения нагрузки врач обязательно делает ЭКГ, измеряет давление и пульс пациента. Если показатели отличаются от нормы, появляется боль в груди, больному трудно дышать, нагрузки придется снизить. Если же восстановление происходит благоприятно, врач определит, насколько можно увеличивать физическую активность. Теперь контролировать ее уровень можно самостоятельно по пульсу. Для больного он маркер допустимой нагрузки. Врач сообщит вам, в пределах каких значений может увеличиваться пульс.
Диета
Диету больного определит врач. Помните, что человеку после инфаркта не следует есть острые и копченые блюда, крепкие мясные и рыбные бульоны, жареное мясо, животные жиры, продукты, вызывающие вздутие кишечника (капусту, черный хлеб, квас). Обязательно надо ограничить соль. Вместо нее добавляйте в еду сок лимона, специи и травы.
Лучше, если питание больного будет дробным – часто и маленькими порциями. Последний прием пищи – не позже 19.00. Еда должна быть легкой. Калорийность дневного меню укладывается в 1400-1500 ккал. Рекомендуются овощи и фрукты, богатые клетчаткой, что позволит следить за работой кишечника. Наладить стул очень важно, поскольку больному тяжело тужиться. При необходимости придется сделать клизму.
Питьевой режим
Не надо давать сердечнику много жидкости, не более 1-1,5 литра. Обязательно cледите за водным балансом. Если количество мочи за сутки меньше 80% количества выпитой жидкости, можно предположить развитие отёков. Если больше – лечение проходит успешно (отёки уменьшаются). У больного появились отеки в области поясницы и на ногах? Тут же вызывайте врача.
Стрессы
Любые переживания сейчас опасны. Поэтому постарайтесь оградиться своего родственника от неприятных известий, ему не стоит общаться, даже по телефону, со знакомыми, которые могут его чем-то огорчить, заставят волноваться. Прежде врачи запрещали больному даже смотреть телевизор. Сейчас таких строгостей нет, но, конечно, в это время «ужастики» — не лучший выбор.
Страхи
У человека после инфаркта может появиться острый страх смерти, боязнь того, что инфаркт снова повторится. Отвлекайте его от этих мыслей, они действительно могут усугубить состояние. Старайтесь успокоить больного, отмечайте любые улучшения в его самочувствии, радуйтесь вместе с ним тому, что он идет на поправку. Следите за тем, чтобы он регулярно принимал препараты, назначенные кардиологом.
Если врач скажет, что пора вводить посильную физическую нагрузку, а больной не хочет двигаться, объясните ему, что его желание поберечь себя грозит атрофией мышц и потерей координации. Если постепенно и дозированно начать движение, то можно быстро вернуться к обычной полноценной жизни.
Острые приступы
После инфаркта возможны острые приступы – сильная одышка, приступы удушья c частым и поверхностным дыханием, чаще всего возникающие ночью. Поэтому родственники должны быть рядом с человеком, чтобы прийти ему на помощь. Первое что надо сделать – придать больному полусидячее положение, положив под спину подушки. Проветрите комнату или включите кондиционер. Постарайтесь успокоить больного. Вас должно насторожить состояние, при котором сердечным болям сопутствуют падение артериального давления, слабый пульс, бледность кожи, посинение губ, появление холодного пота. Особенно опасны перебои в работе сердца, учащенные неритмические сердцебиения. Насторожить должна боль за грудиной, она говорит о ранней постинфарктной стенокардии. Тут же вызывайте «скорую». Нельзя отметать вероятность повторного инфаркта. Чтобы не пропустить ухудшения состояния, обязательно периодически замеряйте артериальное давление и пульс.
Как проводится реабилитация после инфаркта?
Дата публикации статьи: 24.08.2018
Дата обновления статьи: 29.11.2019
Автор: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Все пациенты, пережившие инфаркт миокарда (ИМ), нуждаются в продолжительном восстановительном периоде.
Реабилитация после инфаркта подразумевает комплекс медицинских и социальных мероприятий, содействующих восстановлению здоровья и утраченной работоспособности.
Этапы и сроки реабилитации
Восстановление больного начинают сразу же после окончания критической фазы инфаркта.
Уже с первых суток пребывания в больнице медицинский персонал помогает пациенту начать борьбу, которая позволит ему вернуть здоровье и качество жизни.
Реабилитационный период условно делят на 3 этапа:
- Стационарный. Он обязательно включает лекарственную терапию, минимальные физические нагрузки и первичную психологическую поддержку. Пациент находится в стационаре от 7 до 20 дней. За это время человек успевает восстановить минимальные двигательные возможности и знакомится с программой питания.
- Постстационарный. Теперь пациент должен максимально приспособиться к новому образу жизни, изменить свои пищевые привычки, стабилизировать свой психологический настрой. Проведение такой реабилитации возможно в домашних условиях или в специализированных санаториях, пансионатах. Этот период продолжается от 6 до 12 месяцев.
- Поддерживающий. Продолжительность этого периода реабилитации не ограничена. Следовать врачебным рекомендациям человек должен всю дальнейшую жизнь, что позволит ему снизить риск повторных инфарктов. Пережитый инфаркт обязывает больного придерживаться правильного питания и других принципов здорового образа жизни, принимать прописанные лекарства и регулярно проходить профилактические осмотры.
Каждый из перечисленных этапов включает комплекс мер (прием лекарств, комплекс лечебных упражнений, диета), необходимых для относительно быстрого восстановления.
Медикаментозная терапия
Терапевтический подход после инфаркта аналогичен тому, что используется при ишемической болезни сердца. Задача медикаментозной терапии заключается в улучшении дальнейшего прогноза и качества жизни больных.
Из консервативных подходов к раннему восстановлению кровотока в инфарктобусловившей (пораженной) коронарной артерии наиболее эффективным является метод системной тромболитической терапии. Прежде всего устраняют тромб (стентирование) и купируют боль.
В дальнейшем прибегают к использованию таких препаратов:
- нитраты;
- антиагреганты и антикоагулянты;
- при отсутствии противопоказаний используют бета-адреноблокаторы;
- ингибиторы АПФ, особенно для пациентов с сахарным диабетом и/или левожелудочковой недостаточностью;
- препараты, которые снижают уровень липидов в крови.
Восстановление после инфаркта, которое продолжается после выписки из медицинского учреждения, требует индивидуального назначения лекарств. Для этого учитывают наличие других соматических заболеваний, причины тромбообразования и физиологические особенности. Это могут быть гипотензивные средства, облегчающие нагрузку на сердце или разжижающие кровь.
Упражнения и ЛФК
Пациенты в пожилом возрасте особенно долго восстанавливаются. Но и они должны прилагать максимум усилий для восстановления двигательных возможностей.
После обширного ИМ больным долгое время показан постельный режим, поэтому программа восстановления начинается с таких действий:
- Физическая активность больного начинается с плавного переворачивания в постели с бока на бок.
- Спустя сутки допускается присесть на край кровати (не дольше 10 минут) и справить нужду в положении сидя.
- В дальнейшем пациент может сидеть ежедневно, при этом постепенно увеличивая время, проводимое в таком положении.
- Следующий этап заключается в том, что пациент занимает вертикальное положение и передвигается неспешно по палате.
- Спустя неделю человек может уже неограниченное время сидеть на кровати и постепенно осваивать лечебную гимнастику.
Со временем врачи будут рекомендовать больному более динамично перемещаться по палате, а также выходить в коридор и ходить по лестницам. После выписки из кардиологического отделения пациенту рекомендована лечебная физкультура. Поначалу занятия занимают четверть часа, но каждую неделю это время можно увеличивать на 5 минут и так постепенно довести до часа.
Популярная зарядка для сердца:
- Пациент занимает удобное сидячее положение, при этом ноги держит вместе, а руки опускает вдоль туловища. На вдохе он поднимает одну верхнюю конечность вверх, а на выдохе — опускает вниз. Затем чередует руку. Для каждой конечности это упражнения повторяют по 5 раз.
- Пациент по-прежнему сидит. Разводит руки в стороны так, чтобы ладони смотрели вверх. Сгибает конечности в локтях и начинает делать ими круговые движения по часовой стрелке, а затем против часовой стрелки. По 5 раз в каждом направлении.
- Пациент стоит, держа ноги вместе, а руки вытягивает в стороны. На вдохе он сгибает в колене левую нижнюю конечность и притягивает ее к животу или груди. На выдохе он возвращает ногу на пол, а верхние конечности разводит в стороны. Повторяют упражнение до 5 раз поочередно обеими ногами.
- Больной стоит, расставив ноги на ширине плеч, а руки держит на талии. Набирая воздух в грудь, он наклоняется в сторону, а выдыхая, возвращается в исходное положение. Повторяют упражнение в каждую сторону до 5 раз.
- Пациент по-прежнему стоит. Нижние конечности он держит на ширине плеч, а верхние конечности опускает вдоль туловища. Набирая воздух в грудную клетку, он отводит в сторону левую руку и ногу, зависнув в таком положении на 2-3 секунды. Затем возвращается в исходное положение и проделывает то же самое с правыми конечностями. Упражнение повторяют 3-5 раз.
Сколько осуществлять повторов и какие упражнения ЛФК использовать — должен решать только лечащий врач. А правильное их выполнение должен показать инструктор ЛФК.
Кроме того, специалисты могут предоставить больному схему упражнений в картинках или обучающее видео, например, такое:
Важно помнить, что чрезмерное усердие в гимнастике может привести к негативным последствиям.
Диета и правильное питание
Реабилитация после пережитого инфаркта не обходится без правильного питания. В острый период, чтобы снизить нагрузку на сердечную мышцу, пациенту существенно урезают порции, а рацион в основном состоит из протертых супчиков без соли и острых специй.
В дальнейшем придерживаются принципов диетического питания по Певзнеру (стол №10):
- приемы пищи должны быть частыми (до 5-6 раз за день), но дробными;
- меню должно быть максимально сбалансированным;
- допускается употребление соли не более 5 г за день;
- не рекомендуется выпивать более 1,5 л воды или другой жидкости в день;
- исключение продуктов, провоцирующих развитие атеросклероза.
При выписке кардиолог предоставит больному перечень запрещенных и разрешенных к употреблению продуктов, который полезно периодически просматривать для правильного составления меню: