Аритмия одышка усталость
Одышка и сильное сердцебиение
Отдышка и сердцебиение – два сопровождающих друг друга симптома, которые могут указывать как на тяжелые заболевания, так и на единичные отклонения в здоровье. Очень важно уметь самостоятельно определять причины этих состояний, чтобы вовремя оказать помощь себе или окружающим.
Перед тем как разбираться с тем, что же вызвало такие неприятные симптомы, необходимо изучить терминологию. Одышка — это ощущение, будто бы при каждом вдохе организм не может получить достаточное количество воздуха. А вот нарушения сердечного ритма характеризуются наличием дополнительных или пропущенных ударов сердца, а также аномальными шумами.
Стоит ли переживать при возникновении неприятных симптомов?
В большинстве случаев такие симптомы не являются опасными для жизни и быстро проходят без дополнительного медицинского вмешательства. Наиболее распространенным и относительно безопасным отклонением является состояние, когда желудочек сжимается преждевременно. Это вызывает небольшую задержку при следующем ударе, что ощущается как «замирание сердца».
Обычно одышка в сочетании с замиранием сердца возникает после:
- приема алкоголя;
- пережитой стрессовой ситуации;
- выполнения тяжелых физических упражнений;
- приема высокой дозы кофеина.
Заболевания, которые могут спровоцировать возникновение одышки и аномального сердцебиения
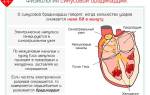
Если одышка сопровождается быстрым сердцебиением (от 180 до 240 ударов в минуту), которое длится по несколько часов, то вполне вероятно, что развивается суправентрикулярная тахикардия. Это состояние требует неотложной медицинской помощи. Перед тем как назначить лечение, врач сделает эхокардиограмму, а также постарается выявить причины возникновения парных симптомов. Ниже описаны самые распространенные заболевания, при которых возникает сердцебиение с одышкой.
Ишемическая болезнь сердца
Такое состояние возникает при наличии бляшек в артериях, которые поставляют кровь к сердцу. Это приводит к ограниченному притоку кислорода и питательных веществ к сердечной мышце. Другие типичные симптомы, сопутствующие ишемической болезни (кроме одышки и учащенного сердцебиения):
- боли в груди (стенокардия),
- тошнота,
- потливость.
Вышеперечисленные симптомы могут возникать после плотной еды, физических нагрузок, а также долгого пребывания в холодных климатических условиях.
Лечение ишемической болезни сердца
После того как врач подтвердит диагноз, пациенту нужно будет внести кардинальные изменения в свой образ жизни и пить предписанные лекарства. Для длительного лечения пациентов с ишемической болезнью сердца назначают следующие лекарства:
- Аспирин — принимается для предотвращения образования новых сгустков крови в артериях сердца. Аспирин также значительно улучшает выживаемость после перенесенного сердечного приступа.
- Бета-блокаторы – препараты, которые расслабляют стенки кровеносных сосудов и провоцируют замедление частоты сердечных сокращений. Тем самым улучшается приток крови к сердцу, снижается кровяное давление, купируются симптомы стенокардии.
- Ранекса назначается, если сильное сердцебиение и одышка сопровождает больного даже после курса бета-блокаторов. Препарат убирает симптомы за счет значительного увеличения притока крови к сердцу.
Здоровое сердце работает в определенном ритме. Если вместе с одышкой появляется слабость и отклонения в ритмичности ударов сердца, необходимо срочно обратиться к кардиологу. Если проигнорировать такие сравнительно безобидные первичные признаки аритмии, то со временем может появиться головокружение, обмороки, усталость и сдавливающие боли в груди.
Методы лечения аритмии
В зависимости от тяжести одышки и прочих симптомов, кардиолог может назначить медикаментозное лечение либо хирургическое вмешательство. В первую очередь проводится терапия антиаритмическими препаратами, которые можно сгруппировать в 4 основных класса.
Класс I: блокаторы натриевых каналов (мембраностабилизирующие препараты), замедляют проводимость в тканях предсердий и желудочков. Назначаются для подавления желудочковых аритмий.
Класс II : бета-блокаторы — влияют преимущественно на синусовые и атриовентрикулярные узлы. Препараты этого класса изменяют проводимость миокарда и предотвращают повторное развитие одышки и аритмичного сердцебиения.
Класс III : блокаторы калиевых каналов: увеличивают продолжительность потенциала действия и подавляют автоматизм.
Класс IV : блокаторы кальциевых каналов: подавляют потенциалы действия, помогают уменьшить скорость автоматизма, проводимости.
Если медикаментозная терапия не принесла положительных результатов, и аритмия, сопровождаемая одышкой, появляется снова, то проводится имплантация кардиовертер-дефибриллятора или кардиостимулятора.
Мерцательная аритмия
Это медицинское состояние является одним из видов аритмии сердца и сопровождается такими симптомами:
- слабость,
- недостаток воздуха,
- дискомфорт в области груди,
- повышенное количество сердечных сокращений.
Особенности лечения мерцательной аритмии
Кроме вышеперечисленных медикаментозных препаратов, которые также применяются и для лечения мерцательной аритмии, врачи назначают лекарства для предотвращения инсульта. Обычно в дополнение к антиаритмическим препаратам прописывают пероральные антикоагулянты (лекарственные средства, которые снижают свертываемость крови в артериях, венах и сосудах, идущих к сердцу).
Сердечная недостаточность
Данное медицинское состояние характеризуется неэффективной работой сердца, при которой кровь циркулирует с очень низкой скоростью. Это, в свою очередь, приводит к другим осложнениям в органах, которые не получают достаточного для нормального функционирования количества питательных веществ и кислорода. Болезнь может возникнуть после сердечного приступа, диабета, пиелонефрита или гипертонии. Чаще всего сердечную недостаточность сопровождает нехватка воздуха и замедленное сердцебиение. В дополнение к вышеперечисленным симптомам может появиться:
- кашель с белой мокротой;
- слабость;
- тошнота;
- боли в груди;
- внезапное увеличение веса.
Как лечится сердечная недостаточность?
Что касается медикаментозного лечения, то большинству пациентов с сердечной недостаточностью назначают ингибиторы АПФ. Эти лекарства, как и диуретики, помогают предотвратить накопление жидкости, а также оказывают защитное действие на сердечную мышцу.
Бета-блокаторы (бисопролол или карведилол) назначают в дополнение к ингибиторам АПФ для дополнительной защиты сердца. Однако время от времени необходимо делать перерыв в приеме таблеток, ведь бета-блокаторы могут провоцировать ухудшение симптомов, особенно при повышенной физической нагрузке.
Пролапс митрального клапана
Клапаны в сердце имеют большое значение для того, чтобы кровь текла в правильном направлении. Если один из клапанов имеет дефекты, кровь начинает просачиваться в обратном направлении, что значительно увеличивает нагрузку на сердечную мышцу. При этом пациенты могут испытывать такие симптомы:
- слабость,
- головокружение,
- давление в груди.
Если эти признаки были проигнорированы, то может возникнуть сердечная недостаточность, которая будет сопровождаться одышкой, резким увеличением веса и аритмичным сердцебиением.
Как лечится пролапс митрального клапана?
Медикаментозное лечение в основном направлено на то, чтобы свести к минимуму негативные симптомы и предотвратить дальнейшее повреждение клапана. Вторичной целью является профилактика инфекционного эндокардита, аритмии и сердечной недостаточности.
Для лечения учащенного сердцебиения и одышки при поврежденном митральном клапане применяются бета-блокаторы. Но если в дополнение к вышеперечисленным симптомам у пациента наблюдается значительный обратный ток крови, то врач может назначить:
- Лекарства, разжижающие кровь, для того чтобы уменьшить риск образования сгустков (особенно если у пациента наблюдается фибрилляция предсердий).
- Дигоксин, флекаинид и прокаинамид для выравнивания сердечного ритма.
- Диуретики (мочегонное) для удаления избытка натрия и жидкости в организме.
- Вазодилататоры для расширения кровеносных сосудов и уменьшения нагрузки на сердце. Чаще всего среди вазодилататоров назначают нитросорбид и дибазол.
Причины учащенного сердцебиения и одышки, не связанные с болезнями сердца
Чаще всего одышку с аномальным сердцебиением провоцируют болезни сердца, но в некоторых случаях причины неприятных симптомов менее очевидны.
Прием лекарственных средств
Медицинские препараты, которые применяются для лечения астмы и расстройств щитовидной железы могут провоцировать учащенное сердцебиение и одышку. Особенно часто эти побочные эффекты возникают ночью. Необходимо записаться на консультацию к лечащему врачу для того, чтобы он прописал другой тип таблеток с меньшими побочными эффектами. Но ни в коем случае нельзя самостоятельно прекращать прием лекарств, или подбирать аналоги по интернету.
Гормональные сбои
Беременность, менопауза и нерегулярные менструации могут провоцировать необъяснимую слабость, учащенное сердцебиение и одышку. Неприятные симптомы проходят, как только нормализуется уровень гормонов. В редких случаях назначается гормональная терапия.
Панические атаки
Если одышка и учащенное сердцебиение сопровождается чувством тревоги на фоне постоянного стресса, то может возникнуть паническая атака. Такое состояние не является опасным для жизни и периодически может возникать у каждого здорового человека.
Но если панические атаки происходят регулярно, то стоит обратиться за помощью к психотерапевту. Достаточно пройти курс когнитивной поведенческой терапии, во время которой врач в форме убеждения поможет отказаться от негативных мыслей или заменить их на положительные убеждения. Также существуют специальные дыхательные техники, которые помогут быстро выровнять сердечный ритм и предотвратить развитие одышки. В тяжелых случаях врач может прописать антидепрессанты, которые регулируют уровень серотонина.
Ведение нездорового образа жизни
Некоторые медики считают, что хроническая усталость, постоянное употребление табака, алкоголя или наркотиков (даже легких) может вызвать учащенное сердцебиение и одышку. Достаточно отказаться от вредных привычек — и неприятные симптомы уйдут без дополнительного лечения.
Нужно помнить, что, несмотря на то, что сами по себе ни одышка, ни учащенное сердцебиение не несут прямой угрозы жизни, они могут быть достаточно тревожным сигналом. Единичные случаи одышки не указывают на болезни организма, а вот постоянная нехватка воздуха и аномальное сердцебиение — прямой путь в кабинет семейного доктора. Только специалист сможет правильно выявить причину неприятных симптомов, поставить правильный диагноз и назначить лечение для улучшения состояния здоровья пациента.
Потливость, слабость, одышка — что может быть причиной
Человек часто испытывает стрессовые ситуации при ускоренном ритме жизни, которое диктует ему современное общество. Причиной недомогания могут быть конфликты на работе, непростые взаимоотношения с семьёй, тяжёлый график работы и большое количество обязательств перед социумом. Находясь длительное время в такой ситуации, у человека появляется одышка, слабость и потливость. Утомляемость не возникает на ровном месте, поэтому стоит разобраться в причине образования подобной патологии.
Что такое ВНС
ВНС отвечает за функционирование внутренних органов, внешних и внутренних желез, а также за сосуды крови и лимфы. Различают парасимпатический и симпатический тип нервной системы. Составляющие парасимпатической системы находятся в крестцовом отделе спинного мозга, среднем и продолговатом мозге. В спинном мозге располагаются отделы симпатической нервной системы.
Как она влияет на работу организма
Под влиянием парасимпатической нервной системы, у человека происходят следующие изменения:
- сужается зрачок;
- усиливается слюноотделение;
- сужаются бронхи, угнетается вентиляция легких;
- снижается ЧСС (частота сердечных сокращений), а также их сила;
- усиливается аппетит, продукция желчи;
- сужение мочевого пузыря;
- усиливается перестальтика (волнообразные сокращения) прямой кишки.
Симпатическая нервная система оказывает противоположный эффект:
- расширяется зрачок;
- ингибируется (подавляется) слюноотделение;
- расширяются бронхи, учащается дыхание;
- усиливается ЧСС, а также их сила;
- стимулируется выделение эпинефрина (адреналина) корой надпочечников;
- угнетаются процессы пищеварения, снижается аппетит;
- расширяется мочевой пузырь;
- угнетается перестальтика прямой кишки.
Классификация соматоформной дисфункции
Различают первичный (самостоятельное заболевание) и вторичный (образуется как следствие органического поражения органов и др. отклонений) тип болезни.
В зависимости от степени выраженности признаков, выделяют такие формы проявления, как:
Если преобладает симпатические проявления над парасимпатическими, то говорят о симпатикотонии. В противном случае о ваготонии. Если в равной степени проявляются как симпатические, так и парасимпатические признаки, говорят о смешанном типе соматоформной дисфункции.
Заболевание может протекать перманентно (т.е. симптомы присутствуют почти постоянно) или пароксизмально (т.е. иногда случаются обострения – припадки).
Причины развития патологического состояния
Это заболевание имеет разный генез. Так, первичный тип появляется из-за генетической предрасположенности, полового созревания, беременности.
Вторичный вид болезни появляется из-за таких причин, как:
- ожирение;
- инфекционные заболевания;
- длительное нахождение в стрессовых ситуациях;
- наличие неврозов, психопатии;
- неправильное распределение времени труда и отдыха;
- чрезмерная физическая нагрузка;
- табакокурение и употребление алкоголя;
- органическое поражение внутренних органов.
Признаки проявления соматоформной дисфункции
К основным симптомам относят различные болевые ощущения, среди которых:
- кардиалгия (ощущения боли в области сердца);
- цефалгия (головные, шеиные боли);
- абдоминалгия (дискомфорт, боли в области живота).
Присутствуют характерные признаки ваготонии и симпатикотонии. У ваготоников, наблюдается повышенная потливость кожных покровов (т.е. потеют руки, др. части тела), их сальность. В большинстве случаев присутствуют угри, прыщики. Такие люди легко краснеют или бледнеют. У них чрезмерное количество подкожного жира, которое находится неравномерно по всему организму. Возможно развитие дермографизма. В этом случае, дермографизм будет проявляться покраснением и возвышением на коже в месте воздействия, даже после лёгкого касания.
У симпатотоников присутствует недостаточная потливость. Из-за чего кожные покровы приобретают сухость. Дермографизм приобретает белый или розовый оттенок. Такие люди имеют «худощавое», астеническое телосложение или «нормальное», но имеют повышенный аппетит.
Другие нарушения работы в разных системах организма
Со стороны желудочно-кишечного тракта отмечается появление тошноты и, как следствие, снижение аппетита. Также могут образоваться изжога, рвотные позывы, отрыжки. Происходит нарушение стула, появляются диареи, запоры, повышенное газообразование, на фоне этого развивается слабость.
Во время соматоформной дисфункции появляются признаки нарушения работы дыхательной системы. Человек замечает развитие отдышки даже при легких нагрузках. Так, поднимаясь по ступенькам больной ощутит одышку. Появляются характерные «тяжелые» вздохи, нейрогенный кашель, становится тяжело дышать. Нехватка воздуха может быть вызвана др. причинами, напр., сердечной недостаточностью.
Нарушения работы сердечно-сосудистой системы, в данной ситуации, называют нейроциркуляторной дистонией. Различают гипер- и гипотоническую, а также кардиальную. При гипертонической нейроциркуляторной дистонии наблюдается повышение давления, аритмия (нарушение сердечного ритма) и тахикардия (повышение частоты сердечных сокращений).
При гипотоническом типе происходит снижение давления. В таком случае присутствует общая слабость, упадок сил. На фоне этого, также может образоваться одышка и потливость причины могут быть разные — чувство, что человеку тяжело дышать и т.д.
Кардиальное отклонение характеризуется болями в области груди, больному кажется, что болит сердце. Боль часто «отдает» в другие части тела, например, лопатку, руку.
Изменяется психическое поведение. Так, у ваготоников появляется апатия, нерешительность и неуверенность в себе, сонливость. Человек становится замкнутым, малообщительным. Развивается депрессивное состояние. Присутствует снижение памяти и концентрации внимания. Развития различных неврозов характерно для симпатотоников. Возможно появление обмороков, как у симпатотоников, так и у ваготоников.
Диагностика болезни
Диагностика заключается, прежде всего, в опросе больного, сборе анамнеза. Важно исключить или подтвердить органическое повреждение органов. Для этого доктор может выписать направление на электрокардиограмму, электроэнцефалограмму и др. диагностические процедуры. Проводят сбор анализов.
Лечение и профилактика дисфункции
Лечение должно быть комплексным, обращая внимания на причину появления соматоформной дисфункции вегетативной нервной системы.
Оно должно проходить наряду с лечением инфекций (если имеются) и болезней, вызвавших вегетативную дисфункцию. Больному обязательно нужно устраивать ежедневные прогулки длительностью от 2-х до 3-х часов. Важно устранить гиподинамию (малоподвижность) и правильно распределить время нагрузки и отдыха. Пересмотреть питание. Так, если данное отклонение было вызвано избыточным весом, то урезают количество потребляемых калорий, за счёт углеводов и жиров.
Проводят сеансы психотерапии для нормализации эмоционального и психического состояния больного, что положительно сказывается на работе вегетативной системы.
Меры, направленные на недопущение развития заболевания
Профилактика заключается, прежде всего, в своевременном обследовании организма. Так, при появлении первых симптомов, например, быстрой утомляемости, потливости, нехватки воздуха следует незамедлительно обратиться к доктору. Соматоформная дисфункция может возникнуть на фоне органического поражения органа и других причин, например, ожирения.
Важно вести здоровый образ жизни, отказаться от вредных привычек. Что предотвратит появление быстрой утомляемости, одышки, нарушений сердцебиения. Следует правильно выстроить дневной распорядок дел, отводя достаточное количество времени отдыху. Правильно питаться, исключить пищу, приводящую к ожирению – джанк-фуд. Эти меры помогут не допустить появления отдышки и потливости, причин их вызвавших.
Аритмия и слабость
Аритмия — заболевание, при котором нарушается частота сердечных ударов. Обычно патология протекает бессимптомно. Но может появляться слабость при небольших физических нагрузках, учащенное биение сердца, слабая ноющая боль в грудной клетке. Для лечения используют медикаментозную терапию, хирургическое вмешательство и методы народной медицины.
Причины слабости при аритмии
Для начала нужно выяснить, почему возникает такая патология. Из причин выделяют:
- большие физические нагрузки;
- злоупотребление алкогольными, энергетическими, кофейными напитками;
- многолетнее курение;
- частые стрессы или нервные потрясения;
- заболевания сердечно-сосудистой системы (инфаркт, инсульт, ишемия), щитовидной железы, почек;
- сахарный диабет 2 типа;
- последствие использования медикаментов;
- высокий уровень холестерина, бляшки которого закупоривают сосуды;
- злокачественные новообразования в головном мозге.
Слабость при аритмии возникает из-за нарушения передачи нервных импульсов, из-за чего ухудшается работоспособность сердца. Такое состояние длится недолго, всего несколько минут, и сопровождается головокружением, обильным потовыделением и периодическими болями в затылке. Кроме этого, слабость и аритмия возникает в таких случаях:
- заболевания центральной нервной системы;
- неврологические расстройства;
- необратимые повреждения тканей сердца.
Если слабость постоянная — это сигнализирует о том, что нужно обратиться к врачу за тщательной диагностикой.
Другие симптомы заболевания
Кроме слабости, аритмия вызывает и такие недомогания:
- чувство нехватки воздуха, удушье;
- ноющая боль в грудной клетке, которая отдает в правую руку;
- одышка при небольших физических упражнениях;
- очень сильное или медленное биение сердца, ощущение страха и тревоги;
- головокружения, потемнение в глазах, обморок;
- приступы тошноты и рвоты, особенно после принятия пищи;
- бессонница, ночные судороги;
- чувство пульсирования вен на затылке;
- шум в ушах.
Вернуться к оглавлению
Методы диагностики
Есть такие виды аритмии, при которых человек не будет ощущать симптомы. Это очень утрудняет диагностику и лечение. Поэтому врачи рекомендуют регулярно проходить обследование, которое включает в себя такие мероприятия:
- ультразвуковая диагностика (УЗИ) — помогает обнаружить степень поражения тканей сердца;
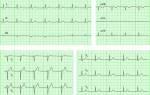
- электрокардиография — это метод графической записи электрических явлений, которые возникают в сердечных мышцах во время его деятельности;
- эхокардиография — обследование сердца и сосудов при помощи звуковых волн.
Вернуться к оглавлению
Что делать?
Для лечения назначают такие группы медикаментов:
- Стабилизаторы клеточных мембран:
- «Задитен»;
- «Кетоф»;
- «Стафен».
- Витамины, в состав которых входит кальций, магний и аскорбиновая кислота:
- «Аскорутин».
- Блокаторы бета-адренорецепторов (БАБ):
- «Метопролол»;
- «Атенолол»;
- «Бетаксолол».
- Закрепители каналов кальция (антагонисты):
- «Верапамил»;
- «Дилтиазем»;
- «Амлодепин».
- Успокоительные препараты:
- «Валериана»;
- «Персен Форте»;
- «Ново-Пассит».
Диетолог поможет больному определиться с полезным для него рационом.
Кроме этого, нужно проконсультироваться с диетологом и составить правильный рацион. Это поможет укрепить и очистить сосуды от холестериновых бляшек, наладит тонус мышцы миокарда, приведет в норму артериальное давление. Из своего меню необходимо исключить такие продукты:
- жирные сорта рыбы и мяса, супы на их основе;
- копчености, особенно сыр, приготовлен в жидком дыму;
- фастфуд — бургеры, хот-доги, сэндвичи;
- крепкие алкогольные напитки;
- кофе, энергетики и газировку.
Вернуться к оглавлению
Заключение
Одним из главных симптомов, который указывает аритмию, является слабость. Она возникает вследствие нарушения передачи нервных импульсов. Таким образом, нарушается работа сердца, что негативно влияет на организм человека. Чувство слабости кратковременное явление и в основном происходит после небольших физических нагрузок. Чтобы избавиться от этого и других симптомов аритмии, применяют медикаментозное лечение и придерживаются правильного питания.
Почему бывает одышка при сердечной недостаточности?
Ощущение нехватки воздуха в положении лежа или сидя – серьезный симптом, требующий срочной диагностики. Часто диагностируется одышка при сердечной недостаточности, при которой нарушается кровообращение, появляется гипоксия головного мозга. Если проблема осложняется головокружением, повышением тревожности, следует подобрать специальные препараты для улучшения состояния.
Как возникает одышка?
Сердечная недостаточность – распространенная патология, при которой сердце перестает прокачивать кровь в стабильном объеме. Возникает дисбаланс в круге кровообращения, в организм поступает уменьшенное количество кислорода и питательных соединений. Нарушается обмен веществ, страдают многие жизненно важные процессы: производство иммунных клеток, эритроцитов, тромбоцитов, некоторых ферментов.
Одышка при сердечной недостаточности – один из первых симптомов, позволяющих заподозрить опасное заболевание. Механизм образования заключается в сбое ритма:
- В левом желудочке уменьшается объем выброса крови, возникает застой в легких и бронхах.
- На секунду останавливается газообмен в нижних долях легких, остается большое количество углекислого газа.
- Не получая необходимый кислород, мозг подает организму команду дышать быстрее и интенсивнее: количество вдохов доходит до 30 раз в минуту.
- Возникает кислородное голодание спинного и головного мозга, нарушение питание центров, отвечающих за дыхание и жизнедеятельность.
Поэтому часто одышку сопровождает появление тревожности, панические атаки, чувства страха . Пациент лишен возможности нормально работать и активно отдыхать, вести привычный образ жизни. Недостаток кислорода негативно влияет на работу всех органов, влечет за собой ухудшение состояния.
Причины появления одышки
Ощущение нехватки кислорода знакомо каждому человеку. Оно появляется после интенсивной пробежки или физической нагрузки, но проходит быстро и безболезненно без медикаментозной помощи. В медицине выделяется несколько видов подобного нарушения дыхательного ритма: легочный, центральный, сердечный. Последний присутствует постоянно, нарастает даже во время отдыха.
Одышка при сердечной недостаточности возникает при заболеваниях и патологиях органа. Чаще всего при диагностике обнаруживаются:
- повышенное артериальное давление ;
- кисты и новообразования, сдавливающие сердце ;
- стеноз кровеносных сосудов;
- воспаление митрального клапана;
- ишемия;
- кардиомиопатия;
- различные пороки сердца;
- воспаление тканей перикарда;
- растяжение сердечной камеры.
Нередко одышка появляется при поражении сердечной сумки на фоне длительного употребления алкоголя , наркотических препаратов, работы в тяжелых условиях (шахта, горячий или химический цех). В ответ на интоксикацию происходит отмирание клеток и целых участков.
В большинстве случаев выявляется хроническая сердечная недостаточность. Она появляется и усиливается на фоне неизлечимых болезней, которые дают осложнения на сердце: сахарный диабет, гипертензия, гипотиреоз щитовидной железы . Поражение сердечной мышцы формируется при гормональном дисбалансе, после перенесенной опасной инфекции.
Симптоматика при сердечной одышке
На начальной стадии человек может отмечать изменение ритма дыхания. Неприятные ощущения обостряются после подъема по лестнице, переноса тяжестей. После принятия сидячей позы кровообращение нормализуется, давление в груди заметно уменьшается, успокаивается головокружение.
Одышка при хронической сердечной недостаточности отличается от других видов рядом характерных симптомов:
- резко повышается давление крови ;
- под кожей выступают вены на ногах и руках;
- не получается набрать полные легкие воздуха;
- слабость и апатия;
- головокружение;
- сухой кашель;
- сонливость.
В большинстве случаев пациенты отпускают ситуацию, занимаясь самолечением, принимая различные препараты по рекомендации знакомых. Сердечная недостаточность редко излечивается до конца, а симптоматика ухудшается с каждым днем. Условно выделяют несколько стадий развития одышки:
- Затруднение появляется только при быстром передвижении, подъеме по ступеням, быстро проходит после короткого отдыха.
- Человеку не хватает воздуха при выполнении легкой работы. Он периодически старается присесть, чтобы восстановить ритм и облегчить состояние.
- При ходьбе или нервных ситуациях сразу наступает одышка, тяжело пройти даже небольшое расстояние. Появляется ощущение давления, спазмов, дрожания в грудной клетке, заметно увеличивается отечность в области живота, лодыжек.
- Даже удобная поза не снимает болезненных ощущений. Пациент теряет работоспособность, постоянно присутствует слабость, синеет носогубный треугольник. Обостряются симптомы болезней почек, печени, поджелудочной железы.
Одышка при хронической сердечной недостаточности чревата для больного опасными осложнениями. Она может перерасти в астму кардиального типа, которая практически не поддается лечению. Нарушение дыхания нередко приводит к отечности легких, застойным явлениям и эмфиземе, тромбоэмболии аорты.
Методы лечения
Врачи предупреждают, что полностью избавиться от одышки при сердечной недостаточности невозможно. Поэтому основная задача специалиста – остановить развитие опасных симптомов, локализовать заболевание на ранней стадии. При соблюдении всех рекомендаций и внимательном отношении к здоровью получается минимизировать осложнения.
При лекарственной терапии человеку придется постоянно принимать препараты, которые поддерживают работу сердца, погашают дискомфорт:
- против проявлений ишемии (Сустак, Аеросонит);
- адреноблокаторы (Ротаритмил, Кардиодарон);
- для нормализации артериального давления (Каптоприл, Каптопрес);
- мочегонные составы для уменьшения отеков (Верошпирон, Фуросемид).
Для улучшения состояния сердечных мышц пациент должен регулярно использовать витаминные комплексы на основе рибоксина, магния, калия. Для поддержания стабильного состояния рекомендуется перейти на здоровое питание: диета должна учитывать потребности организма в аминокислотах Омега-3, Омега-6, насыщенных жирах. Питьевой режим определяется индивидуально, исходя из состояния сосудов и присутствия отеков. Придерживаться рационального питания придется долгие годы.
Для стимуляции работы при дистрофии желудочков сердца следует принимать поддерживающие лекарства: Пумпан, Доппельгерц, Кратал. Человеку рекомендуется снизить вес, забыть о вредных привычках, убрать до минимума физические нагрузки. Иногда приходится менять работу и образ жизни в целом.
Если одышка не дает двигаться, больного госпитализируют, чтобы установить: насколько сердце еще способно перекачивать кровь, какие факторы ухудшают состояние больного. При плохих прогнозах решается вопрос о проведении операции: замене сердечных клапанов, удалении лишней хорды, исправлении порока, шунтирования, протезирования сосудов при атеросклерозе.
Одышка и тахикардия одновременно
Учащенное сердцебиение и нехватка воздуха: что делать? Этот вопрос волнует всех, кто столкнулся с подобной проблемой. Симптомы могут быть связаны с различными состояниями, которые довольно опасны для здоровья человека. Поэтому не стоит игнорировать проблему. Необходимо посетить врача, пройти обследование и устранить провоцирующий фактор.
Опасность состояния и как возникает
Тахикардия, которая сопровождается одышкой, говорит о серьезных нарушениях в работе организма. Обычно эти признаки возникают при ишемической болезни или сердечной недостаточности.
Патология сопровождается одышкой или диспноэ, которая усиливается во время физической активности. Учащение пульса возникает в связи с неспособностью сердца полноценно обеспечить кровоснабжение организма.
Ишемия проявляется тахикардией, так как при этом заболевании проходимость коронарных артерий нарушена по причине атеросклеротических изменений.
Подобные симптомы наблюдаются и при вегето-сосудистой дистонии, инфаркте миокарда, инсульте, панической атаке.
Все эти патологии представляют серьезную опасность для здоровья и жизни человека. Нарушение гемодинамики повышает риск появления тромбов и нарушает функции всех внутренних органов.
Если сильное биение сердца и трудности с дыханием появляются во время стрессов, употребления препаратов, физических нагрузок, то дело в физиологических факторах. От этого часто страдают люди пожилого возраста. Чтобы улучшить самочувствие, достаточно нормализовать образ жизни.
Чем вызываются
Одышка и тахикардия могут возникать в ответ на внешние раздражители. Учащение пульса обычно говорит о патологиях сердца и сосудов, а также может быть вызвано:
- чрезмерной физической активностью;
- эмоциональными нагрузками;
- дефицитом полезных веществ в организме;
- сбоями в кровотоке;
- нарушениями работы эндокринной системы;
- простудными заболеваниями с высокой температурой;
- употреблением некоторых препаратов, спиртных напитков, курением;
- злоупотреблением напитками, содержащими кофеин.
Одышка возникает, когда организм пытается адаптироваться к новым условиям. Человек при этом не задыхается, так как недостаток кислорода купируется частым сердцебиением. Проблемы с дыханием обычно связаны с психоэмоциональным и физическим напряжениями, плохой проветриваемостью помещения. Состояние в таком случае нормализуется само по себе.
Одышка, связанная с патологиями, возникает, когда человек находится в состоянии покоя. Она возникает:
- При заболеваниях сердечной мышцы. Сердце сокращается чаще и затрудняется дыхание в связи с развитием кардиомиопатии, сердечной недостаточности, пороков, аритмий, воспалений сердечных оболочек.
- При патологиях дыхательной системы. Затрудненность вдоха или выдоха наблюдается, если в дыхательные пути попал инородный предмет, разрастаются новообразования, произошла закупорка сосуда тромбом, при пневмосклерозе и хронических заболеваниях, бронхите, эмфиземе. При подобных проблемах одышка переходит в удушье, возникают приступы кашля с мокротой.
- При церебральных нарушениях. Поражение головного мозга вызывает учащенное биение сердца и трудности дыхания, потому что в этой части тела расположены центры регуляции всех органов и систем. Данные симптомы обычно наблюдаются во время травм головы, инсульта, энцефалита, при опухолях. К одышке и тахикардии присоединяются тяжелые неврологические нарушения. Сможет ли орган восстановиться, зависит от тяжести повреждений и эффективности назначенного лечения. Развитие церебральной одышки происходит и при сбоях в работе вегетативной нервной системы из-за стрессов и умственных перегрузок.
- При нарушениях состава крови. Соотношение форменных элементов крови нарушается во время анемии, онкологических заболеваний, почечной и печеночной недостаточности, диабетической комы. Больной страдает от нехватки воздуха, но патологические изменения в сердце и легких отсутствуют. Обследование покажет нарушение баланса электролитов и газообмена.
От таких симптомов часто страдают женщины во время беременности. Это связано с тем, что матка увеличивается и сдавливает внутренние органы.
На первом триместре подобных проблем нет, но в последние месяцы дискомфорт вполне ощутим.
Первая помощь
Если не хватает воздуха, трудно дышать, учащенное сердцебиение, то облегчить свое самочувствие можно с помощью таких действий:
- Обеспечить поступление свежего воздуха в помещение и принять горизонтальное положение.
- Чтобы успокоиться и расширить сосуды, нужно выпить настойку боярышника или пустырника или принять Валокордин.
- Медленно делать глубокие вдохи.
- Чтобы сердце начало сокращаться медленнее, задержать дыхание или покашлять.
При частых приступах обязательно необходимо посетить врача, особенно при наличии других симптомов, так как это может говорить о приближающемся инфаркте или инсульте.
Помощь специалиста потребуется, если:
- Одышка беспокоит при незначительных нагрузках.
- Появилась слабость и кружится голова.
- Приступы возникают часто, без причины и длительное время не проходят.
- Наблюдаются сбои в биении сердца.
Для определения проблемы назначат комплексное обследование.
Как ставится диагноз
Сильная одышка и сердцебиение требуют лечения, но сначала нужно определить причину этих симптомов. Для этого назначают ряд исследований. Процесс постановки диагноза состоит из:
- анализа мочи и крови;
- компьютерной и магнитно-резонансной томографии;
- электрокардиограммы;
- ультразвукового исследования сердца.
В качестве дополнительных методик могут использовать холтеровское мониторирование и велоэргометрию. С помощью первой процедуры определяют эффективность работы сердца на протяжении дня, а вторая необходима для оценки реакции на нагрузку.
Изучив результаты обследования, врач поставит диагноз и назначит лечение.
Особенности лечения
Чтобы нехватка воздуха и учащенное сердцебиение не беспокоили, нужно устранить первичную патологию. Очень часто для улучшения самочувствия не нужно принимать препараты, достаточно изменить рацион, употреблять травяные чаи и следить за режимом дня.
Симптоматическое лечение
Для снижения частоты сокращений сердца назначают специальные препараты. Пульс стабилизирую с применением:
- Противоаритмических средств. Их вводят внутривенно или перорально. Они способствуют не только уменьшению сердцебиения, но и позволяют избежать повторных приступов. Симптоматическое лечение включает применение Верапамила, Пропранолола, Аденозина и других.
- Седативных препаратов. Они более эффективны, если тахикардия вызвана нарушениями функций нервной системы. Успокаивающими свойствами обладает настойка валерианы, Персен, Новопассит.
Сердечная недостаточность
Эти признаки всегда сопутствуют сердечной недостаточности. Устранить заболевание полностью нельзя. Лечение направлено на уменьшение выраженности симптомов, замедление развития патологического процесса и увеличение выживаемости.
Стабилизировать состояние больного при сердечной недостаточности пытаются с помощью:
- Режима и диеты. Это способствует улучшению питания миокарда и уменьшению количества жидкости в организме.
- Медикаментов. Терапия включает применение ингибиторов ангиотензинпревращающего фермента, сердечных гликозидов, бета-блокаторов, калийсберегающих диуретиков, антагонистов альдактона, вазодилататоров, блокаторов кальциевых каналов, антикоагулянтов.
- Хирургических процедур. Медикаментозная терапия не дает таких хороших результатов, как операция. Без оперативного лечения долго обходиться не получится. В большинстве случаев устанавливают кардиостимулятор.
Вегето-сосудистая дистония
ВСД сопровождается массой неприятных симптомов. При этой проблеме больной должен:
- Следить за режимом труда и отдыха.
- Достаточно спать.
- Употреблять овощи и фрукты для насыщения организма всеми необходимыми элементами.
- Избегать стрессов.
- Принимать тонизирующие ванны.
- Употреблять препараты для расширения сосудов.
- Принимать успокоительные настойки.
При таких симптомах, как одышка и частое сердцебиение не стоит откладывать поход к врачу, так как причины этого зачастую очень серьезные.