Аритмия это признаки
Аритмия: причины, симптомы, признаки
Наше сердце как часы, в нормальном состоянии работает с одинаковым ритмом, частотой и регулярностью, обеспечивая тем самым бесперебойную доставку ко всем тканям и органам необходимых органических, минеральных веществ и кислорода. Но в случае какого-то сбоя в работе главного «драйвера» организма – мы говорим об аритмии.
В медицинской практике зафиксировано множество видов этого недуга, поэтому и различные симптомы аритмии сердца лечение предполагают разное. Но о лечении мы поговорим в отдельной статье, а здесь мы рассмотрим причины, симптомы, отличия, проявления аритмий, дабы, как говориться, знать врага в лицо.
Признаки, причины и факторы риска возникновения болезни
Когда наше сердце работает нормально, то мы даже не ощущаем его присутствие в нашем организме, как будто его и нет. Но так бывает не всегда.
В здоровом организме ритмичность сердечных сокращений находится в диапазоне 60-80 ударов за 1 минуту. Причем эти сокращения происходят в одинаковом ритме, т.е. с одинаковой частотой. Но если удары сердца учащаются (при тахикардии), становятся реже (при брадикардии), или попадают не в размеренный такт (при экстрасистолии), что является симптомами аритмии, то в этих случаях врач диагностирует патологию.
Признаками аритмии являются замирание сердца, или, наоборот, его беспорядочное биение, если оно «колотится», при этом может ощущаться дискомфортное состояние из-за боли в области груди, а также обморочные состояния при больших перерывах между ударами.
Основной причиной аритмии является сердечная патология, указывающая на возможный порок главного органа, ишемическую болезнь, миокардит или кардиомиопатию. В некоторых случаях она может предшествовать инфаркту миокарда, а, иногда, и быть следствием его. Часто она обусловлена нарушением процессов метаболизма, т.е. обмена веществ в организме.
Причин аритмий сердца так много и они настолько все разные, зависящие от множества факторов, что перечислить их все довольно затруднительно. Поэтому, назовем самые весомые, это:
- стрессовые ситуации и депрессия;
- повышенные физические нагрузки;
- неправильный обмен веществ;
- алкоголизм, потребление энергетических напитков и курение;
- сердечные патологии;
- инфекции и грибковые заболевания;
- климакс;
- патология головного мозга.
Но именно от точного выявления причины аритмии сердца лечение приносит ощутимые результаты. Хотя, многие виды аритмии являются чисто симптоматическими и совершенно не нуждаются в лечении. К тому же носят они всегда единичный характер.
Кроме сердечной патологии, причиной возникновения аритмии сердца является расстройство нервной или дыхательной систем организма, а также желудочно-кишечные болезни. А нередко провокатором аритмии выступают наши вредные привычки. Более тяжелые случаи аритмии наступают вследствие медикаментозной передозировки и интоксикации, влекущих за собой анафилактический шок.
А при самой тяжелой форме мерцательной аритмии сердца симптомы в виде увеличения его ударов до 150 в минуту вызывают у человека сильное головокружение и кислородное голодание.
Причинами возникновения аритмии довольно часто есть наличие в сердце рубцовой или некротической тканей, затрудняющих прохождения электрических импульсов, а также истончение или, наоборот, утолщение стенок желудочков сердца, некорректно проводящих эти импульсы.
Причинами аритмии после еды, а есть и такая, является давление полного желудка на диафрагму. Появляется учащенное дыхание, заставляющее сердечную мышцу работать интенсивнее для качественного обеспечения тканей организма кислородом. Необходимо для себя уяснить, что процесс переваривания пищи является энергозатратным для организма. Поэтому питаться нужно не большими порциями, а дробно, но часто. Стараться не употреблять жареных и соленых блюд, а также не пытаться лечь отдохнуть сразу после еды, а приучить себя к пешей прогулке, например.
Таким видом аритмии часто страдают выздоравливающие после анорексии подростки и люди, имеющие избыточную массу тела.
Ответов на вопрос, от чего бывает аритмия сердца, множество. Как и, впрочем, симптомов, главные из которых одышка, сердечная боль, понижение артериального давления, нарушение ритма сердечных ударов. Если вы переживаете подобное, то должны насторожиться, так как это является признаками стенокардии и аритмии сердца.
Самым опасным проявлением аритмии есть наступление фибрилляции желудочков, характеризующейся хаотичным сокращением отдельных мышечных волокон. Такая патология может привести к летальному исходу.
Факторы риска развития аритмии сердца
Факторами риска возникновения болезни являются:
- врожденная генетическая предрасположенность (аномальное развитие сердца, врожденные аритмии);
- патология эндокринного происхождения (если щитовидная железа продуцирует повышенное количество гормонов (в таком случае наблюдается тахикардия) или пониженное его содержание (брадикардия), сахарный диабет;
- высокое кровяное давление (провоцирует развитие ишемии, вследствие которой утолщаются стенки желудочка и это меняет характер проводимых импульсов);
- нарушения электролитного формирования (переизбыток или недостаток электролитов (Са, Мg,Na,K);
- употребление психо- и наркотических стимуляторов.
Поэтому лечение симптомов аритмии не приводит к стойкому излечению. Стоит только прекратить прием антиаритмических препаратов, как проявление болезни вновь возобновляется. Правильное лечение состоит в возможном устранении патологии, послужившей аритмическому сокращению сердца.
Особенности этиологии недуга у женщин и мужчин
Симптомы аритмии сердца у женщин во многом схожи с симптомами у мужчин, однако есть некоторые особенности, среди которых:
- возрастной признак недуга: у женщин недуг выявляется чаще всего после 50-летнего возраста;
- высокая чувственность женщин по отношению к приступам недуга: сразу ощущают и чаще паникуют по этому поводу.
Признаками аритмии сердца у женщин есть слабость, ощущение перебоев в сердце, волнение, боль в груди. Кроме этого, она может проявляться помутнением в глазах, которое воспринимается как нормальное состояние. В случае частого проявления таких признаков надо срочно обращаться к врачу, так как это может привести даже к обморочным состояниям, а также инсульту или инфаркту.
Основной причиной аритмии у женщин вследствие их повышенной эмоциональности, по сравнению с мужчинами, есть стресс и частое нервное напряжение. Вместе с этим, отмечается негативное действие на сердечно-сосудистую систему избыточного веса, курения, прием различных стимуляторов типа кофеина, а также сердечные патологии. В последнее время, к вышеперечисленным причинам добавилось и физическое перенапряжение, когда вследствие безответственности или инфантильности мужской половины человечества, женщине приходится взваливать на себя непосильную ношу содержания семьи.
Признаки аритмии сердца у мужчин идентичные женским. Но возникновение инфаркта у мужчин медицинская статистика констатирует намного чаще, чем у женщин, да и случаи заболевания мерцательной аритмией у мужской половины человечества диагностируются намного чаще.
Симптомы аритмии у мужчин не отличаются от женских проявлений болезни, и выражаются в постоянной слабости, одышке, боли в груди, головокружении, обмороках.
Основные причины аритмии сердца у мужчин заключаются в нездоровом образе жизни, который выражается в несбалансированном питании на скорую руку (например, у холостяков), частых перекусах, излишнем употреблении спиртного, курении. К этим факторам можно отнести еще и резкий переход от частых спортивных тренировок с большой физической нагрузкой на организм к спокойному, а чаще неактивному образу жизни. Такая резкая смена условий препятствует перестройке сердца на совершенно противоположный ритм, и дает сбои в работе.
Бывает, что нарушения нормального ритма сердца и наличие других патологических симптомов лечения сердечной аритмии не требуют. Они могут проявляться даже у здорового человека и иметь вполне доброкачественный характер. Тем более, что на качество жизни такие аритмии не отображаются.
Но даже не влияющие на качество кровообращения сбои сердечного ритма некоторыми людьми переносятся тяжело и способны повлиять не только на смену места работы, но и на стиль и способ жизни.
Видео о причинах аритмии:
Аритмия. Причины, симптомы, виды и лечение аритмии
Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами такое состояние сердца, как – аритмия, ее причины, симптомы, виды, диагностику, профилактику и лечение, традиционными и народными средствами. Итак…
Что такое аритмия?
Аритмия – патологическое состояние, нарушения частоты, ритмичности и последовательности возбуждения и сокращения сердца.
В нормальном состоянии сердце сокращается через равные промежутки времени с частотой от 60 до 80 ударов в минуту. При потребностях организма сердце может замедлять или ускорять свою работу. Аритмией называется любой ритм сердечной деятельности, который отличается от обычного нормального синусового ритма.
Аритмия. МКБ
МКБ-10: I47—I49
МКБ-9: 427
Причины аритмии
Каждый вид аритмии имеет свою причину, у некоторых видов причины могут быть схожи.
Причины различных видов аритмии:
— употребление алкоголя, курение;
— употребление энергетических и других кофеиносодержащих напитков;
— прием некоторых лекарственных препаратов;
— стресс;
— чрезмерные физические нагрузки, перенапряжения;
— заболевания щитовидной железы;
— заболевания надпочечников;
— заболевания сердечно-сосудистой системы (ишемическая болезнь сердца, болезни клапанов сердца, сердечная недостаточность, порок сердца, миокардиты и др.);
— гипертония;
— сахарный диабет;
— опухоли мозга;
— черепно-мозговые травмы;
— ожирение;
— климакс;
— нарушение соотношения калия, натрия и кальция внутри клеток миокарда и во внеклеточной среде.
Симптомы аритмии
Нарушения ритма могут протекать абсолютно бессимптомно. Аритмия может обнаружиться врачом во время профилактической ЭКГ. Но, чаще всего, нарушения сердечного ритма вызывают ощутимые симптомы:
— ускоренное биение сердца;
— замедленное биение сердца;
— чувство сердцебиения и перебоев в груди;
— боль или давление в груди;
— одышка;
— головокружение;
— потеря сознания (или состояние близкое к этому).
Осложнения (последствия) аритмии
Если аритмию не лечить, то нарушения сердечного ритма могут повысить риск развития таких заболеваний и осложнений как:
— инсульт;
— инфаркт миокарда;
— застойная сердечная недостаточность;
— образование тромбов;
— внезапная остановка сердца (с наступлением клинической смерти).
Виды аритмии
Брадикардия
При синусовой брадикардии частота сердечных сокращений снижается до 59 и меньше ударов в минуту. В среднем — 40-50 уд./мин. Может ощущаться в виде дискомфорта в области сердца, слабости и головокружения. Данный вид аритмии также может быть у здоровых людей в покое или во сне.
Её возникновение может быть вызвано гипотонией (артериальной гипотензией), также сопутствовать заболеваниям сердца и при снижении функции щитовидной железы.
Синусовая тахикардия
При синусовой тахикардии частота сердечных сокращений превышает 90 ударов в минуту, ощущается человеком как сердцебиение в груди.
Возникновение данного вида аритмии, зачастую, может быть вызвано чрезмерными физическими нагрузками, эмоциональным перенапряжением, повышением температуры тела (при простудных и инфекционных заболеваниях), а также заболеваниями сердца и других причин возникновения аритмии.
Пароксизмальная тахикардия
Это правильный ритм работы сердца, но частый. При данном виде аритмии частота сердечных сокращений 140-240 ударов в минуту. При этом человек ощущает слабость, сердцебиение, повышенное потоотделение.
Она может начаться внезапно и так же внезапно исчезнуть. Причинами данного вида аритмии являются такие же причины, как и других видов аритмии.
Мерцательная аритмия
Мерцательная аритмия — это беспорядочное сокращение отдельных мышечных волокон, при этом предсердия полностью не сокращаются, а желудочки сокращаются неритмично, с частотой 100-150 ударов в минуту. При трепетании предсердий они сокращаются регулярно с частотой 250-300 ударов в минуту. Человек при этом не всегда чувствует сердцебиение и не наблюдает изменений в самочувствии. Но, чаще, люди с мерцательной аритмией жалуются на трепетание в груди, боли в сердце и одышку.
Данный вид аритмии возникает при заболеваниях и пороках сердца, щитовидной железы, алкоголизме.
Самое опасное нарушение ритма – это мерцание и трепетание желудочков. Оно может возникнуть при любом тяжелом заболевании сердца, электротравмах, передозировке некоторых лекарственных средств. Характеризуется внезапным прекращением работы сердца, отсутствием пульса, потерей сознания, хриплым дыханием, судорогами, расширением зрачков. В таком случае необходима неотложная медицинская помощь: искусственное дыхание и наружный непрямой массаж сердца.
Дыхательная аритмия
Дыхательная аритмия — это неправильное чередование сердечных сокращений. Обычно встречается у детей и подростков.
Дыхательная аритмия в большинстве случаев не требует лечения и не влияет на самочувствие.
Экстрасистолии
Экстрасистолия характеризуется внеочередным сокращением сердечной мышцы, после которого человек ощущает как бы остановку (замирание) сердца, дискомфорт, возможно нехватку воздуха, после чего сильный удар миокарда и восстановления нормального ритма сердечных сокращений. При груповых экстрасистолах подобный сбой происходит по несколько к ряду, друг за другом.
Могут наблюдаться у здоровых людей, также могут быть вызваны различными заболеваниями и вредными привычками. Наиболее частая же причина — стресс, эмоциональное перенапряжение, страх или злоупотребление кофеин-содержащими напитками и алкоголем.
Блокады сердца
Данный вид аритмии связан с замедлением и прекращением проведения импульсов по структурам миокарда. Признаком блокад является периодическое исчезновение пульса. Блокады могут быть полными или неполными.
Такие состояния могут сопровождаться обмороком и судорогами. При полной поперечной блокаде может возникнуть сердечная недостаточность и внезапная смерть.
Диагностика аритмии
Некоторые виды аритмии абсолютно не ощутимы человеком, поэтому выявить их возможно с помощью таких видов диагностики, как:
— электрокардиография (ЭКГ);
— эхокардиография;
— суточное или многодневное мониторирование ЭКГ;
— УЗИ.
Самым главным методом диагностики аритмии является, конечно же, ЭКГ. Но она не всегда может показать аритмию, так как она показывает сердечный ритм только за промежуток времени, в который пишется, а приступы аритмии могут возникать внезапно и быть непродолжительными.
Лечение аритмии
Важно! Для эффективного лечения аритмии необходимо посетить врача, выяснить является ли аритмия сопутствующим заболеванием основной болезни или самостоятельной. Также, необходимо определить тип аритмии. После этого нужно следовать назначениям врача.
Аритмия может быть как отдельным заболеванием, так и симптомом сопутствующего заболевания. Если она является отдельным заболеванием, то лечение производится с помощью лекарств, которые нормализуют ритм работы сердца. Если же аритмия является осложнением сопутствующего заболевания, которое и стало причиной её появления, то после лечения основного заболевания, аритмия может пройти самостоятельно, но, в большинстве случаев все же назначаются аритмические препараты.
Что делать при аритмии? Специалисты рекомендуют:
1. Занятие спортом.
2. Диета.
3. Витамины и микроэлементы.
4. Лекарственные препараты.
5. Процедуры.
Занятие спортом
Умеренные физические нагрузки разрабатывают сердечную мышцу, укрепляют ее и способствуют ускорению кислородного обмена. Серьезные нагрузки, конечно же, запрещены, а вот легкая ежедневная утренняя зарядка – будет самым лучшим выбором. Также полезны ежедневные прогулки на свежем воздухе.
Диета при аритмии
Необходимо насыщать свой организм витаминами, отказаться от жирного и жаренного. Употребляйте в пищу: овощи, фрукты, сухофрукты, зелень, семечки, орехи, рыбу, печень и молочные продукты. Готовьте блюда на пару или запекайте, сократите количество соли и сладостей.
Витамины и микроэлементы
Полноценное лечение аритмии должно включать не только прием блокаторов, но и прием препаратов на основе витаминов и макро- микроэлементов (минералов), а также продуктов с повышенным их содержанием.
При дефиците калия – «Смектовит», «Аспаркам», «Медивит», фрукты (особенно бананы), сухофрукты и зелень.
При дефиците магния – «Магне В6», «Аспаркам», «Магнистад», «Медивит», семечки и орехи.
Лекарственные препараты при аритмии
Все используемые препараты от аритмии являются блокаторами, действие которых направлено на укрепление клеток и защиту сердца от негативного влияния различных факторов.
Лекарства от аритмии делятся на 4 группы блокаторов:
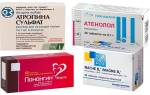
Бета-блокаторы — защита миокарда от симпатического влияния: «Атенолол», «Бисопролол», «Метопролол», «Пропранолол», «Целипролол», «Эгилок».
Калиевые каналы — дают клеткам отдохнуть и восстановиться: «Амиодарон», «Бретилий», «Дофетилид», «Ибутилид», «Кордарон», «Орнид».
Кальциевые каналы — ионы необходимы для сердечного сокращения, поэтому препараты препятствуют его прохождению внутрь клеток: «Амлодак», «Амлодипин», «Брокальцин», «Верапамин», «Диокардин», «Изоптин», «Нимотоп».
Натриевые каналы — делают клетки устойчивыми к посторонним влияниям и внезапной стимуляции: «Дифенин», «Ксикаин», «Мексилетин», «Новокаинамид», «Лидокаин», «Пропафенон», «Ритмилен», «Фенитоин», «Хинидин».
Лечение аритмии народными средствами
Важно! Нельзя назначать лечение себе самостоятельно. Перед лечением обязательно проконсультируйтесь с врачом, т.к. даже народными средствами можно навредить организму.
Настой валерианы. 1 ст. ложку измельченного корня валерианы залейте 1 стаканом кипяченой воды (комнатной температуры). Настаивайте в закрытой посуде 8-12 часов, процедите и принимайте по 1 ст. ложке 3-4 раза в день.
Отвар валерианы. 2 ч. ложки залейте 100 мл воды, прокипятите в течение 15 минут и принимайте по 1 ст. ложке 3-4 раза в день перед едой.
Настой календулы. 2 ч. ложки соцветий календулы залейте 2 стаканами кипятка, дайте постоять 1 час и процедите. Пейте по 0,5 стакана 4 раза в день.
Настой мелиссы. 1 ст. ложку залейте 2,5 стакана кипятка, дайте постоять пару часов (укутав) и процедите. Пейте по 0,5 стакана 3-4 раза в день. 1 раз в 2 месяца делайте недельные перерывы.
Настойка боярышника. Залейте 10 г сухих плодов боярышника 100 мл водки и оставьте настояться 10 дней. Процедите и принимайте по 10 капель с водой 3 раза в день до еды.
Отвар цветков боярышника. 5 г цветков боярышника залейте 1 стаканом кипятка, накройте крышкой, нагрейте на водяной бане 15 минут, охладите и процедите. Пейте по 0,5 стакана 2-3 раза в день за 30 минут до еды.
Сок редьки с мёдом. Смешайте в пропорции 1:1 свежий сок посевной редьки черной и мёд. Принимайте по 1 ст. ложке 2-3 раза в день.
Настой хвоща. 1 ст. ложку сухой измельченной травы хвоща полевого залейте 400 мл кипятка, дайте настоятся 2 часа и процедите. Принимайте по 1 ст. ложке 5-6 раз в день.
Закуска от аритмии. Натрите сельдерей, добавьте петрушку, укроп, майонез и чуток соли. Ешьте полученную смесь 1 раз в день, перед ужином. Такое вкусное лекарство можно кушать отдельно, а можно намазывать на хлеб.
Лук с яблоком. Измельчите небольшую головку репчатого лука и 1 яблоко. Смешайте и принимайте в перерывах между приемами пищи 2 раза в день в течение 1 месяца.
Профилактика аритмии
Для профилактики аритмии специалисты рекомендуют придерживаться следующих правил и рекомендаций:
— следить за своим здоровьем, лечить любые заболевания (инфекционные, гипертоническую болезнь, патологии щитовидной железы, сердечно-сосудистые расстройства).
— правильно питаться (меньше сладкого, жаренного и жирного, больше фруктов, овощей, зелени);
— умеренно заниматься физическими нагрузками (например, каждый день гулять на свежем воздухе и делать утреннюю зарядку);
— соблюдать режим дня (здоровый сон – очень важный элемент для здоровья);
— отказаться от вредных привычек (употребление алкоголя, курение, прием энергетиков и наркотиков);
— контролировать массу тела, не допускать ожирения (если оно уже допущено, то постараться правильно похудеть);
— при сахарном диабете контролировать сахар в крови, а при гипертонии давление;
— избегать стрессов (радоваться, любить, улыбаться и т.д.).
К какому врачу обратится при аритмии?
Видео об аритмии
Аритмия это признаки
Одним из наиболее сложных разделов кардиологии является аритмология (отдельная клиническая дисциплина, занимающаяся коррекцией разнообразных нарушений сердечного ритма). Патологическое состояние, возникающее из-за неполадок в проводящей системе сердца, обеспечивающей способность органа к ритмическим сокращениям, называется сердечной аритмией. По данным статистики она составляет порядка 15% от общего количества болезней сердца и нередко, при отсутствии проведения неотложных лечебных мероприятий, становится причиной развития сердечной недостаточности и даже может привести к летальному исходу.
Что собой представляет аритмия?
К основным электрофизиологическим функциям сердечной ткани относят автоматизм, проводимость, возбудимость, сократимость и рефрактность. При нарушении проводимости (способности клеток проводить электрические импульсы), возбудимости (способности сердца возбуждаться под влиянием импульсов) и автоматизма (автоматической выработки импульсных сигналов) происходит сбой частоты, ритма и правильной последовательности сердечных сокращений, т.е. нарушается скоординированная работа органа. В клинической практике данное патологическое состояние, возникающее под влиянием одного или нескольких этиологических факторов, называется аритмией.
Причины возникновения аритмий
Существует множество причин, провоцирующих развитие нарушений сердечного ритма. Они бывают экстракардиальными (внесердечными), кардиальными и идиопатическими.
Экстракардиальные факторы
- Чрезмерные физические нагрузки;
- Стрессовые ситуации;
- Лекарственная интоксикация (нарушение сердечного ритма, возникшее под воздействием мочегонных препаратов, сердечных гликозидов, антиаритмических и психотропных средств, адреномиметиков непрямого действия);
- Никотиновое или алкогольное отравление;
- Кофеиновая интоксикация;
- Эндокринные патологии (гипертиреоз);
- Органические и функциональные поражения ЦНС;
- Электролитный дисбаланс (диарея, рвота, обезвоживание организма);
- Перегревание или переохлаждение организма;
- Дисфункция вегетативной нервной системы;
- ПМС (предменструальный синдром);
- Укусы насекомых;
- Повышение температуры тела;
- Феохромоцитома (опухоль надпочечников);
- Электрические и механические травмы;
- Генетические факторы (наследственная кардиомиопатия).
Кардиальные факторы
- Сердечная недостаточность;
- ИБС (ишемическая болезнь сердца);
- Артериальная гипертензия;
- Врожденные и приобретенные пороки сердца;
- Миокардит инфекционного и неинфекционного характера;
- Хирургические вмешательства и диагностические манипуляции на сердце.
- Возрастные склеродегенеративные изменения в миокарде и проводящей системе сердца (замещение мышечных клеток сердечной мышцы фиброзной тканью).
Механизм развития аритмии
Проводящая система сердца, состоящая из специализированных клеток, вырабатывающих и проводящих электрические импульсы, обеспечивает правильную работу органа. В синусовом узле (водителе ритма, расположенном в верхней части правого предсердия) вырабатывается импульсный сигнал, запускающий сокращение сердца. Далее он распространяется на предсердия, а затем – на желудочки, соответственно, вызывая их сокращение. В связи с тем, что каждый кардиомиоцит (клетка проводящей системы) обладает способностью периодически генерировать электрические импульсы, существует вероятность их преобладания над импульсами водителя ритма. Вместе с тем бывают случаи, когда не каждый импульс приводит к сокращению сердца, или же один импульсный сигнал вызывает несколько сокращений. Все эти ситуации становятся причиной различных нарушений сердечного ритма.
Клинические формы аритмий
- Тахикардия (желудочковая и наджелудочковая).
- Брадикардия.
- Экстрасистолия.
- Нарушение внутрижелудочковой и атриовентрикулярной проводимости.
- Дисфункция синусового узла.
По характеру клинического течения нарушения сердечного ритма бывают постоянными и преходящими, могут носить острый и хронический характер.
Симптомы тахиаритмий (тахикардий)
В зависимости от локализации источника нарушения сердечного ритма тахиаритмии подразделяются на желудочковые и наджелудочковые.
Клинические признаки мерцательной аритмии
Фибрилляция предсердий, или мерцательная аритмия – это самое распространенное нарушение, характеризующееся увеличением частоты сердечных сокращений до 600 ударов в минуту. Она может быть постоянной, персистирующей и пароксизмальной. К наиболее характерным симптомам мерцательной аритмии относят учащенное сердцебиение, одышку, дискомфорт или колющие боли в области сердца, повышенную потливость, учащенное мочеиспускание и мышечную слабость. Пациенты жалуются на чувство беспричинного страха, состояние паники, нередко наблюдаются головокружения и обмороки.
Симптомы пароксизмальной тахикардии
Пароксизмальная тахикардия – это патологическое состояние, сопровождающееся пароксизмами (приступами сердцебиения) с частотой сердечных сокращений 140-220 ударов в минуту. Внезапно развивающееся и также внезапно стихающее нарушение пульсации сердца, характеризующееся сохраненным регулярным ритмом, может иметь различную продолжительность (от нескольких секунд до нескольких суток).
В зависимости от места локализации очага возбуждения пароксизмальная тахикардия подразделяется на 3 формы: предесердную, желудочковую и предсердно-желудочковую. Приступы аритмии сопровождаются головокружением, чувством онемения и сжатия в груди, в области сердца, шумом в ушах. У некоторых пациентов может наблюдаться неврологическая симптоматика (ослабление произвольных движений (гемипарезы), нарушение речи). Также к характерным признакам пароксизмальной тахикардии относят незначительное повышение температуры тела, тошноту, скопление газов в кишечнике, повышенную потливость. После приступа у пациента развивается полиурия (выделение большого количества мочи низкой плотности). При длительно текущей наджелудочковой аритмии отмечается падение артериального давления, развивается сильная слабость, возможны обмороки.
Симптомы синусовой брадикардии
Данный вид аритмии характеризуется частотой сердечных сокращений, не превышающей 60 ударов в минуту. Чаще всего брадикардия развивается на фоне органических поражений сердца. Нарушение сердечного ритма (ЧСС ниже 40 ударов в минуту) сопровождается слабостью, липким холодным потом, болями в области сердца, головокружением, нестабильностью артериального давления, возможна кратковременная потеря или спутанность сознания, нарушение памяти и концентрации внимания, непродолжительные зрительные расстройства. Наиболее опасным состоянием при брадикардии являются судороги (приступы Морганьи-Адемса-Стокса), длящиеся около минуты. При отсутствии своевременной медицинской помощи приступ может затянуться и привести к остановке дыхания.
Симптомы экстрасистолии
Экстрасистолия – это нарушение сердечного ритма, характеризующееся возникновением одного или нескольких внеочередных сокращений сердечной мышцы. К наиболее характерным симптомам заболевания относят сильные удары сердца, кратковременную остановку и последующий ощутимый толчок. Нередко пациенты жалуются на боли в груди, нехватку воздуха, чувство страха и беспричинной тревоги, повышенную потливость. В зависимости от локализации очага возбуждения экстрасистолические нарушения сердечного ритма бывают предсердными, желудочковыми и атриовентрикулярными (предсердно-желудочковые).
Диагностика аритмий
Первый этап диагностики нарушений сердечного ритма включает в себя сбор анамнеза и физикальный осмотр пациента.
К инструментальным методам диагностики относят неинвазивные и инвазивные способы исследования. Больному назначается:
- ЭКГ (электрокардиография) сердца;
- холтеровское мониторирование (ЭКГ, проводящаяся в течение суток или нескольких дней);
- эхокардиография;
- УЗИ;
- чреспищеводное электрофизиологическое исследование (ЧпЭФИ) сердца;
- внутрисердечное электрофизиологическое исследование (ВЭИ);
- УЗИ щитовидной железы;
- тест с физической нагрузкой (под контролем ЭКГ, АД, пульса и общего самочувствия больного);
- общий анализ крови;
- анализ крови на МНО (международное нормализованное отношение);
- биохимический анализ крови
Лечение аритмии
Выбор лечебной тактики осуществляется с учетом причины, вида нарушения сердечного ритма и общего состояния пациента. Иногда для восстановления нормальной работы сердца достаточно провести врачебную коррекцию основного заболевания. В других случаях больному может потребоваться медикаментозное или хирургическое лечение, которое в обязательном порядке должно проводиться под систематическим контролем ЭКГ.
Медикаментозное лечение аритмии
На сегодняшний день в клинической практике используются противоаритмические препараты, которые по своему механизму воздействия подразделяются на 4 класса:
- Мембраностабилизирующие препараты (блокаторы натриевых каналов).
- β-адреноблокаторы (препараты, снижающие силу и частоту сердечных сокращений).
- Блокаторы калиевых каналов (антагонисты калия).
- Блокаторы кальциевых каналов (антагонисты кальция).
Пациентам, страдающим хроническими сердечно-сосудистыми патологиями (ишемическая болезнь сердца, хроническая сердечная недостаточность, артериальная гипертензия) помимо противоаритмических препаратов рекомендуется прием ингибиторов ангиотензинпревращающего фермента, а также назначаются статины, диуретики, средства, снижающие артериальное давление, препараты комбинированной терапии и проч.
Хирургические методы лечения
- ЭКС (электрокардиостимуляция).
- Имплантация кардиовертера-дефибриллятора.
- Радиочастотная (катетерная) абляция.
Профилактика аритмий
Для того чтобы предотвратить развитие нарушений сердечного ритма, следует неукоснительно соблюдать все врачебные рекомендации, касающиеся лечения основного заболевания (гипертонической болезни, тиреотоксикоза, ИБС, атеросклеротического кардиосклероза, врожденных и приобретенных пороков сердца, стеноза митрального клапана и т.д.).
В целях профилактики мерцательной аритмии пациентам рекомендуется сбалансировать свой пищевой рацион, отказаться от крепкого кофе, чая и спиртных напитков. Немаловажным фактором, предупреждающим и тормозящим развитие заболевания, является умеренная физическая активность, прогулки на свежем воздухе, отказ от вредных привычек, достижение внутреннего спокойствия (прием седативных препаратов, аутотренинги), поддержание массы тела в стабильном состоянии, постоянный контроль уровня сахара и холестерина в крови, полноценный отдых и сон.
Аритмия сердца
На долю такого заболевания, как аритмия приходится 15 процентов всех недугов сердца, констатируемых врачами. Если у здорового человека в состоянии покоя частота сердечных сокращений приближается к 60–75 ударам в минуту, то у больных аритмией наблюдается сбой в последовательности, частоте или ритме сокращений.
Следует отметить, что такие нарушения иногда констатируют и у здоровых людей по причине переедания, переутомления или высоких физических нагрузок. Если же сердце периодически начинает работать со сбоями (удары следуют через разные промежутки времени, появляются лишние сокращения сердечной мышцы или затяжные паузы) это говорят о наличии аритмии. Часто больные не придают значения первым незначительным проявлениям болезни, в таких случаях ее могут обнаружить и подтвердить на ЭКГ.
Формы и виды аритмии
Данное заболевание не является самостоятельным, но всегда указывает на наличие некоторых патологий. Так, если пациент перенес в прошлом инфаркт миокарда, на месте разрыва сердечной мышцы со временем формируется рубец, который может нарушать электропроводимость клеток и становится источником появления аритмии. Нередко нарушение частоты и ритма сокращений наблюдают при миокардите, ишемической болезни, ревматизме, пороках сердца. В каждом отдельно взятом случае врач устанавливает причину нарушений и определяет форму аритмии:
- Мерцательная аритмия. Основные жалобы пациентов сводятся к ощущению «трепетания» сердца, нехватке воздуха, одышке, стеснению в области груди. Данный вид аритмии представляет собой изменения в электрической активности предсердий и их некоординированную деятельность, что приводит к беспорядочному сокращению разных отделов сердца. Если приступы повторяются достаточно часто, у больного ухудшаются сократительные характеристики сердечных мышечных волокон.
- Пароксизмальная мерцательная аритмия. В данном случае говорят о сильно учащенном сердцебиении с правильным ритмом. Частота сокращений во время приступа достигает 240 ударов в минуту, вызывает предобморочное состояние, повышение потоотделения, бледность и слабость. Причина такого состояния кроется в появлении дополнительных импульсов в предсердиях, в результате чего сильно сокращаются периоды отдыха мышцы сердца.
- Синусовая аритмия. Заболевание подразделяется на синусовую тахикардию и синусовую брадикардию. В первом случае больной ощущает ускоренное сердцебиение с нормальным ритмом, как при высоких физических нагрузках. Во втором случае пациенты жалуются на головокружение, слабость и замедленное сердцебиение (реже 60 ударов в минуту).
- Синусовая аритмия у детей может констатироваться даже в раннем возрасте, и связана со многими факторами, включая наследственные. При данном недуге частота сокращений меняется на вдохе и выдохе, что вызвано появлением очагов аномального электрического возбуждения. Чаще всего болезнь диагностируют в 7 лет, а у подростков она имеет благоприятный прогноз и часто проходит без лечения.
Самыми опасными видами аритмии являются фибрилляция желудочков и желудочковая тахикардия, которая наблюдается при инфаркте миокарда. Во время приступа у больного ослабляется или полностью прекращается выброс крови, останавливается сердцебиение и пропадает пульс, что может привести к летальному исходу.
Симптомы аритмии сердца и ее признаки
В зависимости от формы заболевания у больных наблюдаются такие признаки и симптомы:
- Тяжесть или боль в области груди
- Нехватка воздуха (одышка)
- Ощущение нарастающего беспокойства, тревоги
- Бледность или посинение кожи
- Обморок
- Быстрая утомляемость и плохое перенесение физических нагрузок
Врачи констатируют во время обследования тахикардию или брадикардию и нарушение ритма сердечных сокращений. Чаще всего наличие приступов аритмии указывает на заболевания сердца, сердечную недостаточность, наличие митральных пороков, хотя иногда такие состояния наблюдаются у больных с неврозами или спортсменов. При инфаркте миокарда аритмия наблюдается в первые двое суток наряду с сильной болью, рвотой, обмороком и побледнением кожи.
Причины возникновения аритмии сердца
У практически здоровых людей аритмия может наблюдаться при перегреве, нахождении в душном помещении, при переедании, а также в результате приема некоторых лекарств. Высок риск возникновения данного заболевания у пациентов, страдающих сахарным диабетом, гипертонией, ожирением. У женщин аритмия часто констатируется во время климакса и беременности, что является временным состоянием.
Значительно более серьезными причинами являются заболевания сердца: миокардит, ишемическая болезнь, пороки сердца, инфаркт миокарда, злокачественные новообразования. В этих случаях аритмия является указателем, на который врач обязан обратить пристальное внимание, чтобы назначить верное своевременное лечение.
Лечение аритмии
Прежде, чем назначить курс лечения медикаментозными препаратами, врач обязательно направляет пациента на обследование. Диагностика включает анализ крови, ЭКГ (Эхо ЭКГ), а при подозрении на наличие сопутствующих заболеваний — дополнительные обследования по их поводу. Если серьезных отклонений и заболеваний сердца не обнаруживается, назначают успокоительные препараты:
- Настойку валерианы и пустырника по 20–30 капель на 1 прием
- Таблетки Персен
- Экстракт трав Алталекс
- Настойку или таблетки Ново-пассит
- Успокоительный сбор трав №2
Если аритмия сопровождается болью в сердце, назначают Валокордин и Корвалол по 25–30 капель на 1 прием.
Медикаментозная терапия зависит от основного заболевания, провоцирующего приступы аритмии у пациента. Кроме данных фармацевтических препаратов больному приписывают таблетки, назначение которых состоит в воздействии на сердечную мышцу, улучшение проводимости ее клеток и ускорение метаболических процессов. К таким препаратам относятся:
- Аймалин (для снижения возбудимости миокарда и предупреждения тахикардии)
- Пульснорма
- Хинидин
- Лидокаин (оказывает обезболивающее действие)
- Аллапинин (для нормализации в крови ионов натрия)
- Ритмонорм и другие
Если прием лекарств не оказывает должного воздействия или у пациента появляется боль в сердце или дискомфорт в груди, визит к врачу откладывать нельзя! Это может говорить о развитии более серьезных патологий сердца или о непереносимости антиаритмических препаратов.
В последнем случае врач может перевести пациента на лечение транквилизаторами, назначив один из таких препаратов:
Рекомендованы также безопасные и эффективные гомеопатические средства — Неврохель или Кларонин. При мерцательной аритмии применяют физиотерапию: электросон, углекислые и радоновые ванны. Обязательно назначают диету, включающую продукты, богатые калием и кальцием с одновременным уменьшением жиров в пище.
Народная медицина и лечение аритмии
Большим подспорьем в лечении аритмии будут народные методы лечения этого заболевания, основанные на использовании трав:
- Отвар шиповника
- Ягоды калины, растертые с медом
- Чай из мелиссы
- Сок ягод черной смородины
- Настойка боярышника
- Отвар хвоща полевого
Широко используют также отвары и настойку пустырника и валерианы, а в дополнение к ним полезные для сердечной мышцы витаминные смеси. Примером такого лекарства является смесь сока клюквы и чеснока с медом, многокомпонентный состав из кураги, лимонов, изюма, орехов, сока алоэ и меда, а также напиток из цикория с ложкой меда. Особенно полезно такое лечение ослабленным и пожилым людям, имеющим проблемы с почками или печенью.
Полезное видео
Аритмия, ее причины. Лечение аритмии.
Программа «Жить Здорово». Мерцательная аритмия.
Аритмия сердца
Нарушение сердечного ритма или аритмия сердца возникает в том случае, когда электрические импульсы, инициирующие сердечное сокращение, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно, неритмично.
Аритмии встречаются часто и, как правило, неопасны. В большинстве случаев человек ощущает выпадение одного или нескольких сокращений, перебои в работе сердца — «то бьется, то не бьется», или очень частое сердцебиение. Однако, существуют аритмии, симптомы которых — опасны, вплоть до угрозы жизни.
Прогресс в медицинских технологиях обогатил врача новыми лечебными методиками и процедурами, которые позволяют контролировать и устранять аритмии. Кроме того, поскольку аритмия может ухудшать, а в некоторых случаях, и сама оказывать повреждающее действие на сердце (истощать сердечную мышцу, нарушать работу клапанного аппарата, вызывать увеличение размеров полостей сердца), риск аритмии возможно уменьшить, приобщаясь к здоровому образу жизни, включающему правильное питание и занятие спортом.
Симптомы аритмии
Аритмии могут и не проявляться. Врач может обнаружить аритмию до того, как она проявит себя какими-либо признаками, при обычном диспансерном обследовании. Но чаще нарушения сердечного ритма вызывают заметные изменения состояния, которые включают признаки:
- Ощущение сердцебиения и перебоев в груди
- Очень быстрое биение сердца
- Чрезвычайно медленное биение сердца
- Боли в груди
- Одышку
- Головокружение
- Потерю сознания или ощущение, близкое к обмороку
Даже такие значительные симптомы нездоровья не всегда свидетельствуют о наличии серьезной проблемы. Очень часто люди, ощущающие аритмию, не страдают тяжелыми заболеваниями сердца, в то время как, человек с жизнеугрожающей аритмией может не предъявлять вообще никаких жалоб.
Нормальное сердечное сокращение
Сердце состоит из 4 полостей. С каждой стороны справа и слева имеется два насоса: сверху предсердия и внизу — желудочки.
Во время сердечного сокращения камеры с тонким мышечным слоем и меньшего размера сокращаются, способствуя наполнению кровью релаксированных желудочков. Сокращение начинается, когда синусный узел — небольшая группа клеток в правом предсердии — посылает электрический импульс, который и заставляет сократиться оба предсердия. Затем импульс перемещается в атрио-вентрикулярный узел , находящийся в самом центре сердца и лежащий в месте перехода предсердий в желудочки. Выходя из атриовентрикулярного узла импульс, переходит на желудочки. В результате чего последние сокращаются и выталкивают кровь ко всем органам.
В здоровом сердце этот процесс происходит равномерно и постоянно с частотой сокращений сердца 60-100 в минуту в спокойном состоянии. У спортсменов, особенно атлетов с покое частота пульса обычно менее 60, поскольку их сердце значительно более тренировано, чем у обычного человека и обладает большой мышечной силой, выталкивая за одно сокращения большой объем крови. У детей — напротив — пульс в норме более 100 ударов в минуту, а в младенчестве составляет 140-160 сокращений в минуту.
Причины аритмии
Наиболее частыми причинами аритмии или состояния, приводящего к её развитию, являются болезни сердца, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс. В некоторых случаях причинами развития аритмий может быть передозировка некоторых лекарственных препаратов, применение БАДов и препаратов на основе лекарственных трав.
Рубцы могут возникать по разным причинам. Наиболее распространенная из них — перенесенный острый инфаркт миокарда. Такой рубец препятствует формированию электрического импульса и/или прерывает прохождение импульса по сердечной мышце.
У здорового человека со здоровым сердцем развитие устойчивой аритмии невозможно без наличия внешнего триггера, как, например, электрошок. Так происходит в первую очередь по тому, что в здоровом сердце отсутствуют какие-либо патологические субстраты развития аритмий, в том числе и рубцовая ткань.
С другой стороны, в сердцах с признаками аритмии, формирование и/или распространение электрического импульса может быть нарушено, облегчая развитие болезни.
Любое из ниже перечисленных состояний может привести развитию аритмии:
○ Неадекватное кровоснабжение. Если приток крови к сердцу по какой-либо причине снижен, это может менять способность клеток формировать и проводить электрические импульсы
○ Повреждение или гибель сердечной мышцы. Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней.
Среди заболевание сердца – причин аритмий особое значение имеют:
○Ишемическая болезнь сердца (ИБС). Несмотря на то, что при ИБС регистрируются многие виды аритмий, наиболее прочно ассоциированными с ней являются желудочковые аритмии и внезапная сердечная смерть. Сужение артерий происходит до тех пор, пока в результате отсутствия поступления крови, часть сердечной мышцы погибает (острый инфаркт миокарда). Это может влиять на процесс распространения электрического импульса по миокарду: образуются маленькие электрические круги возбуждения на границе рубцовой ткани, которые нарушают нормальную работу сердца, являясь причиной патологически быстрого сердцебиения (желудочковая тахикардия) и трепетания или фибрилляции желудочков – неэффективных хаотических сокращений желудочков.
○ Кардиомиопатия. Проявляется первичным растяжением и истончением стенок желудочков и предсердий (дилатационная кардиомиопатия) или чрезмерным утолщением и пересокращением стенок левого желудочка (гипертрофическая кардиомиопатия). При любом варианте кардиомиопатии уменьшается эффективность сердечного выброса (уменьшается количество крови выбрасываемое левым желудочком в аорту для питания всех органов и тканей организма), а часть крови остается в левом и правом желудочках или забрасывается обратно в предсердия и впадающие в них вены.
Заболевания сердечных клапанов. Поражение клапанов сердца инфекционными агентами или вследствие дегенеративного перерождения приводит к суживанию отверстий клапанов и/или недостаточному смыканию створок, т.е. недостаточности клапанов. Когда полости сердца растягиваются и ослабевают вследствие неадекватной работы клапанов, повышается риск развития различных видов нарушений ритма сердца.
Факторы риска развития аритмии сердца
Факторы риска развития аритмий сердца включают:
- ✔ Возраст. С возрастом сердечная мышца истощается, ослабевает и лишается части своего питания. Это может повлиять на формирование и проведение электрических импульсов.
- ✔ Генетика. У людей с врожденными аномалиями развития сердца аритмии возникают чаще. Более того, ряд аритмий (например, синдром Вольф-Паркинсон-Уайта , некоторые наджелудочковые тахикардии , некоторые формы синдрома удлиненного интервала QT) являются врожденными.
- ✔ Ишемическая болезнь сердца, другие сердечные болезни, операции на открытом сердце. Сужение и окклюзия (полное закрытие) просвета коронарных артерий (артерий, питающих сердечную мышцу), патология клапанов сердца, ранее перенесенные операции на открытом сердце, кардиомиопатии и другие повреждающие сердце факторы являются серьезным фактором риска развития практически всех видов аритмий.
- ✔ Заболевания щитовидной железы. При повышенной функции щитовидной железы, происходит повышенная выработка гормонов, повышается метаболизм в целом, сокращения сердца становятся более частыми и нерегулярными. Чаще всего развивается фибрилляция предсердий. При недостаточной функции щитовидной железы метаболизм снижается, что вызывает брадикардию , а в ряде случаев и экстрасистолию.
✔ Синдром патологического ночного апноэ. Эта патология может сопровождаться брадикардией и фибрилляцией предсердий.
✔ Электролитные нарушения. Такие электролиты, как калий, магний, натрий и кальций составляют основу формирования, поддержания и проведения электрического импульса в сердце. Слишком высокая или слишком низкая концентрация электролитов в крови и в клетках сердца влияют на электрическую активность сердца и могут являться причиной развития аритмий.
✔ Употребление алкоголя. При употреблении больших доз алкоголя возрастает риск развития фибрилляции предсердий. Иногда, развитие фибрилляции предсердий после чрезмерного употребления алкоголя называют «синдром праздничного сердца» (“holiday heart syndrome”). Постоянное злоупотребление алкоголя пагубно влияет на клетки сердца и может приводить к кардиомиопатии, которая также является основой для развития аритмий сердца.
✔ Употребление стимуляторов. Психостимуляторы, такие как кофеин, никотин и др. являются причиной развития экстрасистолии и также могут приводить со временем к развитию более тяжелых нарушений ритма сердца. Употребление амфетаминов и кокаина могут поражать сердечную мышцу с развитием любой из существующих аритмий и даже приводить к внезапной сердечной смерти вследствие развития фибрилляции желудочков.
Скрининг и диагностика аритмии
Для диагностики аритмий врач обычно выясняет у пациента о наличии какого-либо сердечного заболевания и/или проблем с щитовидной железой. Кроме того, всегда выполняются специфические виды медицинского тестирования, позволяющие зарегистрировать аритмию. Это может быть пассивная запись электрокардиограммы короткая или длительная (сутки и более), или попытка спровоцировать аритмию при одновременной постоянной записи сердечного ритма.
Пассивные методы мониторирования включают:
- Электрокардиографию (ЭКГ). Во время записи ЭКГ электроды прикрепленные к определенным местам на руках, ногах и грудной клетке, регистрируют электрическую активность сердца. На электрокардиограмме изучают интервалы и длительность каждой фазы сокращения сердца.
- Суточное мониторирование ЭКГ по методу Холтер. Портативный регистратор ЭКГ устанавливается на сутки и более для записи электрической активности сердца в процессе выполнения человеком его обычной дневной активности, а также во время сна.
- Эхокардиография. Позволяет при помощи ультразвукового датчика получить изображение камер сердца, уточнить их размеры, движение стенок и клапанов и другую информацию.
Индуцировать аритмию можно при помощи следующих тестов:
- Пробы с физической нагрузкой. Некоторые аритмии провоцируются или усугубляются при физической нагрузке. Во время «нагрузочной» пробы используется беговая дорожка или стационарный велотренажер. Во время проведения пробы производится постоянная запись ЭКГ. Для проведения «нагрузочной» пробы могут использоваться лекарственные препараты, которые стимулируют сердце аналогично физическим упражнениям. Обычно этот метод используется при невозможности выполнять физические упражнения, а также для установления диагноза ишемической болезни сердца.
- Тест с наклонным столом. В случае, когда у человека имеются необъяснимые потери сознания, может быть полезным проведение наклонных тестов. При этом проводится мониторинг ритма и артериального давления в горизонтальном положении в течение 20-30 минут. Затем специальный стол переводится в вертикальное положение и также проводится мониторинг ритма и артериального давления в течение 10 минут. Таким образом оценивается состояние сердца и специализированной нервной системы, контролирующей работу сердца при перемене положения тела и переходе из горизонтального положения в вертикальное.
- Электрофизиологическое исследование и картирование. Данное исследование проводится при помощи тончайших катетеров – электродов, которые проводятся в полость сердца. Когда электроды установлены в области определенных участков проводящей системы сердца, с их помощью можно изучить распространение электрического импульса по сердцу, индуцировать аритмию, изучив при этом ее локализацию, механизм, а также протестировать лечебный эффект различных лекарственных препаратов. Это самый информативный и точный метод диагностики большинства аритмий. Кроме того, при проведении ЭФИ можно не только выявить, но и устранить аритмогенный очаг при помощи специального теплового воздействия, называемого радиочастотным. Таким способом устраняют большинство наджелудочковых и некоторые виды желудочковых тахикардий. В настоящее время этот метод используется и при фибрилляции предсердий.
Осложнения при аритмии
Ряд нарушений ритма сердца может повышать риск развития таких состояний и заболеваний, как:
- Инсульт. Когда предсердия фибриллируют, они не способны адекватно перекачивать кровь в желудочки. Замедление тока крови в предсердиях приводит к формированию сгустков. Если от сгустка отрывается небольшой кусочек, он может попадать в ток крови, разносится по всему организму и закупоривать мозговые артерии, вызывая развитие ишемического инсульта, т.е. повреждения или гибели части мозга, а иногда приводит к смерти.
- Застойная сердечная недостаточность. Из-за длительного периода брадикардии или тахикардии, например, фибрилляции предсердий, сердце может сокращаться неэффективно. Контролируя частоту сердечного ритма, можно улучшить сократительную способность левого желудочка и уменьшить признаки сердечной недостаточности.