Ишемия последствия для организма
Ишемия — что это за болезнь?
Ишемия — медицинский термин, в дословном переводе означающий «задержка крови». Ошибаются те, кто считают ее отдельным заболеванием. Это патологическое состояние, характеризующееся недостатком кровоснабжения какого-либо органа или его части.
Почему развивается ишемия?
Механизм развития связан с частичным или полным перекрытием сосуда, по которому поступает кровь. Возможные причины ишемии:
- длительный спазм артерии — нейрогенная;
- образование тромба, перекрывающего артерию — обтурационная;
- поступление эмбола (мелкие частицы костной ткани, воздуха) из венозной системы;
- атеросклеротическое поражение артерии;
- механическое сдавливание сосуда растущей опухолью, спайками — компрессионная;
- перераспределение крови — при кровотечении происходит ишемия мозга.
Классификация ишемии по причинам позволяет подобрать правильное лечение в конкретном случае.
Спастическое состояние наблюдается при нарушении функции центральной нервной системы в регуляции тонуса кровяного русла.
Для образования тромба нужны условия: повышение вязкости крови, снижение скорости кровотока из-за застойных явлений, препятствия. Такие факторы имеются при болезнях крови, сахарном диабете, выраженном атеросклерозе, сердечной недостаточности.
Эмболия важных артерий может наступить при открытом переломе, травмах у лиц, страдающих пороками сердца.
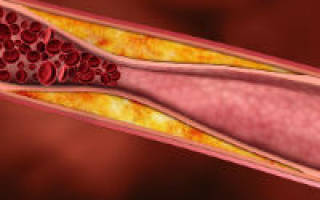
Атеросклероз — распространенная причина ишемии головного мозга, сердца, почек. При этом заболевании нарушение кровоснабжения происходит в конечностях, брюшной полости.
Врачам известны случаи смерти больных не от раковой интоксикации, а от сдавления, вызванного запущенной доброкачественной опухолью. Не всегда больные обращаются вовремя. При своевременном хирургическом вмешательстве болезнь можно вылечить.
Последствия ишемии зависят:
- от калибра сосуда, вызвавшего нарушение питания, соответственно, от объема общего кровяного русла, исходящего от него;
- от состояния вспомогательных артерий (коллатералей) и их способности заменить потерянное кровообращение;
- от скорости патологического процесса.
Роль коллатерального кровообращения
Организм человека устроен настолько мудро, что имеет в запасе коллатеральные сосуды, которые открываются при необходимости и пытаются помочь в снабжении ишемизированной ткани. Для этого процесса требуется время. Доказано, что коллатерали начинают работать, когда появляется перепад давления в сосудистом русле, недоокисленные продукты клеток, неполучивших кислород, раздражают нервные окончания.
Принято разделять коллатеральное кровообращение по способностям к быстрому устранению недостаточности кровоснабжения на 3 степени:
- абсолютно достаточная — суммарный диаметр вспомогательных сосудов равен или превосходит затромбированный крупный сосуд, ишемия снимается быстро, повреждения органа не наступает;
- относительно достаточная — диаметр всех коллатералей меньше, чем просвет поврежденного сосуда, раскрытие происходит медленно, нарушения устраняются не сразу, имеются сбой тканевого дыхания, недостаток кислорода;
- абсолютно недостаточная — общими силами коллатерали не в состоянии заменить прекращенный кровоток, возникает инфаркт органа. Это характерно для таких заболеваний, как инфаркт миокарда и ишемический инсульт.
Выделяют 2 вида повреждений:
- острая ишемия — развивается быстро при внезапном тромбозе, эмболии крупного сосуда, коллатерали не успевают подключиться к кровообращению пораженного участка, поэтому в результате возникает опасное для жизни заболевание;
- хроническая ишемия — формируется постепенно с ростом атеросклеротических бляшек, медленном сдавливании артерии. Коллатерали постепенно берут на себя функции снабжения тканей. Клинические проявления при этой форме обнаруживаются значительно позже. Например, на электрокардиографии находят признаки перенесенного инфаркта миокарда, о котором пациент даже не знал. Так возникает безболевая форма ишемии.
Диагностика ишемии проводится с помощью объективных методов: электрокардиографии, эхокардиографии, исследования сосудов глазного дна (офтальмоскопии), УЗИ сердца, электроэнцефалоскопии, ангиографии сосудистого русла. С их помощью можно выявить проявления ишемии:
- уменьшение количества и калибра артериальных сосудов, часть мелких артериол спадается и перестает функционировать;
- побледнение и сокращение в размерах ишемизированного участка ткани в связи с недостаточным кровоснабжением;
- снижение температуры в пораженных тканях из-за прекращения обменных процессов;
- возникновение болевых ощущений, вызванных раздражением нервных окончаний недоокисленными продуктами жизнедеятельности клеток.
Клинические проявления
Проявления и симптомы зависят от пораженного органа.
При развитии нарушения кровообращения в ногах различают четыре степени: от ишемии напряжения, выявляемой при обследовании с нагрузочными пробами при отсутствии жалоб пациента, до степени «3 Б» с резкими болями, потерей чувствительности, отечностью, изменением формы суставов.
При церебральной форме у пожилых людей выделяют три степени ишемии:
- первая — характеризуется головными болями, головокружением, беспокойством, плохой памятью, нарушениями сна;
- вторая — нарушение памяти, глубокие интеллектуальные расстройства, невозможность передвигаться;
- третья степень — грубые изменения психической деятельности, невозможность к самообслуживанию, паралич.
Стадии ишемии проходят постепенное развитие от более легких проявлений к тяжелым. Для хронической ишемии головного мозга характерна следующая последовательность:
- начальная стадия — беспокоят головные боли, головокружение, эмоциональное напряжение, нарушения сна, неврологическая симптоматика отсутствует;
- стадия субкомпенсации — развивается апатия, депрессивное состояние, снижается интеллект, врач-невролог определяет очаговые симптомы;
- стадия декомпенсации — грубые неврологические расстройства, психические нарушения, паралич, утеря свойств личности.
Одной из причин отсутствия болей считают высокий порог болевой чувствительности, нарушение нервной регуляции. Такие необычные приступы чаще встречаются при сочетании ишемической болезни сердца с сахарным диабетом, гипертонией.
Методом, позволяющим выявить ишемию при безболевом течении, является холтеровское мониторирование. Он применяется во всех кардиологических отделениях. Суть исследования: больному прикрепляются электроды к телу, запись показаний осуществляется в течение суток на фоне обычной физической нагрузки. При расшифровке врач кабинета функциональной диагностики может увидеть признаки «скрытой» недостаточности сосудов сердца.
Некоторые кардиологи считают необходимым подсчитывать «индекс ишемии» (соотношение определенного сегмента ЭКГ и частоты сердечных сокращений). Полагают, что повышение этого индекса указывает на риск возникновения дальнейшего поражения сосудов сердца.
Видео про ишемическую болезнь сердца:
Что необходимо предпринять, чтобы восстановить кровообращение в нуждающемся органе или части тела?
Ответ на этот вопрос определяет основные принципы терапии ишемии. Лечение ишемии основывается на противостоянии механизму возникновения этого симптома.
- Снять спазмирование сосуда.
- Расширить, поврежденные атеросклерозом, артерии и не допустить дальнейших отложений холестериновых бляшек, укрепить стенку.
- Уничтожить тромб, закрывающий просвет артерии (тромболизис в первые 6 часов).
- Снизить вязкость крови.
- Помочь развиться коллатеральной сети.
- Защитить ишимизированную ткань поврежденного органа.
Широко используются медикаменты, оказывающие действие по этим направлениям. Большое значение врачи придают контролю над уровнем холестерина, артериальным давлением, сахаром. Профилактика стрессовых ситуаций послужит одной из мер снятия сосудистого спазма, лечения ишемии.
При отсутствии эффекта от терапевтического лечения показаны хирургические методы:
- восстановление кровообращения путем установки стента (каркас, не позволяющий артерии спадаться);
- шунтирование — установка обходного искусственного сосуда.
Любые симптомы ишемии требуют своевременного уточнения, обследования, консультации врача, потому что являются предвестниками тяжелых заболеваний.
28. Ишемия: этиология, классификация. Микроциркуляции при ишемии. Симптомы и последствия ишемии.
Ишемия – уменьшение кровенаполнения органа или ткани в результате затруднения притока крови по приносящим сосудам.
Причины увеличения сопротивления току крови в артериях:
Компрессия (сдавление извне) приносящих сосудов (опухоль, рубец, лигатура, инородное тело). Такая ишемия называется компрессионной.
Обтурация приносящих сосудов – в результате полного или частичного закрытия изнутри просвета артерии тромбом или эмболом.
Ангиоспазм приносящих артерий – в результате вазоконстрикции сосудистых гладких мышц. Механизмы спазма артерий: а) внеклеточный – связан с длительной циркуляцией в крови вазоконстрикторных веществ. Это: катехоламины, серотонин; б) мембранный – связан с нарушением процесса реполяризации мембран гладкомышечных клеток; в) внутриклеточный — нарушен внутриклеточный перенос ионов кальция, отсюда нерасслабляющееся сокращение гладкомышечных клеток.
Микроциркуляция при ишемии:
Артерио-венозная разность давлений снижена за счет уменьшения гидростатического давления в артериальной части русла.
Сопротивление кровотоку в артериальной части русла увеличено за счет препятствия кровотоку в приводящих артериях.
Объемная скорость кровотока снижена за счет уменьшения артерио-венозной разницы давлений и увеличения сопротивления кровотоку.
Линейная скорость кровотока уменьшена за счет уменьшения артерио-венозной разности давлений и возросшего сопротивления кровотоку.
Общая площадь поперечного сечения капиллярного русла уменьшена за счет закрытия части функционирующих капилляров.
Уменьшение диаметра и количества видимых артериальных сосудов в связи с их сужением и уменьшением кровенаполнения.
Побледнение тканей или органов в связи со снижением кровенаполнения и уменьшением числа функционирующих капилляров.
Снижение величины пульсации артерий в результате наполнения их кровью.
Понижение температуры ишемизированной ткани или органа следствие уменьшения притока теплой артериальной крови, в дальнейшем уменьшение метаболизма.
Снижение лимфообразованияв результате понижения перфузионного давления в тканевых микрососудах.
Уменьшение объема и тургора тканей и органов вследствие недостаточности их крове- и лимфонаполнения.
Снижение специфических функций.
Понижение неспецифических функций и процессов: местных защитных реакций, лимфообразования, пластических процессов.
Развитие дистрофических процессов, гипотрофии и атрофии тканей.
Некрозы и инфаркты.
Значение уровня функционирования ткани и органа, шунтирования и коллатерального кровообращения в исходе ишемии. Инфаркт как следствие ишемии.
29. Эмболии: этиология, классификация по виду эмболов, последствия. Эмболия большого и малого кругов кровообращения. Парадоксальная и ретроградная эмболия.
Эмболия – патологический процесс, который обусловлен циркулирующими в крови/лимфе различных субстратов (эмболов), которые не встречаются в норме, но способны вызывать острую окклюзию с нарушением кровоснабжения органа/ткани.
Из венозной системы большого круга кровообращения и правых отделов сердца в малый круг.
Из малого в большой круг кровообращения
Из портальной системы в воротную вену
Тромбоэмболия – закупорка тромбом, оторвавщегося от места своего образования и попавшего в циркулирующую кровь, вследствие этого развивается ишемия, некроз.
Жировая – перенос с кровью и окклюзия мелких сосудов
Тканевая – окклюзия сосудов продуктами распада собственных тканей
Микробная – окклюзия сосудов МОми или фрагментами инфицированного тромбоэмбола, подвергающегося гнойному воспалению
Воздушная – поступление в кровоток пузырьков воздуха
Газовая – высвобождение растворенных в крови газов (чаще азота)
Эмболия инородными телами: дробь, пуля, осколки
Эмболия малого круга кровообращения. Эмболы закрывают просвет легочных артерий. В легочные артерии инородные частицы поступают из венозных сосудов большого круга кровообращения и правой половины сердца. Последствия зависят от состава, размеров эмболов, их общей массы. Особенно опасна множественная эмболия мелких легочных артерий. Нарушается кровоток. Повышается давление крови в сосудах малого круга кровообращения, поступление крови в левое предсердие и желудочек ограничено, уменьшается ударный и минутный объемы сердца, резко снижается артериальное давление. Гипотензия — характерный признак массивной эмболии сосудов малого круга кровообращения. Снижение артериального давления негативно сказывается на функциональной активности самого сердца вследствие гипоксии миокарда. Падение артериального давления сочетается со значительным повышением системного венозного давления с развитием острой правожелудочковой недостаточности (синдром острого легочного сердца).
Эмболия легочных сосудов сопровождается изменениями газового состава крови. Возникает одышка как рефлекторная реакция на раздражение хеморецепторов рефлексогенных зон большого круга кровообращения и как реакция с рецепторных полей системы малого круга кровообращения. Одышка способствует усилению оксигенации крови и освобождению ее от СО2.
Эмболия большого круга кровообращения. Эмболы поступают в сосуды большого круга кровообращения различными путями. Один из них — прохождение пузырьков воздуха через легочную сеть капилляров. Они вытягиваются, принимают форму сосуда и из малого круга кровообращения поступают в большой. Аналогичным путем в ток крови большого круга кровообращения могут проникать капли жира. Поражения левой половины сердца, его клапанного аппарата способны порождать тромбоэмболию, тканевую эмболию. Образование тромбов в артериях большого круга кровообращения, возникающих у животных после внедрения личинок паразитов, служит причиной тромбоэмболии. Артерии большого круга кровообращения могут быть местом локализации опухолевых клеток.
Наиболее часто эмболии подвергаются брыжеечные артерии, артерии почек, селезенки, головного мозга, сердечной мышцы.
Ретроградная эмболия, при которой движение эмбола происходит против естественного тока крови. Как правило, это характерно для вертикально ориентированных венозных сосудов, эмбол в которых обладает большей, чем плазма крови, плотностью, и его движение подчиняется силе тяжести в большей степени, чем гемодинамике. Также ретроградная эмболия из дистальных отделов артерии может быть обусловлена патологическим градиентом артериального давления.
Известна также парадоксальная эмболия. При парадоксальной эмболии частица свободно проникает из венозной системы большого круга в артериальную, минуя малый круг, вследствие существующего порока сердца. Такое бывает при дефекте межжелудочковой или межпредсердной перегородки или при ином пороке с право-левым шунтом.
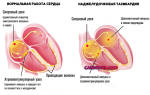
Ишемия (от греч. ischō задерживать + haima кровь) – патологическое состояние, которое возникает при нарушении кровоснабжения какой-либо части тела. Дефицит кровообращения становится причиной нарушения метаболизма, а также приводит к нарушению функционирования определенных органов.
Все ткани и органы в человеческом теле имеют различную чувствительность к недостатку кровоснабжения. Менее восприимчивы хрящевые и костные структуры, более уязвимы головной мозг и сердце. Ишемия сердечной мышцы приводит к развитию стенокардии.
Ишемия икроножных мышц во время физической нагрузки (вызывает перемежающуюся хромоту) или в состоянии покоя (вызывает боль, возникающую в состоянии покоя) часто встречается у пожилых людей, страдающих атеросклерозом периферических сосудов конечностей, удаленных от места, где аорта разветвляется на подвздошные артерии.
Немедикаментозные методы в лечении ишемии играют столь же важную роль, как и лекарственная терапия. Это, в первую очередь, коррекция образа жизни.
Причины и факторы риска
К развитию ишемии могут приводить:
- атеросклеротические изменения коронарных артерий, препятствующие коллатеральному притоку крови;
- заболевания крови;
- острые кровопотери;
- сердечная недостаточность;
- сильные стрессы;
- травмы различной степени тяжести;
- эмболия;
- тромбоз;
- шок (кардиогенный, болевой, ожоговый);
- склонность к спазмам артерий в области ишемии;
- механическое сдавливание сосуда опухолью;
- непроходимость кишечника;
- повышение вязкости крови;
- отравление биологическими и химическими ядами;
- утолщение стенок кровеносных сосудов;
- облитерирующий эндартериит;
- перекрут опухоли, полипа или миомы на ножке;
- анемия;
- остеохондроз.
Факторы риска развития ишемии:
- нарушения сердечного ритма и проводимости;
- склонность к тромбообразованию;
- высокий уровень холестерина в крови;
- генетические и наследственные факторы (склонность к тромбообразованию, заболевания крови, сосудистые заболевания в семейном анамнезе, аномальная извитость сосудов);
- вязкость крови, при увеличении которой растет сопротивление кровотоку.
- нездоровый образ жизни (злоупотребление алкоголем, никотиновая зависимость, малоподвижный образ жизни, избыточная масса тела);
- возрастной фактор (женщины старше 55, мужчины старше 45–50);
- длительный прием гормональных препаратов женщинами.
Риск возникновения ишемической болезни сердца возрастает при наличии сахарного диабета, гипертонии, атеросклероза, облитерирующего тромбангиита, хронических тяжелых анемий, хронического неврита седалищного нерва, коксартроза.
К последствиям ишемии относят инфаркт миокарда, инсульт, сердечную недостаточность, кардиогенный шок, электрическую нестабильность сердца, парезы и параличи при поражении двигательных областей мозга.
По характеру течения различают:
- острые ишемии – возникают в результате резкого замедления или прекращения кровотока на определенном участке;
- хронические ишемии – развиваются при постепенном нарушении кровообращения.
По этиологическому фактору выделяют следующие формы ишемии:
- ангиоспастическая – обусловлена длительным рефлекторным спазмом кровеносного сосуда, ведет к гипоксии тканей, создает условия для запуска процесса активного тромбообразования;
- перераспределительная (разновидность ангиоспастической) – обусловлена перераспределением кровотока между органами из-за снижения объема циркулирующей крови;
- обтурационная – связана с тромбообразованием, возникает при наличии препятствия току крови в артерии, полном или частичном закрытии просвета артерии тромбом, атеросклеротической бляшкой или эмболом;
- компрессионная – возникает при внешнем механическом сдавливании стенки артерии или участка ткани соединительнотканным рубцом, спайками, увеличивающейся в размерах опухолью, травмой, жгутом, инородным телом.
В отдельную группу выделяют ишемию новорожденных, которая может быть следствием внутриутробной и внеутробной гипоксии, асфиксии, нарушений плацентарного кровоснабжения, тяжелой анемии, гестозов у матери, инфекций, предлежания или отслойки плаценты, артериальной гипотензии или гипертензии. Ишемия у новорожденных может становиться причиной развития серьезных неврологических расстройств.
В зависимости от интенсивности симптомов выделяют три стадии течения ишемической болезни:
- Компенсированная (спастическая) – характерны нарушения регуляции сосудов; гипоксию тканей компенсируют коллатерали, которые берут на себя часть нагрузки, перекрывают потребность тканей в кислороде и сохраняют резерв кровотока. Поддается лекарственной терапии;
- Субкомпенсированная – характеризуется появлением структурных признаков атеросклеротического поражения сосудов, ишемических очагов, трофических расстройств, необратимых изменений. Скорость кровотока критическая, возникают болевые ощущения в покое, сосудистая лекарственная терапия малоэффективна;
- Абсолютная – приводит к появлению тяжелых трофических расстройств, необратимых изменений и полному нарушению функции пораженного органа (ишемические язвы, некроз органов и частей тела, склероз, инфаркт).
При тяжелой обтурации сосудов и выраженной ишемии прибегают к нормализации кровообращения с помощью баллонной ангиопластики и стентирования.
Признаки ишемии
Проявления ишемии зависят от степени снижения интенсивности кровоснабжения ткани и других нарушений микроциркуляции. Основные симптомы ишемической болезни зависят от того, какой орган поражен.
Симптомы хронической ишемии головного мозга:
- частые головокружения;
- расстройства памяти, нарушение способности к концентрации внимания;
- нарушение координации движений;
- ухудшение зрения;
- ощущение нехватки воздуха;
- ухудшение слуха;
- шум, звон в ушах.
Острая ишемия головного мозга (ишемический инсульт) – тяжелое состояние, угрожающее жизни. Первые признаки ишемии:
- резкая, интенсивная головная боль, головокружение;
- обмороки, другие нарушения сознания;
- нарушение зрительной функции;
- ступор, оглушенность, выраженная заторможенность;
- онемение, слабость верхних и нижних конечностей;
- боли в области сердца, аритмии;
- повышенная потливость;
- тахикардия;
- нарушение координации движений;
- паралич.
Симптомы ишемии кишечника:
- тошнота, рвота;
- усиление перистальтики, частые позывы к дефекации;
- диарея;
- прожилки крови в кале;
- сильная боль в животе.
Симптоматика ишемии нижних конечностей обычно выражена ярко:
- боли в икроножных мышцах, которые усиливаются в ночное время и при ходьбе;
- нарушения походки, перемежающаяся хромота;
- похолодание конечностей, мраморный оттенок кожи;
- образование трофических язв на стопах и пальцах ног.
Ишемическая болезнь сердца имеет следующие проявления:
- стенокардия;
- тахикардия;
- боль за грудиной (обычно при сильном психоэмоциональном потрясении или физической нагрузке);
- одышка;
- бледность, синюшность кожи;
- слабость;
- болевые ощущения в левой руке;
- снижение артериального давления.
Ишемия миокарда может протекать и без выраженных болевых ощущений, выявляется она в этом случае при обследовании сердца.
Все ткани и органы в человеческом теле имеют различную чувствительность к недостатку кровоснабжения. Менее восприимчивы хрящевые и костные структуры, более уязвимы головной мозг и сердце. Читайте также:
Диагностика ишемии
Лабораторные методы диагностики ишемической болезни включают в себя общий и биохимический анализ крови, анализ крови на сахар, измерение артериального давления, липидограмму, коагулограмму.
Наиболее информативные инструментальные методы диагностики ишемии сердца – ЭКГ, коронарография, компьютерная и магниторезонансная томография, ультразвуковая кардиография, суточное стресс-мониторирование, дуплексное ангиосканирование сонных артерий.
Лечение ишемии
Лечение ишемии проводится с медикаментозными, физиотерапевтическими, хирургическими методами. Терапия подбирается индивидуально, в зависимости от формы заболевания, степени его тяжести, сопутствующих заболеваний, общего состояния и возраста пациента. Фармакологическое лечение направлено на коррекцию расстройств и нарушений гемодинамики, устранение причины, спровоцировавшей развитие ишемической болезни. Направления терапии:
- снятие спазма сосудов;
- восстановление кровообращения в ткани;
- нормализация проходимости сосуда, расширение поврежденных атеросклерозом артерий, укрепление их стенок;
- раскрытие всех возможных обходных путей для кровоснабжения;
- остановка процесса развития холестериновых бляшек;
- устранение причины перекрытия сосуда, удаление тромба;
- снижение вязкости крови;
- увеличение содержания кислорода в крови;
- создание условий для формирования коллатеральной сетки;
- защита ишемизированной ткани поврежденного органа;
- лечение сопутствующих заболеваний сердца и сосудисто-мозговой недостаточности.
Для этого назначаются тромболитики, простагландины, препараты, улучшающие кровообращение. При острой форме патологии их применяют в виде внутривенных вливаний, после стихания острых симптомов и при хронической ишемии – в таблетированной форме.
Риск возникновения ишемической болезни сердца возрастает при наличии сахарного диабета, гипертонии, атеросклероза, облитерирующего тромбангиита, хронических тяжелых анемий, хронического неврита седалищного нерва, коксартроза.
Немедикаментозные методы в лечении ишемии играют столь же важную роль, как и лекарственная терапия. Это, в первую очередь, коррекция образа жизни, соблюдение диеты, нормализация массы тела, водный режим, позволяющий нормализовать повышенную свертываемость крови.
При тяжелой обтурации сосудов (стеноз сонных артерий более 60%) и выраженной ишемии прибегают к нормализации кровообращения с помощью баллонной ангиопластики и стентирования. Эффективным средством купирования критической ишемии является микрохирургическое шунтирование артерий. Для восстановления просвета сонных артерий выполняется эндартерэктомия.
Возможные осложнения и последствия ишемии
Ишемическая болезнь способна привести к инвалидности и летальному исходу. К последствиям ишемии относят инфаркт миокарда, инсульт, сердечную недостаточность, кардиогенный шок, электрическую нестабильность сердца, парезы и параличи при поражении двигательных областей мозга.
При своевременной диагностике и адекватной терапии можно остановить прогрессирование патологии, стабилизировать состояние пациентов. Ухудшают прогноз факторы риска, если их не удалось устранить, и осложнения. Имеет значение наличие инфаркта и других тяжелых заболеваний в анамнезе больного, возраст, готовность пациента тщательно придерживаться врачебных рекомендаций.
Профилактика
Профилактические мероприятия с целью предотвращения развития ишемии или уменьшения уже имеющейся:
- коррекция питания;
- повышение физической активности;
- нормализация массы тела;
- употребление достаточного количества жидкости;
- отказ от вредных привычек;
- нормализация артериального давления и уровня липопротеинов;
- поддержание нервной системы в стабильном состоянии;
- контроль вязкости крови у лиц из группы риска.
Видео с YouTube по теме статьи:
Главные причины ишемии, способы диагностики и лечение
Ишемией называется состояние, возникающее при недостаточном притоке крови к органу. Она появляется при наличии препятствия в сосуде (тромб, эмбол, бляшка из холестерина), спазме или внешнем сдавлении. Клинические проявления – болевой синдром и снижение функции. Ишемия миокарда приводит к стенокардии и инфаркту, а головного мозга – к энцефалопатии, преходящим нарушениям церебрального кровотока, инсульту.
📌 Читайте в этой статье
Причины ишемии
Наиболее частая причина ишемии жизненно-важных органов – это атеросклеротическое изменение стенок артерий. Из-за скопления липидных комплексов во внутренней оболочке происходит постепенное формирование бляшки, которая перекрывает поток крови, а ее фрагменты могут передвигаться по более мелким сосудам, вызывая их закупорку. На долю атеросклероза приходится почти 95 — 97% всех случаев ишемии миокарда и головного мозга.
Среди факторов, которые способствуют прогрессированию этого процесса, наиболее значимыми являются:
- пожилой возраст;
- курение;
- артериальная гипертензия;
- отягощенная наследственность;
- избыток холестерина в крови;
- ожирение;
- нарушение углеводного обмена (сахарный диабет, метаболический синдром, преддиабет);
- малоподвижный образ жизни.
Атеросклероз сосудов
Помимо этого, к возникновению ишемии приводит сосудистый спазм (стресс, болезни нервной и эндокринной системы), недостаточный сердечный выброс крови в аорту (пороки клапанов, кардиомиопатия), артериальная гипотензия, аритмия.
Одной из причин бывает изменение стенки артерий при воспалении (васкулит), обменных и гемодинамических ангиопатиях, наследственных аномалиях развития. Повышенная свертывающая способность крови нарушает кровообращение из-за формирования тромба.
Недостаточное кровоснабжение головного мозга может быть при развитии церебрального амилоидоза, сдавлении сосудов опухолью, разрастаниями костных поверхностей при остеохондрозе, аневризмами.
А здесь подробнее о транзиторной ишемической атаке.
Виды ишемии
В зависимости от скорости прекращения движения крови выделяют две основные формы патологии:
- Острая ишемия бывает при полной закупорке (обтурации) артерии тромбом, бляшкой, эмболом, при внезапном спазме. В результате возникают инфаркты органов, сопровождающиеся разрушением части функционирующей ткани.
- Хроническая форма развивается при постепенном прекращении питания кровью или при достаточно развитой сети обходного кровообращения. Приводит к снижению деятельности органа или изменению его основных функций, при осложненном течении переходит в острую ишемию. Длительное кислородное голодание вызывает замещение клеток соединительнотканными волокнами с последующей атрофией и склерозом.
Формы патологии
По преобладающему механизму развития ишемии их подразделяют на возникшие из-за:
Клиническими формами ишемии миокарда являются:
- первичная коронарная смерть – внезапная нестабильность сердечной мышцы, которая приводит к остановке сокращений, после реанимации возможен благоприятный и летальный исход;
- стенокардия – бывает при нагрузках (стабильная или нестабильная), а также спонтанная, вариантная Принцметала;
- безболевая;
- нарушения ритма сокращений и проводимости;
- сердечная недостаточность;
- обширный и мелкоочаговый инфаркт;
- кардиосклероз после инфаркта.
Ишемия головного мозга протекает в виде:
- преходящего нарушения кровообращения – транзиторная атака или церебральный гипертонический криз, признаки исчезают или существенно уменьшаются на протяжении суток;
- инсульт – острое прекращение питания мозга с очаговыми и общемозговыми признаками, бывает обширным и лакунарным;
- хронической дисциркуляторной энцефалопатии – постоянный недостаток кислорода вызывает ослабление памяти, способности концентрировать внимание и заниматься умственной деятельностью.
Хроническая ишемия головного мозга
Механизм развития
В основе возникновения ишемии находится диспропорция между потребностью в кислороде при нагрузках и возможностями дополнительно притока крови по артериям. Патологические изменения в сердечной мышце, которые бывают из-за дефицита питания:
- накопление продуктов обмена, не полностью прошедших окисление;
- нарушение равновесия электролитов и изменение полярности клеточной мембраны;
- снижение образования АТФ – источника энергии.
Эти процессы ведут к ухудшению основных функций миокарда – возбудимость, проводимость, сократимость и автоматизм, возникает болевой синдром – приступ давящей загрудинной боли. При длительном ишемическом состоянии развивается инфаркт.

В головном мозге при инсульте формируется зона необратимого разрушения клеток, вокруг нее существует так называемая полутень или пенумбра (область обратимого повреждения), эти нейроны можно восстановить в первые часы после развития инфаркта мозга. На периферии такого участка имеется ткань с недостаточным притоком кислорода, в которой низкий кровоток может существовать неопределенно долго.
В результате инсульта возникают признаки нарушения двигательной функции конечностей, речи, чувствительности, умственной деятельности. Поражение стволовой части приводит к дискоординации движений, нарушению дыхания и работы сердечно-сосудистой системы.
Симптомы патологии
Проявления ишемической болезни отличаются большим разнообразием, так как они зависят от места расположения препятствия кровотоку и степени его влияния на питание органа, калибра перекрытой артерии, наличия коллатералей, состояния всей артериальной сети, возраста пациента, устойчивости тканей к гипоксии (тренированности организма), гормонального фона и наличия сопутствующих патологий.
Ишемия сердечной мышцы чаще всего протекает волнообразно – периоды обострения чередуются с достаточно нормальным состоянием пациентов. По мере прогрессирования уменьшаются промежутки без приступов, нарастают такие симптомы:
- боль за грудиной при физических или стрессовых нагрузках, затем в покое;
- болезненность в левой половине туловища, в подлопаточной области, руке, шее, нижней челюсти;
- затрудненное дыхание и частое сердцебиение с перебоями ритма;
- головокружение, слабость, тошнота;
- отеки на ногах при присоединении сердечной недостаточности.

Тяжелый приступ, который не снимается Нитроглицерином, может означать наступление инфаркта, он сопровождается страхом смерти, сильным возбуждением больного.
Внезапная остановка сердца – это причина более половины случаев летальных исходов ишемии миокарда. Пациент резко теряет сознание, прекращается дыхание и пульсация крупных артерий (сонная, бедренная), перестают прослушиваться сердечные тоны, зрачки становятся широкими и не сужаются при направлении на них света.
Церебральной ишемии мозга
Особенностью хронической недостаточности кровообращения головного мозга является несоответствие жалоб больного и выявленных нарушений. Пациенты склонны не осознавать произошедшие изменения внимания, памяти, интеллектуальных способностей. Признаками ухудшения питания клеток головного мозга могут быть:
- перепады настроения;
- депрессивные реакции;
- раздражительность, тревожность, мнительность;
- снижение интереса к окружающему;
- замедление походки;
- нарушение координации движений;
- быстрая физическая и умственная утомляемость;
- неспособность планирования и контроля действий.
При тяжелой дисциркуляторной энцефалопатии пациенты не могут поддерживать равновесие при ходьбе, отмечается недержание мочи, паркинсонизм, нарушается речь, мышление, способность запоминать и анализировать события. Больные теряют навыки профессиональной, а затем и простейшей бытовой деятельности (деменция).

При острых нарушениях мозгового кровообращения возникают очаговые симптомы (слабость в руке, ноге, изменения речи, симметрии лица), затруднение при глотании, нарушается зрение, сознание.
При хорошо развитой коллатеральной сети эти изменения бывают кратковременными, так как быстро компенсируются обходным питанием тканей. Если этого не произошло, то неврологический дефект становится необратимым – формируется очаг ишемического инсульта.
Транзиторные атаки ишемии и церебральная форма гипертонического криза часто сопровождаются общемозговой симптоматикой, которая связана с повышением внутричерепного давления, а также вегетативными реакциями:
- тошнота,
- рвота,
- сильная головная боль,
- потливость,
- дрожание рук,
- приливы жара.
Последствия
Острая ишемия сердечной мышцы опасна развитием инфаркта миокарда с тяжелыми нарушениями сердечного ритма (приступы тахикардии, мерцательной аритмии, трепетания и фибрилляции желудочков). При развитии недостаточности кровообращения из-за резкого ослабления работы левого желудочка возникает сердечная астма и отек легких.
При разрыве мышечных волокон в области некроза происходит кровоизлияние в околосердечную сумку.
Помимо первичной остановки сердца, в первые 10 дней от начала инфаркта есть вероятность развития аневризмы сердца и ее разрыва с прекращением кровообращения в сердце. Хронический процесс трансформируется в дистрофические и склеротические изменения. Они проявляются различными вариантами нарушений гемодинамики и сократимости сердца, аритмией.
 Острая недостаточность мозгового кровообращения вызывает паралич конечностей, утрату чувствительности тканей, речи, сознания, нарушение зрения. При тяжелом инсульте может развиться отек мозга со смертельным исходом, неблагоприятным последствием является стойкая инвалидизация из-за потери способности к самообслуживанию.
Острая недостаточность мозгового кровообращения вызывает паралич конечностей, утрату чувствительности тканей, речи, сознания, нарушение зрения. При тяжелом инсульте может развиться отек мозга со смертельным исходом, неблагоприятным последствием является стойкая инвалидизация из-за потери способности к самообслуживанию.
Хронические формы ишемии приводят к постепенному отмиранию клеток мозга и возникновению деменции, снижению двигательной активности, тяжелых речевых нарушений, судорожного синдрома.
Методы диагностики состояния
Для определения состояния сердечной мышцы используют такие врачебные, инструментальные и лабораторные методы исследования:
- опрос, осмотр на наличие отеков, прослушивание шумов, определение ритмичности сокращений;
- анализы крови – липидограмма, специфические ферменты (повышаются при инфаркте);
- ЭКГ – стандартная, мониторирование по Холтеру, с нарезками, чреспищеводная;
- УЗИ с допплерографией;
- коронарография – наиболее информативный способ для исследования проходимости артерий, степени и места закупорки, состояния коллатералей, определения показаний, вида и объема операции для восстановления кровотока.
Смотрите на видео об ИБС и методах диагностики:
Изучить кровообращение головного мозга помогают:
- электроэнцефалография и реоэнцефалография;
- УЗИ в режиме дуплексного сканирования сосудов шеи и головного мозга;
- ангиография с рентгенологическим или томографическим контролем;
- мультиспиральная компьютерная томография;
- МРТ;
- осмотр глазного дна;
- мониторинг ЭКГ, давления крови;
- анализы крови общие, биохимические, липидный профиль, коагулограмма.
Лечение ишемии мозга, миокарда
Ишемические состояния имеют большое разнообразие клинических форм, терапия которых отличается. Общими подходами к лечению являются:
- коррекция образа жизни (отказ от курения, злоупотребления алкоголем, повышение двигательной активности, диетическое питание);
- устранение причин, по которым возможно прогрессирование болезни (нормализация давления, содержания холестерина и сахара в крови);
- симптоматическая лекарственная терапия;
- оперативное восстановление питания органа.
Лечение ишемической болезни сердца построено на сочетании трех основных направлений – антиагреганты (Кардиомагнил, Плавикс), бета-блокаторов (Бисопролол, Бетак), антихолестеринемические средства (Зокор, Липримар). При необходимости к ним могут быть добавлены нитраты (Моночинкве, Кардикет), мочегонные (Гипотиазид, Лазикс), антиаритмические препараты (Кордарон, Лидокаин).
Оперативное лечение направлено на восстановление кровотока – реваскуляризацию. Она может заключаться в проведении:
- аортокоронарного шунтирования – создания соединения между аортой и пораженным венечным сосудом;
- чрескожной коронарной ангиопластики – расширении артерии при помощи баллона и установке в место сужения стента.
Для улучшения кровоснабжения головного мозга используют:
Ишемия: причины, симптомы и последствия
Ишемия — локальное снижение кровотока, из-за которого происходит временное нарушение работы или устойчивое повреждение органов и тканей.
В этой статье описали основные причины и симптомы ишемии, а также принципы лечения, чтобы вы могли понять характер проблемы, своевременно обратиться к врачу и избежать осложнений.
По форме заболевания ишемия бывает:
- Острой. Возникает при резкой закупорке крупного сосуда, развивается стремительно.
Дополнительные сосуды не успевают подключиться к кровообращению пораженного участка, что может привести к опасной для жизни ситуации. Например, внезапному инфаркту или инсульту.
Также известны случаи, когда пациенты узнавали о перенесенном инфаркте только при обследовании сердца, или когда развивались осложнения: аритмия, уменьшение сократимости сердца.
- Хронической. Формируется постепенно, по мере накопления на стенках сосудов атеросклеротических бляшек или при продолжительном сдавливании артерии. Вспомогательные сосуды успевают активизироваться для снабжения тканей, поэтому клинические проявления ишемии диагностируются не сразу.
Опасность заключается в том, что она резко снижает работоспособность органов.
Например, хроническая ишемическая болезнь сердца может осложняться нарушениями ритма и сердечной недостаточностью. Хроническая ишемическая болезнь мозга приводит к ослаблению мышления и памяти.
Причины и симптомы
По причинам возникновения и характеру развития ишемию разделяют на:
Наступающую из-за длительного сжатия подводящей к органу артерии. Причиной может быть рубец, опухоль, инородное тело или скопившаяся жидкость.
Возникающую в результате спазма артерии. Причиной может стать прием сосудосуживающих препаратов, сильное эмоциональное или физическое потрясение: паника, болевой шок, переохлаждение, механическое раздражение.
Происходящую из-за частичного или полного перекрытия артерии тромбом, эмболом. Также закрытие просвета возможно вследствие заболеваний сосудов: атеросклерозе, облитерирующем эндартериите, узелковом периартериите.
Также ишемия может развиться при травме — по причине механического разрыва сосудов или кровопотери, а также из-за заболеваний крови — увеличения ее вязкости.
Любая форма заболевания характеризуется нарушением нормальной работы органов — замедлением кровотока и нарушением обменных процессов, иногда — очень тяжелым. К симптомам в пораженной области относятся:
дистрофические изменения и снижение упругости тканей;
понижение температуры и артериального давления — для конечностей;
онемение, покалывания и болевые ощущения.
При проявлении этих симптомов настоятельно рекомендуем незамедлительно обращаться к врачу.
А вот хроническая ишемия сердца может никак не проявляться клинически, оставаясь при этом очень опасной. Появление первых симптомов может свидетельствовать о далеко зашедшем процессе. Ими являются:
Боли за грудиной, которые усиливаются при физической нагрузке и могут затихать при ее продолжении.
Одышка и чувство перебоев в сердце. При появлении этих симптомов необходимо обратиться к врачу как можно скорее, а если приступ боли возник впервые или его характер является необычным, то необходимо немедленно принять нитроглицерин и вызвать «скорую».
Помочь человеку в настоящее время можно в любой ситуации и на любой стадии болезни. Хотя, конечно, эффективность этой помощи и прогноз существенно лучше, если обращение к врачу состоялось на ранних этапах.
Врач может выявить ишемию или риски ее проявления на начальных этапах развития болезни. Для этого используется детальный анализ факторов риска и пробы с физической нагрузкой: тредмил-тест, велоэргометрия, стресс-эхокардиография. А также исследование сосудов: коронарография, мультиспиральная компьютерная томография и ультразвуковой метод — самый доступный, рекомендуется в качестве скрининга или исследования первой линии.
Последствия
Последствия ишемии зависят от внешних факторов, обширности заболевания и общего состояния организма. К ним относятся:
- Продолжительность ишемии и кислородного голодания пораженного участка — гипоксии.
Процесс отмирания тканей миокарда развивается в течение 12-18 часов с момента поражения артерии.
При полном ограничении доступа крови к конечностям — через 1,5-2 час, это может быть связано с полным разрывом сосудов, например.
Локализация — органы и ткани имеют разную чувствительность к кислородному голоданию. Наиболее чувствительны к гипоксии органы сердечно-сосудистой и нервной системы.
Диаметр пораженного артериального сосуда — закупорка крупных артерий влечет за собой более обширные некротические поражения тканей, по сравнению с меньшими в диаметре сосудами.
Развитость у пораженного органа системы вспомогательных сосудов для дополнительного доступа крови — коллатерального кровообращения.
Например, легкие и конечности имеют абсолютно достаточное наличие вспомогательных кровеносных сосудов, что помогает в короткий срок обеспечить пораженный участок необходимым количеством крови, а с ней кислородом и питательными веществами.
К органам с абсолютно недостаточном коллатеральным кровообращением относятся сердце, мозг, почки и селезенка. Суммарный диаметр сосудов и капилляров в них меньше, чем диаметр основной артерии — при полном или значительном заслоне артерии, кровь поступает в критично недостаточном объеме или перестает вовсе. Это может привести к инфаркту, некрозу тканей или летальному исходу.
Общими последствиями являются: развитие кислородного голодания и нарушение доставки питательных веществ — повреждение клеток и изменение свойств ишемизированного участка.
Исходя из строения организма, наиболее сильно подвержены ишемии органы нервной системы и сердечно-сосудистой системы. К сожалению, работоспособность именно этих органов является критично важной для жизни и нормальной работы организма.
Если ишемия настолько выражена, что часть клеток и тканей пораженного органа гибнет, развивается инфаркт. В случае поражения сердца говорят об инфаркте миокарда, в случае поражения мозга чаще используют термин «ишемический инсульт».
Чтобы сформировать грамотную программу лечения, необходимо определить природу происхождения заболевания, длительность и объем поражения. Общими этапами в лечении являются:
расширение артерий и устранение спазма,
развитие функциональности вспомогательных сосудов,
коррекция уровня холестерина,
устранение атеросклерозных бляшек,
снижение вязкости крови и предупреждение тромбообразования,
коррекция обмена веществ в пораженных тканях и повышение их устойчивости к гипоксии.
Лечение ишемии может быть как терапевтическим, так и хирургическим. В настоящее время в арсенале врачей имеется довольно широкий спектр возможностей: лекарственных препаратов и видов хирургических вмешательств.
Врачи кардиологического центра «Чёрная речка» специализируются на лечении ишемической болезни сердца и реабилитации кардиологических пациентов.