Бета блокаторы при брадикардии
Обзор эффективных препаратов при брадикардии: особенности применения, противопоказания и побочные эффекты
Из статьи вы узнаете о препаратах, которые используют для лечения брадикардии, особенностях их применения, показаниях и противопоказаниях.
Под брадикардией понимают форму аритмии, когда частота сердечных сокращений уменьшается до 60 ударов/минуту. Часто – это симптом серьезной патологии, но иногда – вариант нормы, как у спортсменов, например, привыкших к стабильной физической нагрузке.
Классификация препаратов
Все лекарства, которые используют при брадикардии, делятся на несколько основных групп:
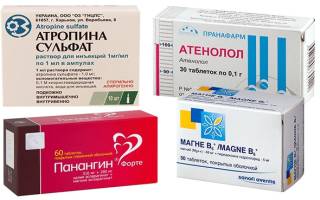
- первая группа – М-холиноблокаторы, это алкалоиды атропина растительного или синтетического происхождения, купируют спастические состояния в офтальмологии, пульмонологии, применяются в анестезиологии для решения острых, экстренных ситуаций, снимают колики разного генеза, нормализуют сердечный ритм (Атропина сульфат и Ипратропия бромид);
- вторая категория – бета-адреномиметики, средства, избирательно возбуждающие адренорецепторы 1 и 2 типа, стимулируя сердечную деятельность из-за влияния на проводящую систему и сократительную способность миокарда (Изадрин);
- симпатомиметики или адреномиметики непрямого действия – целая группа лекарств с адреналиноподобными свойствами, стимулируют синтез норадреналина (Эфедрин);
- седативные препараты, способные успокаивать ЦНС, понижая ее восприимчивость к периферическим раздражителям (Корвалдин);
- бета-адреноблокаторы – группа препаратов антагонистов лекарственных средств, возбуждающих адренорецепторы и подавляющие проведение электроимпульса по миокарду, сократительную способность мышцы сердца (Атенолол);
- витамины и их аналоги с общеукрепляющим и антиоксидантными свойствами (Панангин, Витрум, витамин Е);
- препараты магния, восполняющие запасы организма человека ионами металла для нормализации биохимических процессов (Магнелис В6).
Продолжительность лечения, дозировка препаратов – прерогатива врача и подбирается строго индивидуально. За основу схемы медикаментозной коррекции берется:
- результат полного клинико-лабораторного обследования;
- возраст пациента;
- общее состояние здоровья;
- наличие сопутствующих патологий;
- наследственная предрасположенность;
- индивидуальная непереносимость компонентов.
Самолечение опасно. При первых признаках передозировки следует вызвать Скорую помощь и принять экстренные меры по купированию ситуации.
Препараты первой необходимости
Есть рекомендации 2015 года ACSI (американской ассоциации сердечно-сосудистых заболеваний), которым все врачи обязаны неукоснительно следовать, поскольку речь идет об острых состояниях. Пересмотр лекарственных препаратов от брадикардии этой группы произойдет в 2020 году. Использование ACSI-алгоритма позволяет купировать острый приступ симптоматической брадикардии. Подключается такой алгоритм при ЧСС
Переносимость препаратов от брадикардии меняется в зависимости от фармакологической группы, к которой принадлежат лекарства. Соответственно и побочные эффекты, присущие медикаментам разных категорий разнятся между собой.
М-холиноблокаторы
Поскольку основная точка действия М-холиноблокаторв – сосуды, различают негативные последствия от приема при системном использовании или при местном применении.
Для системного действия характерно:
- сухость слизистых в полости рта;
- учащенное сердцебиение;
- отсутствие стула;
- задержка мочи;
- расширение зрачка;
- светобоязнь;
- аккомодационный паралич;
- вертиго;
- частичная потеря тактильной чувствительности.
Для локального использования (глазные капли) плюсом к сухости слизистых, тахикардии и светобоязни присоединяются: гиперемия век, отек и краснота конъюнктивы, глазного яблока.
Бета-адреномиметики
Поскольку средства от брадикардии категории бета-адреномиметиков влияют на миокард, побочное действие проявляется в виде:
- тахикардии;
- нарушения ритма сердца;
- формирования эктопических очагов водителей ритма;
- экстрасистол;
- фибрилляции желудочков.
Дополнительно отмечается сухость слизистых, подташнивание, тремор рук.
Бета-адреноблокаторы
Препараты группы контактируют с бета-рецепторами, вызывая:
- со стороны сосудов и сердца – нарушение атриовентрикулярной проводимости, симптомы сердечной недостаточности, редко – урежение ритма, гипотонию;
- со стороны пищеварительной системы – диспепсию, подташнивание, сухость слизистых;
- со стороны нервной системы – усталость, предобмороки, депрессивное состояние, легкая головная боль с головокружением, бессонница, парестезия конечностей, потеря концентрации внимания;
- со стороны глазного аппарата – конъюнктивит;
- со стороны эндокринной системы – снижение эректильной функции, гипогликемия;
- со стороны органов дыхания – бронхиальная обструкция (при наличии предрасположенности).
Возможны кожные сыпи, зуд, краснота дермы, гипергидроз.
Симпатомиметики
Обладают системным и локальным действием, провоцируя:
- со стороны нервной системы – мигрени, бессонницу, раздражительность, двигательную активность, вертиго, судороги, тремор рук, потерю чувствительности, расширение зрачков, размытость изображения, галлюцинации, гипергидроз, бледность кожи;
- со стороны сосудов и сердца – нарушение ритма, кардиалгия, ишемия, колебания АД, гиперемия лица, точечные кровоизлияния, одышка;
- со стороны системы пищеварения – симптомы интоксикации, озноб, гипертермия, отсутствие аппетита, изжога, афты во рту;
- со стороны мочевыделительной системы – задержка мочи, боли при мочеиспускании.
Аллергические реакции – редко.
Седативные
Препараты влияют на нервную систему, поэтому побочные эффекты проявляются в виде:
- сонливости;
- головокружений;
- потере концентрации внимания.
Редко – аллергия. При длительном применении – лекарственная интоксикация.
Лекарства обладают системным действием, негативные последствия на фоне лечения брадикардии проявляются в виде:
- диспепсии;
- подташнивании;
- болей в эпигастральной области;
- нарушении ритма сердца;
- судорог;
- дисбаланса электролитов.
Препараты магния
Лекарственные средства хорошо переносятся, редко возможны:
- диспепсия;
- подташнивание;
- метеоризм;
- задержка кала;
- аллергические сыпи.
Препараты, вызывающие брадикардию
К числу препаратов, которые провоцируют замедление сердцебиения при некорректном приеме или передозировке относятся огромное количество лекарств. Но наиболее часто подобный эффект фиксируется при назначении:
- Агалсидаза – препарат ферментозаместительной терапии;
- Бисопролола – селективный бета-блокатор;
- Цалфацтанта – средство используют для снятия стресс-синдрома недоношенных детей;
- Дексмедетомидин – седативное лекарство;
- Йопромид – рентгеноконтраст;
- Ремифентанил – опиоидное болеутоляющее;
- Ропивакаин – местный анестетик;
- Верапамил – антиаритмик.
Если говорить о терапии брадикардии из-за слабости сердечной мышцы, прогноз – неблагоприятен. Замедление частоты сердечных сокращений имеет в основе дистрофические изменения миокарда, которые носят необратимый характер. Замещение мышечных волокон соединительнотканными (кардиосклероз) со временем приводит к сердечной недостаточности, которая проявляется частыми приступами аритмии с предобморочным состоянием или обмороками. Исход – внезапная остановка сердца на фоне проводимого курса лечения.
Сочетание брадикардии и тахикардии, замедления ЧСС с любым видом нарушения проводимости приводит к несостоятельности сердечной мышцы. Миокард не может выполнять свою работу, появляются гемодинамические нарушения, повышается риск тромбообразования с исходом в ТЭЛА. Кроме оперативного вмешательства, помочь не сможет ни один препарат, ни одна схема комплексной медикаментозно терапии.
При физиологической брадикардии прогноз благоприятен. Достаточно ежегодного диспансерного обследования и здорового образа жизни. Такая брадикардия встречается редко, приступы проходят быстро, не оставляя негативных последствий. Суть использования препаратов от брадикардии в этом случае сводится к устранению первичного фактора, использованию средств, стимулирующих метаболизм, силу сердечных сокращений.
Бета блокаторы при брадикардии
Адреналин стимулирует сердечную мышцу. Его выброс ускоряет пульс, повышает давление и заставляет сердечно-сосудистую систему работать как лошадь. Человек может совершать сверхъестественные прыжки, поднимать немыслимые тяжести и т.п.
Напротив, торможение сердечной деятельности происходит из-за снижения воздействия стимулирующих веществ. Замедляется пульс, а с ним и кровоток, снижается давление, в общем, сердце никуда не торопится.
Замедление сердечного бега дает нашему мотору возможность расслабиться и накопить силы. Эта способность сердца широко используется в медицине. И наша тема сегодня – бета-блокаторы, лекарства, которые дают сердцу передышку.
Названия всех бета-блокаторов заканчиваются на «-лол»
Группу препаратов, дающих сердцу полноценный отдых, легко выделить среди остальных: названия всех бета-блокаторов заканчиваются на «-лол».
В основе действия бета-блокаторов лежит снижение активности симпатической нервной системы, которая ответственна за яркую эмоциональную окраску стрессовых ситуаций (гнев, тревогу, волнение).
Угнетая эти проявления, можно повысить стрессоустойчивость, в том числе защитить сердце от ненужного волнения. Тогда благодарное сердце сокращается реже и с меньшей силой, что снижает его потребность в кислороде. В итоге приступы стенокардии и нарушения ритма исчезают как по волшебству, а риск внезапной смерти по вине сердца сводится к минимуму.
Рецепторы, на которые воздействует адреналин и подобные ему возбуждающие вещества (β1), находятся также и в сосудах.
Блокада этих рецепторов снимает напряжение сосудистой стенки, а с ним и повышенное артериальное давление.
В свою очередь уменьшение ЧСС и силы сердечного выброса приводит к снижению выработки в организме сосудосуживающих веществ, которые угнетают работу центральной нервной системы и нарушают питание сосудистой стенки.
Препараты, достойные Нобелевской премии
Первый бета-блокатор (протеналол) синтезирован в 1962 году. Он повышал число случаев рака у мышей, из-за чего не прошел этапа экспериментальных исследований. Через пару лет появился пропроналол, за разработку которого (с подробным описанием механизма действия всей группы бета-блокаторов) американцы J. Black, G. Elion, G. Hutchings впоследствии, в 1988-м, получили Нобелевскую премию. Правда, на первых порах лекарство было задумано для лечения аритмии, и его способность снижать давление воспринималась как побочный эффект. Время же показало, что для сердца важно и то, и другое.
Фото с сайта russia-now.com
Препарат последнего поколения — небиволол — вышел на рынок в 2001 году. «Ноу-хау» XXI века, это лекарство показало вдобавок к предыдущим свойствам уникальную возможность стимулировать выработку мощного сосудорасширяющего вещества в организме – оксида азота.
Сегодня в клинической практике мы используем не более 5 препаратов группы бета-блокаторов: метопролол, бисопролол, карведилол, бетаксалол, небиволол.
Одни из них предпочтительны для нормализации повышенного давления, другие – для лечения стенокардии, третьи – нарушений сердечного ритма. Безусловно, каждое последующее поколение препаратов работает лучше предыдущего.
Точки приложения волшебных лекарств – и похмельный синдром туда же
Применяют бета-блокаторы в следующих случаях:
- гипертония (для снижения давления за счет сосудорасширяющего эффекта);
- ишемическая болезнь сердца (для предотвращения и лечения приступов стенокардии и других болей в области сердца);
- тахикардия (для урежения частоты и силы сердечных сокращений);
- сердечная недостаточность (чтобы разгрузить сердце и сосуды);
- метаболический синдром (для блокирования ключевых механизмов развития заболевания – выброса адреналина);
- инфаркт миокарда (для улучшения выживаемости и прогноза);
- некоторые нарушения сердечного ритма, в частности синдром удлиненного интервала QT (заболевание чревато высоким риском внезапной смерти);
- другие аритмии, проявляющиеся учащенным сердцебиением;
- сахарный диабет (для кардиопротекции, сосудорасширяющего эффекта).
Бета-блокаторы входят также в комплексное лечение мигрени, вегетативных кризов, похмельного синдрома (уменьшают проявления адреналинового выброса), гипертрофической кардиомиопатии (снижают риск развития аритмии).
Как найти свой бета-блокатор
Подходят ли вам лекарства группы бета-блокаторов, решает только врач. Он же выбирает наименование препарата с учетом его поколения и показаний (не усугубляя сопутствующие заболевания), подбирает дозу – постепенно, с учетом пульса (целевое значение 55-60 уд./мин) и давления (не менее 100/60 мм рт. ст.). Врач определяет и кратность приема, которая зависит от поколения препарата.
Самовольное назначение бета-блокаторов может сыграть злую шутку – из-за возможных осложнений.
Последствия некорректного приема бета-блокаторов. Синдром рикошета
Влияние препаратов на вегетативную нервную систему позволяет успешно использовать их в молодом возрасте.
Совсем другое дело – пожилой человек, масса сопутствующих заболеваний у которого не всегда совместима с лекарствами.
Основные побочные эффекты бета-блокаторов:
- Снижение ЧСС чревато чрезмерной брадикардией, сердечный импульс с трудом пробирается из предсердий в желудочки (предсердно-желудочковые блокады).
- Сужаются бронхи, уменьшается выработка в них слизи, что грозит сужением просвета бронхов и свистящим дыханием (бронхобструкции).
- Гипотоники рискуют снизить цифры давления до критического уровня, когда головной мозг перестанет получать кровь и кислород.
- Диабетикам угрожают эпизоды внезапного неконтролируемого снижения сахара в крови.
- Холестериновые бляшки становятся больше.
- Ноги холодеют, слабеют, в них «ползают мурашки (препарат сужает периферические артерии).
- Люди, склонные к депрессии, мрачнеют еще больше.
- Нарушается сексуальная функция («плюс» импотенция, «минус» либидо).
Не выпитая вовремя таблетка напомнит о себе адреналиновым всплеском и быстрым возвращением симптомов повышенного давления, аритмии, приступами стенокардии.
«Синдром рикошета» при отмене препарата (при длительном лечении) связан с возобновлением чувствительности β-адренорецепторов.
Таким образом, волшебство волшебством, а меру знать надо. Лекарства работают «на ура», только если их применяют по назначению. Ищите грамотного доктора.
Бета адреноблокаторы при брадикардии
Бета-Адреноблокаторы — основные ЛС первого выбора в схеме лечения больных стенокардией, особенно перенесших ИМ или с умеренным наличием ХСН бета-АБ «денервируют сердце», блокируют действие норадреналина (выделяющегося из нервных окончаний) на адренорецепторы (бета1 — преимущественно в сердце, бета2 — в бронхолегочной ткани), замедляют функцию синусового узла (снижают ЧСС и удлиняют время диастолы) и проводимость, уменьшают напряжение стенки миокарда (благоприятствуя этим полезному перераспределению крови из эпикардиальных зон в эндокардиальные) и тормозят активность бета1-адренорецепторов сердца при ФН.
Все это предотвращает последующую тахикардию, повышение УОС (отрицательный хронотропный и инотропный эффекты), приводя к снижению ПО2 миокардом и его ишемии (уменьшается ангинозная боль) бета-АБ медленно повышают ФВЛЖ (за счет роста времени коронарной перфузии) Они не только устраняют симптомы Ст (улучшая качество жизни), но и снижают АД, оказывают антиаритмический эффект и улучшают долговременный прогноз — уменьшают частоту развития ИМ и ВСС после перенесенного ИМ бета-АБ существенно не влияют на уровни ОХС, ХСЛПНП, но могут несколько ухудшать другие липидные показатели (повышать содержание ТГ и снижать ХСЛПВП).
Дополнительно они защищают атеросклеротическую бляшку, предотвращают резкое повышение АД, в том числе резкое изменение гемодинамики в коронарных артериях (сохранение в них стабильных параметров кровотока снижает вероятность разрыва атеросклеротической бляшки), обладают антиагрегационным действием
Бета-адреноблокаторы делятся
• на селективные, действующие на бета1-адренорецепторы (им следует отдавать предпочтение), — атенолол (25—100 мг/сут), метопролол (100—200 мг/сут), бисопролол (2,5—20 мг/сут), невибилол (5 мг/сут) Эта кардиоселективность ЛС относительна в средних терапевтических дозах (необходимых для контроля за Ст у больных ХОБЛ, БА) они могут вызывать бронхоконстрикцию у ряда чувствительных больных (за счет некоторого влияния на бета2-адренорецепторы),
• неселективные — пропранолол (80—160 мг/сут), карведиол (кориол — сначала назначают по 12,5 мг 2 раза в сутки, затем с интервалом в 1—2 недели повышают дозу до 50 мг/сут)
Бета-адреноблокаторы назначают обычно при стенокардии от ФН (или у лиц со стенокардией после перенесенного ИМ) вначале в малой дозе, потом ее повышают под контролем ЧСС (ориентир адекватного лечения) В покое ЧСС должна равняться 55—60 уд/мин, если ЧСС более 70 уд/мин, то доза недостаточная У больных с упорными, рецидивирующими болями следует снижать ЧСС менее 50 уд/мин (если это не вызывает клинических проявлений брадикардии)
Бета-адреноблокаторы назначают (при отсутствии противопоказаний) всем больным стабильной Ст (когда ишемия связана не только с ФН, но и со стрессовыми ситуациями), особенно сочетающейся с АГ, умеренной ХСН, тахикардией, аритмией (суправентрикулярной или желудочковой) и БИМ, в виде монотерапии при ФК1. В комбинации с другими антиангинальными ЛС -при Ст ФК 2-4 . Бета-АБ назначают на длительный период (особенно после перенесенного ИМ), так как они удлиняют сроки жизни и на 30% снижают риск ССЗ (чем дольше их принимать, тем больше срок жизни) Больным с сохраняющейся ангинозной болью или повышением АД бета-АБ вводятся внутривенно (метопролол по 5 мг каждые 5—10 мин до достижения необходимых ЧСС и АД, потом дают внутрь по 25—50 mi 2 раза в сутки)
Бета-адреноблокаторы хорошо сочетаются с нитратами (блокируют вызываемую нитратами тахикардию) или БМКК (но не с верапамилом и дилтиаземом — может наступить стойкая брадикардия), в комбинациях меньшие дозы оказывают больший эффект бета-АБ не назначают при Ст Принцметала, где нет существенного анатомического сужения коронарных артерий Отменять бета-АБ надо постепенно (в течение 3-10 дней), так как быстрая отмена вызывает обратный эффект («синдром отмены»), т е ухудшение течения Ст
Частыми ошибками при назначении бета-адреноблокаторы являются применение малых доз и назначение их реже, чем необходимо. Критерии эффективности бета-АБ снижение ЧСС на 10—15 уд/мин, приступов Ст и рост ТФН
Выбирая бета-адреноблокаторы, следует обращать внимание на его кардиосе-лективность, липофильность, пути выведения и частоту дозирования. При Ст все бета-АБ эффективны, но лучше использовать селективные бета 1-адреноблокаторы. Большинство неблагоприятных эффектов бета-АБ связано с блокадой бета 2-адренорецеп-торов. Противопоказания к приему бета-АБ: бронхоспазм (БА, ХОБЛ); СССУ; выраженная АВ-блокада II—III степени; падение АД; КШ; брадикардия и выраженная слабость сократительной функции ЛЖ (ФВЛЖ менее 40%) на фоне ХСН. Бета-АБ должны назначаться с осторожностью больным СД, принимающим инсулин (могут маскировать проявления гипогликемии), и с патологией периферических артерий (возможно усиление симптоматики). Бета-АБ способны вызывать симптоматику со стороны ЦНС (сонливость, нарушение сна, депрессия), что обусловлено их липофильностью, эректильную дисфункцию и снижать ТФН.
 Примечание. Синтезированы «гибридные» препараты, обладающие свойствами b-блокаторов и вазодилататоров, не связанными с адренорецепторами, например карведилол.
Примечание. Синтезированы «гибридные» препараты, обладающие свойствами b-блокаторов и вазодилататоров, не связанными с адренорецепторами, например карведилол.
Кардиоселективные b1-адреноблокаторы в 50 раз эффективнее блокируют b1-адренорецепторы, чем b2-адренорецепторы.
Фактически избирательность (селективность) означает, что требуется в 50 раз больше блокатора, чтобы достичь той же блокады b2-рецептора, что и b1-рецептора.
Однако по мере увеличения концентрации препарата в области рецептора избирательность действия постепенно теряется
Как действуют бета-адреноблокаторы?
Бета-блокаторы уменьшают тонус симпатической нервной системы за счет влияния на рецепторы к адреналину. Эти лекарства действуют непосредственно на сердце, в результате чего несколько снижается сократительная функция сердечной мышцы, уменьшается выброс крови и снижается артериальное давление.
Какие существуют разновидности бета-адреноблокаторов?
Некоторые бета-адреноблокаторы действуют только на сердце и сосуды (так называемые избирательные бета-адреноблокаторы). К ним относятся бисопролол (конкор), метопролол (беталок-ЗОК), небиволол (небилет). Неселективные (неизбирательные) бета-адреноблокаторы действуют также на бронхи, что ограничивает их применение при хроническом бронхите, бронхиальной астме. Многие пациенты помнят старый препарат пропранолол (анаприлин, обзидан), однако сейчас он уже не применяется.
Чем хороши бета-адреноблокаторы?
Бета-адреноблокаторы хорошо снижают АД, уменьшают риск развития ишемической болезни сердца и инфаркта миокарда, снижают смертность больных, перенесших инфаркт миокарда, оказывают противоаритмическое действие. К достоинствам бета-адреноблокаторов следует также отнести их относительно невысокую стоимость.
В каких случаях врач назначает бета-адреноблокаторы?
Бета-адреноблокаторы особенно эффективны у пациентов со стенокардией, у перенесших инфаркт миокарда, а также при некоторых видах нарушений ритма. Большое значение имеет и частота пульса. Бета-адреноблокаторы назначают пациентам с учащенным пульсом (тахикардия). Напротив, при редком пульсе (менее 60 в минуту) бета-адреноблокаторы, как правило, не применяют.
Когда нельзя назначать бета-адреноблокаторы?
Бета-адреноблокаторы обычно не назначают при редком пульсе (брадикардия), некоторых заболеваниях легких (хронический обструктивный бронхит, бронхиальная астма). Их применение ограничено при сахарном диабете, атеросклерозе артерий нижних конечностей («перемежающаяся хромота»), беременности. Однако все перечисленные состояния не являются абсолютными противопоказаниями к назначению бета-адреноблокаторов. Если ожидаемая польза превосходит предполагаемые нежелательные эффекты, врач может назначить небольшие дозы бета-адреноблокаторов.
Обязательно сообщите врачу:
• Страдаете ли вы хроническим бронхитом, бронхиальной астмой, сахарным диабетом.
• Бывают ли у вас приступы затрудненного дыхания, кашля.
• Обнаруживали ли у вас когда-либо повышенный уровень сахара крови.
• Отмечали ли вы эпизоды урежения пульса (до 50 в минуту и менее), сопровождающиеся головокружением, слабостью.
• Принимали ли вы бета – адреноблокаторы раньше, как вы на них реагировали.
Как следует принимать бета-адреноблокаторы?
При лечении бета-адреноблокаторами важно, чтобы действие препарата продолжалось в течение суток. Кратность приема препаратов зависит от продолжительности их действия. Сейчас принято назначать только препараты длительного действия, поэтому, если вы увидите, что ваш препарат в списке значится как «короткий» или даже «средней продолжительности», обсудите с врачом возможную замену.
Препараты короткого действия
Пропранолол (анаприлин, обзидан) – принимать 3–4 раза в день.
Препараты средней продолжительности действия
Атенолол (тенормин) – принимать 2 раза в день.
Метопролола тартрат (беталок, эгилок) – принимать 2 раза в день.
Препараты длительного действия
Метопролола сукцинат (беталок-ЗОК) – принимать 1 раз в день.
Бисопролол (конкор) – принимать 1 раз в день.
Карведилол (дилатренд) – принимать 1 раз в день.
Небиволол (небилет) – принимать 1 раз в день.
Бетаксолол (локрен) – принимать 1 раз в день.
Бета-адреноблокаторы принимают вне зависимости от приема пищи.
Препараты длительного действия следует принимать один раз в сутки в одно и то же время.
Очень важным моментом в лечении бета-адреноблокаторами является «синдром отмены». При длительном лечении этими препаратами резкое прекращение их приема может вызвать гипертонический криз, а в ряде случаев – инфаркт миокарда, инсульт и т. д. Даже если возникли побочные эффекты, не следует резко прекращать прием бета-блокаторов! Обратитесь к врачу!
Какие неблагоприятные (побочные) действия возможны при приеме бета-адреноблокаторов?
Побочные действия при лечении бета-адреноблокаторами возникают редко. Наиболее частым неблагоприятным эффектом является замедление пульса (брадикардия). Значительно реже отмечаются затруднение дыхания (особенно у больных хроническим бронхитом, астмой), усиление сердечной недостаточности (при приеме больших доз), перемежающаяся хромота. При длительном лечении возможны замедление реакции, снижение концентрации внимания, депрессия.
Брадикардия: урежение пульса до 55 в минуту и менее, сопровождающееся головокружением, слабостью, потерей сознания.
Усиление сердечной недостаточности: появление или усиление одышки, отеков ног.
Обратитесь к врачу и сделайте ЭКГ!
Усиление бронхобструкции: появление приступов затрудненного дыхания, одышки, кашля, свистящих хрипов.
Перемежающаяся хромота: появление при ходьбе болей в ногах (чаще в икрах), которые заставляют останавливаться. Через короткое время боли прекращаются, что позволяет возобновить движение.
Необходимо обратиться к врачу!
Добрый день, доктор. Меня зовут Татьяна, мне 51 год. Рост 164 см, вес 96 кг. У меня почти постоянно высокое давление 150/100 – 180/130 мм рт. ст. Была у эндокринолога, сдала гормоны. Сказали, что все в норме, только надо похудеть. От давления много перепробовала таблеток, остановилась на атенололе: давление 120/80, но пульс от 44 до 55. Скажите, пожалуйста, нормально ли это?
Лечение брадикардии при гипертонии
Зачастую, лечение одного заболевания, осложняется наличием другого сопутствующего ему. Лечение брадикардии при гипертонии — это и есть тот случай. Выясним как вылечить одно заболевание и не усугубить другое.
Лечение при гипертонии
Избежать появления болезни гораздо проще, чем потом её лечить. Но как быть, когда высокие цифры артериального давления стали для Вас уже не новостью и диагноз «гипертония» подтверждён? Как быть с лечением брадикардии, когда у Вас гипертония?
Давайте разберёмся.
1 Артериальное давление и пульс
Норма кровяного давления для человеческого организма 120/80 мм.рт.ст. Это такое давление, которое оказывает кровь на стенки сосудов, перемещаясь по организму. Почему принято указывать две цифры? Первая цифра — это систолическое давление, оно возникает в момент сокращения сердца или систолы, когда кровь выталкивается из сердца в сосуды. Вторая цифра — диастолическое давление, это такое давление в сосудах, которое формируется, когда сердце расслабляется, в диастолу.
А как возникает пульс? Пульс — это колебания стенок артерий, которые возникают при сокращении сердца. Пульс взрослого человека от 60 до 90 ударов в минуту. Соответственно это число колебаний артерий, равное числу сердечных сокращений в одну минуту. Пульс и давление — это важнейшие показатели здоровья организма. Но между собой эти показатели непосредственно не связаны.
При повышенном давлении может наблюдаться как нормальный пульс, его учащение более 90 ударов в минуту — тахикардия, так и урежение ЧСС менее 60 ударов в минуту — брадикардия.
Если Ваше артериальное давление выше 140/90, необходимо обследоваться, вероятно, у Вас артериальная гипертензия. Если диагноз «гипертония» установлен, нужно настроить себя на регулярный приём препаратов, снижающих давление. При лечении высокого давления очень важно контролировать частоту сердечных сокращений или пульс.
2 Брадикардия и повышенное артериальное давление
Что может быть причиной возникновения брадикардии, когда диагноз гипертония уже установлен? Эти состояния могут быть взаимосвязаны между собой, а могут и вовсе иметь различное происхождение.
Причины урежения ЧСС при гипертонии
Причины урежения ЧСС у людей страдающих гипертонией могут заключаться в следующем:
- при лечении артериальной гипертензии были применены большие дозы b-блокаторов и антагонистов кальция, которые угнетают деятельность синусного узла сердца и приводят к урежению частоты сердечных сокращений и пульса;
- далеко зашедшая гипертония, при ней развиваются патологические изменения в сердце, вызывающие дистрофию, склероз в миокарде, которые являются причиной нарушений ритма и брадикардии;
- патология сердца и сосудов, не связанная напрямую с гипертонией (СССУ, ишемия, кардиомиопатия);
- внесердечные причины брадикардии: повышение тонуса блуждающего нерва, дефицит гормонов щитовидной железы, инфекционные заболевания, язвенная болезнь желудка, почечная, печеночная недостаточность, электролитные нарушения в организме, алкоголизм.
Для выявления причины брадикардии при высоком кровяном давлении, необходимо провести тщательное обследование всех органов и систем, которые могут вызывать урежение пульса, уточнить у пациента какие лекарственные средства от артериальной гипертензии он принимает. Иногда, брадикардия вызвана приёмом определенных групп лекарственных препаратов, при отмене которых пульс пациента приходит в норму.
3 Особенности лечения пациентов с брадикардией при гипертонии
Препараты невызывающие снижение ЧСС
При лечении артериальной гипертензии пациентам с низким пульсом нельзя принимать такие группы препаратов как b-блокаторы (пропранолол, бисопролол), блокаторы кальциевых каналов (верапамил, нифедипин), поскольку они снижают АД и угнетают работу синусного узла, это приводит к снижению ЧСС и усугублению брадикардии.
Если у пациента до начала лечения гипертонии пульс был нормальный (в пределах 60-90), а после приема гипотензивных лекарств развилась брадикардия (ЧСС менее 60 ударов в минуту), необходимо пересмотреть выбранную схему лечения гипертонии, исключить или снизить дозировку препаратов из групп b-блокаторов или блокаторов кальциевых каналов. После корректировки схемы лечения пульс должен нормализоваться.
Препаратами выбора при лечении АГ в случае брадикардии у пациента должны стать альфа-адреноблокаторы (празозин, доксазозин), блокаторы ангиотензиновых рецепторов (лозартан, валсартан), ингибиторы АПФ (рамиприл, периндоприл), мочегонные лекарственные средства (индапамид, гидрохлортиазид). Препараты этих групп не вызывают снижение ЧСС при их приеме, и в случае брадикардии при гипертонии успешно применяется комбинация этих лекарств.
Если брадикардия вызвана внесердечными причинами, не связанными с заболеваниями сердца, то, после выявления причины, необходимо проводить лечение основного заболевания. Излечение или переход заболевания в ремиссию автоматически уменьшит выраженность брадикардии.
Людям, страдающим высоким артериальным давлением, следует быть крайне осторожными с употреблением крепкого кофе, чая. Они с одной стороны могут повышать ЧСС, а с другой — приводить к еще большему повышению давления, скачки которого крайне опасны.
То же можно сказать и о настойках женьшеня, элеутерококка, которые повышают частоту сердечных сокращений, и помогают при брадикардии. Но при гипертонии, из-за их тонизирующего эффекта и склонностью к повышению АД, их применять не рекомендуется.
4 Если брадикардия выраженная или развилась остро
Если брадикардия возникла остро, с потерей сознания — необходима экстренная госпитализация в стационар, введение атропина в вену в дозе 0,5-1,0 мл на догоспитальном этапе. Все дальнейшие реанимационные мероприятия должны быть направлены на стабилизацию гемодинамики и повышение ЧСС до нормального уровня.
Если брадикардия выраженная, осложнена частыми обмороками, медикаментозная терапия неэффективна или нет возможности полностью исключить применяемые бета-блокаторы или антагонисты кальция, рассматривается вопрос о хирургическом лечении — установке электрокардиостимулятора. Это прибор, который имплантируется в сердце, задаёт ему ритм, и «заставляет» сердце работать с определённой запрограммированной частотой.
Бета-адреноблокаторы (бета-блокаторы)
Как действуют бета-адреноблокаторы?
Бета-блокаторы уменьшают тонус симпатической нервной системы за счет влияния на рецепторы к адреналину. Эти лекарства действуют непосредственно на сердце, в результате чего несколько снижается сократительная функция сердечной мышцы, уменьшается выброс крови и снижается артериальное давление.
Какие существуют разновидности бета-адреноблокаторов?
Некоторые бета-адреноблокаторы действуют только на сердце и сосуды (так называемые избирательные бета-адреноблокаторы). К ним относятся бисопролол (конкор), метопролол (беталок-ЗОК), небиволол (небилет). Неселективные (неизбирательные) бета-адреноблокаторы действуют также на бронхи, что ограничивает их применение при хроническом бронхите, бронхиальной астме. Многие пациенты помнят старый препарат пропранолол (анаприлин, обзидан), однако сейчас он уже не применяется.
Чем хороши бета-адреноблокаторы?
Бета-адреноблокаторы хорошо снижают АД, уменьшают риск развития ишемической болезни сердца и инфаркта миокарда, снижают смертность больных, перенесших инфаркт миокарда, оказывают противоаритмическое действие. К достоинствам бета-адреноблокаторов следует также отнести их относительно невысокую стоимость.
В каких случаях врач назначает бета-адреноблокаторы?
Бета-адреноблокаторы особенно эффективны у пациентов со стенокардией, у перенесших инфаркт миокарда, а также при некоторых видах нарушений ритма. Большое значение имеет и частота пульса. Бета-адреноблокаторы назначают пациентам с учащенным пульсом (тахикардия). Напротив, при редком пульсе (менее 60 в минуту) бета-адреноблокаторы, как правило, не применяют.
Когда нельзя назначать бета-адреноблокаторы?
Бета-адреноблокаторы обычно не назначают при редком пульсе (брадикардия), некоторых заболеваниях легких (хронический обструктивный бронхит, бронхиальная астма). Их применение ограничено при сахарном диабете, атеросклерозе артерий нижних конечностей («перемежающаяся хромота»), беременности. Однако все перечисленные состояния не являются абсолютными противопоказаниями к назначению бета-адреноблокаторов. Если ожидаемая польза превосходит предполагаемые нежелательные эффекты, врач может назначить небольшие дозы бета-адреноблокаторов.
Обязательно сообщите врачу:
• Страдаете ли вы хроническим бронхитом, бронхиальной астмой, сахарным диабетом.
• Бывают ли у вас приступы затрудненного дыхания, кашля.
• Обнаруживали ли у вас когда-либо повышенный уровень сахара крови.
• Отмечали ли вы эпизоды урежения пульса (до 50 в минуту и менее), сопровождающиеся головокружением, слабостью.
• Принимали ли вы бета – адреноблокаторы раньше, как вы на них реагировали.
Как следует принимать бета-адреноблокаторы?
При лечении бета-адреноблокаторами важно, чтобы действие препарата продолжалось в течение суток. Кратность приема препаратов зависит от продолжительности их действия. Сейчас принято назначать только препараты длительного действия, поэтому, если вы увидите, что ваш препарат в списке значится как «короткий» или даже «средней продолжительности», обсудите с врачом возможную замену.
Препараты короткого действия
Пропранолол (анаприлин, обзидан) – принимать 3–4 раза в день.
Препараты средней продолжительности действия
Атенолол (тенормин) – принимать 2 раза в день.
Метопролола тартрат (беталок, эгилок) – принимать 2 раза в день.
Препараты длительного действия
Метопролола сукцинат (беталок-ЗОК) – принимать 1 раз в день.
Бисопролол (конкор) – принимать 1 раз в день.
Карведилол (дилатренд) – принимать 1 раз в день.
Небиволол (небилет) – принимать 1 раз в день.
Бетаксолол (локрен) – принимать 1 раз в день.
Бета-адреноблокаторы принимают вне зависимости от приема пищи.
Обратите внимание!
Препараты длительного действия следует принимать один раз в сутки в одно и то же время.
Очень важным моментом в лечении бета-адреноблокаторами является «синдром отмены». При длительном лечении этими препаратами резкое прекращение их приема может вызвать гипертонический криз, а в ряде случаев – инфаркт миокарда, инсульт и т. д. Даже если возникли побочные эффекты, не следует резко прекращать прием бета-блокаторов! Обратитесь к врачу!
Какие неблагоприятные (побочные) действия возможны при приеме бета-адреноблокаторов?
Побочные действия при лечении бета-адреноблокаторами возникают редко. Наиболее частым неблагоприятным эффектом является замедление пульса (брадикардия). Значительно реже отмечаются затруднение дыхания (особенно у больных хроническим бронхитом, астмой), усиление сердечной недостаточности (при приеме больших доз), перемежающаяся хромота. При длительном лечении возможны замедление реакции, снижение концентрации внимания, депрессия.
Брадикардия: урежение пульса до 55 в минуту и менее, сопровождающееся головокружением, слабостью, потерей сознания.
Усиление сердечной недостаточности: появление или усиление одышки, отеков ног.
Обратитесь к врачу и сделайте ЭКГ!
Усиление бронхобструкции: появление приступов затрудненного дыхания, одышки, кашля, свистящих хрипов.
Перемежающаяся хромота: появление при ходьбе болей в ногах (чаще в икрах), которые заставляют останавливаться. Через короткое время боли прекращаются, что позволяет возобновить движение.
Необходимо обратиться к врачу!
Добрый день, доктор. Меня зовут Татьяна, мне 51 год. Рост 164 см, вес 96 кг. У меня почти постоянно высокое давление 150/100 – 180/130 мм рт. ст. Была у эндокринолога, сдала гормоны. Сказали, что все в норме, только надо похудеть. От давления много перепробовала таблеток, остановилась на атенололе: давление 120/80, но пульс от 44 до 55. Скажите, пожалуйста, нормально ли это?