Аускультация при сердечной недостаточности
Основные данные при перкуссии и аускультации при сердечно-сосудистых заболеваниях
В первую очередь осматривают область сердца и сосуды При этом в пятом межреберье слева, несколько внутри от срединно-ключичной линии, можно видеть верхушечный толчок — ритмическое выпячивание и спадение грудной стенки, производимое систолическим сокращением сердца. Этот толчок бывает ограниченным в норме, но при заболеваниях сердца становится разлитым, иногда пульсация сердца распространяется на верхний отдел подложечной области, при внешнем осмотре можно видеть и сердечный горб — результат деформации грудной клетки, развившийся под влиянием давления увеличенного сердца на грудную клетку в период ее формирования.
Осмотр сосудов может дать ряд ценных признаков. При расширении аорты во втором межреберье видна пульсация, иногда пульсирующее выпячивание Ряд заболеваний сердца и сосудов сопровождаются пульсацией сонных, подключичных, плечевых, височных артерий, иногда сосуды становятся извилистыми и плотными на ощупь (атеросклероз) Вены также могут быть расширены и переполнены кровью из-за общего венозного застоя, местного нарушения оттока венозной крови, вызванного сдавленней вен опухолью, рубцом, закупорной тромбом и т.д.
Ощупыванием области сердца получают ценные данные о состоянии сердца, определяют верхушечный толчок, его силу, высоту Толчок даже в норме может не определяться, если он упирается в ребро, не определяется он и тогда, когда в перикарде накапливается жидкость и сердце оттесняется от передней грудной стенки Толчок становится приподнимающим при гипертрофии левого желудочка По местоположению толчка определяют левую границу сердца, толчок перемещается влево и вниз при значительной гипертрофии и расширении левого желудочка сердца.
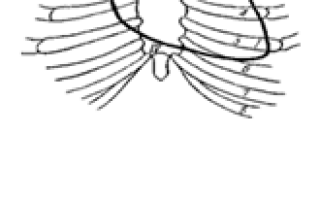
Рис. 3. Точки выслушивания клапанов. I — митрального клапана, II — клапанов легочной артерии, III — клапанов аорты, IV — трехстворчатого клапана, V — точки Боткина, 1-8 — ребра
Ощупыванием определяют и шум трения перикарда. При пальпации области сердца иногда ощущается дрожание грудной клетки, напоминающее кошачье мурлыканье. Оно встречается при стенозе левого венозного отверстия (на верхушке) и при сужении устья аорты (на основании сердца).
Перкуссия сердца. Применяется для определения границ сердца. Перкуссия сердца, как и всех безвоздушных тел, дает тупой звук. Область относительной тупости соответствует истинным размерам сердца.
В норме правая граница находится на 1 см кнаружи от правого края грудины, левая — на среднеключичной линии или на 1 см кнутри от нее, верхняя— третье межреберье. Ширину сосудистого пучка определяют перкуссией во втором межреберье, она составляет 5—6 см.
Изменения границ сердца наблку-даются при пороках сердца, гипертонической болезни, инфаркте миокарда и др. При гипертонической болезни,, недостаточности аортальных клапанов; сердце увеличивается влево и вниз„ при стенозе левого венозного отверстия — вправо и вверх, при хронических заболеваниях легких с уменьшением дыхательной поверхности и запустеванием капилляров легких сердце увеличивается вправо. При значительном нарушении кровообращения, наблюдается увеличение сердца во, всех направлениях, по своей величине, оно напоминает бычье сердце (corbovinum).
Аускультация сердца. О работе сердца судят по его тонам. В нормальных условиях выслушиваются два тона: первый тон, систолический, возникает в период систолы захлопыванием двух- и трехстворчатых, клапанов при напряжении миокарда и лучше выслушивается на верхушке сердца Второй тон, или диастолический, возникает во время диастолы сердца и вызван колебаниями клапанов аорты, легочной артерии( и обратной волны крови из аорты в легочную артерию, лучше выслушивается на основании сердца. Первый тон отделен от второго короткой), паузой, которая соответствует систоле желудочка, второй тон отделен от первого продолжительной паузой, соответствующей периоду диастолы. При недостаточности клапана или сужении их отверстий вместе с гоном выслушиваются шумы.
Места выслушивания тонов и шумов. Тоны сердца выслушиваются в местах, где они лучше всего проводятся (рис. 3). Вначале выслушивают митральный клапан, затем аортальные клапаны, клапаны легочной артерии, аорту и трехстворчатые. Тоны и шумы, возникающие в митральном клапане, выслушиваются на верхушке сердца, тоны и шумы, возникающие в области клапанов устья аорты, лучше всего выслушиваются у края грудины справа во втором межреберье. Для выслушивания диастолического шума, возникающего при недостаточности аортальных клапанов, существует еще и пятая точка (точка Боткина), она расположена, в третьем межреберье слева у края грудины. Тоны и шумы, возникающие на месте прикрепления легочной артерии, выслушиваются во втором межреберье слева у края грудины. Тоны и шумы, возникающие на месте трехстворчатого клапана, закрывающего правое венозное отверстие, выслушиваются на нижнем конце тела грудины справа.
Изменения тонов сердца. Ослабление звучности первого тона наблюдается при недостаточности митрального клапана. Не всегда усиление его является признаком хорошей работы сердца. Так, например, при гипертрофии левого желудочка первый тон на верхушке ослаблен, л при стенозе митрального отверстия — усилен. Второй тон на аорте усиливается при гипертонии. В таких случаях говорят об акценте второго тона. Ослабление второго тона на аорте наблюдается при недостаточности аортальных клапанов, вызванном частичным и полным разрушением их ревматическим процессом, атеросклерозом, сифилисом и др. Усиление второго тона на легочной артерии имеет место при повышении давления в малом кругу и вызвано захлопыванием клапанов легочной артерии под большим давлением в фазе диастолы. Раздвоение первого тона в большинстве случаев объясняется ослаблением сердечной мышцы, а раздвоение второго тона — неодновременным захлопыванием аортальных клапанов и клапанов легочной артерии.
Сердечные шумы. Течение крови внутри сердца в норме не вызывает шумов. Однако при прохождении крови через суженное отверстие и одной полости сердца в другую или из сердца в крупный сосуд образуются круговорот крови и колебания стенок полости, которые воспринимаются при выслушивании сердца как шум. Сила шума зависит от интенсивности сердечных сокращений, от степени сужения. Шумы, возникающие в период сокращения желудочков, называются систолическими, a f-период диастолы — диастолическими; по тембру они бывают дующими, жесткими, музыкальными.
Систолический шум на верхушке сердца возникает при недостаточности митрального клапана и объясняется тем, что из-за его деформация во время систолы желудочка клапан не закрывается и кровь, проходя в левое предсердие, вызывает шум. Систолический шум на верхушке наблюдается также и при гипертрофии левого желудочка, которая вызывает растяжение левого фиброзного кольца, в результате чего митральный клапан не прикрывает полностью расширенное венозное отверстие. тогда возникает относительная недостаточность митрального клапана и кровь при систоле проникает в левое предсердие, образуя шум. Аналогично происхождение систолического шума, выслушиваемого в нижней части грудины при недостаточности трехстворчатого клапана, с той лишь разницей, что шум возникает при прохождении крови из правого желудочка в правое предсердие. Систолический шум может возникать и при ослаблении сердечной мышцы — это так называемый мышечно-функциональный шум. Систолический шум на аорте и легочной артерии возникает при прохождении крови из желудочка через суженное отверстие в сосуды (в аорту и легочную артерию). Систолический шум наблюдается и три малокровии — в этих случаях шум выслушивается над всей областью сердца. Диастолический шум выслушивается на верхушке сердца при сужении левого венозного отверстия. Аналогичный шум, выслушиваемый, во втором межреберье справа или в пятой точке, возникает при недостаточности аортальных клапанов из-за обратной волны крови и аорты в левый желудочек.
Шум трения перикарда. В норме трение листков перикарда не вызывает никакого шума. При воспалительных изменениях в перикарде на листках откладывается фибрин, листки становятся шероховатыми к при сокращении сердца возникает шум как в фазе систолы, так и в фазе диастолы. Шум трения бывает нежным, но иногда грубым и скребущим, ощущаемый ладонью, приложенной к области сердца.
Исследование пульса. Пульс определяют ощупыванием лучевой артерии в области лучезапястного сустава тремя пальцами (рис. 4) — II, III и IV при незначительном ее придавливании к лучевой кости. В норме количество пульсовых волн колеблется в пределах 70—80 ударов в минуту. Частый пульс наблюдается при физических и психических напряжениях, слабости сердца, интоксикациях, лихорадочном состоянии и др. По наполнению пульс бывает полным у здоровых людей и неполным при слабости сердечной мышцы.
Напряженный пульс наблюдается при повышении артериального давления, мягкий пульс, т. е. исчезающий при легком надавливании лучевой артерии, или нитевидный — при ослаблении сердечной мышцы и понижении артериального давления. Пульс считается скорым, если пульсовая волна поднимается быстро и столь же быстро падает, — наблюдается при недостаточности аортальных клапанов. Пульс бывает медленным при стенозах устья аорты и гипертонии. При исследовании пульса определяют и состояние стенок артерий. Стенка становится плотной, трудно сжимаемой и катается под пальцами, как шнур при атеросклерозе, иногда наблюдается и отсутствие пульса на одной руке или неравномерное наполнение его на обеих руках. Разный пульс или отсутствие пульса бывает при заболеваниях аорты или же сдавлениях плечевой артерии опухолью, рубцами, увеличенными лимфатическими узлами, а иногда является результатом ненормального развития и расположения лучевой артерии.
Определение артериального давления. Артериальное давление определяют сдавливанием плеча резиновой манжеткой, наполняемой воздухом, соединенной с ртутным или пружинным манометром, который показывает давление в миллиметрах. Одновременно прощупывают пульс Полное исчезновение пульса соответствует максимальному давлению Для определения не только максимального, но и минимального давления пользуются выслушиванием в локтевой артерии тонов, первое появление которых при наполнении манжетки воздухом указывает на минимальное давление, а исчезновение их — на максимальное давление. Последнее иначе называется систолическим, так как соответствует систоле желудочков, а минимальное — диастолическим, так как соответствует диастоле— фазе, когда давление в артериях падает до минимальных цифр Максимальное давление в норме бывает в пределах 120—140 мм рт. ст. а минимальное — 70—90 мм Разность между максимальным и минимальным давлением называется пульсовым давлением, или амплитудой.
Аускультация при сердечной недостаточности
1. Классификация сердечной недостаточности
Эта классификация была создана в 1953 г. Согласно ей сердечная недостаточность делится на острую и хроническую. Острая недостаточность кровообращения состоит из трех стадий:
1) острой правожелудочковой недостаточности – выраженного застоя крови по большому кругу кровообращения;
2) острой левожелудочковой недостаточности – приступа сердечной астмы, отека легких;
3) острой сосудистой недостаточности – коллапса.
Первая стадия – отсутствие субъективных и объективных симптомов в покое. Физическая нагрузка сопровождается появлением одышки, слабости, быстрого утомления, сердцебиения. В покое эти симптомы быстро купируются.
Вторая стадия делится на две подстадии:
1) симптомы одышки, слабости появляются и в покое, но выражены умеренно. При физической нагрузке они значительно увеличиваются, в связи с чем объем выполняемых нагрузок снижается;
2) признаки сердечной недостаточности, застоя крови по малому и большому кругу кровообращения выражены и в покое. Больные предъявляют жалобы на одышку, усиливающуюся при незначительном физическом напряжении. Объективное исследование подтверждает изменения в организме: имеются асцит, иногда значительный, отеки голеней, диффузный цианоз.
Третья стадия – терминальная, конечная, в эту стадию все нарушения в органах и системах достигают максимума. Эти изменения являются необратимыми.
Классификация сердечной недостаточности Нью-йоркской ассоциации кардиологов. Согласно этой классификации сердечная недостаточность подразделяется на четыре функциональных класса в зависимости от нагрузки, которую может выполнять больной. Эта классификация определяет работоспособность больного, его возможность осуществлять определенную активность без появления жалоб, характеризующих сердечную недостаточность. Функциональный класс не обязательно соответствует стадии хронической сердечной недостаточности. Если в соответствии со стадией сердечная недостаточность обычно прогрессирует, то функциональный класс может как повышаться, так и понижаться (в зависимости от проводимой терапии).
К 1-му функциональному классу относятся больные с диагнозом заболевания сердца, но не имеющие ограничений физической активности. Поскольку субъективные жалобы отсутствуют, диагноз ставится на основании характерных изменений в нагрузочных пробах.
2-й функциональный класс характеризуется умеренным ограничением физической активности. Это означает, что в состоянии покоя пациенты жалоб не предъявляют. Но ежедневная, привычная нагрузка приводит к появлению у больных одышки, сердцебиения, утомляемости.
3-й функциональный класс. Физическая активность ограничена значительно, несмотря на отсутствие симптомов в состоянии покоя, даже умеренная каждодневная физическая нагрузка приводит к появлению одышки, усталости, сердцебиения.
4-й функциональный класс. Ограничение физической активности достигает максимума, даже в состоянии покоя присутствуют симптомы сердечной недостаточности, при незначительной физической нагрузке они усугубляются. Пациенты стремятся к минимизации ежедневной активности.
2. Клинические формы сердечной недостаточности. Острая и хроническая недостаточность правых отделов сердца. Субъективные, объективные симптомы
Сердечная недостаточность возникает при невозможности сердца доставлять органам и тканям то количество крови, которое соответствует их запросам. Правожелудочковая недостаточность представляет собой такое состояние, когда правый желудочек не в состоянии осуществлять свою функцию и возникает застой крови по большому кругу кровообращения. Правожелудочковая сердечная недостаточность может быть острой и хронической.
Острая правожелудочковая недостаточность. Причиной возникновения острой правожелудочковой недостаточности могут быть тромбоэмболия легочной артерии, инфаркт миокарда с разрывом межжелудочковой перегородки, миокардит. Нередко острая правожелудочковая недостаточность заканчивается летальным исходом.
Клиническая картина характеризуется внезапным появлением у больного жалоб на загрудинные боли или ощущение дискомфорта, одышку, головокружение, слабость. При осмотре отмечаются диффузный бледный цианоз, набухание шейных вен. Перкуторно определяются увеличение размеров печени, относительной сердечной тупости за счет смещения латерально правой границы сердца. Артериальное давление снижено, при исследовании пульса отмечается тахикардия.
Хроническая правожелудочковая недостаточность развивается постепенно. Причиной ее возникновения могут быть пороки сердца, сопровождающиеся повышением давления в правом желудочке. Когда увеличивается объем крови, поступающий в правый желудочек, его миокард не способен длительное время компенсировать подобное состояние, и тогда развивается хроническая правожелудочковая недостаточность.
Это характерно для конечной стадии таких пороков, как недостаточность митрального клапана, митральный стеноз, стеноз устья аорты, трикуспидальная недостаточность, миокардиты. Повышенная нагрузка на правый желудочек возникает в конечной стадии развития хронического обструктивного бронхита. Хроническая сердечная недостаточность становится основной причиной смерти таких больных.
Клинические проявления развиваются постепенно. Появляются жалобы больных на одышку, сердцебиение – вначале при физической нагрузке, а затем и в покое, ощущение тяжести в правом подреберье, слабость, быструю утомляемость, нарушение сна, иногда отмечают диспептические жалобы (тошноту, метеоризм, запоры). При осмотре больные выглядят худыми, имеют цианотичный оттенок кожи, отмечаются набухание шейных вен, усиливающееся в горизонтальном положении тела, отеки. Отеки при сердечной недостаточности вначале локализуются на нижних конечностях и возникают к концу дня, уменьшаясь после ночного сна. При прогрессировании процесса отеки могут распространяться на полости тела, возникают асцит, гидроторакс. Перкуторно определяют увеличение размеров печени, расширение границ относительной сердечной тупости вправо. При аускультации выявляют приглушенность сердечных тонов, учащение сердечного ритма, иногда выслушивается трехчленный ритм галопа.
3. Острая и хроническая недостаточность левых отделов сердца. Субъективные, объективные симптомы
Острая левожелудочковая недостаточность – состояние, характеризующееся застоем крови по малому кругу кровообращения. Возникает в результате невозможности миокарда левого желудочка осуществлять нагрузку, возложенную на него. Причиной возникновения подобного состояния являются инфаркт миокарда, тяжелые миокардиты, острые интоксикации, гипертоническая болезнь. Проявлениями острой левожелудочковой недостаточности являются сердечная астма и отек легкого. Левый желудочек не в состоянии справиться с возложенной на него нагрузкой, в результате этого возникает застой крови по малому кругу кровообращения. Возрастает гидростатическое давление в легочных капиллярах. Нарушается равновесие между гидростатическим и онкотическим давлением крови в капиллярах легких, а это приводит к выходу жидкой части крови в интерстициальную ткань легкого. Жидкость не может полностью удаляться из интерстициальной ткани легкого и начинает поступать в альвеолы. Наступает альвеолярный отек легкого. Клинически застой крови в легких и развитие интерстициального отека проявляются сердечной астмой. Сердечная астма сопровождается появлением жалоб на ощущение резкой нехватки воздуха, одышки, может появиться кашель.
При осмотре пациент принимает положение ортопноэ с ногами, опущенными вниз (в сосудах нижних конечностей происходит депонирование крови, и состояние больного облегчается). Отмечается акроцианоз.
При аускультации над легкими выслушиваются жесткое дыхание, обилие сухих хрипов. Аускультация сердца: тоны сердца приглушены, тахикардия, акцент II тона над легочной артерией. При прогрессировании состояния и присоединении отека легкого появляется обильное отделение розовой пенистой мокроты. При аускультации в этот период отмечают обилие влажных хрипов, особенно в нижних отделах легких, сохраняются тахикардия, может выслушиваться трехчленный ритм галопа.
Отек легкого нередко является причиной летального исхода.
Хроническая левожелудочковая недостаточность.
Причинами ее возникновения могут стать пороки сердца, характеризующиеся увеличением объема крови, поступающей к левому желудочку. Однако миокард его достаточно мощный и способен длительное время компенсировать подобные нарушения, поэтому левожелудочковая недостаточность развивается через большой промежуток времени после возникновения заболевания. Это недостаточность клапана аорты, митрального клапана. Кроме того, хроническая левожелудочковая недостаточность нередко развивается в конце ишемической болезни сердца, гипертонической болезни.
Больные жалуются на кашель, обычно сухой (иногда с кровью может отмечаться выделение прожилок крови – кровохарканье), слабость, появление одышки и сердцебиения при физической нагрузке или в покое, повышенную слабость, утомляемость. Осмотр больных выявляет цианоз кожных покровов. При аускультации отмечаются жесткое дыхание и сухие хрипы в нижних отелах легких. При перкуссии отмечают снижение подвижности нижнего края легких.
Аускультация при сердечной недостаточности
Третий тон сердца служит слабым предиктором ФВ, т.к. отражает прежде всего диастолическую, а не систолическую составляющую. Среди пациентов с СН S3 одинаково распространен как при наличии, так и при отсутствии систолической дисфункции (пороговое значение ФВ 0,50). Самая строгая современная оценка S3 дана Marcus CM. и соавт. в исследовании 100 пациентов, перенесших избирательную катетеризацию сердца при различных ССЗ.
Члены (n = 18) кардиологических научных обществ (К-статистика 0,37, р 15 мм рт. ст.) ЛЖ и В-типа натрийуретического пептида (>100 иг/мл), а также снижения систолической функции ЛЖ (ФВ
У аускультации четвертный тон сердца (S4) была сопоставимая чувствительность (40-46%), но более низкая специфичность (72-80% для S4 vs 87-92% для S3). В нескольких более ранних исследованиях с участием больных CН, направленных на трансплантацию, S3 выслушивали часто, но он слабо прогнозировал повышение давления наполнения. Распространенность S3 в меньшей выборке пациентов с систолической дисфункцией (исследование SOLVD prevention) составила 5,1%.
Отсутствие при аускультации S3 не исключает диагноз СН, но его присутствие надежно указывает на желудочковую дисфункцию.
Прогностическое значение S3 при ХСН было установлено в исследованиях Drazner M.H. и соавт., с использованием результатов исследования SOLVD по предотвращению и лечению ХСН. Исследователи обнаружили, что S3 прогнозировал сердечно-сосудистую заболеваемость и смертность. ОР госпитализации в связи с ХСН и смерти у пациентов с S3 в группах профилактики и лечения имел сопоставимую величину. Результаты наблюдений не теряли своего значения после их сопоставления С маркерами тяжести заболевания и были более выраженными в комбинации с повышенным давлением в яремных венах.
Присутствие S3 также предвещает более высокий риск неблагоприятных исходов при ИМ и в некардиальной хирургии.
Хрипы и отеки при сердечной недостаточности
В трех более ранних исследованиях больных ХСН хрипы в легких отсутствовали у 77, 75 и 81% участников соответственно, несмотря на повышение ДЗЛА, по-видимому, из-за эффективного лимфатического дренажа. Рентгенография грудной клетки в этих исследованиях оказалась слабо чувствительна в плане определения увеличения давления наполнения, поэтому у пациентов с хронической систолической дисфункцией отсутствие хрипов не может исключить увеличение давления наполнения ЛЖ. Отеки не являются ни чувствительным, ни специфичным симптомом для диагноза СН и изолированно имеют низкое прогностическое значение.
Сердечная астма
Сердечная астма – острая левожелудочковая недостаточность, обусловленная застоем крови в малом круге кровообращения и интерстициальным отеком легких. Приступы сердечной астмы сопровождаются ощущением острой нехватки воздуха, ортопноэ, надсадным сухим кашлем, цианозом лица, тахикардией, повышением диастолического АД, возбуждением, страхом смерти. Диагноз сердечной астмы основан на оценке клинических симптомов, данных осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ. Приступ сердечной астмы купируется с помощью нитроглицерина, наркотических анальгетиков, гипотензивных и мочегонных препаратов, кровопускания, наложения венозных жгутов на конечности, кислородотерапии.
Общие сведения
Сердечная (кардиальная) астма – клинический синдром, характеризующийся внезапными приступами инспираторной одышки, перерастающей в удушье. В кардиологии сердечная астма относится к тяжелым проявлениям острой недостаточности левых отделов сердца, осложняющей течение ряда сердечно-сосудистых и других заболеваний. При сердечной астме отмечается резкое снижение сократительной способности миокарда и застой крови в системе малого круга кровообращения, приводящие к острым нарушениям дыхания и кровообращения. Сердечная астма может предшествовать развитию альвеолярного отека легких (нередко молниеносного), часто приводящего к летальному исходу.
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца — миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения. К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Механизм развития приступа сердечной астмы связан с затруднением внутрисердечной гемодинамики в левых отделах сердца, приводящим к избыточному кровенаполнению легочных вен и капилляров и внезапному повышению гидростатического давления в малом круге кровообращения. Вследствие увеличения проницаемости стенок капилляров происходит активный выход плазмы в ткань легких (в первую очередь в периваскулярные и перибронхиальные пространства) и развитие интерстициального отека легких. Это нарушает вентиляцию легких и ухудшает нормальный газообмен между альвеолами и кровью.
Определенную роль в развитии клинических симптомов сердечной астмы играют нейрорефлекторные звенья регуляции дыхания, состояние мозгового кровообращения. Вегетативная симптоматика, сопутствующая приступу сердечной астмы, развивается при возбуждении дыхательного центра в результате нарушения его кровоснабжения или рефлекторно, в ответ на импульсы из различных очагов раздражения (например, с корня аорты).
Симптомы сердечной астмы
Предвестниками приступа сердечной астмы могут быть появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение. Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее — с небольшим отделением прозрачной мокроты). Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит. Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического АД. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
Продолжительность приступа сердечной астмы может быть от нескольких минут до нескольких часов, частота и особенности проявления приступов зависят от специфики основного заболевания. При митральном стенозе приступы сердечной астмы наблюдаются редко, так как застою в капиллярах и венозном русле малого круга кровообращения препятствует рефлекторное сужение легочных артериол (рефлекс Китаева).
При развитии правожелудочковой недостаточности приступы сердечной астмы могут исчезнуть совсем. Иногда сердечную астму сопровождает рефлекторный бронхоспазм с нарушением бронхиальной проходимости, что осложняет дифференциальную диагностику заболевания с бронхиальной астмой.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Диагностика
Для правильного назначения лекарственной терапии важно дифференцировать приступ сердечной астмы от приступа удушья при бронхиальной астме, остром стенозе гортани, от одышки при уремии, медиастинальном синдроме, истерическом припадке. Установить точный диагноз помогают оценка клинических проявлений сердечной астмы, данные объективного осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ.
Аускультация сердца во время приступа сердечной астмы затруднена из-за наличия дыхательных шумов и хрипов, но все же позволяет выявить глухость сердечных тонов, ритм галопа, акцент II тона над легочным стволом, а также признаки основного заболевания — нарушение ритма сердца, несостоятельность клапанов сердца и аорты и др. Отмечается частый, слабого наполнения пульс, повышение, а затем снижение АД. При выслушивании легких определяются единичные или рассеянные сухие (иногда единичные влажные) хрипы.
На рентгенограмме грудной клетки при сердечной астме отмечаются признаки венозного застоя и полнокровия в малом круге, понижение прозрачности легочных полей, расширение и нерезкость корней легких, появление линий Керли, свидетельствующих об интерстициальном отеке легких. На ЭКГ во время приступа сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST, могут регистрироваться аритмии, признаки коронарной недостаточности.
При сердечной астме, протекающей с рефлекторным бронхоспазмом, обилием свистящих хрипов и повышенной секрецией мокроты, для исключения бронхиальной астмы учитывают возраст первого проявления заболевания (при сердечной астме – пожилой возраст), отсутствие у больного аллергологического анамнеза, хронических воспалительных заболеваний легких и верхних дыхательных путей, наличие острой или хронической сердечно-сосудистой патологии.
Лечение сердечной астмы
Несмотря на то, что приступ сердечной астмы может купироваться самостоятельно, ввиду высокого риска развития отека легких и угрозы жизни больного необходимо экстренное оказание медицинской помощи на месте. Проводимые терапевтические мероприятия должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, снижение эмоционального напряжения и разгрузку малого круга кровообращения.
Чтобы облегчить течение приступа сердечной астмы, больному необходимо обеспечить максимальный покой, удобное полусидячее положение со спущенными ногами, организовать горячую ножную ванну. Показан прием нитроглицерина сублингвально с повторами каждые 5-10 мин. или нифедипина с обязательным мониторингом АД до субъективного облегчения состояния.
При сердечной астме с сильной одышкой и болевым синдромом применяются наркотические анальгетики. В случае угнетения дыхания, бронхоспазма, хронического легочного сердца, отека мозга, они могут быть заменены нейролептаналгетиком — дроперидолом.
Методом срочной разгрузки малого круга кровообращения при артериальной гипертензии и венозном застое является кровопускание (300–500 мл крови). При отсутствии противопоказаний возможно наложение на конечности жгутов, сдавливающих вены и искусственно создающих венозный застой на периферии (продолжительностью не более 30 мин. под контролем артериального пульса). При сердечной астме показаны длительные повторные ингаляции кислорода через этиловый спирт (с помощью носовых катетеров или маски, при отеке легких – ИВЛ), способствующие уменьшению отека легочной ткани.
При развитии приступа сердечной астмы проводится коррекция АД гипотензивными средствами и мочегонными препаратами (фуросемид), Практически во всех случаях сердечной астмы необходимо в/в введение растворов сердечных гликозидов — строфантина или дигоксина. Эуфиллин может быть эффективен при смешанной форме астмы сердечной и бронхиальной, при митральном стенозе за счет расширения коронарных сосудов и улучшения кровоснабжения миокарда. При сердечной астме с нарушением ритма сердечной деятельности применяется электроимпульсная терапия (дефибрилляция). После купирования приступа сердечной астмы проводится дальнейшее лечение с учетом причины заболевания.
Прогноз и профилактика
Исход сердечной астмы в значительной степени определяется основной патологией, приводящей к развитию приступов удушья. В большинстве случаев прогноз сердечной астмы неблагоприятный; иногда комплексное лечение основного заболевания и строгое соблюдение больными ограничительного режима позволяют предупреждать повторные приступы, поддерживать относительно удовлетворительное состояние и даже работоспособность на протяжении нескольких лет.
Профилактика сердечной астмы состоит в своевременном и рациональном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, предупреждении инфекционных заболеваний, соблюдении водно-солевого режима.
Аускультация легких при сердечной недостаточности
Симптомы сердечной недостаточности и ее лечение народными средствами
Сердечная недостаточность – одна из самых опасных кардиологических патологий. Заболевание бывает врожденным и сопровождает пороки формирования клапанов и камер, а также приобретенным, когда развивается в результате воздействия сопутствующих недугов или неблагоприятных факторов окружающей среды. Народная медицина при сердечной недостаточности помогает бороться с клиническими проявлениями и облегчает состояние больного. Отвары целебных растений применяются при различных патологиях и являются прекрасным дополнением к медикаментозной терапии. Не следует забывать, что лечение народными методами ни в коем случае не исключает и не заменяет назначенных врачом фармацевтических препаратов. Поскольку сердечная недостаточность относится к крайне опасным состояниям, борьба с ней подразумевает комплексный подход. Это и изменение образа жизни, и специальная диета, и медикаментозная поддержка, и применение народных рецептов.
Клиническая картина при сердечной недостаточности
Симптомы сердечной недостаточности сильно варьируют в зависимости от тяжести заболевания, локализации первичных повреждений, возраста пациента и ряда других факторов.
В медицине принято различать правожелудочковую и левожелудочковую формы болезни, а также патологию, поражающую обе стороны органа. Для каждого вида сердечной недостаточности характерны различные клинические признаки.
Изменения в левых камерах первоначально сопровождаются нарушениями в малом круге кровообращения. Развиваются одышка, кашель, повышенная утомляемость и слабость. Со временем возникает такое жизнеугрожающее состояние, как отек легких, который может привести к опасным последствиям. Правосторонняя сердечная недостаточность характеризуется симптомами поражения большого круга кровообращения. Появляются отеки конечностей, происходит выпотевание жидкости из сосудов в брюшную полость, то есть формируется асцит. При патологии обоих желудочков симптоматика может быть различной, в зависимости от степени поражения сторон. Именно смешанный вид заболевания является самым опасным.
Как и у большинства недугов, у сердечной недостаточности принято выделять две формы течения – острую и хроническую. Они различаются как по симптоматике, так и по необходимой терапии. Лечение сердечной недостаточности народными средствами при разных формах патологии также неодинаково.
Острая форма
Такое течение заболевания характеризуется внезапным началом. Пациенты жалуются на резкий приступ боли в груди, учащенный пульс, затрудненное дыхание и изменения сознания вплоть до обмороков. Острая сердечная недостаточность (ОСН) развивается при нарушениях кровоснабжения миокарда, пороках клапанов, патологиях почек, тяжелых отравлениях и ряде других проблем. Данная форма болезни требует оказания неотложной помощи и довольно агрессивной терапии, так как при ее отсутствии нарушение переходит в хроническую стадию, полностью вылечить которую невозможно. В особо тяжелых случаях ОСН вызывает фибрилляцию желудочков и остановку сердца.
Хроническая форма
Хроническая сердечная недостаточность (ХСН) диагностируется у взрослых людей чаще в пожилом возрасте. Такая разновидность недуга является продолжением течения ОСН и возникает при отсутствии адекватного лечения. Хроническое заболевание диагностируется на фоне нарушений общего и коронарного кровообращения, как результат инфаркта миокарда и при наличии других тяжелых сопутствующих заболеваний. Симптомы ХСН проявляются мягче, чем при острой форме, однако они сложнее поддаются терапии. Пациенты жалуются на тянущие боли в области груди, одышку, нарушения диуреза, характеризующиеся малым объемом мочи или длительным ее отсутствием. Вылечить хроническую сердечную недостаточность невозможно и терапия сводится к облегчению общего состояния.
Лечение патологии
Борьба с заболеванием – процесс очень длительный. Краткосрочная терапия не приводит к значимым результатам. При этом требуется сочетание всех возможных методов лечения недуга, то есть необходим комплексный подход.
Медикаментозная терапия является наиболее распространенным методом борьбы с сердечной недостаточностью. Она подразумевает применение ряда симптоматических препаратов, таких как:
- Антиаритмические средства обладают высокой эффективностью. Патология вызывает нарушение нормальных сокращений миокарда. Подобные лекарства препятствуют возникновению тахиаритмии.
- Сердечные гликозиды применяются для поддержания работы миокарда. Они питают мышцу и способствуют ее физиологической функции.
- Мочегонные медикаменты снижают нагрузку на сердце, позволяют выводить из организма лишнюю жидкость и борются с отеками.
- Ингибиторы АПФ используют для контроля артериального давления.
Указанные средства применяются в различных сочетаниях, в зависимости от тяжести заболевания и его клинических проявлений.
Домашние методы
Существует несколько способов лечения сердечной недостаточности в домашних условиях. Большинство народных рецептов основано на растительных компонентах, обладающих целебными свойствами. Их применение в различных комбинациях улучшает самочувствие и препятствует проявлению симптомов заболевания.
- Наперстянка обладает рядом полезных свойств. Растение содержит сердечные гликозиды, которые стимулируют и поддерживают правильную работу миокарда. Некоторые сорта наперстянки также выполняют функцию мочегонного средства, помогая бороться с отеками, характерными для сердечной недостаточности. Однако, несмотря на всю пользу растения, употреблять его стоит осторожно, поскольку наперстянка содержит и токсичные компоненты, способные нанести организму непоправимый вред. Одним из популярных рецептов является настойка. Для этого 100 г листьев растения требуется залить литром водки или разбавленного спирта и настаивать смесь в течение месяца. Готовый продукт процедить и употреблять по 2–3 капли с небольшим количеством воды на голодный желудок в течение месяца. При хронической сердечной недостаточности курс может быть продлен до 90 дней.
- Кислые сорта яблок обладают выраженным мочегонным эффектом. Составы на основе этих фруктов полезно использовать пациентам с отеками ног, рук, лица и шеи. Особенно популярен яблочный чай, который прост в приготовлении и обладает хорошим лечебным эффектом. Нужно почистить фрукты и нарезать их тонкими дольками, а в термос налить чуть больше стакана горячей воды, температурой не ниже 80 градусов. Смешать ингредиенты и оставить их на 5–6 часов. Чай можно употреблять в течение дня в неограниченных количествах. Для вкуса, а также с целью усиления лечебного эффекта в напиток можно добавлять мед, поскольку он известен целебными свойствами.
- Валериана и пустырник – растения, обладающие седативным эффектом. Их успокаивающее действие полезно при сердечной недостаточности, поскольку позволяет купировать и профилактировать приступы тахикардии. Травы также применяются для борьбы со стрессом, который является пусковым механизмом развития многих заболеваний, в том числе и сердечной недостаточности. Пустырник и валериану можно заваривать по 1 столовой ложке на 2 стакана кипятка. Такое снадобье требуется настаивать в течение ночи, а с утра употреблять в качестве успокоительного средства. Подобный напиток используется как самостоятельно, так и в комбинации с медикаментозными седативными препаратами, но только по рекомендации лечащего врача. Готовые отвары валерианы и пустырника, а также различные их смеси можно приобрести в аптеках.
- Бананы, курага и цитрусовые – самые полезные для сердца продукты. Они богаты калием, магнием и витаминами, необходимыми для правильной работы миокарда. Сухофрукты — прекрасная замена сдобного и сладкого, поскольку в их составе есть фруктоза – натуральный сахар, который не оказывает негативного влияния на здоровье. Калий, содержащийся в бананах, регулирует транспорт ионов в клетках сердца и является необходимым элементом для нормальных сокращений миокарда. Вещество применяется и в таблетированных формах в сочетании с магнием как антиаритмическое средство. Однако употребление микроэлементов в их естественном виде обеспечивает лучшее усвоение. Витамины и эфирные масла, содержащиеся в лимонах и апельсинах, способствуют укреплению стенок сосудов, а также обладают антиоксидантным эффектом.
Существует множество различных народных рецептов, в которых используется широкий перечень растений, фруктов и овощей. Их употребление лучше согласовать с врачом.
При любой форме сердечной недостаточности необходимо придерживаться некоторых правил питания. В рационе больного желательно присутствие большого количество овощей. Требуется исключить из употребления соленые, жареные, жирные продукты, поскольку они отрицательно сказываются на состоянии сосудов. Пациент должен питаться дробно и небольшими порциями, поскольку подобный режим поддерживает нормальные функции пищеварительного тракта и способствует усвоению питательных веществ. Переедание и лишний вес отрицательно влияют на здоровье сердца.
Профилактика недуга
Предупреждение болезни сводится к отказу от вредных привычек, регулярным физическим нагрузкам, контролю веса и режима питания. Профилактические визиты к врачу помогают диагностировать болезни на ранней стадии, что положительно сказывается на прогнозе патологий и их лечении.
Неотложная помощь и методы лечения легочного сердца
Сердечно-легочная недостаточность, или легочное сердце, — заболевание, при котором увеличивается правый желудочек и правое предсердие в результате повышенного давления в малом круге кровообращения. Данный недуг протекает в острой и хронической форме и приводит к значительному ухудшению качества жизни человека.