Давление в легочной артерии эхокг
Блог по функциональной диагностике
Обучение, видео-материалы, обсуждения, решения!
Легочная гипертензия и возможности ее диагностики в эхокардиографии
Чубриева С.Ю., Гусева О.А., Шпынова И.А.
ГБОУ ВПО Северо-западный государственный медицинский университет имени И.И.Мечникова Минздравсоцразвития России
(ранее ГОУ ДПО СПбМАПО Росздрава)
Определение и классификация
Легочная гипертензия (ЛГ) — это синдром, который развивается вследствие затрудненного кровотока в легочных артериях и приводит к прогрессирующему увеличению сосудистой резистентности в легких и обусловливает правожелудочковую сердечную недостаточность [1,3]. Согласно консенсусу экспертов ACC/AHA (2009) диагноз ЛГ правомерен, если:
- Среднее давление в легочной артерии (ЛА) превышает 25 мм рт. ст. в покое.
- Давление заклинивания в легочных капиллярах меньше или равно 15 мм рт. ст., измеренных с помощью катетеризации ЛА.
- Легочное сосудистое сопротивление (ЛСС) больше или равно 3 единиц Вуда
(1 ед. Вуда = 1мм рт.ст.×мин -1 = 80 дин×с×см -5 ).
Авторы консенсуса рекомендуют ориентироваться на классификацию ЛГ, принятую на IV Всемирном симпозиуме по легочной артериальной гипертензии (Dana Point, Сalifornia, США, 2008). Согласно этой классификации выделяют несколько вариантов ЛГ [3] (табл. 1).
Эпидемиология
До недавнего времени ЛГ считалась редким заболеванием. Однако по данным национального французского регистра ее распространенность составила 15 на 1 млн. человек [1]. В США количество больных ЛГ оценивается примерно в 100 тыс. человек [1]. Чаще всего встречается идиопатическая ЛГ (примерно 6 на 1 млн. человек), которая наиболее распространена среди женщин (1,7:1,0 по сравнению с мужчинами) и диагностируется в возрасте от 30 до 40 лет.
Легочная гипертензия с подтвержденным наследованием встречается в менее, чем 10% случаев. Мутации происходят в двух генах, bone morphogenic protein receptor-2 (BMPR2) (75%) и activin-like kinase 1 (ALK 1). Манифестация заболевания может быть в любом возрасте, и скорость прогрессирования ЛГ может быть различной, учитывая неполную пенетрантность мутации.
Кроме того, ЛГ является относительно хорошо изученным осложнением ряда сердечно-сосудистых, легочных и системных заболеваний. Несмотря на то, что гистопатологические изменения, характерные для ЛГ, выявляются на аутопсии у довольно большого количества больных (например, при системных заболеваниях – у 80% всех пациентов; при серповидноклеточной анемии – у 10-30% больных; на фоне портальной гипертензии – в 6 раз чаще, чем в общей популяции; при ВИЧ – в 6-12 раз чаще, чем в общей популяции), клиническая картина ЛГ часто либо не успевает развиться, либо маскируется симптоматикой основного заболевания и не диагностируется.
Из лекарственных средств и токсинов, способствующих развитию ЛГ, следует отметить анорексигенные препараты, фенфлурамин, дексфенфлурамин, рапсовое масло, L-триптофан, метамфетамин, кокаин.
Клиническая картина ЛГ
Симптомы ЛГ неспецифичны и чаще встречаются при других заболеваниях [1, 3, 8]. Самые частые симптомы ЛГ включают инспираторную одышку, боли в грудной клетке, слабость, повышенную утомляемость, отеки нижних конечностей, сердцебиение, синкопальные состояния.
Таблица 1. Классификация легочной гипертензии
- Артериальная ЛГ
1.2.2. ALK1 (ген активин рецептор-подобной кинезы 1) (c/без наследственной геморрагической телеангиоэктазии)
1.3.4. ВИЧ инфекцией
1.3.5. Хроническая гемолитическая анемия
1.4. Индуцированная лекарствами и токсинами
1.5. Персистирующая ЛГ новорожденных
- Легочная вено-окклюзионная болезнь и/или легочный капиллярный гемангиоматоз
- ЛГ, связанная с неясными или многофакторными механизмами
3.1. Гематологические нарушения: миэлопролиферативные нарушения, спленэктомия
3.2. Системные нарушения: васкулиты, неврофиброматоз, легочный клеточный гистиоцитоз Langerhan’s, саркоидоз лимфоангиолеомиоматоз
3.3. Метаболические нарушения: болезнь Gaucher’s, нарушения щитовидной железы, гликогенозы
3.4. Другие: обструкция опухолью, фиброзирующий медиастинит, хроническая почечная недостаточность при диализе
4. ЛГ, ассоциированная с болезнями легких и/или гипоксемией
4.1. Хроническая обструктивная болезнь легких
4.2. Интерстициальная болезнь легких
4.3. Другие легочные болезни со смешанными рестриктивным и обструктивным компонентами
4.4. Нарушения дыхания во сне
4.5. Альвеолярные гиповентиляционные нарушения
4.6. Хроническое пребывание на высоте
4.7. Отклонения развития
Первичная инструментальная и лабораторная диагностика ЛГ
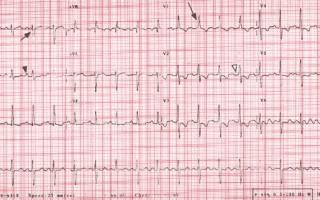
При ЛГ могут наблюдаться следующие электрокардиографические изменения (рис. 1) [6]:
- Признаки гипертрофии и перегрузки правого желудочка (ПЖ).
- R-тип гипертрофии ПЖ (при выраженной гипертрофии ПЖ);
- Гипертрофия ПЖ по типу неполной блокады правой ножки пучка Гиса, которая отражает гипертрофию преимущественно путей оттока ПЖ: наджелудочковый гребешок, конус ЛА, базальные отделы МЖП (при умеренной гипертрофии ПЖ);
- S-тип гипертрофии ПЖ.
- Признаки дилатации правого предсердия (ПП).
Гипертрофия ПЖ присутствует у 87%, отклонение электрической оси сердца вправо отмечается у 79% больных идиопатической ЛГ. Учитывая, что чувствительность ЭКГ при ЛГ составляет только 55%, а специфичность 70%, она не всегда является методом скрининга в диагностике ЛГ. Даже у больных с тяжелой ЛГ можно зарегистрировать неизмененную ЭКГ. Если изменения на ЭКГ возникают лишь при наличии достаточно выраженной гипертрофии правых отделов сердца, то с помощью эхокардиографии (ЭхоКГ) можно диагностировать эти изменения в более ранних стадиях.
Рис. 1. Изменения электрокардиограммы при легочной гипертензии. R-тип гипертрофии правого желудочка (длинная стрелка), отклонение электрической оси сердца вправо (короткая стрелка), увеличение амплитуды зубца Р во II отведении (черная стрелка), неполная блокада правой ножки пучка Гиса (белая стрелка).
Основными рентгенологическими признаками ЛГ являются (рис. 2) [1]:
- Резкое сужение (функциональное или/и органическое) артериол и мелких артерий, которые визуализируются внешне укороченными, «обрубленными». В связи с этим происходит обеднение легочного рисунка на периферии легочных полей и повышение их прозрачности, тогда как корни легких могут быть несколько расширены и уплотнены.
- Расширение ЛА и ее крупных ветвей (правой и левой) и усиление их пульсации, выявляемой при рентгеноскопии. На рентгенограммах в прямой проекции определяется удлинение и выбухание второй дуги левого контура срединной тени.
- Признаки увеличения размеров правого желудочка.
У 90% больных идиопатической ЛГ на момент установления диагноза, при мягкой ЛГ вследствие заболеваний левых отделов сердца рентгенологическая картина легких и сердца может быть не изменена. У большинства больных при идиопатической ЛГ отмечается повышение прозрачности легочных полей на периферии за счет обеднения легочного рисунка.
Рис. 2. Рентгенография органов грудной клетки. Прямая проекция (слева). Боковая проекция (справа). Рентгенологические признаки ЛГ: удлинение и выбухание второй дуги левого контура срединной тени; расширение корней легких с круглыми тенями дилатированных крупных ветвей ЛА; обрыв артериальных ветвей на уровне сегментарных сосудов и отсутствие сосудистого рисунка на периферии легочных полей; увеличение правых отделов сердца.
Методы определения давления в легочной артерии в эхокардиографии
Эхокардиографическими признаками повышения давления в ЛА являются увеличение размеров правых камер, расширение ствола ЛА, увеличение толщины стенки ПЖ, патологическая форма и функция межжелудочковой перегородки (МЖП), расширение нижней полой вены (НПВ) и уменьшение степени ее коллабирования, трикуспидальная регургитация, правожелудочковая недостаточность, выпот в перикарде (рис. 3-10) [1, 7, 9]:
Эхокардиография позволяет определить систолическое, диастолическое и среднее давление в ЛА [1, 2, 7, 9]. Систолическое давление в ЛА может быть оценено с помощью скорости трикуспидальной регургитации (ТР) и рассчитывается как сумма оцененного давления в правом предсердии [2] (табл. 2) и максимального градиента давления между ПЖ и ПП, рассчитанного с помощью модифицированного уравнения Бернулли (рис. 10):
Таблица 2. Оценка давления в ПП на основании диаметра НПВ и ее коллабирования
Давление в легочной артерии: норма и отклонения, возможные патологии
Главный признак легочной гипертензии – повышение давления в легочной артерии (норма в некоторых случаях бывает превышена в два и более раза). В большинстве случаев данная патология является вторичным состоянием. Однако если специалисты не в силах определить причину ее развития, легочную гипертензию считают первичной. При таком типе заболевания характерным является сужение сосудов с их последующей гипертрофией. Возрастание давления в легочной артерии вызывает повышенную нагрузку на правое предсердие, в результате чего развиваются нарушения в функциональности сердца.
Многим интересно, каким давление в легочной артерии в норме должно быть?
Чаще всего легочная гипертензия проявляется такими клиническими симптомами, как дискомфорт в грудной клетке, сильное головокружение, одышка при перенапряжении, периодические обмороки, усталость. Диагностика нарушения заключается в измерении давления в легочной артерии. Терапия легочной гипертонии осуществляется при помощи сосудорасширяющих препаратов. В некоторых, наиболее тяжелых случаях, пациенту показано хирургическое вмешательство.
Норму и градиент давления в легочной артерии рассмотрим ниже.
Возможные патологии
Довольно часто легочная гипертензия является осложнением некоторых заболеваний. Возможные патологии:
- Гиповентиляция легких.
- Цирроз печени.
- Миокардит.
- Тромбоз вен артерии, ветвей легких.
- Нарушения функциональности легких.
- Патологические изменения межпредсердной перегородки.
- Застойная недостаточность сердца.
- Стеноз митрального клапана.
В связи с этим, при отклонении от нормы давления в легочной артерии важно незамедлительно обратиться к врачу и пройти полное обследование.
В норме показатели артериального давления легких следующие:
- Среднее давление в легочной артерии в норме – от 12 до 15 мм. рт. ст.
- Диастолическое – от 7 до 9 мм. рт. ст.
- Систолическое давление в легочной артерии в норме – от 23 до 26 мм. рт. ст.
Данные показатели должны быть стабильными.
Какова норма расчетного давления в легочной артерии? В соответствии с рекомендациями, принятыми ВОЗ, в норме расчетные систолы должны составлять максимум 30 мм. рт. ст. При этом максимальным показателем диастолического давления является 15 мм. рт. ст. Легочная гипертензия диагностируется, когда отклонение показателя превышает 36 мм. рт. ст.
Норма расчетного систолического давления в легочной артерии мало кому известна.
Симптоматика легочной гипертензии
Определить давление в легочной артерии можно только инструментальными способами, так как при умеренной форме патологии симптомы практически не проявляются – характерные признаки возникают только тогда, когда заболевание переходит в тяжелую форму.
На начальных этапах отклонение от нормы давления в легочной артерии проявляется следующими симптомами:
- Появляется отдышка, которая беспокоит человека в отсутствии интенсивных физических нагрузок и даже в состоянии покоя.
- Постепенно уменьшается масса тела, причем это не зависит от качества питания человека.
- Возникает расстройство астенического характера, развивается подавленность, сильная слабость, отсутствует работоспособность. Стоит отметить, что такое состояние не зависит от времени суток, от изменений погодных условий.
- Регулярно возникает кашель, при этом отсутствуют выделения из органов дыхания.
- Возникает хрипота.
- Появляются дискомфорт в брюшной полости. Человек испытывает ощущение давления изнутри, тяжесть. Причина такого симптома кроется в застойных явлениях в воротной вене, передающей кровь в печень.
- Головной мозг поражает гипоксия, что вызывает частые головокружения и состояния обморока.
- Постепенно становится заметной на шее и ощутимой тахикардия.
Признаки прогрессирования болезни
С течением времени заболевание прогрессирует, легочная гипертензия усиливается и вызывает следующие симптомы:
- При кашле происходит выделение мокроты с примесью крови, что указывает на отечность в легких.
- Появляются приступы стенокардии, сопровождающиеся болезненностью в грудине, беспричинным чувством страха, сильной потливостью. Такие симптомы свидетельствуют о развитии ишемии миокарда.
- Развивается аритмия мерцательного типа.
- Пациент испытывает болезненность в правом подреберье. Такое состояние возникает по причине того, что развивается ряд патологий системы кровообращения.
- Нижние конечности сильно отекают.
- Развивается асцит (в брюшной полости скапливается значительное количество жидкости).
На терминальной стадии патологии в артериолах формируются тромбы, что может привести к нарастающему удушью, инфаркту.
Диагностика легочной гипертензии
Чтобы выявить состояние, следует провести ряд аппаратных исследований. К ним относятся:
- Рентгенография. Позволяет выявить избыточную пропускную способность в легочных полях, смещение сердечных граней вправо, увеличение корней.
- ЭКГ. Позволяет выявить перегрузки с правой стороны, которые характеризуются патологическим увеличением размера желудочка, разрастанием предсердия. Характерным является наступление разнообразных форм фибрилляции предсердий, экстрасистолии. Отклонение давление в легочной артерии от нормы на ЭхоКГ можно увидеть.
- Эхокардиография (ЭхоКГ). Является наиболее информативным методом диагностики артериальной гипертензии, позволяет выявить большую часть всех нарушений в сердце. Кроме того, на ЭхоКГ можно увидеть артериальную гипертензию даже на начальных стадиях развития.
- Тесты системы дыхания, анализ уровня и количества газов в крови. Такой метод применяется с целью определения тяжести патологии, степени недостаточности дыхательной функции.
- МРТ. КТ. Данные методы исследования позволяют получить высококачественную картинку, а введение контрастного вещества позволяет оценить состояние дыхательной и сердечно-сосудистой систем.
- Сцентиграфия. Показана при тромбоэмболии. В 90% случаев методика позволяет получить достоверные данные.
- УЗИ. Данная методика диагностики позволяет определить параметры сердечных камер, толщину стенок.
Легочная гипертензия в детском возрасте
Отклонение давления в легочной артерии у детей от нормы возникает на фоне врожденных патологий сосудов, сердца. Проявляется заболевание у детей частым дыханием, цианозом. В более старшем возрасте болезнь начинает прогрессировать, что сопровождается возникновением недостаточности кровообращения – увеличивается печень, развивается тахикардия, появляется одышка.
Наиболее распространенными факторами отклонения от нормы систолического давления в легочной артерии в детском возрасте являются следующие врожденные патологии сердца и сосудов:
- Один общий сердечный желудочек.
- Открытый атриовентрикулярный канал или Боталлов проток.
- Сочетание дефекта перегородки с транспозицией легочной артерии и аорты.
- Большое отверстие в межжелудочковой перегородке.
Кроме того, легочная гипертензия у детей может развиваться из-за гипоплазии легких на фоне грыжи диафрагмы или из-за проникновения в момент рождения в дыхательные пути околоплодных вод или содержимого кишечника.
Провоцирующие факторы
Способствуют нарастанию давления в легочных артериях следующие факторы:
- Преэклампсия у матери, применение матерью разнообразных лекарственных препаратов, токсикоз на поздних сроках беременности.
- Инфекции новорожденного или плода.
- Аутоиммунные патологии.
- Родовая гипоксия.
- Пневмония.
- Тромбоз сосудов.
- Бронхоспазм.
- Наследственная предрасположенность.
Классические проявления детской артериальной гипертензии следующие: учащенное сердцебиение, обморочное состояние, болезненность в грудной клетке, цианоз кожи, слабый прирост веса, снижение аппетита, плаксивость, раздражительность, вялость, затрудненное дыхание.
При обнаружении первичных признаков легочной гипертензии ребенка следует незамедлительно показать специалисту, так как данная патология очень опасна в детском возрасте.
Терапия легочной гипертензии
Для стабилизации давления в легочной артерии назначают, в первую очередь, медикаментозную терапию. Препараты и схемы лечения должны быть определены врачом в индивидуальном порядке и только после полного обследования.
Легочную гипертензию лечат медикаментозным и немедикаментозным способами. Медикаментозное лечение предполагает применение лекарственных препаратов следующих групп:
- Антагонисты кальция. Данные вещества способны нормализовать ритм сердца, снять спазм в сосудах, расслабить мускулатуру бронхов, придать сердечной мышце устойчивость к гипоксии.
- Диуретики. Препараты способствуют выведению из организма избыточного количества жидкости.
- Ингибиторы АПФ. Воздействие данных препаратов направлено на сужение сосудов, уменьшение нагрузки на сердечную мышцу, снижение давления.
- Антиагреганты. Позволяют устранить склеивание эритроцитов и тромбоцитов.
- Нитраты. На фоне их применения снижается нагрузка на сердце. Эффект наступает в результате расширения вен, расположенных в ногах.
- Антикоагулянты непрямого типа. Способствуют уменьшению свертываемости крови.
- Антикоагулянты прямого типа. Позволяют предупредить сгущение крови и, как следствие, развитие тромбоза.
- Антагонисты рецепторов эндотелина. Препараты данной группы оказывают выраженное сосудорасширяющее воздействие.
- Антибиотики. Показаны к применению в случае присоединения бронхолегочной инфекции.
- Бронходилататоры. Способствуют нормализации вентиляции легких.
- Простагландины. Оказывают на организм ряд положительных воздействий. К примеру, способствуют расширению сосудов, замедляют процессы формирования соединительных тканей, снижают повреждение эндотелиальных клеток, препятствуют склеиванию элементов крови (эритроцитов, тромбоцитов).
Немедикаментозные способы устранения легочной гипертензии
Также существуют немедикаментозные способы восстановления нормы давления в легочной артерии:
- Исключение интенсивных нагрузок на сердце.
- Дозирование физических нагрузок. Позволяет избежать появления болезненности в сердце, одышки, обмороков.
- Исключение подъемов на большую высоту (более километра).
- Снижение количества употребляемой соли.
- Сокращение потребляемой жидкости до 1,5 литров.
В случае неэффективности описанных методов устранить угрожающую жизни патологию можно путем хирургического вмешательства, проводимого тремя способами:
- Предсердная септостомия. Предполагает создание небольшого отверстия между предсердиями. В результате давление в предсердии, легочных артериях снижается до нормы.
- Тромбэндартерэктомия. Предполагает удаление кровяных сгустков из сосудов.
- Трансплантация легких (легких и сердца). Основные показания к проведению такой процедуры – гипертрофические изменения в мышцах сердца, недостаточность деятельности сердечных клапанов.
Заключение
Важно помнить, что обращаться к врачу при возникновении симптомов легочной гипертензии необходимо незамедлительно. Попытки самостоятельно сдержать патологию путем применения различных медикаментов могут обернуться значительным ухудшением и, в некоторых случаях, смертельным исходом.
Артериальная гипертензия – патология, терапия которой должна быть комплексной. Кроме того, осуществляться лечение должно под наблюдением специалиста.
ГИПЕРТЕНЗИЯ
Легочная гипертензия
Различают первичную и вторичную легочную гипертензию. В зависимости от преимущественной стороны поражения выделяют артериальную, венозную и смешанные формы гипертензии.
Первичная легочная гипертензия (прекапиллярная)-ставится только методом исключения вторичных форм заболевания.
Основные причины вторичной легочной гипертензии:
- Врожденные пороки сердца
- Приобретенные пороки сердца
- Хронические бронхолегочные заболевания (обструктивные заболевания легких, интерстициальные заболевания легких, гранулематозное поражение легких, грибковые и паразитарные заболевания легких)
- Первичные заболевания миокарда
- Вено-окклюзивная болезнь легких
- Тромбоэмболическая болезнь легких
- Артерио-венозные свищи легких
- Персистирующая фетальная циркуляция
- Коллагеновые сосудистые заболевания
- Серповидноклеточная анемия
- Артериальная гипоксемия в сочетании с гиперкапнией
- Хронические заболевания печени
Легочная гипертензия развивается при ВПС с большим артериовенозным сбросом крови и наблюдается при больших дефектах межжелудочковой перегородки (ДМЖП), транспозиции магистральных сосудов сочетающейся с ДМЖП, общем артериальном стволе, открытом атриовентрикулярном канале, единственном желудочке, а также в более поздних стадиях развития ребенка при открытом артериальном протоке, дефекте аортолегочной перегородки.
Классификация легочной гипертензии
Классификация легочной гипертензии, применительно к врожденным порокам сердца, разработана В.И. Бураковским с соавт.(таблица ).
В данной классификации больные разделены на группы в зависимости от стадии гипертензии, от отношения систолического давления в легочном стволе к системному артериальному давлению, от сброса крови по отношению к минутному объему малого круга кровообращения, от отношения между общим легочным сосудистым и периферическим сопротивлением.
По времени развития легочной гипертензии при ВПС выделяют 3 категории больных.
- 1. Больные с так называемым врожденным комплексом Эйзенменгера, при котором сохраняется эмбриональное строение легочных сосудов. Легочная гипертензия выявляется с рождения ребенка.
- 2. Больные, у которых очень рано, в возрасте от 1 до 2 лет, развиваются необратимые структурные изменения в легочных сосудах.
- 3. Больные, у которых длительное время сохраняется большой артериовенозный сброс крови с поздним развитием легочной гипертензии (иногда после 30 лет).
Давление в легочной артерии эхокг
Нормативы стандартных измерений в парастернальной по зиции (Graig М ., 1991)
1. Диаметр правого желудочка в конце диастолы – 25–38 мм (обычно менее 28 мм).
2. Диаметр LVОТ или аортального фиброзного кольца – 16–26 мм.
3. Диаметр аорты на уровне синусов Вальсальвы – 24–39 мм.
4. Аорта в области синотубулярного сужения – 21–34 мм.
5. Левое предсердие – 25–38 мм (в конце систолы).
6. Диаметр левого желудочка в конце диастолы и в конце систолы – 37–53 мм (менее 56 мм) и 23–36 мм соответственно.
7. Толщина стенки правого желудочка в конце диастолы – менее 5 мм.
8. Толщина межжелудочковой перегородки в конце диастолы – менее 12 мм.
9. Толщина задней стенки левого желудочка в конце диастолы – менее 11 мм.
Нормативы эхокардиографических измерений у взрослых ( О tt о С . М ., Реаг man А .S., 1995)
диаметр кольца – 1,4–2,6 см;
диаметр на уровне концов створок аортального клапана – 2,2–3,6 см;
диаметр восходящей аорты – 2,1–3,4 см;
нисходящая грудная аорта – 2,0–3,6 см;
дуга аорты – 2,0–3,6 см.
2. Левый желудочек:
короткая ось, см: диастола – 3,5–6,0, систола – 2,1–4,0;
длинная ось, см: диастола – 6,3–10,3, систола – 4,6–8,4;
конечный диастолический объем, мл:
мужчины – 96–157, женщины – 59–138;
конечный систолический объем, мл:
мужчины – 33–68, женщины – 18–65;
толщина стенок левого желудочка в конце диастолы, см:
мужчины – 0,6–1,1, женщины – 0,6–0,9.
3. Фракция выброса, %:
мужчины – 59 ± 6, женщины – 58 ± 7.
4. Масса миокарда, г:
мужчины – менее 294, женщины – менее 198.
5. Левое предсердие, см:
переднезадний размер (PLAX) – 2,3–4,5;
медиально–латеральный размер (А4С) – 2,5–4,5;
верхне–нижний размер (А4С) – 3,4–6,1;
диаметр фиброзного митрального кольца:
конец диастолы – 2,7–0,4), конец систолы – 2,9–0,3.
6. Правый желудочек, см:
толщина стенки – 0,2–0,5;
длина: диастолы – 5,5–9,5, систолы – 4,2–8,1.
7. Легочная артерия, см:
диаметр кольца – 1,0–2,2;
диаметр ствола – 0,9–2,9.
8. Нижняя полая вена в месте впадения в правое предсердие:
диаметр – 1,2–2,3 см.
Рекомендации Европейской и Американской ассоциаций эхокардиографии для проведения измерений , расчетов , оценки камер сердца и магистральных сосудов . Эти рекомендации , опубликованные в 2006 г ., содержат указания по проведению стандартных общепринятых измерений и расчетов при транстора кальном и чреспищеводном исследовании сердца . Стандартные измерения камер сердца , магистральных сосудов , стенок желудоч ков изложены весьма обстоятельно и проиллюстрированы схемами .
Линейные измерения толщины стенок и массы миокарда левого желудочка ,
индексированные показатели в норме и при различной степени их нарушения ( женщины , мужчины )
Линейные измерения и объемы левого желудочка в диастолу и систолу , индексированные показатели в норме и при различной степени их нарушения ( женщины , мужчины )
Линейные измерения правого желудочка и легочной артерии в норме и при различной степени их нарушения
Фракции укорочения волокон миокарда и межжелудочковой перегородки , а также фракция выброса , индексированные показатели в норме и при различной степени их нарушения ( женщины , мужчины )
Нормальные показатели эхокардиографии, допплерографии
Аорта — 20-40 мм
Аортальный клапан: систолическое расхождение створок — 15-26 мм
Скорость кровотока — до 1,7 м/сек
Градиент давления — до 11,6 мм рт.ст.
Правый желудочек — 7-23 мм
Правое предсердие — 20-40 мм
Левое предсердие — 19-40 мм
Левый желудочек:
Ударный объем — 60-90 мл
фракция выброса — 56-64%
фракция сокращения более 27-41%
МЖП — диастолическая ширина — 7-11мм, экскурсия — 6-8 мм
Митральный клапан:
Диастолическое расхождение створок митрального клапана — 29-30 мм
Скорость раннего диастолического прикрытия передней створки — 9-15 м/сек.
Площадь отверстия — 4-6 кв.см
Скорость кровотока — 0,6-1,3м/сек.
Градиент давления — 1,6-6,8 мм рт. ст.
Трехстворчатый клапан: скорость кровотока — 0,3-0,4 м/сек
Градиент давления — 0,4-2,0 мм рт.ст.
Клапан легочной артерии:
Скорость кровотока — до 0,9 м/сек.
Градиент давления — до 3,2 мм рт. ст.
Диаметр легочного ствола — 16-25 мм
Определение тяжести митрального стеноза и аортального стеноза:
Площадь митрального отверстия в норме составляет около 4 см 2 . При митральном стенозе клиническая симптоматики появляется при S = 2,5 см 2 .
Степенитяжести митрального стеноза с учетом площади (S) митрального отверстия.
• S > 2 см 2 — легкий стеноз;
• S = 1-2 см 2 — умеренный стеноз (средней степени);
• S 2 — значительный стеноз (тяжелой степени);
Степени тяжести аортального стеноча с учетом S аортального отверстия.
• S = 1,5 см 2 — начальный аортальный стеноз;
• S = 1,5-1,0 см 2 — умеренный аортальный стеноз;
• S 2 — выраженный аортальный стеноз (тяжелой степени);
Оценка тяжести митрального и аортального стеноза с учетом