Вертеброгенная полинейропатия нижних конечностей
Полинейропатия: что это за болезнь и как ее лечить?
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
С греческого языка название этой болезни переводится как «болезнь многих нервов», и это очень точно передает ее суть. При полинейропатии поражаются практически все мелкие периферические нервы. Причины заболевания различны, но симптомы у полинейропатии всегда очень схожие, вне зависимости от того, что именно вызвало болезнь:
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- головокружения, сложности с равновесием, нарушение координации (особенно с закрытыми глазами);
- медленное заживление ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Полинейропатия диагностируется примерно у 2,5% людей, среди пожилых этот показатель выше — около 8% [1] .
Причины заболевания
К нейропатии могут привести:
- сахарный диабет . Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В . Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к полинейропатии;
- воздействие токсинов . К ним относят как химические отравляющие вещества (в том числе и алкоголь), так и интоксикации при инфекционных заболеваниях, в частности при дифтерите, ВИЧ, герпесе. При отравлении такими веществами, как угарный газ, мышьяк, полинейропатия может проявиться очень быстро, за несколько дней, а при инфекциях и алкоголизме характерно медленное развитие болезни;
- травмы . Повреждения нервных волокон при травмах или операциях также могут вызвать полинейропатию. К травмам следует отнести и сдавливание нервов, характерное для таких заболеваний позвоночника, как остеохондроз и грыжа межпозвоночных дисков;
- синдром Гийена-Барре — аутоиммунное заболевание, часто развивающееся после инфекционных болезней;
- наследственный фактор . Известно, что некоторые нарушения обмена веществ, приводящие к полинейропатии, могут передаваться генетически.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности . Проявиться она может на любом сроке. Считается, что причиной полинейропатии беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Виды полинейропатии
Медицина различает несколько форм полинейропатии:
- сенсорную . Проявляется в основном расстройствами чувствительности в пораженных конечностях — онемением, чувством покалывания или мурашек, жжением;
- моторную . Проявляется слабостью мышц, вплоть до полной невозможности двинуть рукой или ногой. Это быстро приводит к мышечной атрофии;
- сенсомоторную , при которой сочетаются симптомы сенсорной и моторной полинейропатии. В большинстве случаев отмечается именно эта форма;
- вегетативную . В отличие от первых трех форм, при вегетативной полинейропатии на первый план выходят симптомы поражения вегетативной нервной системы: потливость, бледность кожных покровов, головокружения, нарушения пищеварения и запоры, тахикардия, затрудненное дыхание;
- смешанную , при которой наблюдаются все вышеописанные симптомы.
Последствия патологии
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц. Это, в свою очередь, чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, и это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя, беспомощность приводит к тревожности и депрессиям.
Диагностика полинейропатии
Она может быть затруднена, так как симптомы заболевания соответствуют множеству разнообразных болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Постановка диагноза начинается с консультации у невролога: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию — исследование, которое показывает, как сигнал проходит по нервам, иногда требуется биопсия нерва. Возможно, возникнет необходимость в консультации у эндокринолога.
Лечение и терапевтические препараты при полинейропатии
Больному с диагнозом «полинейропатия» следует подготовиться к довольно продолжительному комплексному лечению. Дело не ограничится лишь борьбой с симптомами. При полинейропатии разрушается нервное волокно как таковое, и на его восстановление требуется время.
Любое лечение начинается с воздействия на фактор, вызвавший болезнь, то есть с лечения основного заболевания или как минимум со стабилизации состояния. Например, при полинейропатии, причиной которой стал диабет, усилия направляются на понижение уровня глюкозы, при инфекционной разновидности — на борьбу с инфекцией, а если корень проблемы — в дефиците витаминов группы В, его нехватку необходимо восполнить. При полинейропатии, причиной которой стали нарушения в работе эндокринной системы, показана гормонотерапия.
Очень широко в лечении полинейропатии применяется витаминотерапия. Хороший результат дают препараты, улучшающие микроциркуляцию, а значит, и питание нервных волокон. В лечении используются также физиотерапевтические методики, в частности электрофорез. Если полинейропатия сопровождается сильной болью, назначают обезболивающие как внутрь, так и местно.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать только по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Реабилитация
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. После необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
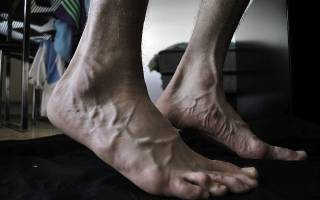
Полинейропатия нижних конечностей
Полинейропатия нижних конечностей – это общее название группы заболеваний, которые объединяет поражение периферических нервов ног. Симптоматика этих недугов может включать двигательные, сенсорные, вегетативно-трофические нарушения и зависит от того, какие именно нервы затронуты. Чаще всего страдают бедренный и срединный нервы.
Суть патологии состоит в нарушении обменных процессов в тканях нервных волокон. В результате этого волокна утрачивают свои функции, в первую очередь основную – проведение импульсов центральной нервной системы к коже, мышцам, рецепторам конечности. Происходит нарушение иннервации.
Нейропатия нижних конечностей хорошо поддается лечению на ранних стадиях. При более позднем начале терапии полностью устранить проявления болезни удается не всегда. Запущенная стадия нейропатии приводит к потере трудоспособности и инвалидности больного.
Причины нейропатии нижних конечностей
Полинейропатия ног может развиваться по самым разным причинам. В основе лежит нарушение обмена веществ после серьезной интоксикации организма. Может происходить отравление веществами, поступившими извне (яды) или выработанными болезнетворными бактериями.
Чаще всего нервные заболевания в тканях ног вызывают:
- систематическое употребление спиртных напитков или наркотиков;
- работа или проживание в экологически вредной обстановке;
- отравление свинцом, ртутью, мышьяком, другими веществами;
- травмы ног;
- заболевания, влияющие на обмен веществ в организме (патологии щитовидной железы, сахарный диабет, почечная недостаточность);
- тяжелые вирусные и инфекционные заболевания (СПИД, дифтерия, тяжелое протекание ветряной оспы или гриппа и т.д.);
- хронически бедный рацион, приводящий к недостатку основных элементов питания клеток, особенно витаминов и микроэлементов;
- нейропатия может возникать как побочный эффект действия некоторых медицинских препаратов, принимаемых при онкологических заболеваниях (противоопухолевые средства), туберкулезе (Изониазид), нарушениях сердечного ритма (Амиодарон);
- осложнение аутоиммунных заболеваний;
- наследственность по заболеваниям, проявлениями которых является нейропатия ног (амиотрофия Шарко-Мари-Тута и др.).
Основные симптомы
Полинейропатия может проявляться по-разному в зависимости от конкретного вида патологии. Может поражаться один нерв или сразу несколько нервов. Например, при сахарном диабете обменные нарушения распространяются на все нервы, расположенные в ногах.
Нейропатия ног может проявляться нарушениями чувствительности, проблемами с движениями, вегетативно-трофическими изменениями в тканях конечностей. Все эти формы со временем прогрессируют.
Чувствительные расстройства
При этом виде расстройств дисфункция распространяется на сенсорные волокна нервных тканей.
- неприятные ощущения в конечностях: «ползание мурашек», ощущение прикосновения, инородного тела внутри, онемения пальцев, стопы и т.п.; по мере развития болезни эти ощущения беспокоят больного все больше, в том числе мешая ночному отдыху;
- боли различного характера: ломота, тупые ноющие боли, иногда острые, «простреливающие»;
- утрата чувствительности кожных покровов: нет реакции на прикосновение, не ощущается разница между холодным и горячим, меняется реакция на болевое воздействие (боль либо не чувствуется, либо чувствуется сильнее обычного);
- следствием нарушения чувствительности является утрата ощущения поверхности стопами, что ведет к нарушениям равновесия и координации при ходьбе.
В результате трудностей при передвижении появляется дополнительная нагрузка на зрение. Больному тяжело, практически невозможно ходить в темное время суток, когда он не может четко увидеть поверхность под ногами. При некоторых болезнях (например, сахарном диабете) параллельно происходит нарушение зрения без привязки к нейропатии ног.
Двигательные нарушения
Двигательные нарушения возникают из-за патологических процессов в нервных волокнах, отвечающих за моторику. В результате у пациента наблюдаются:
- при осмотре врачом-невропатологом обнаруживается снижение рефлексов (ахиллова, коленного рефлекса и других); не проявляется на уровне ощущений;
- в мышцах с нарушенной иннервацией начинаются судороги, спазмы;
- прогрессирующая слабость мышц (сначала кратковременно, после физической нагрузки, но по мере развития болезни ощущается даже в состоянии покоя);
- трудности при ходьбе из-за мышечной слабости; больному необходима дополнительная опора (палочка, трость и т.п.);
- симптомы атрофии мышц: похудение конечностей, истончение мышечной ткани; происходит медленно, постепенно, в течение нескольких лет параллельно с развитием мышечной слабости.
Вегетативно-трофические изменения
В составе нерва имеются вегетативные волокна, регулирующие работу внутренних органов и желез. Если их функции нарушаются, происходит ряд изменений в органах и тканях. При нейропатии эти изменения хорошо заметны визуально:
- кожа больного становится сухой, дряблой, истонченной;
- нарушается потоотделение;
- происходит усиленное выпадение волос;
- у многих наблюдаются отеки нижних конечностей;
- плохо заживляются, часто гноятся мелкие ранки, царапины, порезы;
- на коже могут появляться пигментные пятна;
- на тяжелой стадии болезни возникают язвочки, которые плохо заживают, могут нагнаиваться;
- изменение цвета кожи на ноге на красноватый, фиолетовый; начинается со стоп, икр, затем постепенно переходит на бедро;
- трофические изменения тканей в наиболее тяжелых случаях заканчиваются гангреной конечности.
Диагностика
Затем назначаются лабораторные исследования (общий и биохимический анализ крови, анализ мочи). Для уточнения вида нейропатии, дифференциальной диагностики назначается современный аппаратный методы электронейромиография. Эта процедура помогает выявить отдел поражения нервной системы на всех уровнях, установить локализацию и вид поражения (тела нейронов, их оболочки, нервные волокна и т.п.).
Для успешного лечения полинейропатии важно бороться с ее причиной. Часто ею бывает фоновое заболевание с хроническим течением. Для конкретизации причин болезни ног больного отправляют на дополнительные обследования, перечень которых зависит от индивидуальной клинической картины:
- УЗИ почек, щитовидной железы, других внутренних органов;
- спинномозговая пункция;
- анализ крови на содержание глюкозы (на сахар) и другие исследования.
Виды лечения
Успех лечения нейропатии возможен только при комплексном подходе. Цель терапии в том, чтобы восстановить нервные волокна и проводимость импульсов по нервным путям. Для этого необходимо улучшить питание тканей, восстановить кровообращение, обменные процессы. Добиться улучшений можно, комбинируя различные виды терапии. Также необходимо пролечить фоновое заболевание.
Медикаментозная терапия
Пациенту проводится курс лечения с назначением лекарственных средств:
- вазоактивных препаратов для улучшения питания тканей (Трентал, Эмоксипин, Никотиновая кислота и других);
- антиоксиданты (витамин Е, Актовегин, Мексидол и т.п.);
- витамины группы В для улучшения проводимости, восстановления нервных оболочек;
- антихолиэстеразные препараты, улучшающие проводимость нервных импульсов (Амиридин, Эпидакрин);
- с некоторой осторожностью используются миорелаксанты для восстановления мышц (Мидокалм, Баклофен), однако следует помнить, что они подходят не всем пациентам (могут усилить мышечную слабость);
- для обезболивания применяются нестероидные противовоспалительные препараты (Нимесулид, Кетопрофен, Мелоксикам), а также мази и пластыри с их содержанием (мазь Лидокаин, пластырь Вольтарен и другие);
- антидепрессанты (Дулоксетин, Сертралин, Кетадолон);
- противосудорожные средства (Прегабалин, Нейронтин);
- в тяжелых случаях для снятия болей прописывается наркосодержащие обезболивающие средства (Трамадол и т.п.).
Кроме перечисленных лекарств, пациенту назначаются препараты и процедуры по борьбе с основным заболеванием. В случае диабета это будут препараты, корректирующие уровень сахара в крови. При токсической нейропатии принимаются меры по очистке организма от токсинов. При патологиях щитовидной железы, аутоиммунных заболеваниях возможна гормональная терапия, и так далее.
Физиотерапия
Физиотерапевтические процедуры призваны «разработать» ногу, вернуть ее мышцам, связкам, нервам утраченные функции. С этой целью могут назначаться:
- массаж,
- иглорефлексотерапия;
- лечебная гимнастика;
- грязелечение;
- электрофорез;
- магнитотерапия.
Чтобы лечение нейропатии имело успех, больному необходимы настойчивость, терпение и большое желание быть здоровым. Обязательным условием является избавление от употребления спиртного, других вредных привычек, соблюдение режима дня, здоровый рацион питания. При некоторых заболеваниях, вызвавших нейропатию ног, показана строгая диета (диабет, болезни почек и т.д.).
Полинейропатия нижних конечностей
Полинейропатия – множественное поражение нервных окончаний, которое проявляется снижением чувствительности, вялыми парезами, вегетососудистыми расстройствами. Заболевание чаще всего поражает нижние конечности. Патологический процесс начинается с дистальных отделов стоп, затем распространяется на голени и бёдра.
Для того чтобы выяснить причину поражения периферических нервов, локализацию и степень выраженности изменений периферических нервов, неврологи Юсуповской больницы проводят комплексное обследование пациента с помощью современных инструментальных и лабораторных методов диагностики.
Врачи клиники неврологии назначают лечение, которое направлено на этиологию, механизмы развития и симптомы полинейропатии. Пациентам назначают наиболее эффективные лекарственные средства, оказывающие минимальное побочное действие. Неврологи индивидуально подходят к выбору препаратов и их доз каждому пациенту. Тяжёлые случаи полинейропатии нижних конечностей обсуждают на заседании Экспертного Совета, в работе которого принимают участие кандидаты и доктора медицинских наук, врачи высшей категории.
Прогноз при полинейропатии нижних конечностей зависит от причины заболевания, своевременности и адекватности терапии. На сегодняшний день не существует лекарственных средств, с помощью которых можно полностью излечиться от полинейропатии. Целью комплексной терапии, которую назначают неврологи, является:
- стабилизация состояния и улучшение качества жизни пациента;
- обратное развитие симптомов заболевания;
- восстановление функции периферических нервов;
- предотвращение инвалидизации.
Прогноз улучшается при изменении образа жизни пациента, исключении контакта с токсическими веществами, вызвавшими поражение периферических нервов, оптимизации уровня глюкозы в крови, излечении от заболевания, осложнившегося полинейропатией нижних конечностей.
Виды полинейропатий
Неврологи разделяют разные формы полинейропатии по принципу оценки механизмов развития заболевания и степени преимущественного поражения различных структур периферического нерва – осевого цилиндра или миелиновой оболочки. В соответствии с этим выделяют демиелинизирующие полинейропатии. В соответствии с преимущественной выраженностью отдельных симптомов заболевания различают моторно-сенсорно-вегетативную, сенсорно-моторную, вегетативно-сенсорно-моторную формы полинейропатии.
В зависимости от области нарушения чувствительности бывает дистальная и проксимальная полинейропатия нижних конечностей. В первом случае снижение чувствительности и мышечная слабость располагается в стопах. При проксимальной форме заболевания парестезии затрагивают голени и бёдра.
Выделяют острые, подострые и хронические формы заболевания. К острым полинейропатиям относят случаи заболевания, при которых максимальное развитие двигательных и чувствительных расстройств наступает в период до 40 дней, к хроническим – при развитии патологического процесса в течение более 60 дней. Подострыми считаются формы полинейропатии, при которых симптомы заболевания развиваются в сроки от 40 до 60 дней. Полинейропатии могут иметь воспалительную, токсическую, аллергическую, аутоиммунную, сосудистую или травматическую природу. Дисметаболическая полинейропатия нижних конечностей развивается у пациентов с нарушенным обменом веществ. Если причину заболевания установить не удаётся, врачи говорят об идиопатической полинейропатии.
Симптомы полинейропатии нижних конечностей
Клинические проявления полинейропатии зависят от степени вовлечения в патологический процесс двигательных, чувствительных и вегетативных волокон. Двигательные нарушения представлены:
- мышечной слабостью, локализующейся преимущественно в стопах, больше проявляющейся в мышцах-разгибателях;
- атрофией мышц;
- снижением или исчезновением рефлексов.
В тяжелых случаях полинейропатии пациенты не в состоянии самостоятельно стоять или передвигаться, удерживать в руках какие-либо предметы. Из-за слабости диафрагмы и межреберных мышц может снижаться снижение дыхательный объём.
Среди чувствительных признаков выделяют позитивные и негативные симптомы. К позитивным симптомам относятся парестезии (онемение, покалывание и «ползанье мурашек) и гиперпатии (искажение порога восприятия раздражителей). Негативные симптомы представлены утратой суставной, мышечной и сухожильной проприорецепции (ощущения положения частей собственного тела относительно друг друга и в пространстве), которая ведёт к нарушению устойчивости при стоянии и ходьбе, а также снижением кожной болевой и тактильной чувствительности.
Вегетативные симптомы проявляются в виде симпаталгий, вазомоторных, трофических и секреторных расстройств:
- плохо локализуемых болей жгучего, распирающего характера;
- изменения потоотделения;
- отёка дистальных отделов конечностей;
- нарушения их нормальной окраски и температуры.
У пациентов развиваются трофические язвы, изменения в мышцах.
При генетически детерминированной полинейропатии симптомы заболевания прогрессируют медленно, в течение 5 и больше лет. Исключением являются диабетическая и демиелинизирующая полинейропатия, при которых прогрессирование также может быть медленным и длиться многие годы. Дегенерация аксонов (длинных цилиндрических отростков нервной клетки, по которым нервные импульсы идут от тела клетки к иннервируемым органам и другим нейронам) метаболической или токсической природы развивается в сроки от нескольких недель до одного года и более. Демиелинизирующие полинейропатии могут развиться в течение нескольких дней (при синдроме Гийена-Барре) или многих лет (при других формах заболевания). Колебания, которые наблюдаются в течение заболевания, свидетельствуют о рецидивирующей форме демиелинизирующей полинейропатии или повторной интоксикации. Всем полинейропатиям свойственна вариация симптомов день ото дня или их колебания в течение суток.
Установить правильный диагноз позволяет следующая информация о:
- недавно перенесенных вирусных заболеваниях;
- систематическом употреблении алкоголя;
- приёме лекарственных препаратов, контакте с растворителями, тяжёлыми металлами, пестицидами;
- появлении похожих симптомов у членов семьи или сотрудников;
- наличии скрыто протекающих заболеваний.
Неврологи Юсуповской больницы проводят оценку неврологического статуса и дифференциальную диагностику полинейропатии с другими заболеваниями, поражающими нервную систему. Врачи функциональной диагностики выполняют ряд исследований, помогающих установить точный диагноз:
- электрофизиологические исследования позволяют отличить аксональные полинейропатии от демиелинизирующих поражений периферических нервов нижних конечностей.
- анализ крови может обнаружить токсины в организме пациента;
- магнитно-резонансная томография способствует выявлению очагов демиелинизации и позволяет судить об уровне и объёме поражения;
- биопсия нерва выполняется в том случае, когда не удалось обнаружить патологию, являющейся причиной полинейропатии (сахарный диабет, дифтерию, цирроз);
- Электронейромиография позволяет определить скорость проведения импульса по нервным тканям, выяснить, какие волокна и на каком уровне поражены патологическим процессом.
После получения результатов исследования ведущие неврологи устанавливают точный диагноз и коллегиально вырабатывают дальнейшую тактику ведения пациентов.
Лечение полинейропатии нижних конечностей
Неврологи начинают терапию полинейропатии с устранения причины, вызвавшей поражение нервной системы. Для восстановления проводимости импульсов назначают лекарственные средства, физиотерапевтические процедуры, лечебную гимнастику, иглоукалывание, массаж ног. К симптоматическим методам лечения относится приём ненаркотических и опиоидных анальгетиков, антидепрессантов, антиконвульсантов. При наличии полинейропатии, развившейся вследствие сдавления нервов новообразованием или метастазами опухоли, онкологи выполняют оперативные вмешательства. После удаления раковой опухоли уменьшается компрессия нервных окончаний.
При сахарном диабете пациентам назначают диету, позволяющую контролировать уровень глюкозы в крови. Эндокринологи проводят сахароснижающую терапию. Эндокринную полинейропатию нижних конечностей лечат глюкокортикоидными гормонами. Пациентам назначают преднизолон, дексаметазон. В Юсуповской больнице пациентам с тяжёлым течением полинейропатии делают плазмаферез, вводят иммуноглобулин человека.
Для замедления процессов демиелинизации пациенты принимают фолиевую кислоту, пирацетам, церебролизин. При отравлениях тяжёлыми металлами, алкогольной полинейропатии пациентам прописывают антиоксидантные препараты (октотиамин).
Болевой синдром купируют нестероидными противовоспалительными средствами (ибупрофеном, диклофенаком). При аутоиммунных заболеваниях, провоцирующих развитие полинейропатии, пациенты употребляют иммуносупрессоры. Терапия витаминами группы В особо эффективна при полинейропатии, спровоцированной авитаминозом. Ряд витаминов оказывают антиоксидантное действие, что защищает нерв от повреждения активными радикалами. Пациентам, страдающим полинейропатией нижних конечностей, проводят терапию препаратами, улучшающими проводимость импульсов по нервным волокнам.
В клинике реабилитации пациентам отпускают процедуры, улучшающие питание тканей:
- электрофорез с лекарственными препаратами;
- дарсонвализацию;
- электромиостимуляцию;
- грязевые ванны;
- магнитотерапию.
К инновационным методам лечения полинейропатии нижних конечностей относится иглоукалывание. Реабилитологи Юсуповской больницы в совершенстве владеют техникой рефлексотерапии. Лечебную физкультуру проводят для укрепления ослабленных мышц и улучшения кровоснабжения дистальных отделов нижних конечностей. Реабилитолог показывает комплекс физических упражнений для динамической проработки мелких и крупных суставов. Сначала все движения выполняет специалист, позже пациент самостоятельно занимается лечебной физкультурой в домашних условиях.
Диета при полинейропатии нижних конечностей
В рацион пациентов, страдающих полинейропатией нижних конечностей, диетологи включают продукты питания, богатые витаминами группы В, природными антиоксидантами. Витамин В1 (тиамин) стимулирует работу нервной системы, отвечает за память, нормализует кислотность организма, повышает устойчивость к инфекционным заболеваниям. Он содержатся в следующих продуктах:
- орехах;
- гречке;
- кукурузе;
- хлебе, приготовленном из муки грубого помола;
- картофеле;
- печени;
- отрубях.
Богаты этим витамином проращенные зёрна ячменя и пшеницы. Витамин В6 (пиридоксин) является витамином-антидепрессантом. Он принимает участие в синтезе серотонина – гормона счастья, стимулирует образование красных кровяных телец, регулирует обмен аминокислот. Витамин В6 содержится в говядине, субпродуктах, яйцах, молоке, зелёном перце, капусте.
Витамин В12 (кобаламин) участвует в переработке жиров, белков и углеводов, синтезе аминокислот. Он поддерживает нормальное функционирование нервной и иммунной системы, снижает концентрацию холестерина. Содержится в субпродуктах, сыре, морепродуктах, мясе птицы, яйцах и сое.
Пациентам, страдающим диабетической полинейропатией, врачи назначают диетический стол №9. Суть диеты в том, чтобы ограничить калорийность питания, уменьшить потребление «простых» углеводов и животных жиров. Из рациона исключают сахар и сладости. Их заменяют сорбитом, ксилитом.
Пациентам рекомендуют употреблять продукты питания, содержащие достаточное количество витаминов и клетчатки:
- творог;
- нежирную рыбу;
- фрукты;
- овощи;
- хлеб из муки грубого помола;
- хлопья из цельного зерна.
Диетологи клиники подберут меню индивидуально для пациента. Повара готовят для пациентов, страдающих полинейропатией, вкусные и полезные блюда. Получите консультацию невролога, специализирующегося на лечении полинейропатий, записавшись на приём по телефону Юсуповской больницы.
Полинейропатия нижних конечностей
Полинейропатия нижних конечностей – это общее название группы заболеваний, которые объединяет поражение периферических нервов ног. Симптоматика этих недугов может включать двигательные, сенсорные, вегетативно-трофические нарушения и зависит от того, какие именно нервы затронуты. Чаще всего страдают бедренный и срединный нервы.
Суть патологии состоит в нарушении обменных процессов в тканях нервных волокон. В результате этого волокна утрачивают свои функции, в первую очередь основную – проведение импульсов центральной нервной системы к коже, мышцам, рецепторам конечности. Происходит нарушение иннервации.
Нейропатия нижних конечностей хорошо поддается лечению на ранних стадиях. При более позднем начале терапии полностью устранить проявления болезни удается не всегда. Запущенная стадия нейропатии приводит к потере трудоспособности и инвалидности больного.
Причины нейропатии нижних конечностей
Полинейропатия ног может развиваться по самым разным причинам. В основе лежит нарушение обмена веществ после серьезной интоксикации организма. Может происходить отравление веществами, поступившими извне (яды) или выработанными болезнетворными бактериями.
Чаще всего нервные заболевания в тканях ног вызывают:
- систематическое употребление спиртных напитков или наркотиков;
- работа или проживание в экологически вредной обстановке;
- отравление свинцом, ртутью, мышьяком, другими веществами;
- травмы ног;
- заболевания, влияющие на обмен веществ в организме (патологии щитовидной железы, сахарный диабет, почечная недостаточность);
- тяжелые вирусные и инфекционные заболевания (СПИД, дифтерия, тяжелое протекание ветряной оспы или гриппа и т.д.);
- хронически бедный рацион, приводящий к недостатку основных элементов питания клеток, особенно витаминов и микроэлементов;
- нейропатия может возникать как побочный эффект действия некоторых медицинских препаратов, принимаемых при онкологических заболеваниях (противоопухолевые средства), туберкулезе (Изониазид), нарушениях сердечного ритма (Амиодарон);
- осложнение аутоиммунных заболеваний;
- наследственность по заболеваниям, проявлениями которых является нейропатия ног (амиотрофия Шарко-Мари-Тута и др.).
Основные симптомы
Полинейропатия может проявляться по-разному в зависимости от конкретного вида патологии. Может поражаться один нерв или сразу несколько нервов. Например, при сахарном диабете обменные нарушения распространяются на все нервы, расположенные в ногах.
Нейропатия ног может проявляться нарушениями чувствительности, проблемами с движениями, вегетативно-трофическими изменениями в тканях конечностей. Все эти формы со временем прогрессируют.
Чувствительные расстройства
При этом виде расстройств дисфункция распространяется на сенсорные волокна нервных тканей.
- неприятные ощущения в конечностях: «ползание мурашек», ощущение прикосновения, инородного тела внутри, онемения пальцев, стопы и т.п.; по мере развития болезни эти ощущения беспокоят больного все больше, в том числе мешая ночному отдыху;
- боли различного характера: ломота, тупые ноющие боли, иногда острые, «простреливающие»;
- утрата чувствительности кожных покровов: нет реакции на прикосновение, не ощущается разница между холодным и горячим, меняется реакция на болевое воздействие (боль либо не чувствуется, либо чувствуется сильнее обычного);
- следствием нарушения чувствительности является утрата ощущения поверхности стопами, что ведет к нарушениям равновесия и координации при ходьбе.
В результате трудностей при передвижении появляется дополнительная нагрузка на зрение. Больному тяжело, практически невозможно ходить в темное время суток, когда он не может четко увидеть поверхность под ногами. При некоторых болезнях (например, сахарном диабете) параллельно происходит нарушение зрения без привязки к нейропатии ног.
Двигательные нарушения
Двигательные нарушения возникают из-за патологических процессов в нервных волокнах, отвечающих за моторику. В результате у пациента наблюдаются:
- при осмотре врачом-невропатологом обнаруживается снижение рефлексов (ахиллова, коленного рефлекса и других); не проявляется на уровне ощущений;
- в мышцах с нарушенной иннервацией начинаются судороги, спазмы;
- прогрессирующая слабость мышц (сначала кратковременно, после физической нагрузки, но по мере развития болезни ощущается даже в состоянии покоя);
- трудности при ходьбе из-за мышечной слабости; больному необходима дополнительная опора (палочка, трость и т.п.);
- симптомы атрофии мышц: похудение конечностей, истончение мышечной ткани; происходит медленно, постепенно, в течение нескольких лет параллельно с развитием мышечной слабости.
Вегетативно-трофические изменения
В составе нерва имеются вегетативные волокна, регулирующие работу внутренних органов и желез. Если их функции нарушаются, происходит ряд изменений в органах и тканях. При нейропатии эти изменения хорошо заметны визуально:
- кожа больного становится сухой, дряблой, истонченной;
- нарушается потоотделение;
- происходит усиленное выпадение волос;
- у многих наблюдаются отеки нижних конечностей;
- плохо заживляются, часто гноятся мелкие ранки, царапины, порезы;
- на коже могут появляться пигментные пятна;
- на тяжелой стадии болезни возникают язвочки, которые плохо заживают, могут нагнаиваться;
- изменение цвета кожи на ноге на красноватый, фиолетовый; начинается со стоп, икр, затем постепенно переходит на бедро;
- трофические изменения тканей в наиболее тяжелых случаях заканчиваются гангреной конечности.
Диагностика
Затем назначаются лабораторные исследования (общий и биохимический анализ крови, анализ мочи). Для уточнения вида нейропатии, дифференциальной диагностики назначается современный аппаратный методы электронейромиография. Эта процедура помогает выявить отдел поражения нервной системы на всех уровнях, установить локализацию и вид поражения (тела нейронов, их оболочки, нервные волокна и т.п.).
Для успешного лечения полинейропатии важно бороться с ее причиной. Часто ею бывает фоновое заболевание с хроническим течением. Для конкретизации причин болезни ног больного отправляют на дополнительные обследования, перечень которых зависит от индивидуальной клинической картины:
- УЗИ почек, щитовидной железы, других внутренних органов;
- спинномозговая пункция;
- анализ крови на содержание глюкозы (на сахар) и другие исследования.
Виды лечения
Успех лечения нейропатии возможен только при комплексном подходе. Цель терапии в том, чтобы восстановить нервные волокна и проводимость импульсов по нервным путям. Для этого необходимо улучшить питание тканей, восстановить кровообращение, обменные процессы. Добиться улучшений можно, комбинируя различные виды терапии. Также необходимо пролечить фоновое заболевание.
Медикаментозная терапия
Пациенту проводится курс лечения с назначением лекарственных средств:
- вазоактивных препаратов для улучшения питания тканей (Трентал, Эмоксипин, Никотиновая кислота и других);
- антиоксиданты (витамин Е, Актовегин, Мексидол и т.п.);
- витамины группы В для улучшения проводимости, восстановления нервных оболочек;
- антихолиэстеразные препараты, улучшающие проводимость нервных импульсов (Амиридин, Эпидакрин);
- с некоторой осторожностью используются миорелаксанты для восстановления мышц (Мидокалм, Баклофен), однако следует помнить, что они подходят не всем пациентам (могут усилить мышечную слабость);
- для обезболивания применяются нестероидные противовоспалительные препараты (Нимесулид, Кетопрофен, Мелоксикам), а также мази и пластыри с их содержанием (мазь Лидокаин, пластырь Вольтарен и другие);
- антидепрессанты (Дулоксетин, Сертралин, Кетадолон);
- противосудорожные средства (Прегабалин, Нейронтин);
- в тяжелых случаях для снятия болей прописывается наркосодержащие обезболивающие средства (Трамадол и т.п.).
Кроме перечисленных лекарств, пациенту назначаются препараты и процедуры по борьбе с основным заболеванием. В случае диабета это будут препараты, корректирующие уровень сахара в крови. При токсической нейропатии принимаются меры по очистке организма от токсинов. При патологиях щитовидной железы, аутоиммунных заболеваниях возможна гормональная терапия, и так далее.
Физиотерапия
Физиотерапевтические процедуры призваны «разработать» ногу, вернуть ее мышцам, связкам, нервам утраченные функции. С этой целью могут назначаться:
- массаж,
- иглорефлексотерапия;
- лечебная гимнастика;
- грязелечение;
- электрофорез;
- магнитотерапия.
Чтобы лечение нейропатии имело успех, больному необходимы настойчивость, терпение и большое желание быть здоровым. Обязательным условием является избавление от употребления спиртного, других вредных привычек, соблюдение режима дня, здоровый рацион питания. При некоторых заболеваниях, вызвавших нейропатию ног, показана строгая диета (диабет, болезни почек и т.д.).